4.4: Coagulación de la sangre
- Page ID
- 52900
Una versión imprimible de esta sección está aquí: BiochemFFA_4_4.pdf. Todo el libro de texto está disponible gratuitamente de los autores en http://biochem.science.oregonstate.edu/content/biochemistry-free-and-easy
La coagulación es un proceso en el que la sangre líquida se convierte en una sustancia gelatinosa que finalmente se endurece. El objetivo es detener el flujo de sangre desde un vaso. La formación de un coágulo es el resultado de una serie de reacciones enzimáticas que se desencadenan tras una lesión. El proceso implica:
- un paso de activación (herida) seguido de
- una respuesta celular (agregación de plaquetas sanguíneas) y
- una respuesta molecular (polimerización de la proteína llamada fibrina para crear una malla que se endurece).
Los factores liberados en la respuesta celular ayudan a activar la respuesta molecular. El proceso está altamente conservado en todas las especies.
Respuesta celular
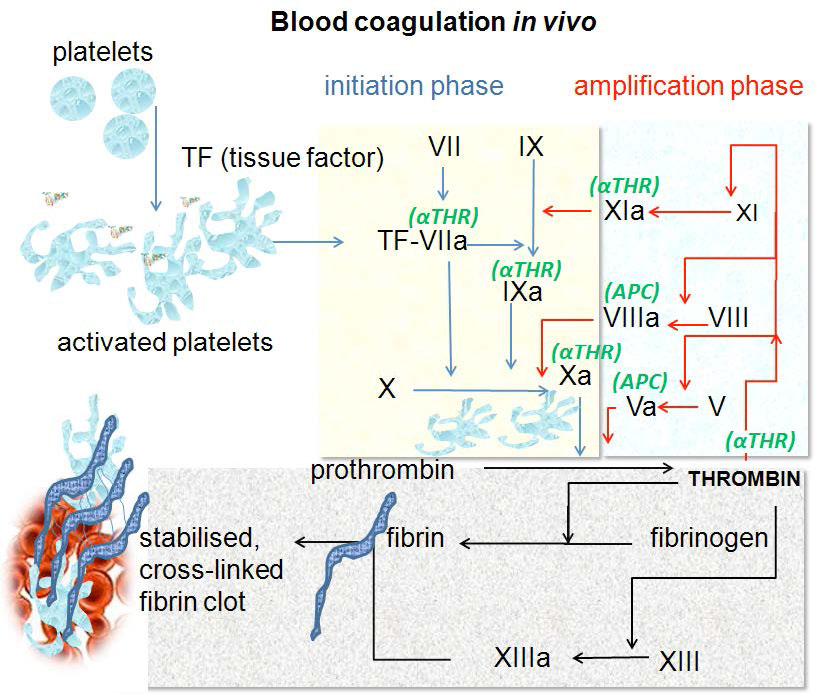
La lesión en el revestimiento epitelial de un vaso sanguíneo inicia el proceso de coagulación casi instantáneamente. La respuesta celular tiene una acción inicial seguida de una etapa de amplificación. En la respuesta celular (Figura 4.68), las plaquetas se unen directamente al colágeno usando receptores de superficie de unión a colágeno Ia/IIa y glicoproteína VI para formar un tapón. La señal a las plaquetas para que tomen esta acción es la exposición del colágeno subyacente, algo que no sucedería en ausencia de una herida. Tras la lesión, las integrinas plaquetarias se activan y se unen fuertemente a la matriz extracelular para anclarlas al sitio de la herida.
El factor von Willebrand (ver abajo también) ayuda formando enlaces adicionales entre la glicoproteína IB/IX/V de las plaquetas y las fibrillas del colágeno.
Amplificación
En la parte de amplificación de la respuesta celular, las plaquetas activadas liberan una gran cantidad de factores, entre ellos el factor plaquetario 4 (una citocina que estimula la inflamación y la acción moderadora del anticoagulante heparina) y el tromboxano A2, este último tiene el efecto de aumentar la “viscosidad” de plaquetas, favoreciendo su agregación. Además, se activa una cascada de receptores ligados a proteínas GQ, lo que resulta en la liberación de calcio de las reservas intracelulares. Esto jugará un papel en la respuesta molecular.
Respuesta molecular
La respuesta molecular da como resultado la creación de una red compuesta por polímeros de proteína fibrina. Al igual que la vía celular, la vía molecular comienza con una fase de iniciación y continúa con una fase de amplificación. La polimerización de fibrina resulta de la convergencia de dos vías catalíticas en cascada. Son la vía intrínseca (también llamada vía de activación por contacto) y la vía extrínseca (también conocida como la vía del factor tisular). De las dos vías, recientemente se ha demostrado que la vía del factor tisular es la más importante.
Cascada de serina proteasa
En ambas vías, una serie de zimógenos de serina proteasas se activan secuencialmente en rápida sucesión. La ventaja de tal sistema en cascada es la tremenda amplificación de una señal pequeña. En cada etapa de la cascada, la activación de un zimógeno provoca la producción de una cantidad considerable de una serina proteasa activa, que luego es capaz de activar el siguiente zimógeno que, a su vez, activa una cantidad aún mayor del siguiente zimógeno en el sistema. Esto da como resultado la activación final de una tremenda cantidad más fibrina de la que se podría lograr si solo hubiera un solo paso donde una enzima activara el fibrinógeno a fibrina.
Nomenclatura
Los factores zimógenos en la respuesta molecular generalmente se etiquetan con números romanos. Se utiliza una 'a' en minúscula con subíndice para designar una forma activada.
La vía del factor tisular funciona para crear un estallido de trombina, un proceso en el que la trombina se activa muy rápidamente. Esta es la fase de iniciación. Es bastante sencillo porque tiene un foco: la activación de la trombina. La trombina, que convierte el fibrinógeno en la fibrina del coágulo, es central también en la fase de amplificación, ya que activa algunos de los factores que lo activan, creando un enorme aumento de señal y haciendo que mucha trombina sea activa a la vez.
Fase de iniciación
La fase de inicio de la respuesta molecular comienza cuando el Factor VII (la letra 'F' antes del número romano se usa a menudo como abreviatura de 'factor') se activa a FVIIa después del daño al vaso sanguíneo (Figura 4.69 y 4.70). Esto sucede como resultado de su interacción con el Factor Tisular (TF, también llamado Factor de Coagulación III) para hacer un complejo TF-FVIIa. Los esfuerzos combinados de TF-FVIIa, FIXa y calcio (de la respuesta celular) convierten ineficientemente FX en FXa. FXa, FV y calcio convierten ineficientemente la protrombina (zimógeno) en trombina (activa). Una pequeña cantidad de trombina se ha activado al final de la fase de iniciación.
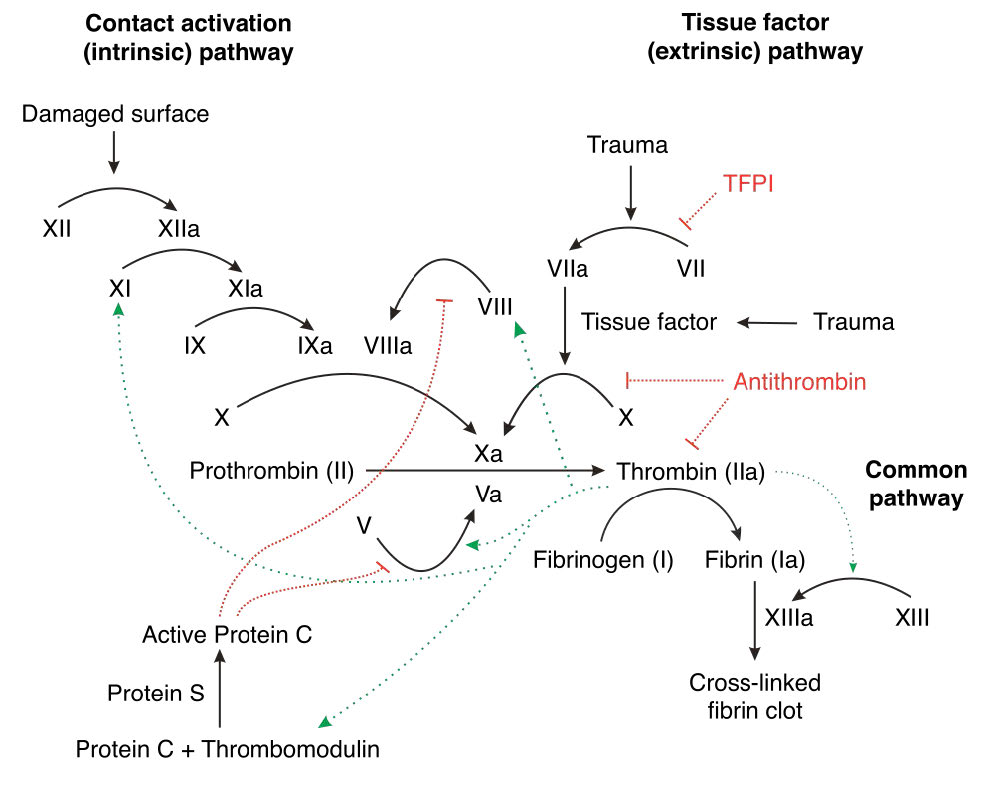
Figura 4.69 - Vías intrínsecas y extrínsecas de coagulación sanguínea. El objetivo es hacer un coágulo de fibrina (parte inferior derecha). Wikipedia

Figura 4.70 - Otra vista de la respuesta molecular de la vía de coagulación sanguínea. Wikipedia
Fase de amplificación
Para hacer suficiente trombina para convertir suficiente fibrinógeno en fibrina para hacer un coágulo, la trombina activa otros factores (FV, FXI, FVIII) que ayudan a producir más trombina. Esta es la fase de amplificación del proceso molecular y se muestra en la porción azul claro en la parte superior derecha de la Figura 4.68. La fase de amplificación incluye factores tanto en las vías intrínseca como extrínseca. El FVIII normalmente se une en un complejo con el factor von Willebrand y es inactivo hasta que se libera por acción de la trombina. La activación de FXI a FXIa ayuda a favorecer la producción de más FIXa. FiXa más FVIIIa estimulan la producción de una cantidad considerable de FXa. FVa une FXa y calcio para producir una cantidad mucho mayor de trombina. Los factores FVa y FVIIIa son críticos para el proceso de amplificación. FVIIIa estimula la producción de FXa de FIXa en 3-4 órdenes de magnitud. FVa ayuda a estimular la producción de trombina por FXa aproximadamente la misma magnitud. Así, la trombina estimula la activación de factores que, a su vez, estimulan la activación de más trombina.
Transglutaminasa
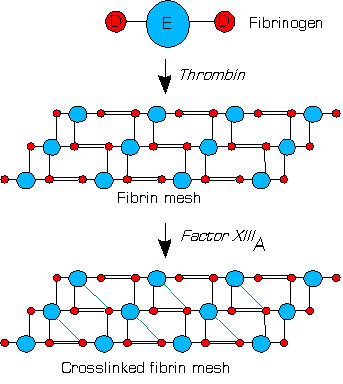
Además de ayudar a amplificar producto de sí mismo y la conversión de fibrinógeno en fibrina, la trombina cataliza la activación de FXIII a FXIIIa. FXIIIa es una transglutaminasa que ayuda a “endurecer” el coágulo (Figura 4.71 y 4.73). Esto logra catalizando la formación de un enlace covalente entre las cadenas laterales adyacentes de glutamina y lisina en los polímeros de fibrina.
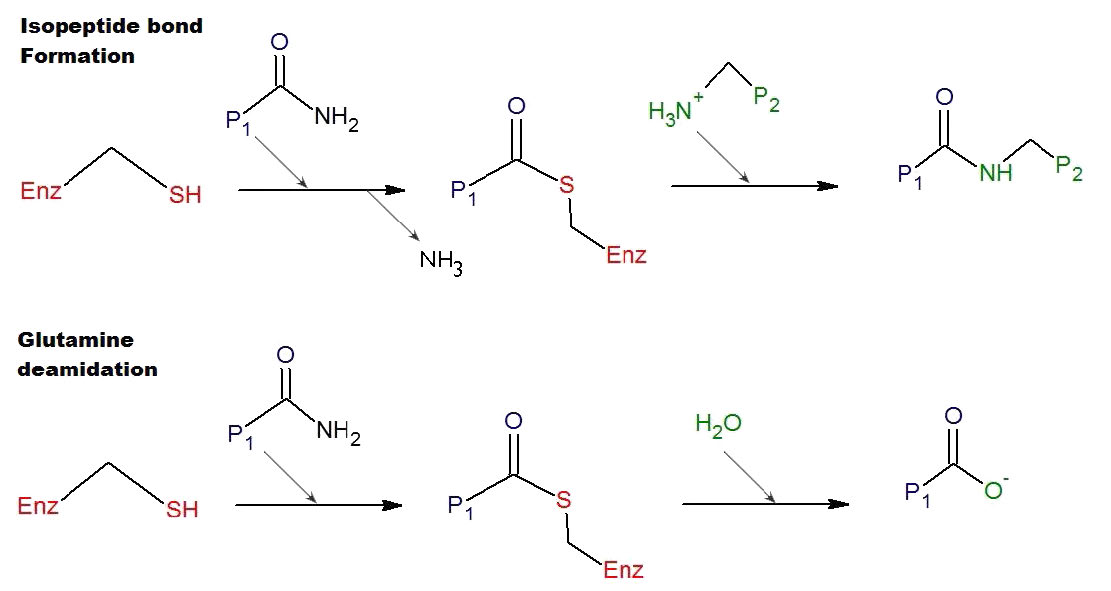
No todos los factores involucrados en el proceso de coagulación son activados por la vía, ni todos los factores son serina proteasas. Esto incluye FVIII y FV que son glicoproteínas, y FXIII, que es la transglutaminasa descrita anteriormente.
El proceso de coagulación de la sangre debe estar estrechamente regulado. La formación de coágulos en lugares donde no se ha producido ningún daño puede llevar a coágulos internos (trombosis) cortando el flujo de sangre a regiones críticas del cuerpo, como el corazón o el cerebro. Por el contrario, la falta de coagulación puede provocar hemorragia interna o, en casos severos, la muerte por hemorragia externa no regulada. Tal es un peligro para las personas que padecen hemofilia.
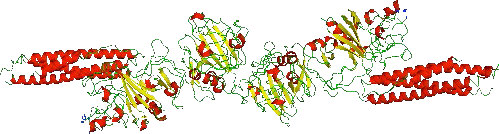
Figura 4.72 - α-trombina. Wikipedia
Enfermedades de la Coagulación de la Sangre: Hemofilia
La hemofilia es un trastorno genético hereditario que afecta el proceso de coagulación de la sangre en individuos afectados. La enfermedad está ligada al X y por lo tanto ocurre con mucha más frecuencia en los varones. La deficiencia de FVIII conduce a Hemofilia A (aproximadamente 1 de cada 5000 a 10,000 nacimientos masculinos) y la deficiencia de FIX produce Hemofilia B (aproximadamente 1 de cada 20,000 a 35,000 nacimientos masculinos).
La hemofilia B se extendió por las familias reales de Europa, comenzando por el hijo de la reina Victoria, Leopoldo. Tres de los nietos de la reina y seis de sus bisnietos padecían la enfermedad. La hemofilia se trata mediante la provisión exógena de factores de coagulación faltantes y ha mejorado drásticamente la esperanza de vida. En 1960, la esperanza de vida de un hemofílico era de unos 11 años. Hoy en día, es más de 60.

Enfermedades de la Coagulación de la Sangre: Enfermedad de von Willebrand
Una enfermedad relacionada con la hemofilia que también está genéticamente vinculada es la enfermedad de von Willebrand. El factor von Willebrand juega un papel en la respuesta celular y molecular en la coagulación de la sangre. En primer lugar, el factor es una gran glicoproteína multimérica presente en el plasma sanguíneo y también se produce en el endotelio que recubre los vasos sanguíneos.
El factor von Willebrand ayuda a anclar plaquetas cerca del sitio de la herida en la respuesta celular. Se une a varias cosas. Primero, se une a la glicoproteína Ib de las plaquetas. Segundo, se une a la heparina y ayuda a moderar su acción. Tercero, se une al colágeno y cuarto, el factor se une al FVIII en la respuesta molecular, desempeñando un papel protector para él. A falta del factor von Willebrand, se destruye el FVIII. Quinto, el factor von Willebrand se une a la integrina de las plaquetas, ayudándolas a adherirse y formar un tapón. Los defectos del factor von Willebrand conducen a diversos trastornos hemorrágicos diversos.
“Diluyentes” de la sangre
La coagulación de la sangre es esencial para sobrevivir a las heridas que provocan la pérdida de sangre. Sin embargo, algunas personas tienen afecciones que las predisponen a la formación de coágulos que pueden provocar un derrame cerebral, un ataque cardíaco u otros problemas, como la embolia pulmonar. Para estas personas, se utilizan agentes anticagulantes (comúnmente llamados anticoagulantes) para reducir la probabilidad de coagulación no deseada.
El primero, y más común de estos es la aspirina. La aspirina es un inhibidor de la producción de prostaglandinas. Las prostaglandinas son moléculas con 20 carbonos derivadas del ácido araquidónico que tienen numerosos efectos fisiológicos. Metabólicamente, las prostaglandinas son precursoras de una clase de moléculas llamadas tromboxanos. Los tromboxanos desempeñan un papel en ayudar a que las plaquetas se adhieran en la respuesta celular a la coagulación. Al inhibir la producción de prostaglandinas, la aspirina reduce la producción de tromboxanos y reduce la adherencia plaquetaria y la probabilidad de coagulación.
Acción de la vitamina K
Otro enfoque para prevenir la coagulación de la sangre es aquel que interfiere con una importante acción molecular de la vitamina K. Un factor procoagulante que se encuentra en la sangre, la vitamina K es necesaria para una modificación importante de la protrombina y otras proteínas de coagulación de la sangre. La vitamina K sirve como un cofactor enzimático que ayuda a catalizar la adición de un grupo carboxilo extra en la cadena lateral de residuos de ácido glutámico de varias enzimas coagulantes (ver AQUÍ). Esta modificación les da la capacidad de unirse al calcio (Figura 4.77), lo que es importante para activar la cascada de serina proteasa. Durante la reacción que agrega grupos carboxilo al glutamato, la forma reducida de vitamina K se oxida. Para que la vitamina K estimule reacciones de carboxilación adicionales, la forma oxidada de la vitamina K debe ser reducida por la enzima vitamina K epóxido reductasa.
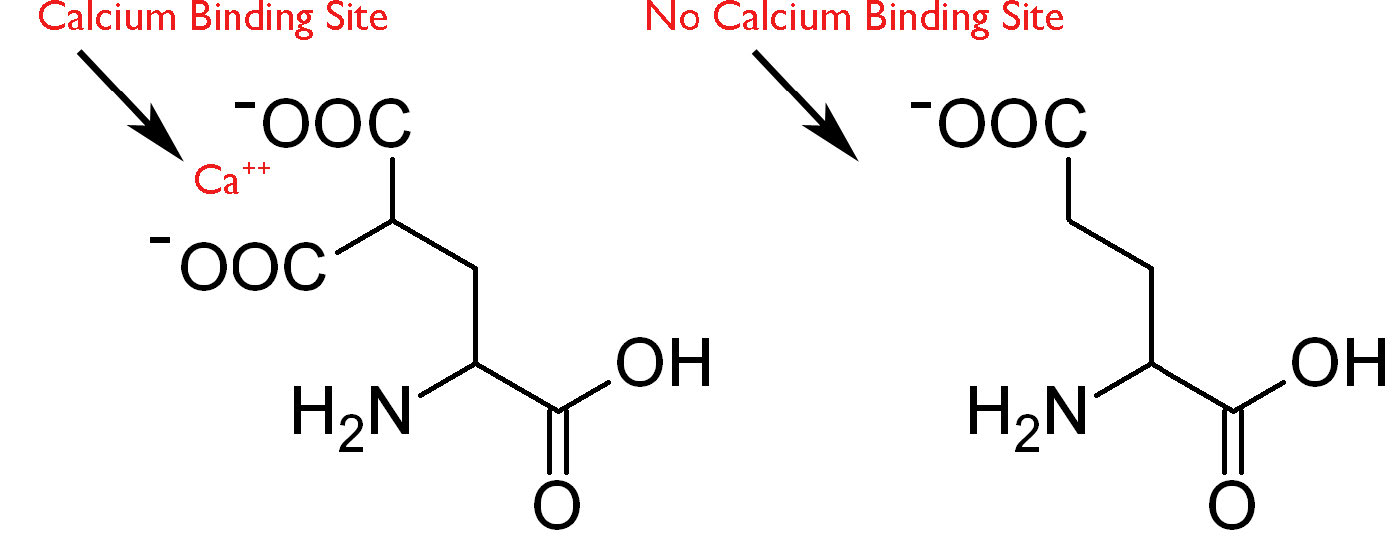
Figura 4.77 - El ácido γ-carboxilglutámico (izquierda) tiene un sitio de unión a calcio. El ácido glutámico no modificado (derecha) no.
Reducción de bloques de warfarina
El compuesto conocido como warfarina (marca = cumadina - Figura 4.78) interfiere con la acción de la vitamina K epóxido reductasa y, por lo tanto, bloquea el reciclaje de la vitamina K. Como consecuencia, menos protrombinas (y otras proteínas de coagulación de la sangre) se carboxilan, y se produce menos coagulación.
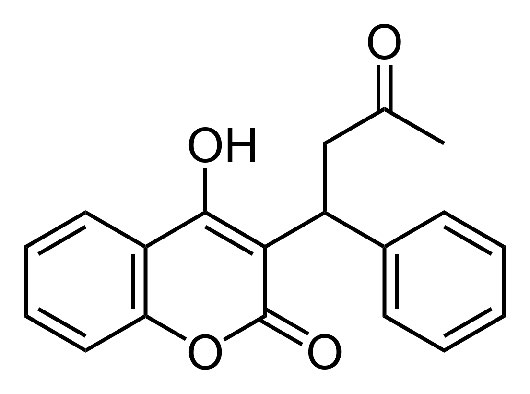
La carboxilación mediada por vitamina K del glutamato ocurre en el carbono γ de la cadena lateral del aminoácido, para 16 proteínas diferentes, 7 de las cuales están involucradas en la coagulación de la sangre, incluida la protrombina. Cuando el grupo carboxilo se agrega como se describe, la cadena lateral es capaz de unirse eficientemente a iones calcio. En ausencia del grupo carboxilo, la cadena lateral no se unirá al calcio. El calcio liberado cerca del sitio de la herida en la respuesta celular a la coagulación ayuda a estimular la activación de proteínas en la cascada de serina proteasa de la respuesta molecular.
La vitamina K viene en varias formas. Se describe mejor químicamente como un grupo de derivados de 2-metil-1,4-naftoquinona. Hay cinco formas diferentes reconocidas como vitamina Ks (K1, K2, K3, K4 y K5). De estas, las vitaminas K1 y K2 provienen de fuentes naturales y las demás son sintéticas. La vitamina K2, que está hecha de vitamina K1 por microorganismos intestinales, tiene varias formas, con diferentes longitudes de cadenas laterales de isoprenoides. Las diversas formas se denominan comúnmente como MK-X, donde X es un número, y MK significa menaquinona, que es el nombre que se le da a esta forma de vitamina K. La Figura 4.79 muestra una forma común conocida como MK-4 (menatetrenona).
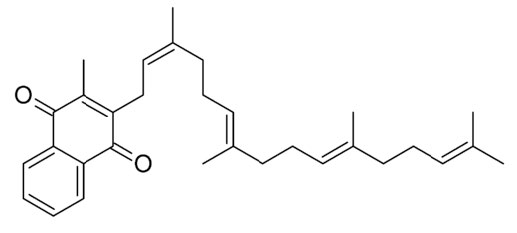
Figura 4.79 - MK-4 (menatetrenona)
Peligro de hemorragia
Es muy crítico que se le dé la cantidad adecuada de warfarina a los pacientes. Demasiado puede resultar en hemorragia. Los pacientes deben tener sus tiempos de coagulación regularmente para asegurarse de que están tomando la dosis correcta de medicamento anticoagulante. La dieta y el metabolismo de la Vitamina K en el organismo pueden afectar la cantidad de warfarina necesaria. La vitamina K se sintetiza en las plantas y juega un papel en la fotosíntesis. Se puede encontrar en las mayores cantidades en vegetales que son verdes y frondosos. Los pacientes cuya dieta es alta en estos vegetales pueden requerir una dosis diferente a los que rara vez comen verduras. La vitamina K dietética también es, como se mencionó anteriormente, metabolizada por bacterias en el intestino grueso, donde convierten la vitamina K1 en vitamina K2.
Plasmina
Los coágulos, una vez hechos en el cuerpo, no permanecen ahí para siempre. En cambio, se activa una enzima estrechamente regulada conocida como plasmina, cuando es apropiado, para descomponer el coágulo enredado con fibrina. Como muchas de las enzimas en la cascada de coagulación de la sangre, la plasmina es una serina proteasa. Es capaz de escindir una amplia gama de proteínas. Incluyen coágulos de fibrina polimerizados, fibronectina, trombospondina, laminina y el factor von Willebrand.
La plasmina juega un papel en la activación de las colagenasas y en el proceso de ovulación al debilitar la pared del folículo de Graafian en el ovario. La plasmina se produce en el hígado como el zimógeno conocido como plasminógeno. Varias enzimas diferentes pueden activarlo.
El activador tisular del plasminógeno (tPA), usando fibrina como cofactor, es uno. Otros incluyen activador de plasminógeno uroquinasa (usando receptor activador de plasminógeno uroquinasa como cofactor), calicreína (serina proteasa plasmática con muchas formas y funciones sanguíneas) y FXIa y FXIIa de la cascada de coagulación.
Inhibición de plasmina
La actividad de la plasmina también se puede inhibir. El inhibidor del activador del plasminógeno, por ejemplo, puede inactivar el tPA y la uroquinasa. Una vez activada la plasmina, también puede ser inhibida por α2-antiplasmina y α2-macroglobulina (Figura 4.80). La trombina también juega un papel en la inactivación de la plasmina, estimulando la actividad del inhibidor de fibrinólisis activable por trombina. La angiostatina es un subdominio de plasmina producido por escisión autoproteolítica. Bloquea el crecimiento de nuevos vasos sanguíneos y está siendo investigado por sus propiedades anticancerígenas.
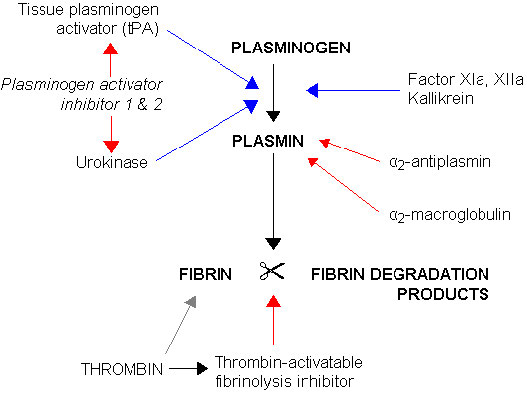
Figura 4.80 - Regulación de la descomposición de fibrina. Activadores en azul. Inhibidores en rojo. Wikipedia
Fibronectina
La fibronectina es una glicoproteína grande (440 kDa) que se encuentra en la matriz extracelular que se une a proteínas celulares integrales llamadas integrinas y a proteínas extracelulares, incluyendo colágeno, fibrina y sulfato de heparán. Viene en dos formas. La forma soluble se encuentra en el plasma sanguíneo y es producida por el hígado. Se encuentra en alta concentración en el torrente sanguíneo (300 µg/ml). La forma insoluble se encuentra abundantemente en la matriz extracelular.
La proteína se ensambla en la matriz extracelular y juega un papel en el crecimiento celular, la adhesión, la migración y la diferenciación. Es muy importante en la cicatrización de heridas.
Figura 4.82 - Fibronectina 1. Wikipedia
Ayuda en la formación de coágulos de sangre
La fibronectina del plasma sanguíneo se localiza en el sitio de la herida, ayudando en la formación del coágulo sanguíneo para detener el sangrado. En las etapas iniciales de cicatrización de heridas, la fibronectina plasmática interactúa con la fibrina en la formación de coágulos. También protege el tejido que rodea la herida. Posteriormente en el proceso de reparación, la remodelación del área dañada comienza con la acción de fibroblastos y células endoteliales en el sitio de la herida. Su tarea es degradar las proteínas de la matriz del coágulo sanguíneo, reemplazándolas por una nueva matriz como el tejido circundante no dañado.
Los fibroblastos actúan sobre la matriz temporal de fibronectina-fibrina, remodelándola para reemplazar la fibronectina plasmática con fibronectina celular. Esto puede provocar el fenómeno de contracción de la herida, uno de los pasos en la cicatrización de heridas. La secreción de fibronectina celular por fibroblastos es seguida por el ensamblaje de la fibronectina y la integración con la matriz extracelular.
Embriogénesis
La fibronectina es esencial para la embriogénesis. La eliminación del gen en ratones provoca letalidad antes del nacimiento. Esto probablemente se deba a su papel en la migración y guiar la unión de las células a medida que se desarrolla el embrión. La fibronectina también tiene un papel en la boca. Se encuentra en la saliva y se cree que inhibe la colonización de la boca por bacterias patógenas.
Factor activador plaquetario
El Factor Activador de Plaquetas (PAF) es un compuesto (Figura 4.83) producido principalmente en células involucradas en la defensa del huésped. Estos incluyen plaquetas, macrófagos, neutrófilos y monocitos, entre otros. Se produce en mayores cantidades en células inflamatorias tras una estimulación adecuada. El compuesto actúa como una hormona y media la agregación/desgranulación plaquetaria, la inflamación y la anafilaxia. Puede transmitir señales entre células para desencadenar y amplificar cascadas inflamatorias y coagulantes.
Cuando no se regula, la señalización por PAF puede causar inflamación severa que resulta en sepsis y lesión. La inflamación en las reacciones alérgicas surge en parte como resultado de PAF y es un factor importante en la bronconstricción en el asma. De hecho, a una concentración de sólo 10 picomolares, el PAF puede provocar inflamación asmática de las vías respiratorias que pone en peligro la vida.
Figura 4.83 - Factor Activador de Plaquetas. Wikipedia
Me siento tan triste
'Porque corté.... yo mismo mal
Ahora estoy todo preocupado 'bout... consecuencias
Está empezando a sangrar
Hay algo de clo... seguro que necesito
Entonces el cuerpo patea.... en sus defensas
Ha pasado tantas veces antes
La sangre sale y luego cierra la puerta
Gracias a Dios mi sangre se está coagulando
Enmallado de las cadenas de fibrina
Gracias a Dios mi sangre se está coagulando
Los zimógenos
Se están activando y todo está bien
Así que voy a dejar de sangrar de nuevo
La vitamina K
Ayuda a... atar a cee-ays
Añadiendo C-O-.. O-H para enmendar cosas
Um-um-um-um-um-um
Se endurece y se mantiene
Cuando un glu.... taminasa
Crea co.... enlaces valentes... para cementar
En solo un momento, las cosas están bien para ir
El coágulo está en su lugar y ha detenido el flujo
Pero ¿qué pasa con la disolución de coágulos?
¿Desenredar las cadenas de fibrina?
Esto requiere alguna solución de problemas
Hay una manera
Solo activa un poco de t-PA
Obtener plasmina activa en las venas
Oh, oh, oh.
Y gracias a la revelación'
Como parte de las venas reparadoras
Es parte de la trama de mi cuerpo
La herida se ha ido
Estoy de vuelta donde empecé y
No hay nada malo
Mi flujo sanguíneo vuelve a ser normal.
Gracias a Dios, mi sangre se está coagulando
Al ritmo de “No duermas en el metro Darling”
Melodías metabólicas Sitio web AQUÍ
Grabación de Liz Bacon y David Simmons
Letras de Kevin Ahern
Grabación de Liz Bacon y David Simmons Letras de Kevin Ahern


