21.4: Micosis de la piel y los ojos
- Page ID
- 54699
Objetivos de aprendizaje
- Identificar los patógenos fúngicos más comunes asociados con micosis cutáneas y subcutáneas
- Comparar las principales características de enfermedades fúngicas específicas que afectan a la piel
Muchas infecciones fúngicas de la piel involucran hongos que se encuentran en la microbiota normal de la piel. Algunos de estos hongos pueden causar infección cuando ingresan a través de una herida; otros causan principalmente infecciones oportunistas en pacientes inmunodeprimidos. Otros patógenos fúngicos causan principalmente infección en ambientes inusualmente húmedos que promueven el crecimiento de hongos; por ejemplo, zapatos sudorosos, duchas comunales y vestuarios proporcionan excelentes criaderos que promueven el crecimiento y transmisión de patógenos fúngicos.
Las infecciones fúngicas, también llamadas micosis, se pueden dividir en clases en función de su invasividad. Las micosis que causan infecciones superficiales de la epidermis, el cabello y las uñas, se llaman micosis cutáneas. Las micosis que penetran en la epidermis y la dermis para infectar tejidos más profundos se denominan micosis subcutáneas. Las micosis que se propagan por todo el cuerpo se llaman micosis sistémicas.
Tineas
Un grupo de micosis cutáneas llamadas tineas son causadas por dermatofitos, mohos fúngicos que requieren queratina, una proteína que se encuentra en la piel, el cabello y las uñas, para su crecimiento. Existen tres géneros de dermatofitos, todos los cuales pueden causar micosis cutáneas: Trichophyton, Epidermophyton y Microsporum. Las tineas en la mayoría de las áreas del cuerpo generalmente se llaman tiña, pero las tineas en ubicaciones específicas pueden tener nombres y síntomas distintivos (ver Tabla\(\PageIndex{1}\) y Figura\(\PageIndex{1}\)). Tenga en cuenta que estos nombres, aunque estén latinizados, se refieren a ubicaciones en el cuerpo, no a organismos causantes. Las tineas pueden ser causadas por diferentes dermatofitos en la mayoría de las áreas del cuerpo.
| Algunas Tineas Comunes y Ubicación en el Cuerpo | |
|---|---|
| Tinea corporis (tiña) | Cuerpo |
| Tiña capitis (tiña) | Cuero cabelludo |
| Tinea pedis (pie de atleta) | Pies |
| Tinea barbae (picor de barbero) | Barba |
| Tiña cruris (tiña deportiva) | Ingle |
| Tiña unguium (onicomicosis) | Uñas de los pies, uñas de las manos |
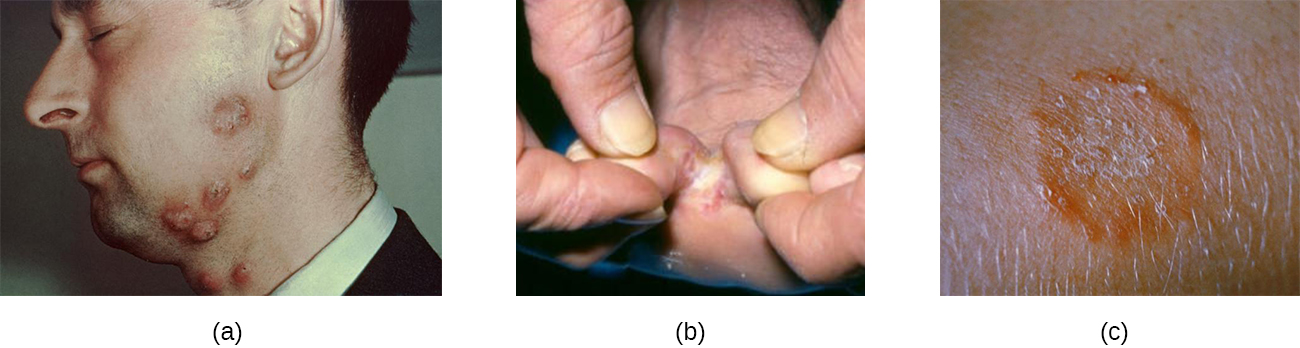
Los dermatofitos se encuentran comúnmente en el ambiente y en los suelos y con frecuencia se transfieren a la piel a través del contacto con otros humanos y animales. Las esporas de hongos también se pueden propagar en el cabello. Muchos dermatofitos crecen bien en ambientes húmedos y oscuros. Por ejemplo, la tiña pedis (pie de atleta) comúnmente se propaga en duchas públicas, y los hongos causantes crecen bien en los confines oscuros y húmedos de zapatos y calcetines sudorosos. Asimismo, la tiña cruris (tiña deportiva) a menudo se propaga en entornos de vida comunales y prospera en ropa interior cálida y húmeda.
Las tineas en el cuerpo (tiña corporal) a menudo producen lesiones que crecen radialmente y sanan hacia el centro. Esto provoca la formación de un anillo rojo, lo que lleva al nombre engañoso de tiña recordar el caso Clinical Focus en Los eucariotas de la microbiología.
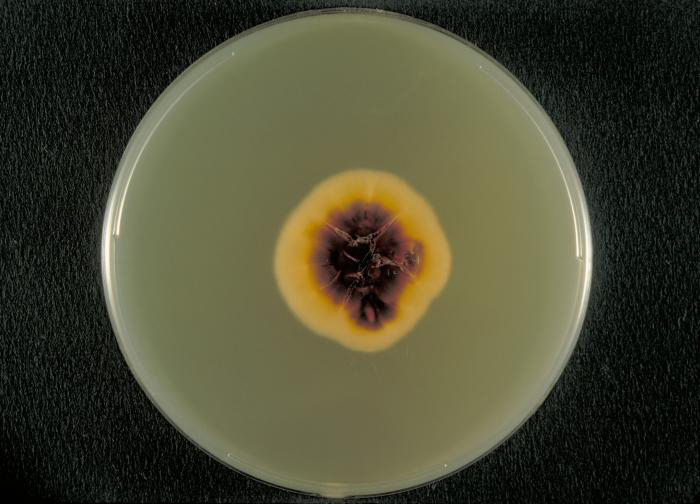
Se pueden utilizar varios enfoques para diagnosticar las tineas. A menudo se usa una lámpara de Wood (también llamada lámpara negra) con una longitud de onda de 365 nm. Cuando se dirige sobre una tiña, la luz ultravioleta emitida por la lámpara de Wood hace que los elementos fúngicos (esporas e hifas) emitan fluorescencia. La evaluación microscópica directa de especímenes de raspados de piel, cabello o uñas también se puede usar para detectar hongos. Generalmente, estos especímenes se preparan en una montura húmeda utilizando una solución de hidróxido de potasio (10% — 20% KOH acuoso), que disuelve la queratina en el cabello, las uñas y las células de la piel para permitir la visualización de las hifas y esporas de hongos. Los especímenes pueden cultivarse sobre dextrosa CC de Sabouraud (cloranfenicol/ciclohexamida), un agar selectivo que apoya el crecimiento de dermatofitos a la vez que inhibe el crecimiento de bacterias y hongos saprófitos (Figura\(\PageIndex{2}\)). La morfología macroscópica de las colonias se utiliza a menudo para identificar inicialmente el género del dermatofito; la identificación puede confirmarse aún más visualizando la morfología microscópica usando un cultivo de portaobjetos o una preparación de cinta adhesiva teñida con lactofenol azul algodón.
Diversos tratamientos antifúngicos pueden ser efectivos contra las tineas. Los ungüentos de alilamina que incluyen terbinafina se usan comúnmente; miconazol y clotrimazol también están disponibles para el tratamiento tópico, y la griseofulvina se usa por vía oral.
Ejercicio\(\PageIndex{1}\)
¿Por qué son las tineas, causadas por mohos fúngicos, a menudo llamados tiña?
Aspergilosis cutánea
Otra causa de micosis cutáneas es Aspergillus, un género que consiste en mohos de muchas especies diferentes, algunas de las cuales causan una condición llamada aspergilosis. La aspergilosis cutánea primaria, en la que la infección comienza en la piel, es rara pero sí ocurre. Más común es la aspergilosis cutánea secundaria, en la que la infección comienza en el sistema respiratorio y se disemina sistémicamente. Tanto la aspergilosis cutánea primaria como la secundaria dan como resultado escharos distintivos que se forman en el sitio o sitios de infección (Figura\(\PageIndex{3}\)). La aspergilosis pulmonar se discutirá más a fondo en Micosis Respiratorias).
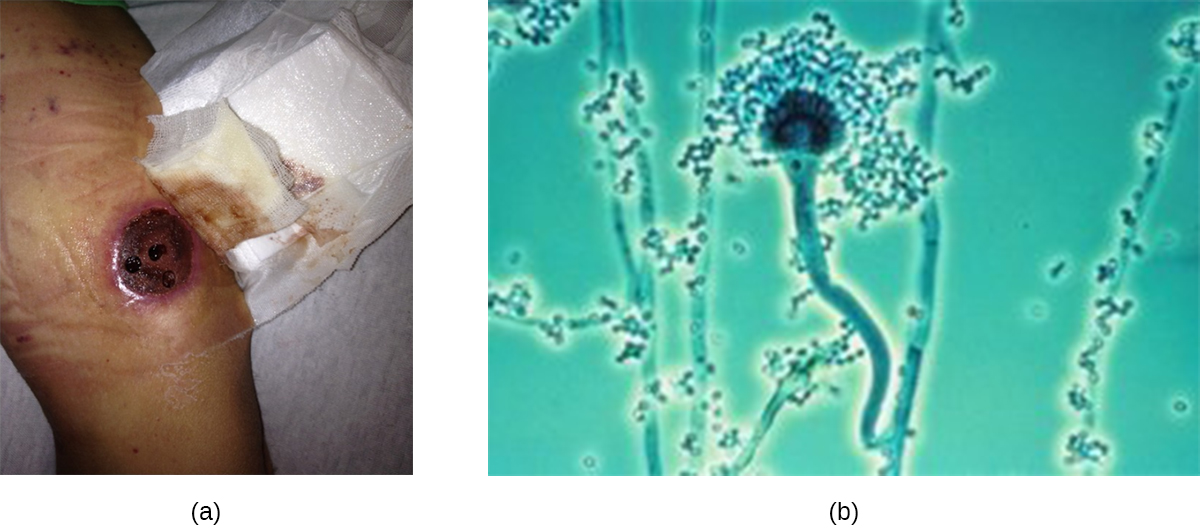
La aspergilosis cutánea primaria generalmente ocurre en el sitio de una lesión y es causada con mayor frecuencia por Aspergillus fumigatus o Aspergillus flavus. Por lo general se reporta en pacientes que han tenido una lesión mientras trabajaban en un ambiente agrícola o al aire libre. Sin embargo, las infecciones oportunistas también pueden ocurrir en entornos de salud, a menudo en el sitio de catéteres intravenosos, heridas venopunciones, o en asociación con quemaduras, heridas quirúrgicas o apósitos oclusivos. Después de la candidiasis, la aspergilosis es la segunda infección fúngica hospitalaria más común y a menudo ocurre en pacientes inmunodeprimidos, que son más vulnerables a infecciones oportunistas.
La aspergilosis cutánea se diagnostica mediante historia del paciente, cultivo, histopatología mediante biopsia de piel. El tratamiento implica el uso de medicamentos antifúngicos como voriconazol (preferido para aspergilosis invasiva), itraconazol y anfotericina B si el itraconazol no es efectivo. Para individuos inmunodeprimidos o pacientes quemados, se pueden usar medicamentos y pueden ser necesarios tratamientos quirúrgicos o de inmunoterapia.
Ejercicio\(\PageIndex{2}\)
Identificar las fuentes de infección por aspergilosis cutánea primaria y secundaria.
Candidiasis de la Piel y Uñas
Candida albicans y otras levaduras del género Candida pueden causar infecciones cutáneas denominadas candidiasis cutánea. Candida spp. a veces son responsables de intertrigo, término general para una erupción que ocurre en un pliegue cutáneo, u otras erupciones localizadas en la piel. La cándida también puede infectar las uñas, haciendo que se vuelvan amarillas y se endurezcan (Figura\(\PageIndex{4}\)).
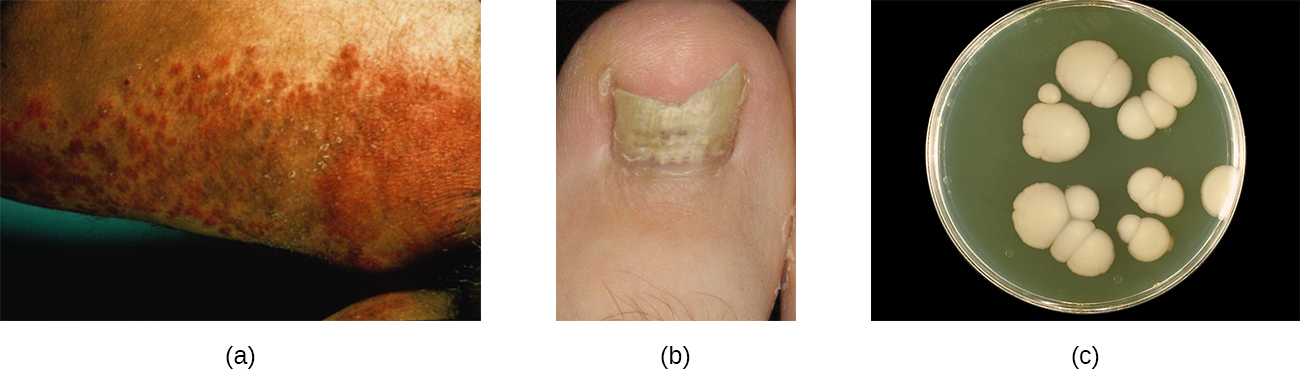
La candidiasis de la piel y las uñas se diagnostica mediante observación clínica y mediante cultivo, tinción de Gram y monturas húmedas de KOH. También se pueden realizar pruebas de susceptibilidad para agentes antifúngicos. La candidiasis cutánea se puede tratar con medicamentos antimicóticos tópicos o sistémicos azólicos. Debido a que la candidiasis puede volverse invasiva, los pacientes que padecen VIH/SIDA, cáncer u otras afecciones que comprometen el sistema inmunológico pueden beneficiarse de un tratamiento preventivo. Azoles, como clotrimazol, econazol, fluconazol, ketoconazol y miconazol; nistatina; terbinafina; y naftifina pueden usarse para el tratamiento. El tratamiento a largo plazo con medicamentos como itraconazol o ketoconazol puede usarse para infecciones crónicas. A menudo ocurren infecciones repetidas, pero este riesgo se puede reducir siguiendo cuidadosamente las recomendaciones de tratamiento, evitando la humedad excesiva, manteniendo una buena salud, practicando una buena higiene y teniendo ropa adecuada (incluido el calzado).
La cándida también causa infecciones en otras partes del cuerpo además de la piel. Estas incluyen infecciones vaginales por hongos (ver Infecciones fúngicas del sistema reproductivo) y aftas orales (ver Enfermedades Microbianas de la Boca y la Cavidad Bucal).
Ejercicio\(\PageIndex{3}\)
¿Cuáles son los signos y síntomas de la candidiasis de la piel y las uñas?
Esporotricosis
Mientras que las micosis cutáneas son superficiales, las micosis subcutáneas pueden propagarse de la piel a tejidos más profundos. En regiones templadas, la micosis subcutánea más común es una afección llamada esporotricosis, causada por el hongo Sporothrix schenkii y comúnmente conocida como enfermedad del jardinero de rosas o enfermedad de la espina rosa (recordar Caso en punto: Cada rosa tiene su espina). La esporotricosis a menudo se contrae después de trabajar con suelo, plantas o madera, ya que el hongo puede entrar a través de una pequeña herida, como un pinchazo de espina o una astilla. La esporotricosis generalmente se puede evitar usando guantes y ropa protectora mientras trabaja en jardinería y limpiando y desinfectando rápidamente cualquier herida sufrida durante las actividades al aire libre.
Las infecciones por Sporothrix se presentan inicialmente como pequeñas úlceras en la piel, pero el hongo puede extenderse al sistema linfático y a veces más allá. Cuando la infección se propaga, aparecen nódulos, se vuelven necróticos y pueden ulcerarse. A medida que más ganglios linfáticos se ven afectados, se pueden desarrollar abscesos y ulceraciones sobre un área más grande (a menudo en un brazo o mano). En casos severos, la infección puede extenderse más ampliamente por todo el cuerpo, aunque esto es relativamente poco común.
La infección por Sporothrix se puede diagnosticar con base en el examen histológico del tejido afectado. Su morfología macroscópica se puede observar cultivando el moho en agar dextrosa de papa, y su morfología microscópica se puede observar tiñendo un cultivo de portaobjetos con lactofenol azul algodón. Generalmente se recomienda el tratamiento con itraconazol.
Ejercicio\(\PageIndex{4}\)
Describir la progresión de una infección por Sporothrix schenkii.
Micosis de la Piel
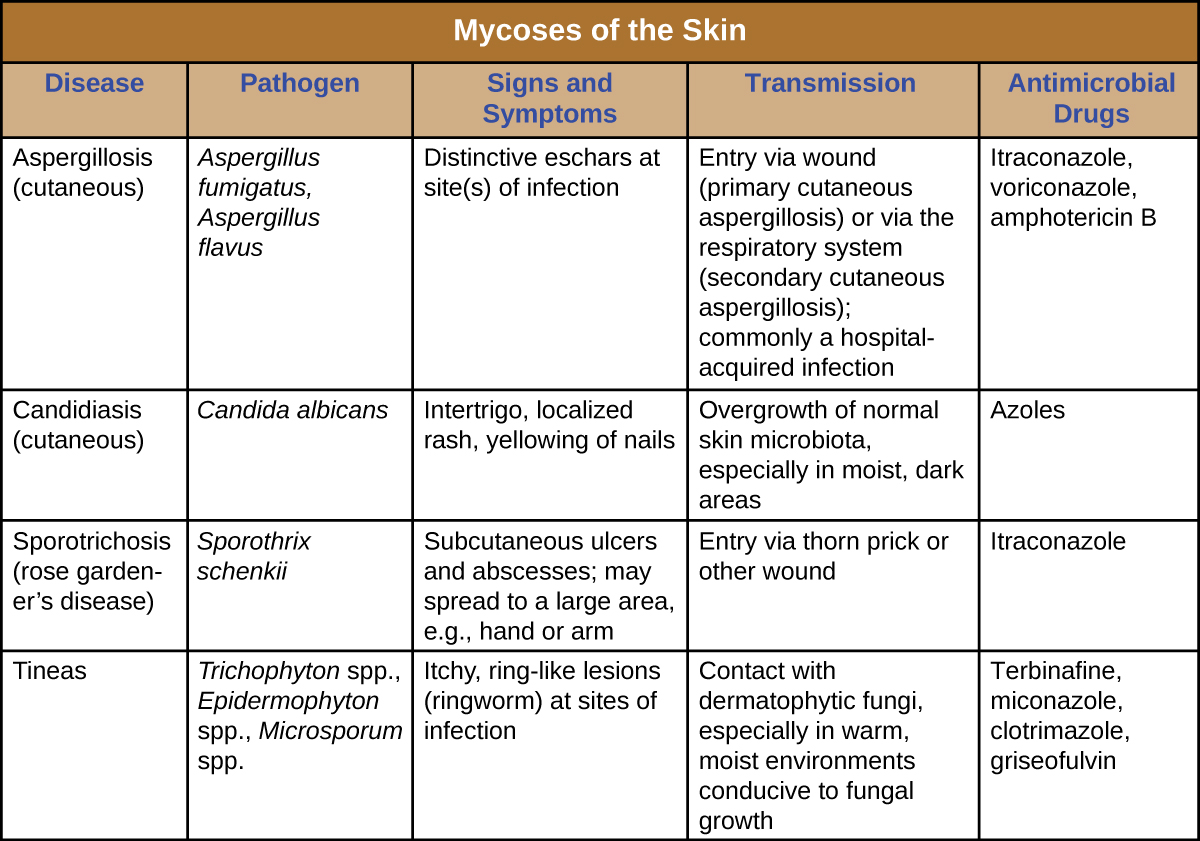
Las micosis cutáneas suelen ser oportunistas, solo capaces de causar infección cuando la barrera cutánea se rompe a través de una herida. Las tineas son la excepción, ya que los dermatofitos responsables de las tineas pueden crecer en la piel, el cabello y las uñas, especialmente en condiciones húmedas. La mayoría de las micosis de la piel se pueden evitar mediante una buena higiene y un cuidado adecuado de las heridas. El tratamiento requiere medicamentos antimicóticos. La figura\(\PageIndex{5}\) resume las características de algunas infecciones fúngicas comunes de la piel.
Conceptos clave y resumen
- Las micosis pueden ser cutáneas, subcutáneas o sistémicas.
- Las micosis cutáneas comunes incluyen tineas causadas por dermatofitos de los géneros Trichophyton, Epidermophyton y Microsporum. La tiña corporal se llama tiña. Las tineas en otras partes del cuerpo tienen nombres asociados con la parte del cuerpo afectada.
- La aspergilosis es una enfermedad fúngica causada por mohos del género Aspergillus. La aspergilosis cutánea primaria ingresa a través de una rotura en la piel, como el sitio de una lesión o una herida quirúrgica; es una infección común adquirida en el hospital. En la aspergilosis cutánea secundaria, el hongo ingresa a través del sistema respiratorio y se disemina sistémicamente, manifestándose en lesiones en la piel.
- La micosis subcutánea más común es la esporotricosis (enfermedad del jardinero de rosas), causada por Sporothrix schenkii.
- Las levaduras del género Candida pueden causar infecciones oportunistas de la piel llamadas candidiasis, produciendo intertrigo, erupciones localizadas o coloración amarillenta de las uñas.


