1.44: Cirugía de Bolsa Faríngea/Divertículo de Zenker
( \newcommand{\kernel}{\mathrm{null}\,}\)
ATLAS DE ACCESO ABIERTO DE Otorrinolaringología, Cirugía Operatoria de Cabeza y Cuello
CIRUGÍA PARA BOLSA FARÍNGEA/DIVERTÍCULO DE ZENKER
Daniel Schuster, James Netterville, Johan Fagan
Este capítulo proporciona una visión general del manejo de la divertula de Zenker (ZD), incluyendo la técnica quirúrgica detallada, con énfasis en la terapia y manejo efectivos.
Zenker, patólogo alemán, reportó por primera vez 27 divertículos de pulsión hipofaríngea en 1878. 1 En 1907, Killian, describió la dehiscencia triangular entre los músculos cricofaríngeo y constrictor inferior que es el sitio anatómico de formación de los Divertículos de Zenker. 2 (Figura 1)
Aunque existe un papel para la cirugía abierta, el manejo ha evolucionado hacia técnicas endoscópicas efectivas y seguras con baja morbilidad comprobada.
Etiología
La etiología se ha debatido desde hace más de un siglo. Históricamente, los autores han teorizado que el trauma, las estenosis esofágicas superiores congénitas, el bocio tiroideo o cuerpos extraños pueden jugar un papel. 3 El reflujo gastroesofágico, la acalasia cricofaríngea, el tono de reposo persistentemente elevado del cricofaríngeo, la anomalía estructural del músculo cricofaríngeo y la enfermedad neurológica central o periférica también se han propuesto como factores contribuyentes o causales, aunque existen evidencias convincentes carente. 3
No obstante, fue Zenker quien correctamente lo describió como un divertículo de pulsión y puso fin a teorías anteriores. 1 Desde entonces la mayoría de los autores coinciden en que la predisposición anatómica juega un papel central en la patogénesis, aunque la etiología exacta sigue siendo tema de debate.
Actualmente es ampliamente aceptado que la disfunción del músculo cricofaríngeo juega un papel etiológico central. Las altas presiones intraluminales a nivel del triángulo de Killian resultan en hernia de mucosa esofágica y submucosa a través de esta área de debilidad muscular inherente. Algunos abogan por que las altas presiones intraluminales producidas por la descoordinación del músculo constrictor inferior contra un cricofaríngeo cerrado son las responsables, mientras que otros afirman que las altas presiones son resultado de la relación anatómica entre la hipofaringe relativamente ancha y una entrada esofágica más estrecha a través del cual pasan los bolos alimenticios. 5 El triángulo de Killian en sí es de tamaño variable, y los pacientes con áreas más grandes de debilidad muscular inherente probablemente estén más predispuestos a un ZD.
Fisiopatología
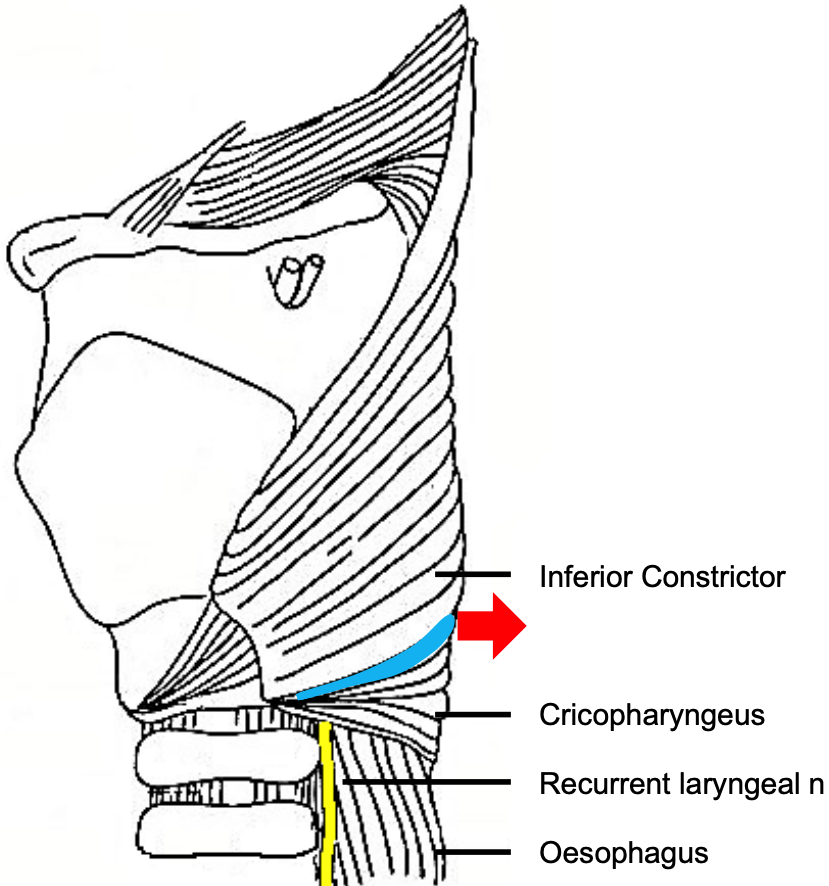
Figura 1: Flecha roja muestra dónde ZD extruye a través de la dehiscencia de Killian (azul) entre el constrictor inferior y los músculos cricofaríngeos
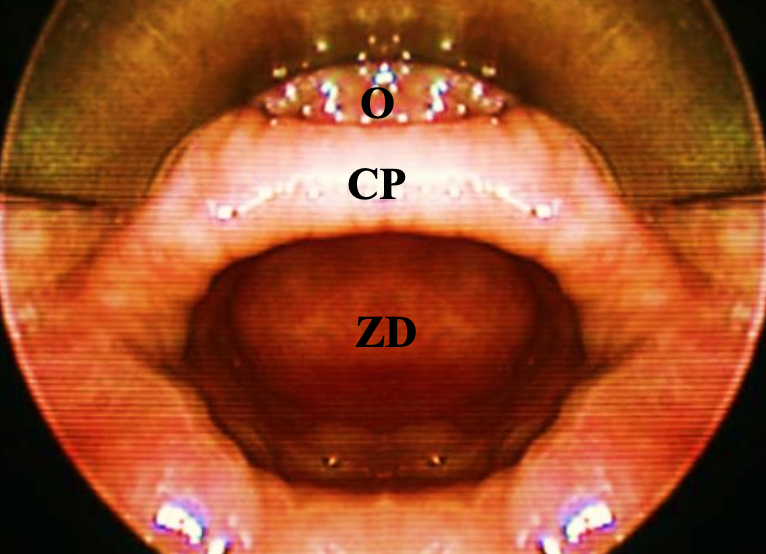
Figura 2: Barra cricofaríngea (CP) que contiene el músculo cricofaríngeo, que separa el esófago (O) de ZD

Figura 3: Golondrina con bario de ZD. Observe la ubicación del músculo cricofaríngeo (flechas) en la parte superior de la pared partidaria entre el esófago y el ZD; y cómo la fascia bucofaríngea contiene el divertículo (línea verde)
ZD es un divertículo pulsivo o hernia de mucosa y submucosa esofágica a través del triángulo de Killian, que se encuentra inmediatamente proximal al músculo cricofaríngeo (Figuras 1, 2, 3).
De importancia quirúrgica es que todo el divertículo está contenido dentro de la fascia bucofaríngea, la cual por sí misma no está involucrada en la formación del divertículo (Figura 3). La fascia bucofaríngea es en efecto desplazada posteriormente por la pared posterior del divertículo, creando un plano más seguro para dividir la “pared partidista” (que contiene el cricofaríngeo) sin penetrar en la fascia y entrar en el espacio prevertebral (Figura 3). Esta relación anatómica entre el ZD y la capa fascial bucofaríngea circundante es la clave para comprender cómo el tracto digestivo superior permanece separado del espacio retrofaríngeo al realizar una incisión en la pared anterior del divertículo, o en el caso de un cricofaríngeo endoscópico aislado miotomía. La alteración de esta capa fascial podría aumentar teóricamente la probabilidad de desarrollar mediastinito.
Sin embargo, al dividir endoscópicamente un músculo cricofaríngeo hipertrófico en ausencia de un ZD, la fascia bucofaríngea se sitúa inmediatamente detrás del músculo cricofaríngeo, y hay que tener mucho cuidado para preservar esta capa fascial cuando se divide completamente el músculo cricofaríngeo. A pesar de los temores iniciales de que esta fascia no pudiera conservarse durante la miotomía endoscópica cricofaríngea, Chang et al demostraron en un estudio cadavérico que la capa fascial bucofaríngea permaneció histológicamente intacta con miotomía cricofaríngea con láser de dióxido de carbono (CO 2). 4
Presentación Clínica
El ZD se presenta predominantemente en el adulto mayor; rara vez se observa en pacientes <40 años de edad. Una historia minuciosa puede levantar sospechas de un ZD. Los síntomas distintivos son disfagia progresiva junto con regurgitación posprandial de alimentos no digeridos. Cuando se asocia con halitosis, pérdida de peso, deglución ruidosa, tos, sensación de globo y aspiración recurrente no provocada, la historia sola es patognomónica. 5 Los síntomas pueden existir de semanas a años, y la gravedad de los síntomas generalmente se correlaciona con el tamaño del ZD. El examen físico suele ser normal, aunque ocasionalmente se puede notar una acumulación de saliva en la hipofaringe en la laringoscopia que puede o no aclararse con la deglución. Una masa en el cuello rara vez es palpable. En raras ocasiones, el signo de Boyce, o una hinchazón en el cuello que gorgotea a la palpación, está presente. 6
Los médicos deben tener en cuenta que, aunque es raro (incidencia < 0.5%), el carcinoma puede presentarse en un ZD 7. Los alimentos regurgitados teñidos de sangre deben levantar sospechas por ello, y es un indicio de que la observación no es una opción razonable. La deglución de bario frecuentemente muestra defectos de llenado dentro del saco que generalmente representan alimentos no digeridos. Sin embargo, un defecto de llenado constante en estudios seriales debería generar preocupación por un tumor. 5
Investigaciones Especiales
El diagnóstico se confirma con una deglución de contraste y videofluoroscopia (Figura 3). La laringoscopia se realiza para descartar otras causas de disfagia, así como para documentar la disfunción de las cuerdas vocales. La evaluación preoperatoria debe incluir la evaluación de la función del esfínter esofágico inferior, ya que la miotomía cricofaríngea en pacientes con esfínter esofágico inferior incompetente los coloca en riesgo de desarrollar reflujo gastroesofágico y laringofaríngeo severo.
Anatomía quirúrgica
Un ZD es un saco de pared delgada revestido por epitelio escamoso estratificado con una fina capa de submucosa fibrosa. La capa muscular de la hipofaringe está ausente de su pared. La hernia mucosa posterior pasa a través de la dehiscencia/triángulo de Killian y se localiza entre las fibras inferiores del constrictor faríngeo inferior y el borde superior del músculo cricofaríngeo (Figuras 1, 3). La pared común (parte) contiene el cricofaríngeo en su borde superior y separa el esófago del divertículo (Figuras 2, 3).
Es importante entender que después de la hernia ZD a través de la dehiscencia de Killian, se expande posterior a la cricofaringe y las capas superiores de los músculos esofágicos pero aún está contenida dentro de la fascia perioesofágica. Esta capa protectora de facia inversora que rodea tanto el esófago como el ZD es la clave para la división endoscópica del músculo cricofaríngeo y toda la pared partidista entre el ZD y el esófago. Sin esta capa fascial, es probable que la saliva rastree al mediastino causando mediastinitis.
Tratamiento
La observación con manipulación dietética es una opción razonable para un ZD relativamente pequeño, o en pacientes con síntomas mínimos, o que presentan un riesgo anestésico significativo.
Los abordajes quirúrgicos incluyen los siguientes:
- Endoscópica
- Miotomía cricofaríngea
- Diverticulotomía
- Grapado
- Láser
- Electrocoagulación
- Transcervical externo
- Miotomía cricofaríngea
- Inversión
- Diverticulopexia (suspensión)
- Diverticulectomía
- Suturar
- Grapado
La mayoría de los autores actualmente abogan por la cirugía endoscópica como el tratamiento preferido, y muchos estudios han reportado que las técnicas endoscópicas son seguras y efectivas. 8-12 Las ventajas en comparación con los procedimientos externos son el breve tiempo anestésico, la ingesta oral temprana, la hospitalización corta, el dolor mínimo y que la cirugía de revisión, ya sea endoscópica o externa, no se vea comprometida por la cicatrización.
Al igual que con cualquier cirugía, los riesgos y beneficios de la cirugía deben sopesarse cuidadosamente, particularmente porque los pacientes con ZD son generalmente ancianos y a menudo enfermos.
Procedimientos endoscópicos

Figura 4: Antes y después de la diverticolotomía endoscópica con grapadora: Cricofaríngeo y la pared divisoria entre el ZD y el esófago se han dividido, incorporando la bolsa en el esófago. Observe cómo la grapadora es incapaz de dividir la pared de la parte distal, lo que resulta en una barra residual
La cirugía endoscópica divide completamente la pared común entre el esófago y el divertículo (diverticulotomía), incorporando así el divertículo en el lumen esofágico; y en el proceso también realiza una miotomía cricofaríngea (Figura 4).
Existe mucho debate respecto a la técnica más efectiva. Los autores están de acuerdo con un estudio que encontró que el láser endoscópico de CO 2 es más efectivo y que resulta en una recidiva significativamente menor que el grapado endoscópico. 10 Esto puede deberse a que la grapadora endoscópica no divide la parte más distal de la pared común entre el esófago y el divertículo (Figura 4). En partes del mundo donde ni una grapadora ni un láser CO 2 están disponibles, un cauterio de succión largo funcionará en lugar del láser.
Se debe considerar la flexibilidad y la enfermedad de la columna cervical. La comunicación con el equipo de atención de anestesia debe incluir una discusión sobre la necesidad de parálisis como componente de la anestesia general, ya que el tono muscular puede limitar la visualización y complicar la colocación del endoscopio.
La elección del diverticuloscopio operativo depende del procedimiento a realizar.

Figura 5a: Diverticuloscopio Benjamin

Figura 5b: Diverticuloscopio bivalvo Weerda
Diverticuloscopio Benjamin: (Figura 5a) Para la diverticulotomía láser CO 2, los autores han encontrado que el diverticuloscopio Benjamin (Storz) proporciona la combinación óptima de visualización y facilidad de colocación. Debido a que tiene puntas enderezadas, en lugar de puntas curvadas hacia afuera del endoscopio Dohlman que se utilizó por primera vez para cirugía endoscópica, a menudo es capaz de colocarse en pacientes en los que la colocación del endoscopio Dohlman original hubiera sido difícil.
Diverticuloscopio Weerda: El diverticuloscopio Weerda bivalvo largo (Storz) proporciona volumen adicional anterior a posterior al abrir las cuchillas del endoscopio; esto es esencial para usar la técnica de la grapadora. Sin embargo, el ancho del extremo proximal del endoscopio dificulta su inserción en pacientes con ancho interdental estrecho.

Figura 6: Bolsa perforada
Pasar un diverticuloscopio puede ser difícil o imposible en algunos pacientes. Por lo tanto, es importante advertir a los pacientes que un abordaje endoscópico puede tener que ser abandonado debido a un acceso deficiente. En manos menos experimentadas el endoscopio es un instrumento particularmente peligroso ya que puede ser difícil de insertar y puede penetrar en la pared faríngea posterior o la bolsa causando sepsis cervical y mediastinitis (Figura 6). Por lo tanto, es crucial que el cirujano ejerza un juicio sólido y abandone el procedimiento antes de provocar una perforación iatrogénica.
Pasos quirúrgicos para diverticulotomía endoscópica
- Administrar antibióticos de amplio espectro perioperatoriamente
- La anestesia general se realiza con intubación orotraqueal (la intobación nasotraqueal obstaculiza el acceso)
- Proteja los dientes superiores con un protector de encía
- Estudiar la deglución de bario para determinar las dimensiones del ZD y las ubicaciones del cuello del ZD y de la entrada esofágica
- Iniciar endoscopia con comisura anterior o laringoscopio Dedo
- Pasar por el seno piriforme derecho hacia la región poscricoidea
- Examinar el divertículo
- Identificar el lumen esofágico
- Alimentos retenidos por succión y secreciones del ZD
- Use varilla Hopkins de 0 grados para examinar de cerca el área (incluida la hipofaringe); observe cualquier anomalía que pudiera contribuir a la disfagia
- Pasar una sonda roma al lumen esofágico y presionarla hacia abajo para estirar el músculo cricofaríngeo; la relajación del músculo cricofaríngeo permite un paso más fácil del labio anterior de los alcances Benjamim o Weerda hacia el esófago
- Si la luz del esófago es difícil de canular con el laringoscopio
- Inserte un catéter de goma, un catéter de succión o un buscador de lumen de anestesia redondo de 4 mm de largo en el lumen del esófago
- Luego pasa el diverticuloscopio sobre el catéter o buscador de lumen que tirará hacia abajo del lumen esofágico y dirigirá el labio anterior del endoscopio hacia el esófago
- Inspeccionar el ZD para detectar malignidad
- Retire con cuidado el laringoscopio
- Realizar esofagoscopia rígida
- Inspeccionar el esófago
- Dilatar la abertura esofágica con el endoscopio facilita el paso del diverticuloscopio
- Uso del diverticuloscopio Benjamin para enganchar el ZD (Figura 5a)
- No siempre es posible insertar el visor debido a limitaciones anatómicas
- Lubricar el endoscopio con jalea quirúrgica
- Extender el cuello posteriormente hasta donde la columna cervical lo permita
- Pasar el endoscopio hacia el seno piriforme derecho levantando suavemente la punta del endoscopio ya que se dirige medialmente debajo de la región poscricoidea
- Avanzar el endoscopio con el miembro anterior pasando a la luz esofágica
- El alcance suele ser estable sin necesidad de suspensión
- Uso del diverticuloscopio Weerda para enganchar el ZD (Figura 5b)
- Pase el extremo cerrado del endoscopio dentro de la bolsa teniendo cuidado de no perforar la pared delgada de la bolsa
- Abrir las cuchillas y retraer el endoscopio hasta que la abertura esofágica aparezca anteriormente
- Pase la cuchilla anterior del endoscopio hacia el esófago y mantenga la cuchilla posterior en la bolsa
- Distraer aún más las cuchillas para que la pared de la fiesta se vea (Figura 1)
- Suspender el alcance con un soporte de alcance
- Limpiar la bolsa de restos de comida
- Proceder a la miotomía cricofaríngea +/- diverticulotomía
Miotomía endoscópica con láser de CO 2 cricofaríngea +/- diverticulotomía
El láser CO 2 tiene la ventaja de dividir la pared de la fiesta hasta el aspecto inferior de la bolsa. Cuando se usa una grapadora siempre hay un labio inferior residual de la bolsa que no puede ser dividido por el dispositivo debido a su diseño; el láser se usa a menudo para dividir esta barra residual. En la era de la contención de costos críticos, el láser tiene por lo tanto la ventaja de poder completar toda la tarea, mientras que la grapadora puede necesitar asistencia para una mayor división de la pared inferior del partido. El enfisema subcutáneo posquirúrgico asintomático se presenta ligeramente más frecuentemente después del láser CO 2 que con la grapadora endoscópica.
- Ajuste el láser CO 2 a 5-10 W, modo CW y con un tamaño de punto ligeramente desenfocado para mejorar la hemostasia
- Visualice la pared común de la fiesta usando un microscopio operativo con un microscopio láser CO 2 integrado
- Diverticulotomía
- Usar el láser para transectar la mucosa y el músculo cricofaríngeo en la línea media de la pared común
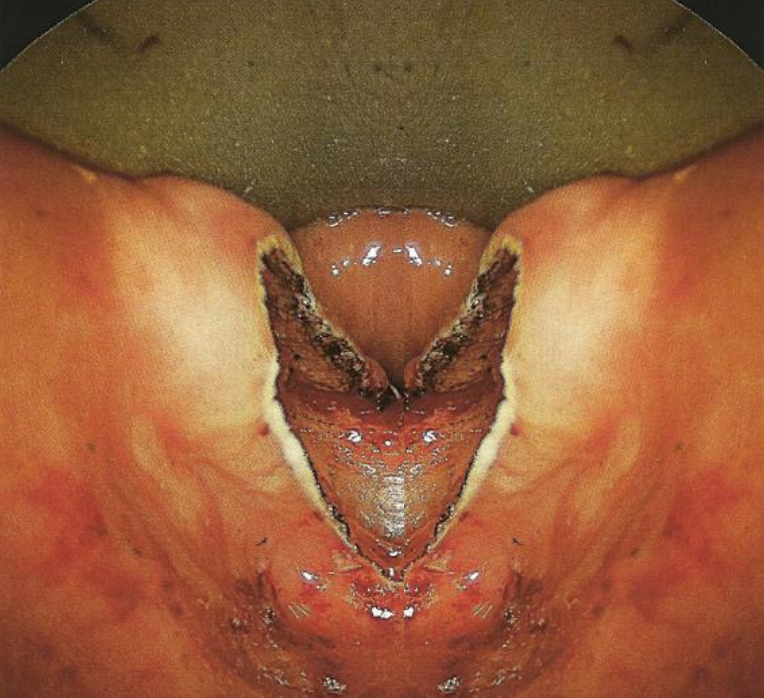
Figura 7: Se ha dividido el muro de fiesta. Una inspección cuidadosa demuestra que todas las capas del músculo cricofaríngeo y la mucosa se han dividido a la cara inferior del saco
- Continuar transectando la pared de fiesta en la línea media con el láser hacia abajo hasta su borde más inferior (Figura 7)

Figura 8: Posición de 3 suturas mucosas
- Aunque no es necesario (debido a la fascia perioesofágica intacta como se discutió anteriormente (Figura 3), colocamos tres suturas para cerrar el defecto mucoso (Figura 8)
- La primera sutura cierra el margen superior de la mucosa esofágica al borde inferior de la pared posterior del divertículo en la línea media
- Luego se colocan dos suturas adicionales una a cada lado de la línea media para aproximar los bordes de la mucosa
- La longitud añadida de la aguja cónica 4-0 RB1, la sutura Vicryl de 27 pulgadas facilita la técnica de atadura endoscópica necesaria para atar las suturas a través del endoscopio
- Inspeccionar el área para detectar hemostasia
- Quitar el diverticuloscopio
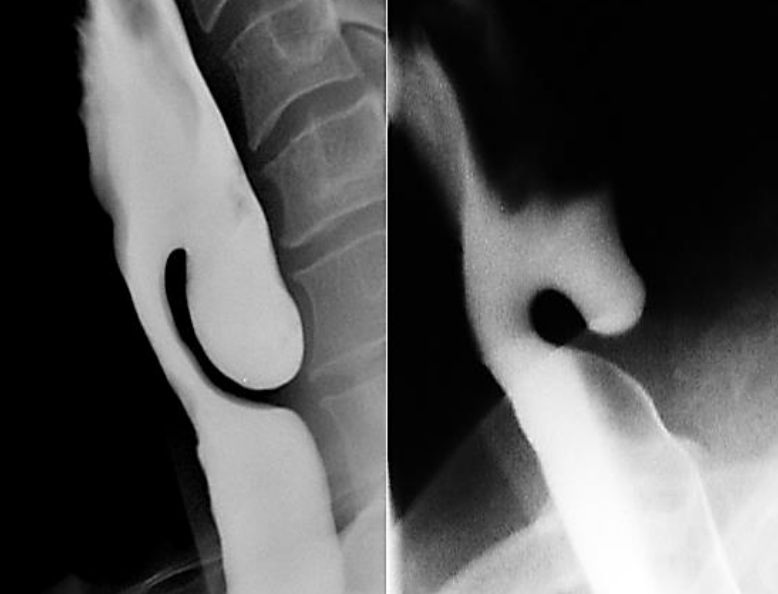
Figura 9: ZD en el lado derecho sería muy difícil de tratar con la grapadora y se realiza mejor con láser CO 2, ya que es demasiado superficial para la técnica de grapado
El láser CO 2 es particularmente útil para bolsas de <4 cm porque la grapadora no divide los 1-2 cm distales de la pared divisoria (Figura 9).
Miotomía cricofaríngea
La miotomía cricofaríngea forma parte del procedimiento de diverticulotomía como se describió anteriormente, pero también se puede realizar de forma aislada para ZD muy pequeñas o para espasmos cricofaríngeos
- Insertar un diverticuloscopio con sus dos puntas anterior y posterior al músculo cricofaríngeo
- Identificar la prominencia del músculo cricofaríngeo

Figura 10: Miotomía cricofaríngea con láser transmucoso: músculo incisivo (arriba); y miotomía terminada (abajo)
- Usar el láser para transectar la mucosa que recubre el músculo en la línea media (Figura 10)
- Proceder a transeccionar meticulosamente por completo el músculo cricofaríngeo sin alterar la capa posterior de la fascia perioesofágica (Figura 10)
Diverticulotomía endoscópica asistida por grapas
El grapado endoscópico, aunque no es nuestro método preferido, es un método valioso para usar si el láser CO 2 no está disponible.
En comparación con el láser o la diatermia, es más rápido (pocos minutos), tiene un menor riesgo de perforación y mediastinitis, proporciona una buena hemostasia y evita lesiones térmicas al nervio laríngeo recurrente. La principal desventaja es que no divide los 1-2 cm distales de la pared del divertículo y por lo tanto no es adecuado para bolsas pequeñas (Figura 9).
Los primeros pasos procedimentales son idénticos al enfoque láser CO 2 descrito anteriormente. Los procedimientos solo difieren después de la inspección y estiramiento del músculo cricofaríngeo.
- Inserte un diverticuloscopio bivalvo (Storz); este alcance es necesario para proporcionar una exposición lo suficientemente amplia como para introducir una grapadora

Figura 11: Ejemplo de grapadora/cortadora lineal desechable con extremos abiertos y cerrados
- Introducir la grapadora endoscópica (Figura 11)
- Se puede usar una varilla Hopkins larga de 0 grados para ayudar a la visualización
- Coloca los dos extremos de la grapadora a hordas sobre la pared de la parte en la línea media, con un extremo en el esófago y el otro en la bolsa
- El tercer autor coloca el yunque (no el cartucho) de la grapadora en la bolsa, ya que permite dividir una mayor longitud de la pared del partido; otros prefieren colocar el yunque en el esófago debido a su menor diámetro 9
- Avanzar la grapadora hasta el fondo del divertículo o hasta donde vaya
- Disparar la grapadora
- Apriete firmemente el mango que se aproxima al yunque y al cartucho
- Activa la cuchilla de corte con el mango o deslizador
- Suelte la grapadora y retire el instrumento

Figura 12: Diverticulotomía con grapadora
- Examine el campo usando la varilla Hopkins para determinar si se debe usar un cartucho adicional para dividir cualquier pared de fiesta restante (Figura 12)
- Inspeccionar el divertículo para asegurarse de que no ha sido perforado
- Quitar la instrumentación

Figura 13: Observe la distancia entre la punta del cartucho, y las grapas y la ranura de corte
Es importante señalar que la punta del cartucho de la grapadora se extiende más allá del extremo de las grapas, y que las grapas se extienden más allá de la incisión de la maquinilla de afeitar (Figura 13). El resultado es que este método siempre dejará algún saco residual, lo que creemos contribuye a su mayor tasa de recurrencia.
Una opción para minimizar este problema es colocar suturas de tracción a ambos lados de la miotomía planificada antes de disparar la grapadora. Al tirar de estas suturas durante la activación de la grapadora se maximiza la longitud del corte de la navaja. Existe cierta evidencia de que esto puede incrementar el éxito a largo plazo de esta técnica. 13
Diverticulotomía endoscópica con electrocauterio
En entornos de recursos limitados, el acceso a grapadoras endoscópicas y láser CO 2 puede no ser posible debido a los costos significativos asociados. En consecuencia, creemos que otra opción para el tratamiento endoscópico de ZD sin el gasto de este equipo es utilizar electrocauterización para realizar diverticulotomía, como fue descrito originalmente por Dohlman. 14 Con esta técnica se expone la pared común utilizando un diverticuloscopio de la misma manera que con los dos procedimientos anteriores. Luego se usa un par de fórceps quirúrgicos aislados para agarrar la pared de la parte común en la línea media, y se aplica electrocauterio monopolar a las pinzas. Esto se repite tantas veces como sea necesario para llevar la miotomía hasta el aspecto más inferior de la pared común. Nuevamente, se pueden colocar suturas a ambos lados de la miotomía para ayudar a cerrar la mucosa, aunque esto no es necesario porque la fascia bucofaríngea, la capa clave para mantener la separación entre el tracto digestivo y el mediastino, permanece intacta.
Cuidados postoperatorios tras diverticulotomía endoscópica
- Observar pacientes durante la noche (independientemente de la técnica quirúrgica)
- Monitorear para detectar signos y síntomas que señalen mediastinitis, ya que la intervención temprana para tratar esta rara pero potencialmente mortal complicación es obligatoria; irradiar dolor de espalda o pecho, fiebre y taquicardia a pesar de un adecuado control del dolor debería elevar la sospecha de mediastinitis
- Después de la diverticulotomía con láser CO 2 o cauterización, un pequeño número de pacientes desarrollan algún enfisema subcutáneo; en nuestra experiencia esto casi nunca resulta en mediastinitis
- Comience una dieta líquida clara la mañana siguiente a la cirugía
- Dar de alta al paciente si tolera una dieta líquida clara sin signos o síntomas preocupantes
- El paciente debe permanecer en líquidos y alimentos blandos durante varias semanas para evitar que la ruptura esofágica sea causada por bolos grandes de alimentos sólidos
- Avances a una dieta regular a lo largo de algunas semanas
Diverticulectomía Transcervical Abierta
La principal indicación para tratar la DA de manera abierta es la incapacidad de obtener una exposición adecuada mediante técnicas endoscópicas transorales, o con un ZD extenso y grande. Aunque rara, la anatomía de algunos pacientes evitará una adecuada exposición endoscópica. Como resultado, todos los cirujanos que traten el ZD endoscópicamente deben estar familiarizados con las técnicas transcervicales abiertas y deben estar preparados para realizarlo si es necesario. Históricamente, se realizaron diferentes procedimientos abiertos incluyendo diverticulopexia e inversión de la bolsa. En nuestra experiencia, las tasas de éxito son significativamente mayores con la diverticulectomía abierta.
Pasos quirúrgicos de Diverticulectomía Abierta
- Revisar la posición del divertículo en la golondrina de bario preoperatoria
- Realizar laringoscopia directa con un laringoscopio de comisura anterior
- Succión de todos los restos de comida del divertículo
- Empaque el divertículo con gasa de vaselina para ayudar con su identificación
- Inserte transoralmente un dilatador Maloney en el esófago; esto ayuda a identificar estructuras relevantes en el cuello durante la disección abierta
- Hacer una incisión transversal en la piel cervical de 5-8 cm a la izquierda de la línea media a nivel del cricoides (Aunque rara vez un divertículo grande se extenderá a la derecha de la línea media, aún se puede entregar al lado izquierdo con la laringe girada)
- Incidir el músculo platysma
- Elevar colgajos subplatísmicos
- Diseccionar entre los músculos de la correa, la tráquea y la glándula tiroides medialmente, y el esternocleidomastoideo y el haz vascular carótido/vena yugular interna lateralmente
- El nervio laríngeo superior define el límite superior de la disección
- Palpar e identificar la plenitud de la articulación cricotiroidea
- Ahora es seguro colocar un gancho cutáneo de doble punta debajo del borde posterior del cartílago tiroideo superior a esta articulación para rotar todo el complejo laringotraqueal para presentar el ZD en el campo operatorio
- Reemplace el gancho de piel con un retractor de autoretención Weitlaner para mantener abierto el campo operativo
- Con esta rotación laringotraqueal el RLN es seguro siempre que se diseccione en la línea media posterior del músculo cricofaríngeo
- En este punto el ZD no está bien definido, sino una plenitud que se puede palpar profundamente hasta la fascia perifaríngea
- Debajo de esto identificar el dilatador firme dentro del esófago
- Diseccionar a través de la fascia perioesofágica hasta aislar el ZD
- Diseccionar sin rodeos y elevar el ZD del músculo cricofaríngeo
- El músculo cricofaríngeo puede palparse y visualizarse fácilmente, estirarse sobre el dilatador esofágico
- Disección con un disector de ángulo recto romo entre el músculo cricofaríngeo y la mucosa esofágica subyacente
- Divida la capa muscular desde debajo del músculo cricofaríngeo hasta el borde inferior del cuello del ZD
- También se puede usar (con aumento de lupa) una hoja de cuchillo de 15 para dividir la capa muscular hasta la mucosa esofágica
- Usar una sutura para virar flojamente el extremo del músculo cricofaríngeo hasta la región del borde posterior del cartílago tiroideo
- (En este punto se puede usar una grapadora para sellar y dividir el cuello del divertículo; sin embargo, esto agrega un gasto significativo al procedimiento)

Figura 14: Cuello izquierdo: Se ha expuesto el saco diverticular y se disecciona la fascia suprayacente; nota la arteria carótida lateral al saco
- Abrir el divertículo e inspeccionar las superficies mucosas (Figura 14)

Figura 15: Cuello izquierdo: Se ha abierto el saco diverticular. Inspeccionar las superficies mucosas antes de realizar una resección conservadora
- Realizar una resección conservadora del divertículo, dejando aproximadamente 1-2 cm de mucosa (Figura 15)
- Cerrar el defecto de diverticulectomía usando suturas de colchón invertidas absorbibles transversalmente de superior a inferior (No cerrar el defecto verticalmente de lado a lado ya que esto efectivamente estrecha el lumen esofágico y predispone a la formación de estenosis)
- Irrigar copiosamente el cuello
- Asegurar la hemostasia
- Inserte un desagüe
- Cerrar el cuello en capas
- Insertar una sonda de alimentación nasogástrica
- Continuar con antibióticos durante 24 horas
- Continuar la alimentación por sonda nasogástrica durante aproximadamente una semana
- Introducir alimentación oral si el paciente está tragando bien la saliva sin síntomas al final de la semana
- Si el cuello del paciente está dolorido o está teniendo dificultades para tragar, confirme que no hay fugas en la deglución con bario antes de comenzar la alimentación oral
Complicaciones de la cirugía
Al igual que todos los procedimientos quirúrgicos, las operaciones realizadas para ZD no están exentas de complicaciones. Al realizar procedimientos endoscópicos, se debe tener cuidado para evitar causar daños en los labios, dientes, lengua y encías especialmente en casos de exposición difícil. El sangrado es una complicación potencialmente peligrosa, ya que un hematoma en el cuello puede resultar en la compresión de las vías respiratorias. En consecuencia, se debe prestar especial atención a lograr la hemostasia durante los procedimientos abiertos.
Quizás la complicación más temida de la cirugía ZD, que puede ocurrir tanto en procedimientos endoscópicos como abiertos, es la perforación esofágica y una fuga posterior. Debido a que los planos fasciales en el cuello son continuos con el mediastino, la fuga de contenido esofágico en el cuello puede causar mediastinitis, que puede ser letal si no se reconoce rápidamente y se maneja adecuadamente. En los procedimientos endoscópicos, la perforación puede ocurrir de dos formas principales. La bolsa en sí puede perforarse haciendo avanzar el equipo de manera demasiado agresiva. Esto también puede ser causado por un dispositivo de grapado, o una sonda de succión o roma insertada agresivamente. Alternativamente, la división de la pared común entre el divertículo y el esófago puede resultar en perforación si la disección se lleva demasiado profundamente detrás de la capa muscular dividida. Para que ocurra una fuga, se debe violar la fascia perioesofágica. La perforación y la mediastinitis deben diagnosticarse con prontitud. Los primeros signos incluyen taquicardia, fiebre y dolor de pecho y cuello. También se puede presentar crepitos. Cualquier preocupación por esta complicación debe provocar un tratamiento inmediato y una terapia empírica. El paciente no debe tomar nada por vía oral, y los antibióticos de amplio espectro deben iniciarse empíricamente. Las radiografías de tórax seriales pueden demostrar expansión del aire subcutáneo Se debe realizar una deglución de contraste para establecer si hay una fuga clínica de líquido a través de la fascia perioesofágica. Si se diagnostica temprano, esto generalmente se puede manejar de manera conservadora. Una sonda nasogástrica para la alimentación puede ser necesaria hasta que la perforación sane.
Los procedimientos abiertos pueden resultar en complicaciones adicionales. Las lesiones a las estructuras críticas en el cuello son la principal preocupación. El nervio laríngeo recurrente es de particular interés y se puede identificar si es necesario si el cuello del divertículo es más inferior de lo habitual. Si la disección y ligadura del ZD se realiza en la línea media posterior el nervio se evita naturalmente durante esta disección.
La infección posoperatoria de la herida también puede ocurrir, particularmente si el contenido diverticular se derrama en el cuello. Esto subraya la necesidad de succionar el saco endoscópicamente antes de abrir el cuello.
La extirpación excesiva de la pared del saco con un procedimiento de diverticulectomía abierta puede causar una estenosis.
Recurrencia
Independientemente de la técnica utilizada para tratar el ZD, quizás el problema más común es la recurrencia. En nuestra experiencia, esto es más probable que ocurra después del grapado endoscópico; sentimos que esto se debe a la incapacidad de extender la diverticulotomía hasta el borde más inferior del saco. En algunos casos, la recurrencia sintomática puede avanzar hasta el punto de que se indique un procedimiento de revisión. Cuando ocurre recurrencia, el divertículo suele ser más amplio. Para abordar con éxito la recurrencia, el cirujano debe extender la diverticulotomía hasta el fondo del saco y eliminar la repisa.
Referencias
- Zenker, FA, von Ziemssen H. Dilataciones del esófago. Cyclopedia Pract Med 1878; 3:46-8
- Killian G. La boudre de l'oesofage. Ann Mal Orelle Laringe 1907; 34:1
- Scher RL. Divertículo de Zenker. Cummings Otorrinolaringología-Cirugía de Cabeza y Cuello, 5a ed. 2010; 74:986-97
- Chang CWD, Liou SS, Netterville JL. Estudio Anatómico de la Miotomía Endoscópica Cricofaríngea Asistida por Láser. Ann Otol Rhinol Laringol 2005; 114 (12) :897- 901
- van Overbeek JJM. Patogenia y métodos de tratamiento del divertículo de Zenker. Ann Otol Rhinol Laringol 2003; 112 (7) :583-93
- Siddiq M, Sood S, Strachan DR. Bolsa faríngea (divertículo de Zenker) Postgrad Med J 2001; 77:506-11
- Payne WS. El tratamiento del divertículo faringoesofágico: lo simple y complejo. Hepatogastroenterología 1992; 39:109-14
- Smith SR, Genden EM y Urken ML. Técnica de grapado endoscópico para el tratamiento del divertículo Zenker vs técnica estándar de cuello abierto: comparación directa y análisis de carga. Arco Otorrinolaringol Cabeza Cuello Surg 2002; 128:141-4
- Richtsmeier WJ. Manejo endoscópico del divertículo de Zenker: el abordaje asistido por grapas. Am J Med 2003; 115 (3A) :175S178S
- Adam SI, Paskhover B, Sasaki CT. Láser versus grapadora: resultados en la reparación endoscópica del divertículo de Zenker. Laringoscopio 2012; 122:1961-6
- Diverticulostomía con láser de dióxido de carbono Maune S.: un nuevo tratamiento para el divertículo de Zenker. Am J Med 2003; 115- (3A): 172S174S
- Miller FR, Bartley J, Otto RA. Manejo endoscópico del divertículo de Zenker: láser CO 2 versus grapado endoscópico. Laringoscopio 2006; 116:1608-11
- Bonavina L, Rottoli M, Bona D, Siboni S, Russo IS, Bernardi D. Grapado transoral para divertículo Zenker: efecto de la técnica de tracción asistida por sutura en resultados a largo plazo. Surg Endosc; publicado en línea el 27 de abril de 2012
- Dohlman G. Operaciones endoscópicas para divertículos hipofaríngeos. Actas del Cuarto Congreso Internacional de Otorrinolaringología, Londres, 1949:715-7
Lectura sugerida en el Atlas de Acceso Abierto
Autores
Daniel Schuster, M.D.
Departamento de Otorrinolaringología - Cirugía de Cabeza y Cuello
Vanderbilt University Medical Center
Nashville, TN, USA
daniel.schuster@vanderbilt.edu
James L. Netterville, MD
Mark C. Smith Profesor y Director de Cirugía Oncológica Cabeza y Cuello
Departamento de Otorrinolaringología — Cirugía de Cabeza y Cuello
Vanderbilt Bill Wilkerson Center
Nashville, TN, USA
james.netterville@vanderbilt.edu
Autor y Editor
Johan Fagan MBChB, FCS (ORL), MMed
Profesor y Presidente
División de Otorrinolaringología
Universidad de Ciudad del
Cabo Ciudad del Cabo, Sudáfrica
johannes.fagan@uct.ac.za


