26.1: Anatomía del Sistema Nervioso
- Page ID
- 54876
\( \newcommand{\vecs}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vecd}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash {#1}}} \)
\( \newcommand{\dsum}{\displaystyle\sum\limits} \)
\( \newcommand{\dint}{\displaystyle\int\limits} \)
\( \newcommand{\dlim}{\displaystyle\lim\limits} \)
\( \newcommand{\id}{\mathrm{id}}\) \( \newcommand{\Span}{\mathrm{span}}\)
( \newcommand{\kernel}{\mathrm{null}\,}\) \( \newcommand{\range}{\mathrm{range}\,}\)
\( \newcommand{\RealPart}{\mathrm{Re}}\) \( \newcommand{\ImaginaryPart}{\mathrm{Im}}\)
\( \newcommand{\Argument}{\mathrm{Arg}}\) \( \newcommand{\norm}[1]{\| #1 \|}\)
\( \newcommand{\inner}[2]{\langle #1, #2 \rangle}\)
\( \newcommand{\Span}{\mathrm{span}}\)
\( \newcommand{\id}{\mathrm{id}}\)
\( \newcommand{\Span}{\mathrm{span}}\)
\( \newcommand{\kernel}{\mathrm{null}\,}\)
\( \newcommand{\range}{\mathrm{range}\,}\)
\( \newcommand{\RealPart}{\mathrm{Re}}\)
\( \newcommand{\ImaginaryPart}{\mathrm{Im}}\)
\( \newcommand{\Argument}{\mathrm{Arg}}\)
\( \newcommand{\norm}[1]{\| #1 \|}\)
\( \newcommand{\inner}[2]{\langle #1, #2 \rangle}\)
\( \newcommand{\Span}{\mathrm{span}}\) \( \newcommand{\AA}{\unicode[.8,0]{x212B}}\)
\( \newcommand{\vectorA}[1]{\vec{#1}} % arrow\)
\( \newcommand{\vectorAt}[1]{\vec{\text{#1}}} % arrow\)
\( \newcommand{\vectorB}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vectorC}[1]{\textbf{#1}} \)
\( \newcommand{\vectorD}[1]{\overrightarrow{#1}} \)
\( \newcommand{\vectorDt}[1]{\overrightarrow{\text{#1}}} \)
\( \newcommand{\vectE}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash{\mathbf {#1}}}} \)
\( \newcommand{\vecs}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\(\newcommand{\longvect}{\overrightarrow}\)
\( \newcommand{\vecd}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash {#1}}} \)
\(\newcommand{\avec}{\mathbf a}\) \(\newcommand{\bvec}{\mathbf b}\) \(\newcommand{\cvec}{\mathbf c}\) \(\newcommand{\dvec}{\mathbf d}\) \(\newcommand{\dtil}{\widetilde{\mathbf d}}\) \(\newcommand{\evec}{\mathbf e}\) \(\newcommand{\fvec}{\mathbf f}\) \(\newcommand{\nvec}{\mathbf n}\) \(\newcommand{\pvec}{\mathbf p}\) \(\newcommand{\qvec}{\mathbf q}\) \(\newcommand{\svec}{\mathbf s}\) \(\newcommand{\tvec}{\mathbf t}\) \(\newcommand{\uvec}{\mathbf u}\) \(\newcommand{\vvec}{\mathbf v}\) \(\newcommand{\wvec}{\mathbf w}\) \(\newcommand{\xvec}{\mathbf x}\) \(\newcommand{\yvec}{\mathbf y}\) \(\newcommand{\zvec}{\mathbf z}\) \(\newcommand{\rvec}{\mathbf r}\) \(\newcommand{\mvec}{\mathbf m}\) \(\newcommand{\zerovec}{\mathbf 0}\) \(\newcommand{\onevec}{\mathbf 1}\) \(\newcommand{\real}{\mathbb R}\) \(\newcommand{\twovec}[2]{\left[\begin{array}{r}#1 \\ #2 \end{array}\right]}\) \(\newcommand{\ctwovec}[2]{\left[\begin{array}{c}#1 \\ #2 \end{array}\right]}\) \(\newcommand{\threevec}[3]{\left[\begin{array}{r}#1 \\ #2 \\ #3 \end{array}\right]}\) \(\newcommand{\cthreevec}[3]{\left[\begin{array}{c}#1 \\ #2 \\ #3 \end{array}\right]}\) \(\newcommand{\fourvec}[4]{\left[\begin{array}{r}#1 \\ #2 \\ #3 \\ #4 \end{array}\right]}\) \(\newcommand{\cfourvec}[4]{\left[\begin{array}{c}#1 \\ #2 \\ #3 \\ #4 \end{array}\right]}\) \(\newcommand{\fivevec}[5]{\left[\begin{array}{r}#1 \\ #2 \\ #3 \\ #4 \\ #5 \\ \end{array}\right]}\) \(\newcommand{\cfivevec}[5]{\left[\begin{array}{c}#1 \\ #2 \\ #3 \\ #4 \\ #5 \\ \end{array}\right]}\) \(\newcommand{\mattwo}[4]{\left[\begin{array}{rr}#1 \amp #2 \\ #3 \amp #4 \\ \end{array}\right]}\) \(\newcommand{\laspan}[1]{\text{Span}\{#1\}}\) \(\newcommand{\bcal}{\cal B}\) \(\newcommand{\ccal}{\cal C}\) \(\newcommand{\scal}{\cal S}\) \(\newcommand{\wcal}{\cal W}\) \(\newcommand{\ecal}{\cal E}\) \(\newcommand{\coords}[2]{\left\{#1\right\}_{#2}}\) \(\newcommand{\gray}[1]{\color{gray}{#1}}\) \(\newcommand{\lgray}[1]{\color{lightgray}{#1}}\) \(\newcommand{\rank}{\operatorname{rank}}\) \(\newcommand{\row}{\text{Row}}\) \(\newcommand{\col}{\text{Col}}\) \(\renewcommand{\row}{\text{Row}}\) \(\newcommand{\nul}{\text{Nul}}\) \(\newcommand{\var}{\text{Var}}\) \(\newcommand{\corr}{\text{corr}}\) \(\newcommand{\len}[1]{\left|#1\right|}\) \(\newcommand{\bbar}{\overline{\bvec}}\) \(\newcommand{\bhat}{\widehat{\bvec}}\) \(\newcommand{\bperp}{\bvec^\perp}\) \(\newcommand{\xhat}{\widehat{\xvec}}\) \(\newcommand{\vhat}{\widehat{\vvec}}\) \(\newcommand{\uhat}{\widehat{\uvec}}\) \(\newcommand{\what}{\widehat{\wvec}}\) \(\newcommand{\Sighat}{\widehat{\Sigma}}\) \(\newcommand{\lt}{<}\) \(\newcommand{\gt}{>}\) \(\newcommand{\amp}{&}\) \(\definecolor{fillinmathshade}{gray}{0.9}\)Objetivos de aprendizaje
- Describir las principales características anatómicas del sistema nervioso
- Explicar por qué no existe una microbiota normal del sistema nervioso
- Explicar cómo los microorganismos superan las defensas del sistema nervioso para causar infección
- Identificar y describir síntomas generales asociados a diversas infecciones del sistema nervioso
Enfoque Clínico: Parte 1
David es un carpintero de 35 años de Nueva Jersey. Hace un año, le diagnosticaron la enfermedad de Crohn, una enfermedad inflamatoria intestinal crónica que no tiene causa conocida. Ha estado tomando un corticosteroide recetado para manejar el padecimiento, y el medicamento ha sido altamente efectivo para mantener a raya sus síntomas. No obstante, recientemente David enfermó y decidió visitar a su médico de atención primaria. Sus síntomas incluyeron fiebre, tos persistente y dificultad para respirar. Su médico ordenó una radiografía de tórax, la cual reveló consolidación del pulmón derecho. El médico le recetó un curso de levofloxacina y le dijo a David que regresara en una semana si no se sentía mejor.
Ejercicio\(\PageIndex{1}\)
- ¿Qué tipo de medicamento es la levofloxacina?
- ¿Contra qué tipo de microbios sería eficaz este medicamento?
- ¿Qué tipo de infección es consistente con los síntomas de David?
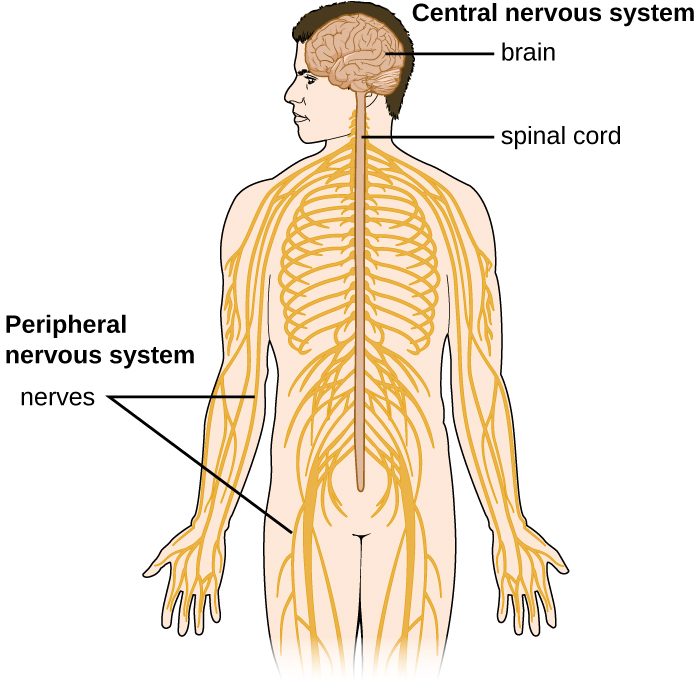
El sistema nervioso humano se puede dividir en dos subsistemas que interactúan: el sistema nervioso periférico (SNP) y el sistema nervioso central (SNC). El SNC consiste en el cerebro y la médula espinal. El sistema nervioso periférico es una extensa red de nervios que conectan el SNC con los músculos y estructuras sensoriales. La relación de estos sistemas se ilustra en la Figura\(\PageIndex{1}\).
El Sistema Nervioso Central
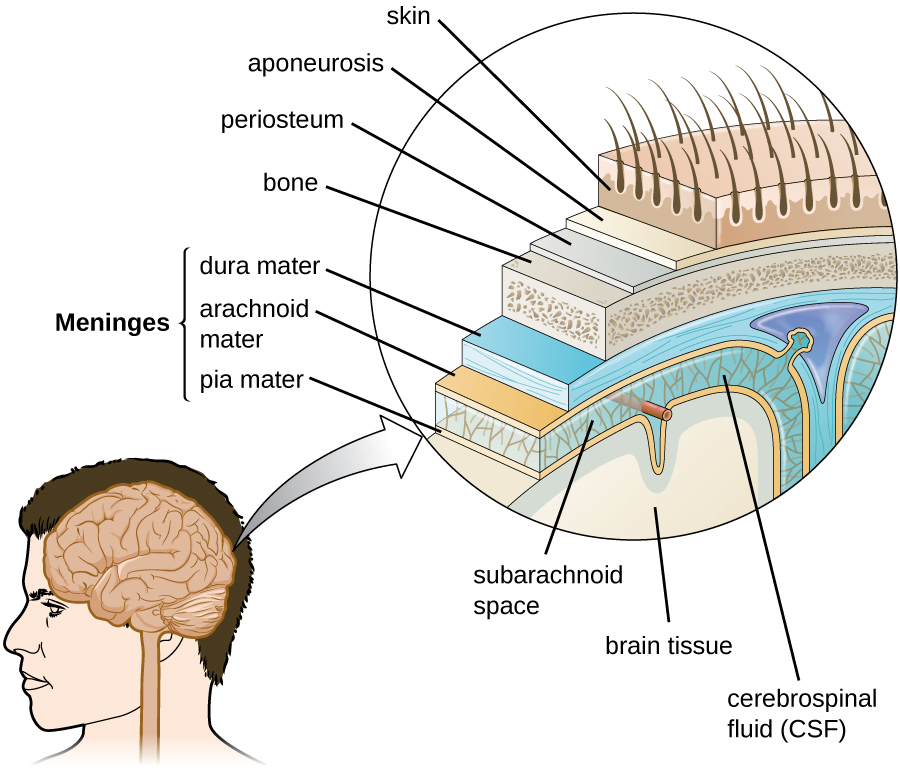
El cerebro es el órgano más complejo y sensible del cuerpo. Es responsable de todas las funciones del cuerpo, incluyendo servir como centro coordinador de todas las sensaciones, movilidad, emociones e intelecto. La protección para el cerebro es proporcionada por los huesos del cráneo, que a su vez están cubiertos por el cuero cabelludo, como se muestra en la Figura\(\PageIndex{2}\). El cuero cabelludo está compuesto por una capa externa de piel, que se adhiere flojamente a la aponeurosis, una capa tendinosa plana y ancha que ancla las capas superficiales de la piel. El periostio, debajo de la aponeurosis, encierra firmemente los huesos del cráneo y brinda protección, nutrición al hueso y capacidad de reparación ósea. Debajo de la capa ósea del cráneo hay tres capas de membranas llamadas meninges que rodean el cerebro. Las posiciones relativas de estas meninges se muestran en la Figura\(\PageIndex{2}\). La capa meníngea más cercana a los huesos del cráneo se llama duramadre (literalmente significa madre dura). Debajo de la duramadre se encuentra la aracnoidea (literalmente madre parecida a una araña). La capa meníngea más interna es una membrana delicada llamada pia mater (literalmente madre tierna). A diferencia de las otras capas meníngeas, la pia mater se adhiere firmemente a la superficie enrevesada del cerebro. Entre la materia aracnoidea y la pia mater se encuentra el espacio subaracnoideo. El espacio subaracnoideo dentro de esta región está lleno de líquido cefalorraquídeo (LCR). Este líquido acuoso es producido por células del plexo coroideo, áreas en cada ventrículo del cerebro que consisten en células epiteliales cuboidales que rodean densos lechos capilares. El LCR sirve para entregar nutrientes y eliminar los desechos de los tejidos neuronales.
La barrera hematoencefálica
Los tejidos del SNC tienen una protección extra en el sentido de que no están expuestos a la sangre ni al sistema inmune de la misma manera que otros tejidos. Los vasos sanguíneos que suministran nutrientes y otras sustancias químicas al cerebro se encuentran encima de la piamadre. Los capilares asociados a estos vasos sanguíneos en el cerebro son menos permeables que los de otras localizaciones del cuerpo. Las células endoteliales capilares forman uniones estrechas que controlan la transferencia de componentes sanguíneos al cerebro. Además, los capilares craneales tienen muchas menos fenestra (estructuras similares a poros que están selladas por una membrana) y vesículas pinocitóticas que otros capilares. Como resultado, los materiales en el sistema circulatorio tienen una capacidad muy limitada para interactuar directamente con el SNC. Este fenómeno se conoce como la barrera hematoencefálica.
La barrera hematoencefálica protege el líquido cefalorraquídeo de la contaminación y puede ser bastante efectiva para excluir posibles patógenos microbianos. Como consecuencia de estas defensas, no existe una microbiota normal en el líquido cefalorraquídeo. La barrera hematoencefálica también inhibe el movimiento de muchos fármacos hacia el cerebro, particularmente compuestos que no son solubles en lípidos. Esto tiene profundas ramificaciones para tratamientos que involucran infecciones del SNC, debido a que es difícil que los medicamentos crucen la barrera hematoencefálica para interactuar con patógenos que causan infecciones.
La médula espinal también tiene estructuras protectoras similares a las que rodean el cerebro. Dentro de los huesos de las vértebras hay meninges de duramadre (a veces llamada vaina dural), aracnoidea, pia mater y una barrera hematoespinal que controla la transferencia de componentes sanguíneos de los vasos sanguíneos asociados con la médula espinal.
Para causar una infección en el SNC, los patógenos deben romper con éxito la barrera hematoencefálica o la barrera hematoespinal. Diversos patógenos emplean diferentes factores y mecanismos de virulencia para lograrlo, pero generalmente pueden agruparse en cuatro categorías: intercelular (también llamado paracelular), transcelular, leucocitario facilitado y no hematógeno. La entrada intercelular implica el uso de factores de virulencia microbiana, toxinas o procesos mediados por inflamación para pasar entre las células de la barrera hematoencefálica. En la entrada transcelular, el patógeno pasa a través de las células de la barrera hematoencefálica utilizando factores de virulencia que le permiten adherirse y desencadenar la captación por mecanismos mediados por vacuola o receptor. La entrada facilitada por leucocitos es un mecanismo troyano-caballo que ocurre cuando un patógeno infecta leucocitos de sangre periférica para ingresar directamente al SNC. La entrada no hematógena permite que los patógenos ingresen al cerebro sin encontrarse con la barrera hematoencefálica; ocurre cuando los patógenos viajan a lo largo de los nervios craneales olfativos o trigéminos que conducen directamente al SNC.
Ver este video sobre la barrera hematoencefálica
Ejercicio\(\PageIndex{2}\)
¿Cuál es la función primaria de la barrera hematoencefálica?
El Sistema Nervioso Periférico
El SNP está formado por los nervios que conectan órganos, extremidades y otras estructuras anatómicas del cuerpo con el cerebro y la médula espinal. A diferencia del cerebro y la médula espinal, el SNP no está protegido por hueso, meninges, o una barrera sanguínea y, como consecuencia, los nervios del SNP son mucho más susceptibles a lesiones e infecciones. El daño microbiano a los nervios periféricos puede provocar hormigueo o entumecimiento conocido como neuropatía. Estos síntomas también pueden ser producidos por traumatismos y causas no infecciosas como medicamentos o enfermedades crónicas como la diabetes.
Las Células del Sistema Nervioso
Los tejidos del SNP y del SNC están formados por células llamadas células gliales (células neurogliales) y neuronas (células nerviosas). Las células gliales ayudan en la organización de las neuronas, proporcionan un andamio para algunos aspectos de la función neuronal y ayudan en la recuperación de una lesión neuronal.
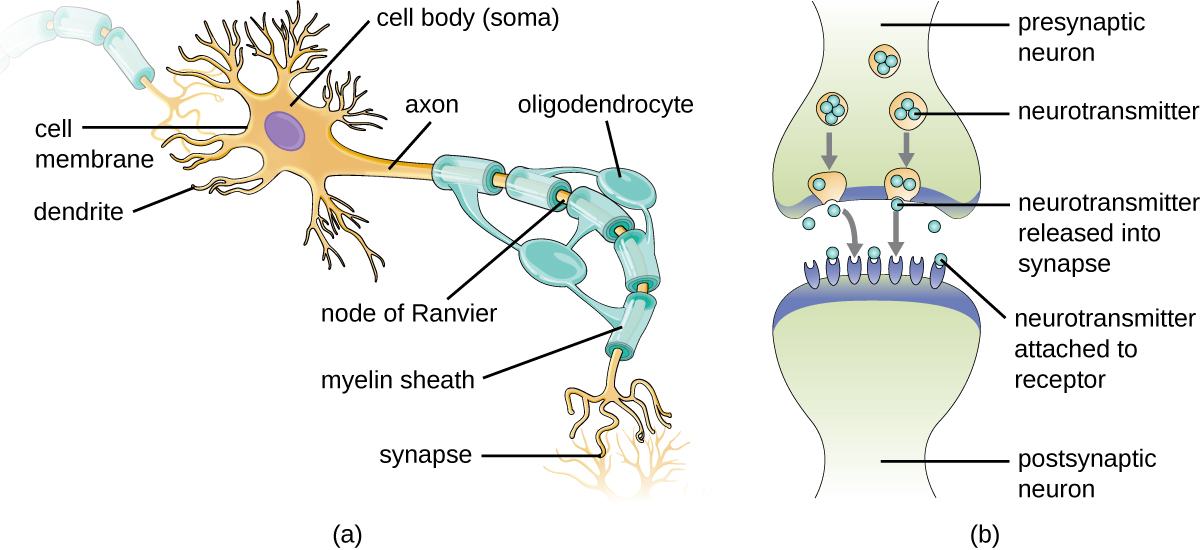
Las neuronas son células especializadas que se encuentran en todo el sistema nervioso que transmiten señales a través del sistema nervioso mediante procesos electroquímicos. La estructura básica de una neurona se muestra en la Figura\(\PageIndex{3}\). El cuerpo celular (o soma) es el centro metabólico de la neurona y contiene el núcleo y la mayoría de los orgánulos de la célula. Las muchas extensiones finamente ramificadas del soma se llaman dendritas. El soma también produce una extensión alargada, llamada axón, que es responsable de la transmisión de señales electroquímicas a través de elaborados procesos de transporte iónico. Los axones de algunos tipos de neuronas pueden extenderse hasta un metro de longitud en el cuerpo humano. Para facilitar la transmisión de señales electroquímicas, algunas neuronas tienen una vaina de mielina que rodea el axón. La mielina, formada a partir de las membranas celulares de las células gliales como las células de Schwann en el SNP y los oligodendrocitos en el SNC, rodea y aísla el axón, aumentando significativamente la velocidad de transmisión de la señal electroquímica a lo largo del axón. El extremo de un axón forma numerosas ramas que terminan en bulbos llamados terminales sinápticos. Las neuronas forman uniones con otras células, como otra neurona, con la que intercambian señales. Las uniones, que en realidad son brechas entre neuronas, se conocen como sinapsis. En cada sinapsis, hay una neurona presináptica y una neurona postsináptica (u otra célula). Los terminales sinápticos del axón del terminal presináptico forman la sinapsis con las dendritas, soma, o en ocasiones el axón de la neurona postsináptica, o una parte de otro tipo de célula como una célula muscular. Los terminales sinápticos contienen vesículas llenas de sustancias químicas llamadas neurotransmisores. Cuando la señal electroquímica que se mueve hacia abajo del axón alcanza la sinapsis, las vesículas se fusionan con la membrana, y se liberan neurotransmisores, que se difunden a través de la sinapsis y se unen a receptores en la membrana de la célula postsináptica, iniciando potencialmente una respuesta en esa célula. Esa respuesta en la célula postsináptica podría incluir una propagación adicional de una señal electroquímica para transmitir información o contracción de una fibra muscular.
Ejercicio\(\PageIndex{3}\)
- ¿Qué células están asociadas con las neuronas y cuál es su función?
- ¿Cuál es la estructura y función de una sinapsis?
Meningitis y Encefalitis
Aunque el cráneo proporciona al cerebro una excelente defensa, también puede volverse problemático durante las infecciones. Cualquier hinchazón del cerebro o meninges que resulte de la inflamación puede causar presión intracraneal, lo que lleva a un daño severo de los tejidos cerebrales, que tienen un espacio limitado para expandirse dentro de los huesos inflexibles del cráneo. El término meningitis se utiliza para describir una inflamación de las meninges. Los síntomas típicos pueden incluir dolor de cabeza intenso, fiebre, fotofobia (aumento de la sensibilidad a la luz), rigidez en el cuello, convulsiones y confusión. Una inflamación del tejido cerebral se llama encefalitis, y los pacientes presentan signos y síntomas similares a los de la meningitis además de letargo, convulsiones y cambios de personalidad. Cuando la inflamación afecta tanto a las meninges como al tejido cerebral, la afección se llama meningoencefalitis. Las tres formas de inflamación son graves y pueden conducir a ceguera, sordera, coma y muerte.
La meningitis y la encefalitis pueden ser causadas por muchos tipos diferentes de patógenos microbianos. Sin embargo, estas afecciones también pueden surgir de causas no infecciosas como traumatismo craneoencefálico, algunos cánceres y ciertos medicamentos que desencadenan la inflamación. Para determinar si la inflamación es causada por un patógeno, se realiza una punción lumbar para obtener una muestra de LCR. Si el LCR contiene niveles elevados de glóbulos blancos y niveles anormales de glucosa y proteína, esto indica que la inflamación es una respuesta a una infeccióninflinina.
Ejercicio\(\PageIndex{4}\)
- ¿Cuáles son los dos tipos de inflamación que pueden afectar el SNC?
- ¿Por qué ambas formas de inflamación tienen consecuencias tan graves?
Síndrome de Guillain-Barré
El síndrome de Guillain-Barré (GBS) es una afección poco frecuente que puede ir precedida de una infección viral o bacteriana que resulta en una reacción autoinmune contra las células nerviosas mielinizadas. La destrucción de la vaina de mielina alrededor de estas neuronas resulta en una pérdida de sensibilidad y función. Los primeros síntomas de esta afección son hormigueo y debilidad en los tejidos afectados. Los síntomas se intensifican en un periodo de varias semanas y pueden culminar en parálisis completa. Los casos graves pueden poner en peligro la vida. Las infecciones por diferentes patógenos microbianos, incluyendo Campylobacter jejuni (el factor de riesgo más común), citomegalovirus, virus de Epstein-Barr, virus varicela-zóster, Mycoplasma pneumoniae, 1 y virus Zika 2, han sido identificadas como desencadenantes del GBS. Se ha demostrado que los anticuerpos anti-mielina de pacientes con GBS también reconocen a C. jejuni. Es posible que los anticuerpos de reacción cruzada, anticuerpos que reaccionan con sitios antigénicos similares en diferentes proteínas, puedan formarse durante una infección y puedan conducir a esta respuesta autoinmune.
El GBS se identifica únicamente por la aparición de síntomas clínicos. No hay otras pruebas de diagnóstico disponibles. Afortunadamente, la mayoría de los casos se resuelven espontáneamente en unos meses con pocos efectos permanentes, ya que no hay vacuna disponible. El GBS se puede tratar por plasmaféresis. En este procedimiento, el plasma del paciente se filtra de su sangre, retirando los autoanticuerpos.
Conceptos clave y resumen
- El sistema nervioso consta de dos subsistemas: el sistema nervioso central y el sistema nervioso periférico.
- El cráneo y tres meninges (la duramadre, aracnoidea y pia mater) protegen el cerebro.
- Los tejidos del SNP y del SNC están formados por células llamadas células gliales y neuronas.
- Dado que la barrera hematoencefálica excluye a la mayoría de los microbios, no existe una microbiota normal en el SNC.
- Algunos patógenos tienen factores de virulencia específicos que les permiten romper la barrera hematoencefálica. La inflamación del cerebro o meninges causada por infección se llama encefalitis o meningitis, respectivamente. Estas condiciones pueden llevar a ceguera, sordera, coma y muerte.
Notas al pie
- Yuki, Nobuhiro y Hans-Peter Hartung, “Síndrome de Guillain—Barré”, New England Journal of Medicine 366, núm. 24 (2012): 2294-304.
- Cao-Lormeau, Van-Mai, Alexandre Blake, Sandrine Mons, Stéphane Lastère, Claudine Roche, Jessica Vanhomwegen, Timothée Dub et al., “Brote del síndrome de Guillain-Barré asociado a la infección por el virus Zika en la Polinesia Francesa: un estudio de casos y controles”, The Lancet 387, núm. 10027 (2016): 1531-9.


