1.43: Amigdalotomía (Parcial) y Técnica Quirúrgica de Amigdalectomía Completa
- Page ID
- 125590
\( \newcommand{\vecs}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vecd}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash {#1}}} \)
\( \newcommand{\id}{\mathrm{id}}\) \( \newcommand{\Span}{\mathrm{span}}\)
( \newcommand{\kernel}{\mathrm{null}\,}\) \( \newcommand{\range}{\mathrm{range}\,}\)
\( \newcommand{\RealPart}{\mathrm{Re}}\) \( \newcommand{\ImaginaryPart}{\mathrm{Im}}\)
\( \newcommand{\Argument}{\mathrm{Arg}}\) \( \newcommand{\norm}[1]{\| #1 \|}\)
\( \newcommand{\inner}[2]{\langle #1, #2 \rangle}\)
\( \newcommand{\Span}{\mathrm{span}}\)
\( \newcommand{\id}{\mathrm{id}}\)
\( \newcommand{\Span}{\mathrm{span}}\)
\( \newcommand{\kernel}{\mathrm{null}\,}\)
\( \newcommand{\range}{\mathrm{range}\,}\)
\( \newcommand{\RealPart}{\mathrm{Re}}\)
\( \newcommand{\ImaginaryPart}{\mathrm{Im}}\)
\( \newcommand{\Argument}{\mathrm{Arg}}\)
\( \newcommand{\norm}[1]{\| #1 \|}\)
\( \newcommand{\inner}[2]{\langle #1, #2 \rangle}\)
\( \newcommand{\Span}{\mathrm{span}}\) \( \newcommand{\AA}{\unicode[.8,0]{x212B}}\)
\( \newcommand{\vectorA}[1]{\vec{#1}} % arrow\)
\( \newcommand{\vectorAt}[1]{\vec{\text{#1}}} % arrow\)
\( \newcommand{\vectorB}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vectorC}[1]{\textbf{#1}} \)
\( \newcommand{\vectorD}[1]{\overrightarrow{#1}} \)
\( \newcommand{\vectorDt}[1]{\overrightarrow{\text{#1}}} \)
\( \newcommand{\vectE}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash{\mathbf {#1}}}} \)
\( \newcommand{\vecs}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vecd}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash {#1}}} \)
ATLAS DE ACCESO ABIERTO DE Otorrinolaringología, Cirugía Operatoria de Cabeza y Cuello
Amigdalectomía (parcial) y amigdalectomía completa - técnica quirúrgica
Klaus Stelter y Goetz Lehnerdt
La amigdalitis aguda se trata con esteroides, por ejemplo, dexametasona, AINE, por ejemplo, ibuprofeno y antibióticos betalactámicos, por ejemplo, penicilina o cefuroxima. Solo 10 días de terapia antibiótica han demostrado ser efectivos para prevenir la fiebre reumática y la glomerulonefritis.
La amigdalectomía solo se realiza por amigdalitis bacteriana aguda recurrente, o por razones no infecciosas como sospecha de neoplasia.
La amigdalectomía parcial (amigdalotomía) es el tratamiento de primera línea para los ronquidos por hiperplasia amigdalina. Es de bajo riesgo, y el dolor postoperatorio y el riesgo de hemorragia son mucho menores que con la amigdalectomía. Es inmaterial si la amigdalotomía se realiza con láser, radiofrecuencia, afeitadora, coblación, tijeras bipolares o electrocauterio monopolar, siempre y cuando las criptas permanezcan abiertas y quede algo de tejido de amígdalas.
El dolor y la hemorragia son la principal morbilidad de la amigdalectomía. El sangrado puede ocurrir en cualquier momento hasta que la herida esté completamente curada, lo que normalmente es a las 2-3 semanas. Los pacientes tienen que ser informados sobre qué hacer en caso de hemorragia. La hemorragia potencialmente mortal a menudo va precedida de hemorragias más pequeñas, que pueden cesar espontáneamente. Es por ello que cada hemorragia, incluso la más pequeña, tiene que ser tratada como paciente hospitalizado. La hemorragia masiva es un desafío extremo para cada paramédico o médico de urgencias debido al difícil manejo de las vías respiratorias.
Función y estructura anatómica de las amígdalas en la infancia y adolescencia
Las amígdalas permiten adquirir inmunidad y proporcionar defensa inmune por presentación de antígenos. Es por ello que contienen linfocitos T, centros germinales de linfocitos B 1 y macrófagos. Son la primera y más fácil de alcanzar estación del sistema tisular linfoide asociado a la mucosa (MALT) 2-4. A medida que la fase principal de la adquisición inmune continúa hasta la edad de 6 años, las amígdalas palatinas son fisiológicamente hiperplásicas en este momento 5, 6. A esto le sigue la involución, que se refleja en la regresión del tamaño de las amígdalas hasta los 12 años de edad 7.
El tejido linfoide está separado por una cápsula del músculo circundante (constrictor faríngeo superior) 8. El suministro de sangre se origina en cuatro vasos diferentes, la arteria lingual, la arteria faríngea ascendente y las arterias palatinas ascendentes y descendentes. Estos vasos irradian principalmente a los polos amigdalares superior e inferior, así como al centro de la amígdala desde lateralmente 9. Las amígdalas tienen criptas profundas que crean una gran superficie para proporcionar una superficie de acoplamiento para antígenos potenciales 10.
Enfermedades amígdalas
Episodios de dolor de garganta (R07.0)
Los sinónimos incluyen “dolor de garganta agudo” e “infección de garganta”. “Dolor de garganta” es un término impreciso y no distingue clínicamente entre amigdalitis aguda y faringitis. No se determina ni la causa ni la ubicación exacta 11. En el “dolor de garganta” no queda claro si se trata de amigdalitis aguda (bacteriana) que, de ser recurrente, es una indicación de amigdalectomía 12.
Amigdalitis aguda (J03.0 - J03.9)
También conocida como “amigdalitis severa” 13, “amigdalitis verdadera” o “dolor de garganta agudo” 11, esto se refiere a amigdalitis viral o bacteriana con odinofagia, hinchazón y enrojecimiento de las amígdalas, posiblemente con exudado amigdalino, linfadenopatía cervical y fiebre >38.3°C (rectal) 14, 15. La odinofagia durante 24-48 horas, como parte de los síntomas prodrómicos de un resfriado común (infección viral del tracto respiratorio superior), se excluye del término “amigdalitis aguda” 11. Dependiendo de la etapa y apariencia de los depósitos o exudados amigdalares, se puede distinguir la angina catarral con enrojecimiento e hinchazón de las amígdalas (etapa temprana), de la angina folicular con depósitos de fibrina tipo punteado, de la angina lacunar con depósitos confluentes (etapa tardía) 16, 17. La “amigdalitis aguda” puede ser diagnosticada por un especialista puramente por motivos clínicos 18. Los frotis, los análisis de sangre o la evidencia viral son innecesarios en la mayoría de los casos 19-23. La penicilina u otro antibiótico betalactámico es la primera línea de tratamiento.
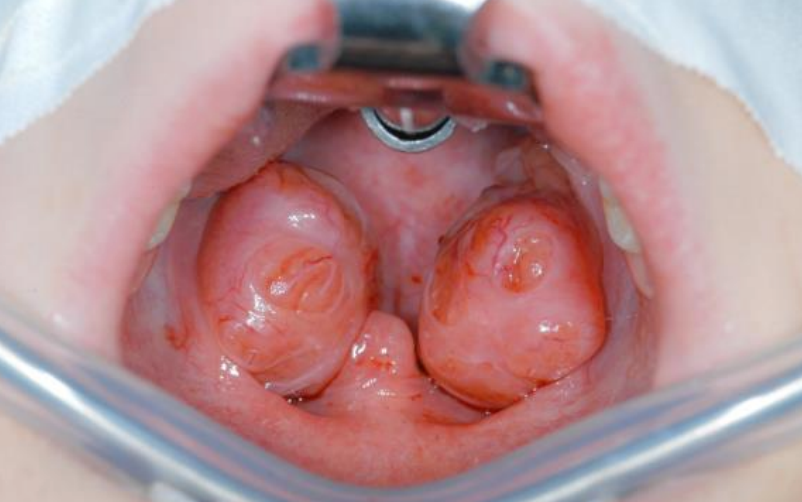
Figura 1: Amígdalas hiperplásicas en un niño
Amigdalitis crónica (J35.0 y J35.9)
También llamada “amigdalitis crónica (hiperplásica)”, no está bien definida y por lo tanto no debe utilizarse 24. Es mejor hablar de amigdalitis recurrente (crónica) 25, 26, porque no existe verdadera amigdalitis crónica con síntomas persistentes que duran >4 semanas con tratamiento adecuado y recuperación de la mucosa (como en la rinosinusitis).
Amigdalitis aguda recurrente (J35.0)
También llamada “amigdalitis recurrente” o “infecciones recurrentes de garganta” 27, esto se refiere a episodios recurrentes de amigdalitis aguda. A diferencia de un solo ataque de amigdalitis aguda, suele ser causada por muchos patógenos bacterianos diferentes 28, 29 y reaparecen algunas semanas después del cese de la terapia antibiótica 30. Dependiendo de la frecuencia y gravedad de dichos episodios, esto es una indicación para la amigdalectomía.
Absceso periamigdalino (J36)
Esto también se llama “peritonsilitis”, o “angina” 31, 32, y es amigdalitis aguda complicada por un absceso, típicamente unilateral 33. El absceso puede formarse en los espacios intratonsillar, para/ periamigdalares o retroamigdalares. Los patógenos son típicamente estafilococos 34, estreptococos y fusobacterium necrophorum 35. A diferencia de la amigdalitis aguda, los virus no juegan ningún papel en los abscesos 36. Un absceso periamigdalino se drena por aspiración o drenaje o por amigdalectomía unilateral.
Hiperplasia de amígdalas (J35.1 y J35.3)
La hiperplasia de amígdalas 37, también conocida como hipertrofia amigdalina (idiopática) 38, se refiere al agrandamiento anormal de la amígdala palatina. Tiene que distinguirse de la hiperplasia pediátrica fisiológica de amígdalas palatinas 39, 40 que no es un signo o consecuencia de inflamación recurrente 41, 42. Además, los niños con hiperplasia de amígdalas no padecen amigdalitis aguda 43, 44 ni infecciones del oído medio 45. Una amígdala pediátrica solo es hiperplásica “patológicamente” si se presentan ronquidos (con o sin apnea obstructiva del sueño) o raramente disfagia 46 o incluso más raramente disfonía 47.
Procedimientos quirúrgicos
Amigdalectomía
La amigdalectomía (extracapsular) significa que toda la amígdala, incluida su cápsula, se extrae de la fosa de la amígdala; no queda tejido linfático entre los arcos palatinos anterior y posterior 48. Desde finales de la década de 1960, al darse cuenta de que la amígdala es un foco de infección 49-52, esta forma de operación de amígdalas ha sido el estándar de oro y sigue siendo la cirugía más común que se realiza en el mundo 53.
Amigdalotomía (amigdalectomía parcial)
Solo se extirpa la parte medial de la amígdala. Requiere que el tejido linfático (bien perfundido) sea resecado, y que las criptas restantes permanezcan abiertas a la orofaringe 54, 55. El tejido linfático activo, con folículos secundarios y criptas, queda en las fosas amígdalas 56. La amigdalotomía se puede hacer con la mayoría de los métodos de disección y coagulación. Los más comunes son la tonsillotomía láser y la amigdalotomía por radiofrecuencia y se describen en detalle en este capítulo.
Amigdalectomía intracapsular
La amigdalectomía intracapsular, subcapsular o subtotal describe un método en el que se extrae el tejido linfático de la amígdala, incluyendo todas las criptas y folículos, 57, 58, pero se conserva la cápsula de la amígdala; así no se exponen los músculos subyacentes 59. Al final de la operación hay una fosa de amígdalas vacía sin cicatrices posteriores típicas 59. Las indicaciones para la amigdalectomía intracapsular son fetor ex ore (halitosis) y detritos recurrentes (escombros) en las criptas amigdalares. Se diferencia de la amigdalotomía en la que se deja atrás mucho más tejido amigdalino.
Termoterapia o crioterapia de amígdalas palatinas
El tejido de las amígdalas se calienta (o enfría) intersticialmente; la cicatrización posterior provoca la contracción del tejido linfoide. No se extirpa ningún tejido y una gran parte del tejido linfoide supuestamente permanece funcional. La indicación es hiperplasia amigdalar leve. Los sinónimos y diferentes técnicas incluyen (electro) coagulación intersticial, coagulación láser, coagulación térmica y criocoagulación de la amígdala palatina 60, 61, terapia fotodinámica, terapia de ultrasonido 62, termoterapia inducida por radiofrecuencia 63, temperatura- tratamiento controlado de amígdalas 64, 65 y termoterapia de amígdalas.
Evaluación preoperatoria, hisopos y diagnóstico
Patógenos, biopelículas y hallazgos normales
Con el descubrimiento de la fiebre reumática, los estreptococos del grupo A (GAS) fueron culpados principalmente de todos los males en el tracto respiratorio superior en los años 70 66-73. Sin embargo más recientemente, los anaerobios, por ejemplo Fusobacterium necrophorum, Streptococcus Intermedius y Prevotella Melaninogenica e Histicola también han sido incriminados 28, 74, 75.
Los niños de hasta 8 años tienen tendencia al enriquecimiento difuso de patógenos intracelulares con abscesos intersticiales, mientras que en adultos o adolescentes se produce una acumulación bacteriana más superficial en el borde de las criptas. Particularmente en el caso de la amigdalitis recurrente, varios patógenos y microorganismos juegan un papel conjunto. Estos pueden formar conjuntamente biopelículas y racimos bacterianos y así evadir los antibióticos 76. La cavidad oral y especialmente la amígdala surcada es un reservorio de múltiples patógenos (virus y bacterias), parásitos 77 y hongos 78. Sin embargo, todos estos microbios pertenecen a la flora residente con la que hemos vivido simbióticamente durante los eones 28, 79. Los estreptococos siguen desempeñando el papel más importante en la amigdalitis aguda (30%) 80, seguidos de Haemophilus Influenzae y Neisseria 28. En su mayoría, sin embargo, las infecciones mixtas (virales y bacterianas inicialmente) son las responsables 81.
Diagnóstico
La “amigdalitis aguda” en niños y adultos es un diagnóstico clínico 82. En la amigdalitis viral, además del dolor y la fiebre, se presentan principalmente tos, ronquera y rinorrea, mientras que en la amigdalitis bacteriana, además del dolor con hinchazón ganglionar, hay principalmente exudado amigdalino y fiebre >38.3°C 83. Una prueba de antígeno estreptocócico puede confirmar el diagnóstico y es 98% específica para estreptococos, aunque no particularmente sensible. Un problema con estas pruebas es el alto número de portadores crónicos asintomáticos de estafilococos y estreptococos (10% de niños sanos), que definitivamente no necesitan terapia 84-89. En las primeras etapas, una distinción entre amigdalitis viral y bacteriana suele ser difícil de hacer, especialmente cuando se considera que en 97.5% de los casos, se encuentra al menos un virus, incluso en amigdalitis bacteriana, (adenovirus y virus parainfluenza respectivamente en 47.5% 90, 91) 81.
Tratamiento Conservador
Antibiótico: En la amigdalitis bacteriana clínicamente aparente o comprobada asociada con malestar, se justifican los antibióticos (betalactámicos). La terapia con antibióticos betalactámicos también proporciona una protección relativamente confiable contra la temida fiebre reumática y la glomerulonefritis que a menudo causan, especialmente en los países en desarrollo, artritis, miocarditis y muerte. Estudios han demostrado que la terapia antibiótica puede prevenir secuelas como abscesos periamigdalinos, otitis aguda y sinusitis. Las penicilinas, particularmente en niños y adolescentes, tienen el mayor beneficio al menor costo. No hay diferencia con las cefalosporinas. Los macrólidos y la clindamicina tienen más efectos secundarios con la misma eficacia y deben reservarse para pacientes con alergia probada a la penicilina 92, 93.
El tratamiento antibiótico postoperatorio no está indicado ya que no reduce el dolor ni el sangrado postoperatorio 94, 95.
Esteroides: En amigdalitis aguda o después de amigdalectomía, los esteroides orales o intramusculares (dexametasona 10 mg), así como betametasona (8 mg) y prednisolona (60 mg), mejoran significativamente los síntomas con efectos secundarios mínimos y sin efectos adversos relacionados con la progresión de la enfermedad 96-98.
Analgésicos: Los antiinflamatorios no esteroideos se han utilizado con éxito para aliviar el dolor durante >40 años 99. Para la amigdalitis aguda, el ibuprofeno tiene la mejor eficacia con efectos secundarios mínimos en comparación con el paracetamol y el ácido acetilsalicílico (ASA) 100. Otra ventaja del ibuprofeno es su mayor duración de acción (6-8 horas) en comparación con el paracetamol. Ambas sustancias tienen un amplio rango terapéutico y a la dosis correcta, la seguridad es comparable 101, 102. El diclofenaco y el ketorolaco son muy efectivos, pero en los niños tienen menos sitios de atraque y se metabolizan con mayor rapidez, razón por la cual la dosis debe ajustarse a un nivel mayor que en los adultos) 103. En el manejo postoperatorio estas sustancias juegan un papel en la reducción de opioides, pero como terapia de primera línea en pediatría no son adecuadas para un dolor de garganta 104, 105. Metamizol no se recomienda como analgésico de primera o segunda opción en niños debido a un riesgo pequeño pero real de agranulocitosis 106.
Complicaciones de la amigdalitis
En general, la amigdalitis aguda sigue su curso sin complicaciones y cura dentro de los 3-4 días. Las complicaciones raras pero graves después de la amigdalitis estreptocócica son la glomerulonefritis y la fiebre reumática, que desencadena cardiomiopatías y dolor articular reumático 107. El ciclo temprano y largo (10 días) de antibióticos (penicilina o cefalosporina) reduce la frecuencia de ambas complicaciones en 70% 108. En partes del mundo en desarrollo donde la fiebre reumática es más común, prevenir esta complicación es el principal argumento a favor de la terapia con penicilina 108.
El absceso periamigdalino es una segunda complicación más frecuente. Por lo general, es unilateral, aunque los abscesos bilaterales ocurren hasta en 4% 109. Está precedida de amigdalitis aguda en sólo 1/3 de los casos 110. Incluso el tratamiento antibiótico correctamente administrado de la amigdalitis aguda no puede prevenir realmente los abscesos periamigdalinos (a diferencia de la fiebre reumática) 111. Dado que los abscesos periamigdalinos pueden propagarse rápidamente a los tejidos blandos del cuello y son potencialmente mortales, la terapia primaria es urgente y quirúrgica 112-114. No importa si el absceso es aspirado con aguja, incisión o tratado mediante amigdalectomía 115. Pero el cirujano tiene que tener en cuenta que una incisión de arma blanca puede no drenar los abscesos situados inferiormente 109, 116. Antes de la operación, se debe administrar terapia con esteroides en dosis altas, así como penicilina, como suele hacerse para las infecciones mixtas 117.
Indicaciones para cirugía de amígdalas
La cirugía se realiza para las infecciones, para aliviar la obstrucción de las vías respiratorias, para la halitosis y para el diagnóstico cuando se sospecha un tumor. La cirugía de amigdalitis recurrente depende de su frecuencia y gravedad, y de la presencia de enfermedades adicionales (alergias a antibióticos, inmunosupresión y síndrome PFAPA).
Criterios Paradise para amigdalectomía 118
Paradise (1984) reportó que la amigdalectomía disminuye significativamente la frecuencia de dolores de garganta recurrentes severos en niños de 3 a 15 años. La mayoría de las guías publicadas incorporan los llamados criterios Paradise para la amigdalectomía:
- 7 episodios de amigdalitis al año en un año o,
- 5 episodios de amigdalitis al año en 2 años consecutivos o,
- 3 episodios de amigdalitis al año en 3 años consecutivos
Sin embargo, el diagnóstico de “amigdalitis purulenta” debe ser documentado y confirmado por una temperatura elevada (>38.3°C), exudado amigdalino, ganglios linfáticos agrandados en el ángulo de la mandíbula y tratamiento antibiótico 119, 120. Los autores también informaron que en promedio solo unas pocas (no todas) infecciones de garganta pueden prevenirse mediante amigdalectomía en los siguientes 2 años; 47 de 187 pacientes se retiraron del seguimiento previsto a tres años 121. Para la inflamación menos severa del dolor de garganta o la inflamación menos frecuente de la garganta, el riesgo de amigdalectomía no supera los beneficios 122.
Si bien las amígdalas contribuyen a la competencia inmune hasta los 12 años, no se puede probar un efecto negativo a largo plazo en el sistema inmunológico 123. Sin embargo, en niños menores de 8 años, se deben cumplir estrictamente las indicaciones para la eliminación completa, ya que los riesgos de hemorragia grave o fatal son mayores 124.
Con la amigdalotomía (a diferencia de la amigdalectomía), se retiene algún tejido linfático activo; continúa creciendo en cerca de 15% de los casos, pero rara vez causa problemas como ronquidos renovados o amigdalitis recurrente 125. El temor de que se presenten amigdalitis o abscesos periamigdalinos frecuentes después de la amigdalotomía es infundado 126-128. Todas las criptas permanecen abiertas durante la técnica láser, ultrasonido, afeitadora, alta y radiofrecuencia 129, 130.
Técnica quirúrgica
Amigdalectomía extracapsular
La disección de acero frío es la técnica quirúrgica más comúnmente realizada en niños y adultos, y se describe en detalle en el capítulo sobre Amigdalectomía Pediátrica. La técnica es similar en adultos.
Las amígdalas se disecan del lecho de las amígdalas en parte bruscamente y en parte sin rodeos con raspartorio y tijeras. Los vasos de alimentación, especialmente en el polo superior e inferior de la amígdala, se pellizcan y luego se ligan selectivamente. Después de la extracción de la amígdala, se presiona un hisopo seco durante aproximadamente 1 minuto en el lecho de las amígdalas para detener el sangrado de los vasos pequeños. Algunos cirujanos realizan suturas adicionales del polo inferior (la llamada “sutura polar”, un método polémico 131).
Este método de amigdalectomía se conoce desde hace décadas y se ha utilizado con mucha frecuencia, especialmente en los años 70 y 80 con el descubrimiento de que las amígdalas son fuente de infección 132. El aumento óptico (microscopio o lupas), permite identificar específicamente los vasos más pequeños y realizar la coagulación bipolar antes de la disección 133.
Debido a sus buenos resultados a largo plazo y baja morbilidad y mortalidad, la disección de acero frío sigue siendo el método más común de amigdalectomía 134.
Amigdalotomía (amigdalectomía parcial)
La amígdala no se extirpa completamente, sino solo la porción que se abulta en la garganta, lo que por su tamaño causa problemas funcionales. Al conservar algún tejido de amígdalas se retiene un rudimento linfático e inmunológicamente activo.
La amígdala tiene un rico aporte sanguíneo y tiene que ser suficientemente cortada y coagulada (no aplastada) durante la cirugía para que no haya sangrado postoperatorio, infección o dolor. Para ello, se han desarrollado varios procedimientos de disección (en principio, también se puede realizar una amigdalectomía con todos estos métodos):
- Láser de CO² 135 136
- Corriente monopolar de alta frecuencia 137
- Bisturí de ultrasonido 138
- Coblación bipolar por radiofrecuencia 139
- Tijeras bipolares 140
- Aguja monopolar asistida por gas argón 141
- Microdesbridador 142
Las ventajas de la amigdalotomía (independientemente del método que se utilice para reducir las amígdalas) son significativamente menos dolor 143 y una menor tasa de sangrado postoperatorio 144 en comparación con la amigdalectomía.

Figura 2: Instrumentos para realizar amigdalotomía disecada por radiofrecuencia/amigdalectomía parcial
La forma más rápida y sencilla de realizar la tonsillotomía es con disección monopolar de alta frecuencia (Video 3). La instrumentación se muestra en la Figura 2.
- Tras la inducción de anestesia general el paciente se posiciona en decúbito supino con el cuello ligeramente extendido
- Seleccione una hoja Boyle Davis de longitud apropiada e inserte la mordaza para retraer la lengua y exponer las amígdalas (Figura 1)
- Sujete una amígdala con unas pinzas de sujeción de amígdalas anchas y jala suavemente hacia la línea media. Evite tirar demasiado fuerte para evitar hacer una amigdalectomía completa
- Inserte una aguja Colorado en la amígdala en el borde del pilar faucal anterior
- Repartir la mucosa del arco velopalatinal para evitar sangrado y dolor en la línea de incisión
- Amputar la parte sobresaliente de la amígdala diseccionando con movimientos continuos de la aguja. No permanezca demasiado tiempo en el mismo lugar con la aguja de corte ya que puede quemar agujeros en la amígdala
- Empaque la herida con un hisopo de gasa durante al menos 1 minuto
- El sangrado menor se detiene espontáneamente. Los vasos sangrantes más grandes se pueden coagular con fórceps bipolares. No se requiere una sutura o ligadura
- Repetir el proceso en el lado contralateral
Amigdalectomía intracapsular (subtotal)
La cápsula de amígdalas que cubre el músculo subyacente permanece en la fosa de la amígdala 145. Se ha reportado un poco menos dolor postoperatorio e ingesta de alimentos más temprana 146. La instrumentación y técnica es similar a la tonsillotomía. También se pueden utilizar todos los métodos de amigdalotomía enumerados anteriormente. El microdesbridador ha sido reportado como una herramienta útil 147-152.
- El cirujano tiene que tirar más fuerte de la amígdala para subluxar la cápsula, pero la cápsula en sí tiene que permanecer en su lugar y no ser violada
- Puede ser muy difícil determinar la proporción exacta de amígdala residual que permanece en la fosa
- Después de la amigdalitis con posterior cicatrización es difícil incluso con lupas o un microscopio identificar el plano exacto de la cápsula de la amígdala y solo extraer solo el tejido linfático activo
- Debido a que los vasos son más grandes en el abismo de las criptas y cerca de la cápsula, el sangrado tiene que controlarse con fórceps bipolares con más frecuencia que con la tonsillotomía (más superficial)
Dolor postoperatorio
La amigdalectomía es muy dolorosa, especialmente si se rompe la cápsula y se expone el músculo. El dolor intenso y la superinfección del lecho de la herida pueden causar retraso en la cicatrización y prolongar la estancia hospitalaria. Especialmente los pacientes adolescentes y adultos reportan dolor, agotamiento y fatiga semanas después de la cirugía. En la amigdalectomía la herida permanece abierta y se cura en 2-3 semanas secundariamente por granulación. Sellar los lechos de la herida postoperatoriamente, por ejemplo, con pegamento de fibrina 153 o sucralfato 154 no tiene ninguna ventaja en términos de sangrado postoperatorio o dolor.
Con la amigdalotomía, sin embargo, el dolor se reportó como solo alrededor de 2-3 en la escala numérica analógica.
La amigdalectomía intracapsular es supuestamente menos dolorosa que la amigdalectomía 155. Sin embargo, es poco probable que la amigdalectomía intracapsular produzca tan poco dolor como la amigdalotomía. El dolor es percibido de manera muy diferente por los individuos. En niños y adultos, las diferencias, independientemente del cirujano y método, pueden ser enormes 156-158. Los niños de ascendencia africana tienen más dolor postoperatorio que los europeos y responden mejor a los opiáceos 159. Esto complica tanto la medición objetiva del dolor (que no existe), como una terapia estándar. Por lo tanto, la terapia del dolor debe ser individualizada y ajustada, especialmente en niños. Los cuestionarios (por ejemplo, Ramsay Sedation Scale 160) para uso analgésico, ingesta de alimentos, otalgia y tiempo de inactividad utilizan parámetros sustitutos populares.
Debido a que el dolor es percibido y procesado multimodal, el tratamiento debe ser multimodal. En primer lugar, se debe inyectar un analgésico local de larga duración (por ejemplo, bupivacaína o ropivacaína 161) en la herida postoperatoria o perioperatoria para preventar la activación de la vía temprana del dolor 162-164. Entonces ya perioperatoriamente se debe enfriar localmente por una compresa fría 165 y posteriormente se debe comer mucho hielo (enfriamiento local e ingesta de calorías) 166. Los lavados bucales con gingicaína, benzocaína o tetracaína también proporcionan alivio del dolor, pero también adormecen las papilas gustativas y los receptores del flujo respiratorio, lo que a menudo se percibe como muy desagradable.
La administración perioperatoria y postoperatoria de dosis altas de esteroides (dexametasona o prednisolona) es claramente recomendada en todas las pautas. Esto reduce significativamente las náuseas postoperatorias y el consumo de analgésicos 167-169.
Un régimen analgésico fijo con ibuprofeno o diclofenaco tiene sentido en adultos y adolescentes, pero para niños y bebés la medicación de rescate suele ser suficiente 170, 171. No se debe temer un mayor riesgo de sangrado por antiinflamatorios no esteroideos, (excepto aspirina) 172, 173. Por lo tanto, uno debe adherirse al sistema de estadificación 174 de la OMS (http://www.who.int/cancer/palliative/painladder/en/) Después de la amigdalectomía, bien puede ser que en los primeros días se deban administrar medicamentos en estadio III de la OMS (opioide fuerte, por ejemplo piritramida iv) o incluso una bomba para el dolor para asegurar el dolor menor de 4 años en la escala analógica visual y una ingesta adecuada de alimentos 175. El dolor y las náuseas (con y sin vómitos) después de la amigdalectomía suelen ser trivializados tanto por enfermeras como por médicos y por lo tanto es más probable que se administren pocos analgésicos posoperatoriamente 176-178.
Sangrado post-amigdalectomía
Sangrado postoperatorio temprano y tardío
El sangrado postoperatorio puede ocurrir en cualquier momento hasta que la herida esté completamente curada, a pesar de una cuidadosa hemostasia intraoperatoria y disección; generalmente después de 2-3 semanas.
El sangrado postoperatorio ocurre ya sea como el llamado sangrado temprano dentro de las primeras 24 horas, o en forma de sangrado tardío con una incidencia máxima entre los 5 y 8 días posteriores a la cirugía. A partir de la 3ª semana postoperatoria el sangrado ocurre sólo muy raramente. Por lo tanto, el sangrado postoperatorio tardío presenta un problema especial porque a menudo ocurre solo en el hogar y por lo tanto el factor tiempo para conseguir que un profesional juegue un papel importante.

Figura 3: Dispositivo rígido de succión torácica o amígdalas fabricado por Cardinal Health, IL, USA (Medi-Vac® Yankauer Suction Handle, REF KEX80)
La causa más común de sangrado tardío es el desprendimiento fisiológico de la capa de fibrina del lecho abierto de la herida y generalmente resulta en sangrado inofensivo. Este sangrado casi siempre termina espontáneamente, o debido a la formación de hielo local (chupar cubitos de hielo, aplicar un cravat de hielo) o por ácido tranexámico por vía intravenosa o local (enjuague) 179. Si el sangrado no disminuye espontáneamente debido a que un vaso más grande está sangrando, se requiere ligadura de vasos o sutura bajo anestesia. La hemorragia masiva es un desafío extremo para cada paramédico o médico de urgencias debido al difícil manejo de la vía aérea. La intubación sólo es posible con la aspiración de la vía aérea con tubos de succión (Figura 3).
Durante la inducción y la intubación, el otorrinolaringólogo debe estar presente y preparado para realizar Cricotiroidotomía de urgencia. La aspiración de sangre o intubación incorrecta es la complicación clínica más común del sangrado postoperatorio. Intraoperatoriamente el cirujano debe decidir si la coagulación bipolar dirigida y la presión del hisopo son suficientes o si es necesario suturar o ligar. Si eso falla, ya sea la arteria lingual, la arteria faríngea ascendente, la arteria facial o incluso la arteria carótida externa se debe ligar desde el exterior o se debe realizar la embolización de los vasos de alimentación mediante radiología intervencionista. Dicho sangrado masivo es señalado en la mayoría de los casos por un “sangrado de advertencia” menor 180, 181, por lo que cualquier sangrado debe tomarse en serio y el paciente debe ser hospitalizado.
Sangrado postoperatorio según método de cirugía
En principio, el sangrado intraoperatorio y postoperatorio puede ocurrir con todas las intervenciones que involucren a las amígdalas. Sin embargo, para la amigdalotomía la tasa de sangrado postoperatorio es, por un factor de 5-10, menor que la de la amigdalectomía 182. En criptólisis y termoterapia de las amígdalas el sangrado postoperatorio es una rareza 183, 184. Solo la amigdalectomía extracapsular sigue siendo problemática. La “disección por frío” con ligadura o sutura tiene las tasas de sangrado postoperatorias más bajas. Se ha reportado sangrado tardío significativamente más severo después de técnicas láser, coblación, monopolares o bipolares 185-187.
Referencias
- Westermann J. Organe des Abwehrsystems. Springer; 2010. 361-2
- Brandtzaeg P. El desarrollo de células B en folículos linfoides amigdalares. Acta Otorrinolaringol Suppl. 1996; 523:55-9
- Nave H, Gebert A, Pabst R. Morfología e inmunología de la amígdala palatina humana. Anat Embryol (Berl). 2001 Nov; 204 (5) :367-73
- Brandtzaeg P. Funciones inmunitarias del tejido linfoide nasofaríngeo. Adv Otorrinolaringol. 2011; 72:20-4
- Perry M, Whyte A. Inmunología de las amígdalas. Immunol Today. 1998 sep; 19 (9) :414-21
- Kaygusuz I, Godekmerdan A, Karlidag T, et al. Impactos tempranos de la amigdalectomía en las funciones inmunitarias de los niños. Int J Pediatr Otorrinolaringol. 2003 Dic; 67 (12) :1311-5
- Kaygusuz I, Alpay HC, Godekmerdan A, et al. Evaluación de los impactos a largo plazo de la amigdalectomía en las funciones inmunitarias de los niños: un estudio de seguimiento. Int J Pediatr Otorrinolaringol. 2009 Mar; 73 (3) :445-9
- Perry ME, Slipka J. Formación del corpúsculo amigdalar. Funct Dev Morphol. 1993; 3 (3) :165-8
- Westermann J. Organe des Abwehrsystems. Springer; 2010. 361-362.
- Drucker M, Drucker I, Nater E, Bernstein J, Ogra PL. Respuestas inmunes mediadas por células a antígenos bacterianos en superficies mucosas humanas. Adv Exp Med Biol. 1978; 107:479-88
- Georgalas CC, Tolley NS, Narula A. Amigdalitis. Clin Evit (En línea). 2009
- Paraíso JL. Etiología y manejo de la faringitis y faringoamigdalitis en niños: una revisión actual. Ann Otol Rhinol Laryngol Supl. 1992 ene; 155:51-7
- Lange G. [Angina y amigdalitis crónica—indicaciones para amigdalectomía]. Z Allgemeinmed. 1973 mar 20; 49 (8) :366-70
- Österreichische Gesellschaften für Halsnasen-Ohren-Heilkunde KuH, Kinderund Jugendheilkunde. Gemeinsame Empfehlung zur Entfernung der Gaumenmandeln (Tonsillektomie). Monatsschr Kinderheilkd. 2008 Mar 7; 3 (156) :268-71
- Stuck BA, Gotte K, Windfuhr JP, Genzwurker H, Schroten H, Tenenbaum T. Amigdalectomía en niños. Dtsch Arztebl Int. 2008 Dic; 105 (49) :852-60
- Berghaus A. [Inflamación crónica de las vías respiratorias superiores. Operación en lugar de antibiótico]. MMW Fortschr Med. 2005 29 de sep; 147 (39) :27
- Berghaus A, Pirsig W. Mundhöhle und Pharynx. En: Berghaus A, Rettinger G, Böhme G., eds. Hals-Nasen-Ohren-Heilkunde. 1 ed. Stuttgart: Hippokrates Verlag; 1996. 386-453
- Stuck BA, Gotte K, Windfuhr JP, Genzwurker H, Schroten H, Tenenbaum T. Amigdalectomía en niños. Dtsch Arztebl Int. 2008 Dic; 105 (49) :852-60
- Atascado BA, Genzwurker HV. [Amigdalectomía en niños: evaluación preoperatoria de factores de riesgo]. Anestesista. Mayo 2008; 57 (5) :499-504
- Stuck BA, Gotte K, Windfuhr JP, Genzwurker H, Schroten H, Tenenbaum T. Amigdalectomía en niños. Dtsch Arztebl Int. 2008 Dic; 105 (49) :852-60
- Kurien M, Stanis A, Job A, Brahmadathan, Thomas K. Hisopo de garganta en la amigdalitis crónica: ¿qué tan confiable y válida es? Singapur Med J. 2000 Jul; 41 (7) :324-6
- Fujikawa S, Hanawa Y, Ito H, Ohkuni M, Todome Y, Ohkuni H. Anticuerpo estreptocócico: como indicador de amigdalectomía. Acta Otorrinolaringol Supl. 1988; 454:286-91
- Borschmann ME, Berkowitz RG. Pruebas serológicas estreptocócicas Oneoff en niños pequeños con amigdalitis recurrente. Ann Otol Rhinol Laringol. Mayo 2006; 115 (5) :357-60
- Stuck BA, Gotte K, Windfuhr JP, Genzwurker H, Schroten H, Tenenbaum T. Amigdalectomía en niños. Dtsch Arztebl Int. 2008 Dic; 105 (49) :852-60
- Stuck BA, Gotte K, Windfuhr JP, Genzwurker H, Schroten H, Tenenbaum T. Amigdalectomía en niños. Dtsch Arztebl Int. 2008 Dic; 105 (49) :852-60
- Burton MJ, Towler B, Glasziou P. Amigdalectomía versus tratamiento no quirúrgico para amigdalitis aguda crónica/recurrente. Cochrane Database Syst Rev. 2000; (2) :CD001802
- Georgalas CC, Tolley NS, Narula A. Infecciones recurrentes de garganta (amigdalitis). Clin Evit (En línea). 2007
- Jensen A, Fago-Olsen H, Sorensen CH, Kilian M. Mapeo molecular a nivel de especie de la microbiota de la cripta amigdalina asociada a la salud y amigdalitis recurrente. PLoS One. 2013; 8 (2) :e56418
- Swidsinski A, Goktas O, Bessler C, et al. Organización espacial de la microbiota en adenoiditis quiescentes y amigdalitis. J Clin Pathol. 2007 Mar; 60 (3) :253-60
- Jensen JH, Larsen SB. Tratamiento de la amigdalitis aguda recurrente con clindamicina. ¿Una alternativa a la amigdalectomía? Clin Otorrinolaringol Aliado Sci. 1991 Oct; 16 (5) :498-500
- Raut VV. Manejo de peritonsilitis/peritonsillar. Rev Laryngol Otol Rhinol (Bord). 2000; 121 (2) :107-10
- MP Frito, Forrest JL. Peritonsilitis. Evaluación de la terapia actual. Arco Otorrinolaringol. 1981 Mayo; 107 (5) :283-6
- Dalton RE, Abedi E, Sismanis A. Abscesos peritonsillares bilaterales y amigdalectomía de angina. J Natl Med Assoc. 1985 oct; 77 (10) :807-12
- Klug TE, Henriksen JJ, Rusan M, Fuursted K, Ovesen T. Bacteriemia durante la angina y amigdalectomía electiva: una evaluación de recomendaciones de profilaxis antibiótica para pacientes sometidos a amigdalectomía. J Cardiovasc Pharmacol Ther. 2012 Sep; 17 (3) :298-302
- Klug TE, Henriksen JJ, Fuursted K, Ojesen T. Patógenos significativos en abscesos periamigdalinos. Eur J Clin Microbiol Infectar Dis. 2011 Mayo; 30 (5) :619-27
- Rusan M, Klug TE, Henriksen JJ, Ellermann-Eriksen S, Fuursted K, Ovesen T. El papel de los virus en la patogénesis del absceso periamigdalino. Eur J Clin Microbiol Infectar Dis. 2012 Sep; 31 (9) :2335-43
- Reichel O, Mayr D, Winterhoff J, de la CR, Hagedorn H, Berghaus A. ¿Amigdalotomía o amigdalectomía? —un estudio prospectivo que compara hallazgos histológicos e inmunológicos en amigdalitis recurrente e hiperplasia amigdalina. Eur Arco Otorrinolaringol. 2007 Mar; 264 (3) :277-84
- Semberova J, Rychly B, Hanzelova J, Jakubikova J. El estado inmune in situ de la amigdalitis recurrente y la hipertrofia amigdalina idiopática. Bratisl Lek Listy. 2013; 114 (3) :140-4
- Perry M, Whyte A. Inmunología de las amígdalas. Immunol Today. 1998 sep; 19 (9) :414-21
- Goldberg S, Shatz A, Picard E, et al. Hallazgos endoscópicos en niños con apnea obstructiva del sueño: efectos de la edad y la hipotonía. Pediatr Pulmonol. 2005 Sep; 40 (3) :205-10
- Reichel O, Mayr D, Winterhoff J, de la CR, Hagedorn H, Berghaus A. ¿Amigdalotomía o amigdalectomía? —un estudio prospectivo que compara hallazgos histológicos e inmunológicos en amigdalitis recurrente e hiperplasia amigdalina. Eur Arco Otorrinolaringol. 2007 Mar; 264 (3) :277-84
- Ericsson E, Lundeborg I, Hultcrantz E. Comportamiento infantil y calidad de vida antes y después de la amigdalotomía versus amigdalectomía. Int J Pediatr Otorrinolaringol. 2009 Sep; 73 (9) :1254-62
- Stelter K, Ihrler S, Siedek V, Patscheider M, Braun T, Ledderose G. Seguimiento de 1 año después de tonsillotomía por radiofrecuencia y tonsillotomía láser en niños: un estudio clínico prospectivo, doble ciego. Eur Arch Otorrinolaringol. 2012 feb; 269 (2) :679-84
- Sarny S, Ossimitz G, Habermann W, Stammberger H. [El estudio austriaco de las amígdalas 2010—parte 1: visión general estadística]. Laringorhinootologie. 2012 ene; 91 (1) :16-21
- Braun T, Dreher A, Dirr F, Reichel O, Patscheider M. [SAOS pediátrico y otitis media con derrame]. HNO. 2012 Mar; 60 (3) :216-9
- Gronau S, Fischer Y. [Tonsillotomía]. Laringorhinootologie. 2005 Sep; 84 (9) :685-90
- Fischer Y, Gronau S. [Identificación y evaluación de la apnea obstructiva del sueño en niños antes de adenotonsillectomía mediante encuestas evaluativas]. Laringorhinootologie. 2005 Feb; 84 (2) :121-35
- Alavoine J, Graber A. [Amigdalectomía extracapsular bajo anestesia general]. Rev Laryngol Otol Rhinol (Bord). 1968 sep; 89 (9) :568-79
- Feinstein AR, Levitt M. Amígdalas y fiebre reumática. N Engl J Med. 1970 2 Abr; 282 (14) :814
- Rapkin RH. Amígdalas y fiebre reumática. N Engl J Med. 1970 2 Abr; 282 (14) :814
- Wannamaker LW. Amígdalas, fiebre reumática y parto de salud. N Engl J Med. 1970 5 de feb; 282 (6) :336-7
- Feinstein AR, Levitt M. El papel de las amígdalas en la predisposición a infecciones estreptocócicas y recidivas de fiebre reumática. N Engl J Med. 1970 5 de feb; 282 (6) :285-91
- van den Akker EH, Azadas AW, Burton MJ, Schilder AG. Grandes diferencias internacionales en las tasas de (adeno) amigdalectomía. Clin Otolaryngol Allied Sci. 2004 Abr; 29 (2) :161-4
- Scherer H, Führer A, Hopf J, et al. [Estado actual de la cirugía láser en la zona del paladar blando y regiones colindantes]. Laringorhinootologie. 1994 ene; 73 (1) :14-20
- Koltai PJ, Solares CA, Mascha EJ, Xu M. Amigdalectomía parcial intracapsular por hipertrofia amigdalina en niños. Laringoscopio. 2002 ago; 112 (8 Pt 2 Suppl 100) :17-9
- Reichel O, Mayr D, Winterhoff J, de la CR, Hagedorn H, Berghaus A. ¿Amigdalotomía o amigdalectomía? —un estudio prospectivo que compara hallazgos histológicos e inmunológicos en amigdalitis recurrente e hiperplasia amigdalina. Eur Arco Otorrinolaringol. 2007 Mar; 264 (3) :277-84
- CHAMPEAU D. [Amigdalectomía intracapsular.]. Ann Otorrinolaringol Chir Cervicofac. 1961 Dic; 78:866-9
- FALCAO P. [Amigdalectomía palatina intracapsular total; sistematización de la técnica.]. Rev Bras Otorrinolaringol. 1954 Jul; 22 (4-5) :309-32
- Anand A, Vilela RJ, Guarisco JL. Amigdalectomía intracapsular versus estándar: revisión de la literatura. J La State Med Soc. 2005 Sep; 157 (5) :259-61
- Almqvist U. Tratamiento crioquirúrgico de la hipertrofia amigdalina en niños. J Laryngol Otol. 1986 mar; 100 (3) :311-4
- Principado JJ. Tratamiento crioquirúrgico del tejido linfoide del anillo de Waldeyer. Otorrinolaringol Clin Norte Am. 1987 Mayo; 20 (2) :365-70
- Chatziavramidis A, Constantinidis J, Gennadiou D, Derwisis D, Sidiras T. [Reducción de volumen de la hiperplasia de amígdalas en la infancia con un dispositivo quirúrgico de ultrasonido]. Laringorhinootologie. 2007 Mar; 86 (3) :177-83
- Pfaar O, Spielhaupter M, Schirkowski A, et al. Tratamiento de las amígdalas palatinas hipertróficas mediante termoterapia bipolar inducida por radiofrecuencia (RFITT.). Acta Otorrinolaringol. 2007 Nov; 127 (11) :1176-81
- Zhu X, Yang H, Chen X, Jin Y, Fan Y. [Amigdalectomía endoscópica asistida por radiofrecuencia controlada por temperatura y adenoidectomía en niños]. Lin Chung Er Bi Yan Hou Tou Jing Wai Ke Za Zhi. 2011 jun; 25 (12) :551-3
- Coticchia JM, Yun RD, Nelson L, Koempel J. Tratamiento por radiofrecuencia con temperatura controlada de la hipertrofia amigdalina para la reducción de la obstrucción de la vía aérea superior en pacientes pediátricos. Arco Otorrinolaringol Cabeza Cuello Surg. 2006 Abr; 132 (4) :425-30
- Feinstein AR, Levitt M. Amígdalas y fiebre reumática. N Engl J Med. 1970 2 Abr; 282 (14) :814
- Rapkin RH. Amígdalas y fiebre reumática. N Engl J Med. 1970 2 Abr; 282 (14) :814
- Wannamaker LW. Amígdalas, fiebre reumática y parto de salud. N Engl J Med. 1970 5 de feb; 282 (6) :336-7
- Feinstein AR, Levitt M. El papel de las amígdalas en la predisposición a infecciones estreptocócicas y recidivas de fiebre reumática. N Engl J Med. 1970 5 de feb; 282 (6) :285-91
- el Barbary Ae, Mohieddin O, Fouad HA, Khalifa MC. Las amígdalas y la fiebre reumática. Ann Otol Rhinol Laringol. 1969 jun; 78 (3) :648-56
- Stryjecki J. [Amigdalectomía en el curso de la fiebre reumática en niños]. Pediatr Pol. 1968 Dic; 43 (12) :1531-4
- Matanoski GM, Price WH, Ferencz C. Epidemiología de las infecciones estreptocócicas en familias reumáticas y no reumáticas. II. La interrelación de las infecciones estreptocócicas con la edad, la transmisión familiar y el tipo de grupo A. Am J Epidemiol. 1968 ene; 87 (1) :190-206
- Alpert JJ, Peterson OL, Colton T. Amigdalectomía y adenoidectomía. Lancet. 1968 15 de jun; 1 (7555) :1319
- Klug TE, Henriksen JJ, Fuursted K, Ovesen T. Tasas de recuperación similares de Fusobacterium necrophorum de amígdalas infectadas y no infectadas de manera recurrente. Dan Med Bull. 2011 Jul; 58 (7) :A4295
- Klug TE, Henriksen JJ, Fuursted K, Ojesen T. Patógenos significativos en abscesos periamigdalinos. Eur J Clin Microbiol Infectar Dis. 2011 Mayo; 30 (5) :619-27
- Ramirez-Camacho R, Gonzalez-Tallón AI, Gómez D, et al. [Microscopía electrónica de barrido ambiental para detección de biopelículas en amígdalas]. Acta Otorrinolaringol Esp. 2008 Ene; 59 (1) :16-20
- Mucke W, Huber HC, Ritter U. [La colonización microbiana de las amígdalas palatinas de niños sanos en edad escolar]. Zentralbl Hyg Umweltmed. 1994 ago; 196 (1) :70-4
- Mitchelmore IJ, Reilly PG, Hay AJ, Tabaqchali S. Cultivos de superficie y núcleo de amígdalas en amigdalitis recurrente: prevalencia de anaerobios y organismos productores de betalactamasa. Eur J Clin Microbiol Infectar Dis. 1994 Jul; 13 (7) :542-8
- Schwaab M, Gurr A, Hansen S, et al. Beta-defensinas humanas en diferentes estados de enfermedades de la tonsilla palatina. Eur Arch Otorrinolaringol. Mayo 2010; 267 (5) :821-30
- Brook I, Foote PA, Jr. Comparación de la microbiología de la amigdalitis recurrente entre niños y adultos. Laringoscopio. 1986 Dic; 96 (12) :1385-8
- Proenca-Módena JL, Pereira Valera FC, Jacob MG, et al. Altas tasas de detección de virus respiratorios en tejidos amigdalares de niños con enfermedad adenotonsilar crónica. PLoS One. 2012; 7 (8) :e42136
- Stuck BA, Gotte K, Windfuhr JP, Genzwurker H, Schroten H, Tenenbaum T. Amigdalectomía en niños. Dtsch Arztebl Int. 2008 Dic; 105 (49) :852-60
- Österreichische Gesellschaften für Halsnasen-Ohren-Heilkunde KuH, Kinderund Jugendheilkunde. Gemeinsame Empfehlung zur Entfernung der Gaumenmandeln (Tonsillektomie). Monatsschr Kinderheilkd. 2008 Mar 7; 3 (156) :268-71
- Kaplan EL. El grupo A, el estado portador estreptocócico del tracto respiratorio superior: un enigma. J Pediatr. 1980 Sep; 97 (3) :337- 45
- Kaplan EL, Top FH, Jr., Dudding BA, Wannamaker LW. Diagnóstico de faringitis estreptocócica: diferenciación de la infección activa del estado portador en el niño sintomático. J Infecta Dis. 1971 Mayo; 123 (5) :490-501
- Tanz RR, Shulman ST. Transporte faríngeo crónico de estreptococos del grupo A. Pediatr Infect Dis J. 2007 Feb; 26 (2) :175-6
- Tanz RR, Shulman ST. Faringitis estreptocócica: estado portador, definición y manejo. Pediatr Ann. 1998 mayo; 27 (5) :281-5
- Wessels MR. Práctica clínica. Faringitis estreptocócica. N Engl J Med. 2011 17 de feb; 364 (7) :648-55
- Roberts AL, Connolly KL, Kirse DJ, et al. La detección de Streptococcus del grupo A en amígdalas de pacientes pediátricos revela una alta tasa de porte estreptocócico asintomático. BMC Pediatr. 2012; 12:3
- Drago L, Esposito S, De VE, et al. Detección de virus respiratorios y bacterias atípicas en amígdalas y adenoides infantiles. J Clin Microbiol. 2008 ene; 46 (1) :369-70
- Piacentini GL, Peroni DG, Blasi F, et al. Bacterias atípicas en adenoides y amígdalas de niños que requieren adenotonsillectomía. Acta Otorrinolaringol. Mayo 2010; 130 (5) :620-5
- Chiappini E, Regoli M, Bonsignori F, et al. Análisis de diferentes recomendaciones de guías internacionales para el manejo de la faringitis aguda en adultos y niños. Clin Tther. 2011 ene; 33 (1) :48-58
- Chiappini E, Principi N, Mansi N, et al. Manejo de la faringitis aguda en niños: resumen de las guías del Instituto Nacional de Salud de Italia. Clin Tther. 2012 Jun; 34 (6) :1442-58
- Al-Layla A, Mahafza TM. Los antibióticos no reducen la morbilidad posamigdalectomía en niños. Eur Arch Otorrinolaringol. 2013 Ene; 270 (1) :367-70
- Dhiwakar M, Clement WA, Supriya M, McKerrow W. Antibióticos para reducir la morbilidad posamigdalectomía. Base de Datos Cochrane Syst Rev. 2012; 12:CD005607
- Hayward G, Thompson MJ, Perera R, Glasziou PP, Del Mar CB, Heneghan CJ. Corticosteroides como tratamiento independiente o adicional para el dolor de garganta. Base de Datos Cochrane Syst Rev. 2012; 10:CD008268
- Hayward G, Thompson MJ, Perera R, Del Mar CB, Glasziou PP, Heneghan CJ. Corticosteroides para el resfriado común. Base de Datos Cochrane Syst Rev. 2012; 8:CD008116
- Hayward G, Thompson M, Heneghan C, Perera R, Del MC, Glasziou P. Corticosteroides para el alivio del dolor en el dolor de garganta: revisión sistemática y metaanálisis. BMJ. 2009; 339:b2976
- Moore N. Cuarenta años de uso de ibuprofeno. Int J Clin Pract Suppl. 2003 Abr; (135) :28-31
- van den Anker JN. Optimizar el manejo de la fiebre y el dolor en niños. Int J Clin Pract Supl. 2013 Ene; (178) :26-32
- Hay AD, Redmond NM, Costelloe C, et al. Paracetamol e ibuprofeno para el tratamiento de la fiebre en niños: el ensayo controlado aleatorizado PITCH. Evaluación de Technol de Salud. 2009 mayo; 13 (27) :iii-x,1
- Hay AD, Costelloe C, Redmond NM, et al. Paracetamol más ibuprofeno para el tratamiento de la fiebre en niños (PITCH): ensayo controlado aleatorizado. BMJ. 2008; 337:a1302
- Forrest JB, Heitlinger EL, Revell S. Ketorolac para el manejo del dolor postoperatorio en niños. Drug Saf. 1997 mayo; 16 (5) :309-29
- Romsing J, Ostergaard D, Drozdziewicz D, Schultz P, Ravn G. Diclofenaco o acetaminofeno para analgesia en pacientes ambulatorios de amigdalectomía pediátrica. Acta Anestesiol Scand. 2000 mar; 44 (3) :291-5
- Romsing J, Ostergaard D, WaltherLarsen S, Valentin N. Eficacia analgésica y seguridad del ketorolaco preoperatorio versus postoperatorio en amigdalectomía pediátrica. Acta Anesthesiol Scand. 1998 ago; 42 (7) :770-5
- Barzaga AZ, Choonara I. Equilibrar los riesgos y beneficios del uso de analgésicos de venta libre en niños. Drug Saf. 2012 Dic 1; 35 (12) :1119-25
- Feinstein AR, Levitt M. El papel de las amígdalas en la predisposición a infecciones estreptocócicas y recidivas de fiebre reumática. N Engl J Med. 1970 5 de feb; 282 (6) :285-91
- Del Mar CB, Glasziou PP, Spinks AB. Antibióticos para el dolor de garganta. Cochrane Database Syst Rev. 2006; (4) :CD000023
- Lehnerdt G, Senska K, Fischer M, Jahnke K. Abscesos peritonsillares bilaterales. Eur Arco Otorrinolaringol. 2005 Jul; 262 (7) :573-5
- Segal N, El-Saied S, Puterman M. Absceso periamigdalino en niños del distrito sur de Israel. Int J Pediatr Otorrinolaringol. 2009 ago; 73 (8) :1148-50
- Powell EL, Powell J, Samuel JR, Wilson JA. Revisión de la patogenia del absceso periamigdalino adulto: tiempo para una reevaluación. J Antimicrob Chemother. 2013 23 abr.
- Segal N, El-Saied S, Puterman M. Absceso periamigdalino en niños del distrito sur de Israel. Int J Pediatr Otorrinolaringol. 2009 ago; 73 (8) :1148-50
- Powell J, Wilson JA. Una revisión basada en la evidencia del absceso periamigdalino. Clin Otorrinolaringol. 2012 Abr; 37 (2) :136-45
- Herzon FS, Martin AD. Tratamiento médico y quirúrgico de abscesos periamigdalinos, retrofaríngeos y parafaríngeos. Curr Infect Dis Rep. 2006 mayo; 8 (3) :196-202
- Powell J, Wilson JA. Una revisión basada en la evidencia del absceso periamigdalino. Clin Otorrinolaringol. 2012 Abr; 37 (2) :136-45
- Lehnerdt G, Senska K, Jahnke K, Fischer M. Hemorragia posamigdalectomía: una comparación retrospectiva de absceso- y amigdalectomía electiva. Acta Otorrinolaringol. 2005 Dic; 125 (12) :1312-7
- Powell J, Wilson JA. Una revisión basada en la evidencia del absceso periamigdalino. Clin Otorrinolaringol. 2012 Abr; 37 (2) :136-45
- Paraíso JL, Bluestone CD, Bachman RZ, et al. Eficacia de la amigdalectomía para la infección recurrente de garganta en niños gravemente afectados. Resultados de ensayos clínicos paralelos aleatorizados y no aleatorios. N Engl J Med. 1984 Mar 15; 310 (11) :674-83
- Paraíso JL, Bluestone CD, Bachman RZ, et al. Eficacia de la amigdalectomía para la infección recurrente de garganta en niños gravemente afectados. Resultados de ensayos clínicos paralelos aleatorizados y no aleatorios. N Engl J Med. 1984 Mar 15; 310 (11) :674-83
- Paraíso JL, Bluestone CD, Bachman RZ, et al. Antecedentes de dolor de garganta recurrente como indicación de amigdalectomía. Limitaciones predictivas de historias indocumentadas. N Engl J Med. 1978 23 de feb; 298 (8) :409-13
- Paraíso JL, Bluestone CD, Bachman RZ, et al. Eficacia de la amigdalectomía para la infección recurrente de garganta en niños gravemente afectados. Resultados de ensayos clínicos paralelos aleatorizados y no aleatorios. N Engl J Med. 1984 Mar 15; 310 (11) :674-83
- Paradise JL, Bluestone CD, Colborn DK, Bernard BS, Rockette HE, KurslaSky M. Amigdalectomía y adenotonsillectomía por infección recurrente de garganta en niños moderadamente afectados. Pediatría. 2002 Jul; 110 (1 Pt 1) :7-15
- Kaygusuz I, Alpay HC, Godekmerdan A, et al. Evaluación de los impactos a largo plazo de la amigdalectomía en las funciones inmunitarias de los niños: un estudio de seguimiento. Int J Pediatr Otorrinolaringol. 2009 Mar; 73 (3) :445-9
- Windfuhr JP, Schloendorff G, Baburi D, Kremer B. Hemorragia grave post-amigdalectomía con y sin resultado letal en niños y adolescentes. Int J Pediatr Otorrinolaringol. 2008 Jul; 72 (7) :1029-40
- Stelter K, Ihrler S, Siedek V, Patscheider M, Braun T, Ledderose G. Seguimiento de 1 año después de tonsillotomía por radiofrecuencia y tonsillotomía láser en niños: un estudio clínico prospectivo, doble ciego. Eur Arch Otorrinolaringol. 2012 feb; 269 (2) :679-84
- Stelter K, de la CR, Patscheider M, Olzowy B. Estudio doble ciego, aleatorizado y controlado del dolor postoperatorio en niños sometidos a tonsillotomía por radiofrecuencia versus amigdalotomía láser. J Laryngol Otol. 2010 ago; 124 (8) :880-5
- Scherer H, Führer A, Hopf J, et al. [Estado actual de la cirugía láser en la zona del paladar blando y regiones colindantes]. Laringorhinootologie. 1994 ene; 73 (1) :14-20
- Ericsson E, Graf J, Hultcrantz E. Amigdalotomía pediátrica con técnica de radiofrecuencia: seguimiento a largo plazo. Laringoscopio. 2006 Oct; 116 (10) :1851-7
- Scherer H, Führer A, Hopf J, et al. [Estado actual de la cirugía láser en la zona del paladar blando y regiones colindantes]. Laringorhinootologie. 1994 ene; 73 (1) :14-20
- Stelter K, de la CR, Patscheider M, Olzowy B. Estudio doble ciego, aleatorizado y controlado del dolor postoperatorio en niños sometidos a tonsillotomía por radiofrecuencia versus amigdalotomía láser. J Laryngol Otol. 2010 ago; 124 (8) :880-5
- Watson MG, Dawes PJ, Samuel PR, et al. Estudio de hemostasia tras amigdalectomía comparando ligaduras con diatermia. J Laryngol Otol. 1993 ago; 107 (8) :711-5
- Kristensen S, Tveteras K. Hemorragia postamigdalectomía. Estudio retrospectivo de 1150 operaciones. Clin Otolaryngol Allied Sci. 1984 Dic; 9 (6) :347-50
- Andrea M. Amigdalectomía microquirúrgica por cauterización bipolar. Laringoscopio. 1993 Oct; 103 (10) :1177-8
- Ewah B. Evaluación del dolor, náuseas y vómitos postoperatorios siguiendo la introducción de guías para amigdalectomía. Pediatr Anaesth. 2006 Oct; 16 (10) :1100-1
- Scherer H, Führer A, Hopf J, et al. [Estado actual de la cirugía láser en la zona del paladar blando y regiones colindantes]. Laringorhinootologie. 1994 ene; 73 (1) :14-20
- Unkel C, Lehnerdt G, Schmitz KJ, Jahnke K. Amigdalotomía láser para el tratamiento de la hiperplasia amigdalina obstructiva en la primera infancia: una revisión retrospectiva. Int J Pediatr Otorrinolaringol. 2005 Dic; 69 (12) :1615-20
- Davies J, Coatesworth AP. Estudio controlado aleatorizado doble ciego de amigdalotomía por coblación versus amigdalectomía por coblación en dolor postoperatorio. Clin Otorrinolaringol. 2005 Dic; 30 (6) :572-3
- Haegner U, Handrock M, Schade H. ["Amigdalectomía por ultrasonido” en comparación con la amigdalectomía convencional]. HNO. 2002 Sep; 50 (9) :836-43
- Pfaar O, Spielhaupter M, Schirkowski A, et al. Tratamiento de las amígdalas palatinas hipertróficas mediante termoterapia bipolar inducida por radiofrecuencia (RFITT). Acta Otorrinolaringol. 2007 23 Abr; 1-6
- Isaacson G. Amigdalectomía intracapsular pediátrica con tijeras electroquirúrgicas bipolares. Oído Nariz Garganta J. 2004 Oct; 83 (10) :702, 704-702, 706
- Huber K, Sadick H, Maurer JT, Hormann K, Hammerschmitt N. [Tonsillotomía con la aguja monopolar soportada en argón—primeros resultados clínicos]. Laringorhinootologie. 2005 Sep; 84 (9) :671-5
- Lister MT, Cunningham MJ, Benjamin B, et al. Amigdalotomía microdesbridadora vs amigdalectomía electroquirúrgica: un estudio aleatorizado, doble ciego y pareado de control de dolor postoperatorio. Arco Otorrinolaringol Cabeza Cuello Surg. 2006 Jun; 132 (6) :599-604
- Stelter K, de la CR, Patscheider M, Olzowy B. Estudio doble ciego, aleatorizado y controlado del dolor postoperatorio en niños sometidos a tonsillotomía por radiofrecuencia versus amigdalotomía láser. J Laryngol Otol. 2010 ago; 124 (8) :880-5
- Scherer H. [Tonsillotomía versus amigdalectomía]. Laringorhinootologie. 2003 Nov; 82 (11) :754-5
- Windfuhr JP, Werner JA. Tonsillotomía: es momento de esclarecer los hechos. Eur Arch Otorrinolaringol. 2013 Ago 22
- Sobol SE, Wetmore RF, Marsh RR, Stow J, Jacobs IN. Recuperación postoperatoria tras amigdalectomía intracapsular o electrocauterización monopolar microdesbridador: estudio prospectivo, aleatorizado, ciego simple. Arco Otorrinolaringol Cabeza Cuello Surg. 2006 Mar; 132 (3) :270-4
- Cantarella G, Viglione S, Forti S, Minetti A, Pignataro L. Comparando la calidad de vida postoperatoria en niños después de amigdalotomía intracapsular microdesbridante y amigdalectomía. Auris Naso Laringe. 2012 ago; 39 (4) :407-10
- Nguyen CV, Parikh SR, Doblado JP. Comparación de sangrado intraoperatorio entre amigdalectomía intracapsular microdesbridante y amigdalectomía electrocauterial. Ann Otol Rhinol Laringol. 2009 oct; 118 (10) :698-702
- Reilly BK, Levin J, Sheldon S, Harsanyi K, Gerber ME. Eficacia de la adenotonsillectomía intracapsular microdesbridante validada por polisomnografía. Laringoscopio. 2009 Jul; 119 (7) :1391-3
- Vaughan AH, Derkay CS. Amigdalectomía intracapsular por microdesbridador. ORL J Otorrinolaringol Relat Spec. 2007; 69 (6) :358-63
- Sobol SE, Wetmore RF, Marsh RR, Stow J, Jacobs IN. Recuperación postoperatoria tras amigdalectomía intracapsular o electrocauterización monopolar microdesbridador: estudio prospectivo, aleatorizado, ciego simple. Arco Otorrinolaringol Cabeza Cuello Surg. 2006 Mar; 132 (3) :270-4
- Sorin A, Doblada JP, Abril MM, Ward RF. Complicaciones de la amigdalectomía intracapsular asistida por microdesbridador y adenoidectomía. Laringoscopio. 2004 Feb; 114 (2) :297-300
- Segal N, Puterman M, Rotem E, et al. Un ensayo prospectivo aleatorizado doble ciego de pegamento de fibrina para reducir el dolor y el sangrado después de la amigdalectomía. Int J Pediatr Otorrinolaringol. 2008 Abr; 72 (4) :469-73
- Sampaio AL, Pinheiro TG, Furtado PL, Araujo MF, Olivieira CA. Evaluación de la morbilidad postoperatoria temprana en amigdalectomía pediátrica con el uso de sucralfato. Int J Pediatr Otorrinolaringol. 2007 Abr; 71 (4) :645-51
- Cantarella G, Viglione S, Forti S, Minetti A, Pignataro L. Comparando la calidad de vida postoperatoria en niños después de amigdalotomía intracapsular microdesbridante y amigdalectomía. Auris Naso Laringe. 2012 ago; 39 (4) :407-10
- Lavy JA. Dolor posamigdalectomía: la diferencia entre pacientes jóvenes y mayores. Int J Pediatr Otorrinolaringol. 1997 Oct 18; 42 (1) :11-5
- Stelter K, Hempel JM, Berghaus A, Andratschke M, Luebbers CW, Hagedorn H. Métodos de aplicación de infiltraciones anestésicas locales para el alivio del dolor postoperatorio en amigdalectomía: un ensayo clínico prospectivo, aleatorizado, doble ciego. Eur Arch Otorrinolaringol. 2009 Ene 22
- Stelter K, Hiller J, Hempel JM, et al. Comparación de dos infiltraciones anestésicas locales diferentes para el alivio del dolor postoperatorio en amigdalectomía: un ensayo clínico prospectivo, aleatorizado, doble ciego. Eur Arco Otorrinolaringol. 2010 Jul; 267 (7) :1129-34
- Sadhasivam S, Chidambarán V, Ngamprasertwong P, et al. Raza y carga desigual de dolor perioperatorio y efectos adversos relacionados con opioides en niños. Pediatría. Mayo 2012; 129 (5) :832-8
- Tekelioglu UY, Apuhan T, Akkaya A, et al. Comparación de tramadol tópico y ketamina en el tratamiento del dolor después de amigdalectomía. Pediatr Anaesth. 2013 jun; 23 (6) :496-501
- Ozkiris M, Kapusuz Z, Saydam L. Comparación de ropivacaína, bupivacaína y lidocaína en el manejo del dolor posamigdalectomía. Int J Pediatr Otorrinolaringol. 2012 Dic; 76 (12) :1831-4
- Stelter K, Hiller J, Hempel JM, et al. Comparación de dos infiltraciones anestésicas locales diferentes para el alivio del dolor postoperatorio en amigdalectomía: un ensayo clínico prospectivo, aleatorizado, doble ciego. Eur Arco Otorrinolaringol. 2010 Jul; 267 (7) :1129-34
- Stelter K, Hempel JM, Berghaus A, Andratschke M, Luebbers CW, Hagedorn H. Métodos de aplicación de infiltraciones anestésicas locales para el alivio del dolor postoperatorio en amigdalectomía: un ensayo clínico prospectivo, aleatorizado, doble ciego. Eur Arch Otorrinolaringol. 2009 Ene 22
- Arikan OK, Ozcan S, Kazkayasi M, Akpinar S, Koc C. Infiltración preincisional de amígdalas con ropivacaína en alivio del dolor posamigdalectomía: estudio doble ciego, aleatorizado, controlado con placebo intraindividual. J Otorrinolaringol. 2006 jun; 35 (3) :167-72
- Rotenberg BW, Wickens B, Parnes J. Aplicación intraoperatoria de bolsa de hielo para reducción del dolor de uvulopalatoplastia: un ensayo controlado aleatorizado. Laringoscopio. 2013 Feb; 123 (2) :533-6
- Sylvester DC, Rafferty A, Bew S, Caballero LC. El uso de paletas de hielo para el alivio del dolor posamigdalectomía pediátrica. Un ensayo sencillo ciego, aleatorizado y controlado. Clin Otorrinolaringol. 2011 Dic; 36 (6) :566-70
- Steward DL, Grisel J, Meinzen-Derr J. Esteroides para mejorar la recuperación tras amigdalectomía en niños. Base de Datos Cochrane Syst Rev. 2011; (8) :CD003997
- Windfuhr JP, Chen YS, Propst EJ, Guldner C. El efecto de la dexametasona sobre las náuseas, vómitos y sangrado postamigdalectomía. Braz J Otorrinolaringol. 2011 jun; 77 (3) :373-9
- Randel A. Guías AAO-HNS para Amigdalectomía en Niños y Adolescentes. Am Fam Médico. 2011 Sep 1; 84 (5) :566-73
- Baugh RF, Archer SM, Mitchell RB, et al. Guía de práctica clínica: amigdalectomía en niños. Otorrinolaringol Cabeza Cuello Surg. 2011 Ene; 144 (1 Suppl) :S1- 30
- Sutters KA, Miaskowski C, HoldridgeZeuner D, et al. Un ensayo clínico aleatorizado sobre la efectividad de un régimen de dosificación analgésica oral programada para el manejo del dolor postoperatorio en niños después de amigdalectomía. Dolor. 2004 Jul; 110 (1-2) :49-55
- Lewis SR, Nicholson A, Cardwell ME, Sivater G, Smith AF. Antiinflamatorios no esteroideos y hemorragia perioperatoria en amigdalectomía pediátrica. Base de Datos Cochrane Syst Rev. 2013 Jul 18; 7:CD003591
- Riggin L, Ramakrishna J, Sommer DD, Koren G. A 2013 se actualizó la revisión sistemática y metaanálisis de 36 ensayos controlados aleatorios; sin efectos aparentes de los antiinflamatorios no esteroideos sobre el riesgo de sangrado después de la amigdalectomía. Clin Otorrinolaringol. 2013 Abr; 38 (2) :115-29
- Zernikow B, Smale H, Michel E, Hasan C, Jorch N, Andler W. Manejo pediátrico del dolor del cáncer mediante la escalera analgésica de la OMS: resultados de un análisis prospectivo a partir de 2265 días de tratamiento durante un estudio de mejora de la calidad. Eur J Dolor. 2006 oct; 10 (7) :587-95
- Hadden SM, Burke CN, Skotcher S, Voepel-Lewis T. Resultados postoperatorios tempranos en niños después de adenotonsillectomía. J Perianesth Nurs. 2011 Abr; 26 (2) :89-95
- Stelter K, Hempel JM, Berghaus A, Andratschke M, Luebbers CW, Hagedorn H. Métodos de aplicación de infiltraciones anestésicas locales para el alivio del dolor postoperatorio en amigdalectomía: un ensayo clínico prospectivo, aleatorizado, doble ciego. Eur Arch Otorrinolaringol. 2009 Ene 22
- Kamarauskas A, Dahl MR, Hlidarsdottir T, Mainz J, Ovesen T. Necesidad de un mejor tratamiento analgésico tras prácticas de amigdalectomía en oído, nariz y garganta. Dan Med J. Mayo 2013; 60 (5) :A4639
- Stanko D, Bergesio R, Davies K, Hegarty M, von Ungern-Sternberg BS. Dolor postoperatorio, náuseas y vómitos tras adeno-amigdalectomía - seguimiento a largo plazo. Pediatr Anaesth. 2013 mayo 13
- Chan CC, Chan YY, Tanweer F. Revisión sistemática y metaanálisis del uso del ácido tranexámico en la amigdalectomía. Eur Arco Otorrinolaringol. 2013 Feb; 270 (2) :735-48
- Sarny S, Habermann W, Ossimitz G, Stammberger H. El dolor postamigdalectomía significativo se asocia con un mayor riesgo de hemorragia. Ann Otol Rhinol Laringol. 2012 dic; 121 (12) :776-81
- Windfuhr JP, Schloendorff G, Baburi D, Kremer B. Hemorragia grave post-amigdalectomía con y sin resultado letal en niños y adolescentes. Int J Pediatr Otorrinolaringol. 2008 Jul; 72 (7) :1029-40
- Hessen Soderman AC, Ericsson E, Hemlin C, et al. Menor riesgo de hemorragia postoperatoria primaria tras cirugía de amígdalas en Suecia: resultados del Registro Nacional de Cirugía de Amígdalas en Suecia que abarcan más de 10 años y 54.696 operaciones. Laringoscopio. 2011 Nov; 121 (11) :2322-6
- Krespi YP, Kizhner V. Criptolisis de amígdalas láser: Revisión de 500 casos en consultorio. Am J Otorrinolaringol. 2013 Abr 10
- Pfaar O, Spielhaupter M, Schirkowski A, et al. Tratamiento de las amígdalas palatinas hipertróficas mediante termoterapia bipolar inducida por radiofrecuencia (RFITT.). Acta Otorrinolaringol. 2007 Nov; 127 (11) :1176-81
- Sarny S, Ossimitz G, Habermann W, Stammberger H. Hemorragia tras cirugía de amígdalas: un estudio prospectivo multicéntrico. Laringoscopio. 2011 Dic; 121 (12) :2553-60
- Sarny S, Ossimitz G, Habermann W, Stammberger H. [estudio austriaco de amígdalas parte 3: técnica quirúrgica y hemorragia postoperatoria tras amigdalectomía]. Laringorhinootologie. 2013 Feb; 92 (2) :92-6
- Windfuhr JP, Wienke A, Chen YS. La electrocirugía como factor de riesgo de hemorragia secundaria posamigdalectomía. Eur Arch Otorrinolaringol. 2009 Ene; 266 (1) :111-6
Autores
PD Dr. med. Klaus Stelter
Dep. de Otorrinolaringología, Cirugía de Cabeza y Cuello
RoMed Clinic Bad Aibling
Harthauser Str. 16
83043 Bad Aibling
info@alpenpraxisklinik.de
Prof. Dr. med. Götz Lehnerdt
Dep. de Otorrinolaringología, Cirugía de Cabeza y Cuello
St. Anna Clinic Wuppertal
Vogelsangstr. 106
42109 Wuppertal
Hno.kh-anna@cellitinnen.de
Editor
Johan Fagan MBChB, FCS (ORL), MMed
Profesor y Presidente
División de Otorrinolaringología
Universidad de Ciudad del
Cabo Ciudad del Cabo, Sudáfrica
johannes.fagan@uct.ac.za


