4.16: Dacriocistorrinostomía Externa (DCR) Técnica Quirúrgica
- Page ID
- 125245
\( \newcommand{\vecs}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vecd}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash {#1}}} \)
\( \newcommand{\id}{\mathrm{id}}\) \( \newcommand{\Span}{\mathrm{span}}\)
( \newcommand{\kernel}{\mathrm{null}\,}\) \( \newcommand{\range}{\mathrm{range}\,}\)
\( \newcommand{\RealPart}{\mathrm{Re}}\) \( \newcommand{\ImaginaryPart}{\mathrm{Im}}\)
\( \newcommand{\Argument}{\mathrm{Arg}}\) \( \newcommand{\norm}[1]{\| #1 \|}\)
\( \newcommand{\inner}[2]{\langle #1, #2 \rangle}\)
\( \newcommand{\Span}{\mathrm{span}}\)
\( \newcommand{\id}{\mathrm{id}}\)
\( \newcommand{\Span}{\mathrm{span}}\)
\( \newcommand{\kernel}{\mathrm{null}\,}\)
\( \newcommand{\range}{\mathrm{range}\,}\)
\( \newcommand{\RealPart}{\mathrm{Re}}\)
\( \newcommand{\ImaginaryPart}{\mathrm{Im}}\)
\( \newcommand{\Argument}{\mathrm{Arg}}\)
\( \newcommand{\norm}[1]{\| #1 \|}\)
\( \newcommand{\inner}[2]{\langle #1, #2 \rangle}\)
\( \newcommand{\Span}{\mathrm{span}}\) \( \newcommand{\AA}{\unicode[.8,0]{x212B}}\)
\( \newcommand{\vectorA}[1]{\vec{#1}} % arrow\)
\( \newcommand{\vectorAt}[1]{\vec{\text{#1}}} % arrow\)
\( \newcommand{\vectorB}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vectorC}[1]{\textbf{#1}} \)
\( \newcommand{\vectorD}[1]{\overrightarrow{#1}} \)
\( \newcommand{\vectorDt}[1]{\overrightarrow{\text{#1}}} \)
\( \newcommand{\vectE}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash{\mathbf {#1}}}} \)
\( \newcommand{\vecs}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vecd}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash {#1}}} \)
ATLAS DE ACCESO ABIERTO DE Otorrinolaringología, Cirugía Operatoria de Cabeza y Cuello
TÉCNICA DE CIRUGÍA DE DACRIOCISTORRINOSTOMÍA EXTERNA (DCR)
Pieter Van Der Merwe, Hamzah Mustak

Figura 1: La DCR implica extirpar el hueso entre el saco lagrimal (amarillo) y la cavidad nasal
La dacriocistorrinostomía (DCR) se realiza para evitar la obstrucción del conducto nasolagrimal, es decir, distal al saco lagrimal, para restablecer el drenaje de lágrimas en la cavidad nasal. Consiste en extraer el hueso entre el saco lagrimal y la cavidad nasal y anastomosar la mucosa del saco lagrimal a la mucosa nasal (Figura 1).
La operación se puede realizar ya sea por abordaje externo o endoscópico con tasas de éxito > 90% para ambas técnicas. En este capítulo se describe el enfoque externo.
Etiología
La obstrucción del conducto nasolagrimal (NLDO) puede clasificarse como congénita o adquirida. La NLDO congénita ocurre debido a un conducto no perforado, a menudo con una membrana que recubre la válvula de Hassner. La mayoría de los casos se abren espontáneamente dentro del primer año. La NLDO congénita que requiere intervención responde bien al sondeo directo y perforación de la oclusión membranosa.
La NLDO adquirida se puede clasificar además como primaria o secundaria.
- La NLDO primaria es un síndrome clínico caracterizado por inflamación crónica y fibrosis del conducto nasolagrimal. Se desconoce la patogenia exacta. Ocurre con mayor frecuencia en hembras de mediana edad.
- La NLDO secundaria puede ser causada por trauma, rinosinusitis crónica, inflamación crónica de la superficie ocular y radioterapia previa.
Presentación clínica de NLDO
Epifora es la principal queja presentadora. La epífora suele ser consistente y continua, y peor con condiciones que estimulan la producción de lágrimas reflejas. Los pacientes frecuentemente reportan “lágrimas engrosadas” con una secreción pegajosa que se nota más comúnmente al despertar del sueño.
Con obstrucción total o casi total, se puede formar un mucocele de saco lagrimal. Los pacientes pueden presentar episodios recurrentes de infección aguda de un mucocele que presentan una inflamación sensible en la zona del canto medial (dacriocistitis aguda).
Evaluación clínica
La evaluación de la epífora implica un examen cuidadoso para excluir las causas de la producción de lágrimas reflejas, así como determinar la ubicación y el grado de obstrucción dentro del tracto de salida.
La distensión del saco lagrimal o mucocele confirma la presencia de NLDO. Los pacientes que presentan mucocele o dacriocistitis aguda, por lo tanto, no requieren sondeo y jeringuilla ya que las características clínicas son diagnósticas de NLDO.
Con NLDO parcial, la presencia de un lago lagrimal engrosado y aumentado y reflujo en la expresión del saco lagrimal son signos sugerentes. En estos casos se requieren sondeos diagnósticos y jeringas para confirmar una estenosis en el tracto de salida.
Procedimientos de diagnóstico
La confirmación de la NLDO se logra mediante procedimientos de investigación tanto pasivos como activos. Las pruebas comunes utilizadas para evaluar el sistema de drenaje lagrimal son la prueba de desaparición de tinte (DDT) y las pruebas Jones 1 (JT1) y Jones 2 (JT2). Las pruebas se realizan generalmente en el siguiente orden: DDT → JT1 → JT2.
Inserción de instrumentos en el canaliculi
Los procedimientos que requieren insertar instrumentos en los canaliculos incluyen

Figura 2: Dilatador, sondas Bowman e instrumentación de jeringas

Figura 3: Punctum dilatado con un dilatador del punto lacrimal

Figura 4: Sondeo diagnóstico

Figura 5: Jeringas vía canaliculo inferior
- Dilatación lagrimal (Figura 3)
- Sondeo (Figura 4)
- Jeringas (Figura 5)
Inserte el instrumento verticalmente en el punto lacrimal por 2 mm, luego coloque tracción lateral en el párpado mientras gira el instrumento horizontalmente y avance el instrumento horizontalmente hacia el saco nasolagrimal al nivel del tendón cantal médico (MCT).
Las distancias totales de inserción son:
- Dilatación lagrimal: Hasta donde sea necesario para dilatar el punto lacrimal
- Sondeo: ± 12 mm (o hasta que se detenga duro/suave)
- Jeringas: ±5mm
Prueba de desaparición de tinte (DDT)
Técnica
- Aplicar 1-2 gotas de anestesia tópica por ejemplo Oxibuprocaína o Benoxinato HCl 0.4%, en el fórnix conjuntival
- Espere 10 segundos antes de aplicar 1 gota de Fluoresceína 2% en el fondo de saco conjuntival
- Verificar la altura del menisco de fluoresceína 5 minutos después de aplicar la fluoresceína
Hallazgos
- Normal: poco o ningún tinte
- Anormal: tinte residual o excesivo (también compare con el lado contralateral)
Interpretación
- Tinte residual significativo, especialmente si es asimétrico, podría ser indicativo de obstrucción fisiológica o anatómica (parcial o total)
Prueba de Jones 1 (JT1)
- Aplicar anestesia tópica y fluoresceína como se describe en el DDT (si no se aplica ya)
- Verificar la presencia de fluoresceína bajo cornete inferior con yema de algodón humedecido en anestésico local 5 min después de aplicar fluoresceína
- Positivo JT1: Fluoresceína en bastoncillo de algodón
- JT1 negativo: Sin fluoresceína en bastoncillo de algodón
Prueba de Jones 2 (JT2)
- Aplicar anestesia tópica como se describe en el DDT (si no se aplica ya)
- Cualquier fluoresceína residual se lava del fórnix conjuntival con irrigación salina
- Dilatar el punto lacrimal con un dilatador lagrimal
- Advierten al paciente que podría saborear líquido salado en la parte posterior de la garganta y que tendrá que tragarlo. Es importante que te digan si lo prueban
- Inserte una cánula intravenosa 24G (amarilla) como se describió anteriormente y jeringar el sistema lagrimal con solución salina mientras sostiene un bastoncillo de algodón debajo del cornetado inferior (Figura 5)
- Positivo JT2: Fluoresceína en bastoncillo de algodón
- JT2 negativo: Sin fluoresceína en bastoncillo de algodón
Sondeo y jeringas
El sondeo puede ser diagnóstico (causas congénitas y adquiridas de epífora) y terapéutico (solo en NLDO congénita)
- Aplicar 1-2 gotas de anestesia tópica por ejemplo Oxibuprocaína o Benoxinato HCl 0.4%, en el fórnix conjuntival
- Dilatar el punto con un dilatador lagrimal como se describió anteriormente (Figura 3)
- Sonda los canaliculos superior e inferior con una sonda Bowman de tamaño “0” o “1” como se describió anteriormente (Figura 4)
- Solo en NLDO Congénita
- Después de la parada dura, gire la sonda de nuevo a una orientación vertical mientras mantiene la sonda plana en la cara
- Avanzar la sonda hacia abajo, hacia abajo y lateralmente hasta que se sienta un “pop” cuando la sonda entra en la NLD
- Resultado e Interpretación
- Tope suave (captura de sonda en el tejido blando): Mismo canaliculo u obstrucción del canaliculo común
- Parada dura (sonda detenida por mucosa suprayacente al hueso lagrimal: sin obstrucción canalicular
Jeringas
- Aplicar 1-2 gotas de anestesia tópica (por ejemplo, Oxibuprocaína o Benoxinato HCl 0.4%) en el fórnix conjuntival
- Dilatar el punto lacrimal con dilatador lagrimal como se describió anteriormente
- Advierten al paciente que podría saborear líquido salado en la parte posterior de la garganta. Es importante que te digan si lo prueban y que tendrán que tragarlo.
- Inserte una cánula intravenosa 24G (amarilla) como se describió anteriormente y jeringuilla el sistema lagrimal con solución salina mezclada con fluoresceína
- La interpretación de los resultados se resume en la Tabla 2
Principios de gestión

Figura 6: Área de hueso extirpada
El objetivo de la DCR externa es restablecer el paso de salida lagrimal hacia la cavidad nasal mediante la creación de una fístula entre el saco lagrimal y la mucosa nasal. Para lograrlo, se crea una osteotomía ósea que involucra los huesos lagrimales y maxilares (Figuras 1, 6).
Anatomía quirúrgica

Figura 7: Anatomía ocular y del conducto nasolagrimal

Figura 8: Dimensiones aproximadas del sistema excretor lagrimal. BE, bulla etmoidalis; IT, cornetes inferior; EM, seno maxilar; MT, cornetes medio http://www.oculist.net/downaton502/p...8/v8c002a.html
El saco lagrimal se localiza dentro de la fosa lagrimal y drena hacia el conducto nasolagrimal (Figuras 7, 8). El punto lagrimal se abre en los extremos mediales de los párpados superior e inferior y drena hacia el saco lagrimal a través de los canaliculos superior e inferior (Figura 7). El canaliculo común se abre alto en la pared lateral del saco lagrimal.

Figura 9: La extremidad anterior gruesa del tendón cantal medial se envuelve a lo largo de la mitad superior anterior del saco lagrimal para insertarse en la cresta lagrimal anterior, y la extremidad posterior delgada pasa por detrás del saco para insertarse en la cresta lagrimal posterior. IO, origen del músculo oblicuo inferior; MCT-A, tendón cantal medio-miembro anterior; MCT-p, miembro tendonoposterior del canto medial; NLS, saco nasolagrimal http://www.oculist.net/downaton502/p...8/v8c002a.html
El saco lagrimal se extiende aproximadamente 9 mm por encima de la axila del cornete medio. La extremidad anterior gruesa del tendón cantal medial se envuelve a lo largo de la mitad superior anterior del saco lagrimal para insertarse en la cresta lagrimal anterior, y la extremidad posterior delgada pasa por detrás del saco para insertarse en la cresta lagrimal posterior (Figura 9).

Figura 10: Pared orbital medial derecha

Figura 11: Las crestas lagrimales anterior y posterior están formadas por los huesos maxilar y lagrimal

Figura 12: Rebanada de TC coronal a través de fosa lagrimal

Figura 13: Conducto nasolagrimal visto en corte axial a nivel de nervio infraorbitario y piso orbital
El saco lagrimal se localiza dentro de la fosa lagrimal (Figuras 10-12). El conducto nasolagrimal discurre dentro de un canal óseo creado por los huesos maxilar y lagrimal y se abre al meato inferior de la nariz (Figuras 7, 8, 11-13).
El hueso lagrimal se extiende entre el proceso frontal del maxilar anterior (Figura 11), hasta la unión del uncinado posteriormente. Es importante señalar que el hueso lagrimal y el saco se localizan justo antes de la órbita. La región retrolagrimal de la lámina papiracea es un hueso delgado y forma la pared medial de la órbita (Figura 10)
Vasculatura
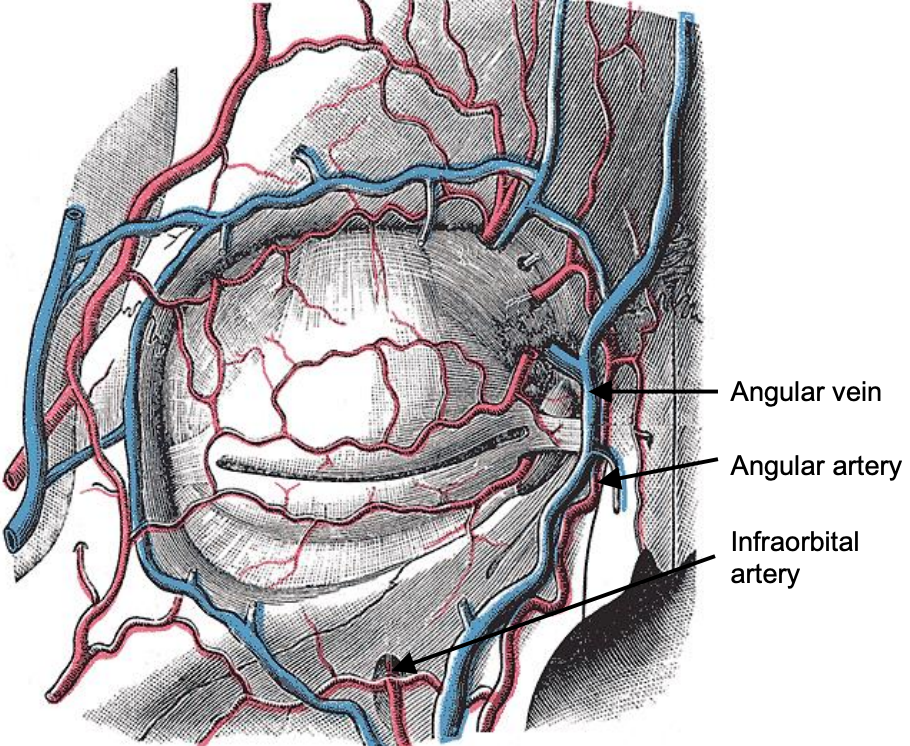
Figura 14: Vasculatura alrededor de la órbita
La arteria angular y la vena angular se localizan cerca de la órbita medial y son los únicos vasos significativos encontrados durante la DCR externa (Figura 14).
La arteria angular es generalmente una rama de la arteria facial; sin embargo, algunos estudios han demostrado que ocasionalmente puede originarse de la arteria oftálmica. Termina en una anastomosis con la rama nasal dorsal de la arteria oftálmica.
Pasos DCR externos
Anestesia
Vías preferidas de anestesia
- Anestesia general con aumento de anestesia local
- Anestesia local con sedación
Anestesia local
- 50:50 mezcla de 2% de lignocaína y 0.5% de bupivacaína con 1:00000-1:200000 epinefrina
- Los autores utilizan los siguientes bloques regionales:
- Bloqueo infratroclear
- Bloque infraorbital
- Bloqueo etmoidal anterior
- Además, las siguientes áreas están infiltradas con anestésico local
- Piel a lo largo de la incisión
- Mucosa nasal que recubre la fosa lagrimal
- Se instilaron gotas anestésicas tópicas en el fondo de saco conjuntival
Anestesia general/sedación
- La anestesia total intravenosa (TIVA) se considera la mejor ya que evita la dilatación vascular causada por gases volátiles
Optimizar la hemostasia
Preoperatorio
- Controlar la presión arterial
- Detener anticoagulantes en consulta con médico tratante
- Descartar diátesis sangrante
10 min antes de comenzar la cirugía
- Insertar gasa de cinta empapada en 2 mL 1:1000 adrenalina, entre el cornetado inferior, tabique nasal y en el meato medio (dirección superior y posterior)
- Administrar anestesia local como se describió anteriormente
- Administrar antibióticos de amplio espectro
Intraoperatorio
- Posición inversa de Trendelenburg (15⁰ head-up)
- Anestesia general
- Anestesia hipotensiva
- TIVA
- Anestesia local con adrenalina como se describió anteriormente
- Uso juicioso del cauterio
- Polvo hemostático o esponjas deben estar disponibles si es necesario
- Enrollado de empaque
- Gasa humedecida con adrenalina y solución salina
- Embalaje nasal con esponja de celulosa quirúrgica absorbible
- Manejo suave de los tejidos y evitando vasos conocidos
Instrumentación

Figura 15: Cuchillo de media luna

Figura 16: Perforadora Kerrison
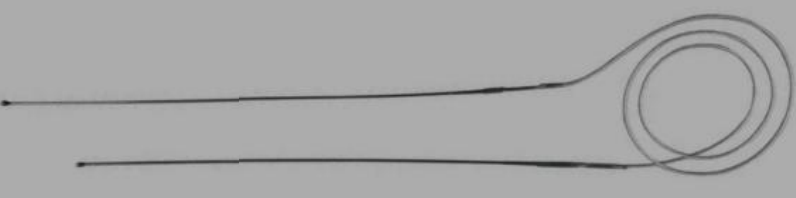
Figura 17: Stents Crawford
- Pinzas dentadas
- Portaagujas
- Dilatador lagrimal (Figura 2)
- Sonda Bowman 0 o 1 (Figura 2)
- Elevador periosístico de Freer
- Cuchillas
- Sin cuchilla de bisturí 15
- Cuchillo Crescent (Figura 15)
- Perforadora Kerrison (Figura 16)
- Puntadas
- 4-0 crómico o 6-0 vicryl
- Seda 6-0
- Stents lagrimales (Crawford) (Figura 17)
Pasos Quirúrgicos
1. Incisión

Figura 18: El sitio de incisión cutánea está marcado 3-4 mm anterior al canto medial y 10-20 mm de longitud
- Hacer una incisión cutánea de 10-20 mm (dependiendo de la edad) con una hoja de bisturí No 15 (Figura 18)
- Iniciar 3-4 mm medial a medial del canto y 2-3 mm por encima del TCM, y curvar la incisión a lo largo del ápice de la cresta lagrimal anterior, extendiéndola inferior y lateralmente
- Evite lesionar la arteria angular y la vena
- Hacer la incisión inicial solo a través de la piel para evitar los vasos angulares que corren en un plano más profundo
- Diseccionar sin rodeos a través del tejido subcutáneo
- Identificar los vasos angulares y mantenerlos reflejados medialmente a lo largo de la cirugía

Figura 19: Disección roma a través del óculo orbicular para exponer la extremidad anterior del TCM. La vena angular se desplaza anteriormente
- Diseccionar a través de tejido subcutáneo y orbicular al periostio (Figura 19)
- Disección roma con tijeras de resorte
- Identificar, evitar y reflejar los vasos angulares medialmente
- Exponer e identificar el TCM como un hito anatómico importante
2. Elevación perióstica y saco reflectante fuera de la fosa lagrimal

Figura 20: Elevación del saco lagrimal de la fosa lagrimal

Figura 21: Se utiliza un elevador perióstico para pelar la extremidad anterior del tendón cantal medial para iniciar la disección subperióstica
- Use un elevador perióstico de Freer para incidir el periostio con un movimiento de corte de lado a lado a lo largo de la cresta lagrimal anterior (Figura 20)
- Elevar el periostio
- Posterior a la cresta lagrimal anterior, levantando el saco lagrimal fuera de la fosa lagrimal, hasta llegar a la lámina papiracea
- Superior e inferiormente tanto como sea razonablemente posible
- MCT: Algunos autores conservan el TCM mientras que otros liberan el TCM con el periostio
3. Crear y ampliar el ostium óseo
Es importante evitar lesionar inadvertidamente la mucosa nasal por fractura interna controlada inicial del hueso de la fosa lagrimal con el elevador periostico de Freer, e inserción suave del ponche óseo de Kerrison entre el hueso y la mucosa nasal durante la extracción ósea

Figura 22: Se utiliza un punzón de Kerrison para crear una osteotomía mediante la extracción de hueso lagrimal. Se tiene cuidado de no lesionar la mucosa nasal subyacente
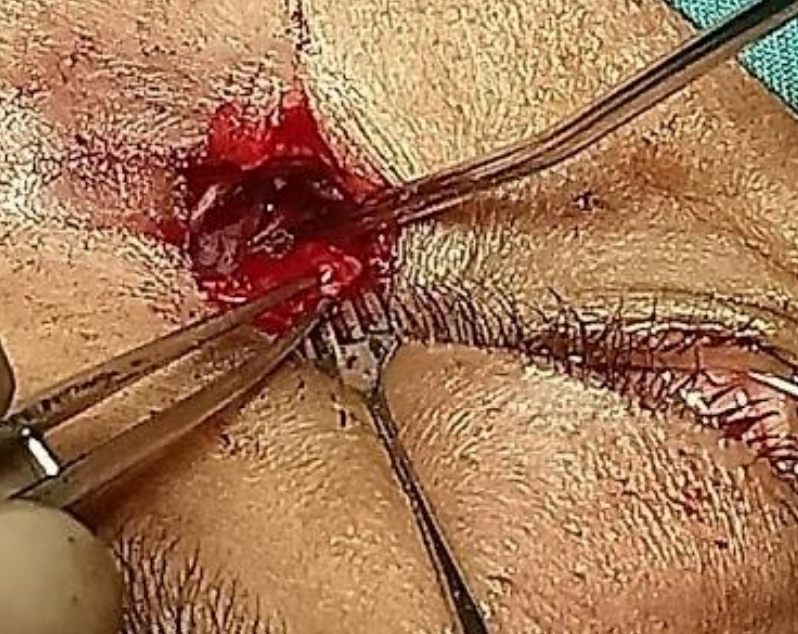
Figura 23: Exposición de mucosa nasal mediante osteotomía ancha
- Fractura el delgado hueso de la fosa lagrimal hacia adentro con el elevador periosístico de Freer
- Agrandar el ostium con un ponche Kerrison (Figura 22)
- Anterior:hasta e incluyendo la cresta lagrimal anterior
- Posterior: hasta e incluyendo la cresta lagrimal posterior (hasta la lámina papiracea)
- Superiormente: a apenas inferior al MCT
- Inferior: al inicio de la LND
- Exponer la mucosa nasal mediante una osteotomía ancha (Figura 23)
4. Crear un colgajo de saco lagrimal

Figura 24: Luego se inserta una sonda Bowman en el canal inferior y se hace avanzar hacia el saco. Luego, el saco se puede colocar en una tienda como se muestra para ayudar a la incisión del saco

Figura 25: Se utiliza una cuchilla No 10 para incidir el saco sobre la sonda para evitar lesionar la abertura canalicular común
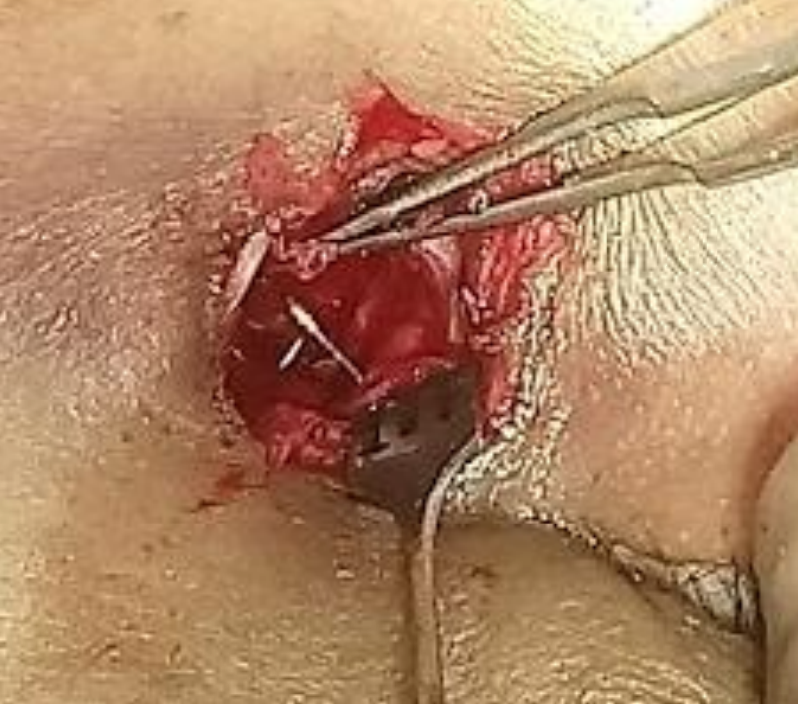
Figura 26: La incisión en el saco revela la sonda Bowman así como la abertura canalicular común intacta

Figura 27: Tijeras de resorte Wescott

Figura 28: Se crea un colgajo en forma de H en la mucosa del saco lagrimal así como en la mucosa nasal para crear colgajos anterior y posterior
- Dilatar el punto superior e inferior con el dilatador lagrimal como se describió anteriormente
- Sonda el saco lagrimal con una sonda Bowman 0 o 1. Use la sonda para colocar el saco lagrimal y para crear contrapresión para incidir el saco (Figura 24)
- Carpa el saco lagrimal más posteriormente ya que esto creará un colgajo anterior más largo (Figura 24)
- Incidir el saco lagrimal en una configuración H, creando así colgajos anteriores y posteriores (Figuras 25, 26)
- Hacer la incisión de 1ª en dirección superiorinferior con un cuchillo de media luna. Se pueden usar tijeras de resorte Wescott para extender la incisión superior e inferior (Figura 27)
- Intenta hacer esta incisión un poco más posteriormente ya que esto creará un colgajo anterior más largo y un colgajo posterior más corto
- En la parte superior, dirija la cuchilla lejos del canaliculo común para evitar lesiones
- Inferior, extender la incisión hasta la abertura de la NLD para evitar el síndrome de sumidero lagrimal
- Las incisiones posteriores son cortes horizontales para crear una configuración H. El cuchillo de media luna o las tijeras de resorte Wescott se pueden utilizar para este propósito
5. Crear un colgajo mucoso nasal
- Incidir la mucosa nasal en configuración H, creando colgajos anteriores y posteriores
- La primera incisión se realiza en un plano superiorinferior con un cuchillo de media luna. También se pueden usar tijeras de resorte para extender la incisión en la parte superior e inferior
- Intentar hacer la incisión de la mucosa nasal de la misma longitud que la del saco lagrimal
- Hacer esta incisión un poco más posteriormente para crear un colgajo anterior más largo y un colgajo posterior más corto
- Las incisiones posteriores son cortes horizontales para crear una configuración H. El cuchillo de media luna o las tijeras de resorte Wescott se pueden utilizar para este propósito
6. Sutura los colgajos posteriores

Figura 29: Los colgajos posteriores se suturan junto con las sondas lagrimales insertadas que se encuentran entre los colgajos anterior y posterior
- Suturar el colgajo posterior nasal y lagrimal junto con 4-0 crómico o 6-0 vicryl (Figura 29)
- 2x puntadas interrumpidas suelen ser adecuadas
- Una aguja de medio círculo es más conveniente ya que esta sutura se pasa profundamente en la herida
O
- Amputar los colgajos posteriores
7. Intubar los canaliculos superior e inferior

Figura 30: Los stents lagrimales se intuban en los canaliculos, se avanzan en el saco y se guían hacia la nariz a través del ostium recién creado

Figura 31: Luego se recuperan los tubos de la nariz
- Los puntos superior e inferior ya han sido dilatados
- Intubar los canaliculos superior e inferior con Crawford u otros stents lagrimales preferidos y pasar los tubos por la nariz (Figuras 30, 31)
- Ate los tubos con seda 4-0 justo dentro de la abertura nasal para que no se desplacen
- Poner los tubos en un tramo suave y a una longitud donde si se libera la tensión en los tubos, se retraen hasta justo dentro de la nariz donde no molestan al paciente
- Verifique que el tubo no esté demasiado apretado en el canto medial ya que puede provocar un “cableado de queso” del canto medial
- Cortar los tubos en la abertura nasal mientras se aplican poniendo los tubos en un estiramiento suave
8. Sutura los colgajos anteriores

Figura 32: Colgajos anteriores suturados sobre el stent con sutura crómica 4/0
- Suturar colgajos anteriores junto con 4-0 crómico o 6-0 vicryl (Figura 32)
- 2x suturas interrumpidas suelen ser adecuadas
- La mucosa nasal excesiva puede ser:
- Escisión de manera controlada
O
- Suturado al músculo orbicular oculi suprayacente
9. Cierre de heridas

Figura 33: Orbicular y piel se cierran en capas con suturas absorbibles como 6/0 vicryl o 6/0 sutura crómica
- Orbicularis oculi se aproxima con Vicryl 6-0 interrumpido (Figura 33)
- La piel se cierra con seda 6-0 interrumpida
Cuidados postoperatorios
Instrucciones de alta y medicamentos
- Reposacabezas con posicionamiento de cabeza hacia arriba durante 24 horas para reducir la congestión venosa nasal
- Bebidas calientes y alimentos evitados durante 12 horas para reducir la epistaxis por vasodilatación
- Se evita sonarse la nariz durante 1 semana
- Aderezo eliminado Día 1
- Medicación
- Caída de antibióticos/esteroides qid en el fondo de saco conjuntival
- Saline nasal douche tds... continuar por 1 mes después de la cirugía
- Paracetamol po
- Ungüento antibiótico para heridas cutáneas
En la visita de seguimiento de 1 semana
- Eliminar suturas cutáneas
- Medicación
- Salino tds de duchas nasales hasta 4 semanas de visita
- Antibiótico/esteroide cae qid hasta la visita de 4 semanas
En visita de 4 semanas
- Quitar stents
- Detener la medicación
Complicaciones
Intraoperatorio
- Sangrado
- Lesión canalicular
- Pase suavemente sondas y tubos para evitar la formación de falsos tractos
- Dirija la hoja del bisturí lejos del canal común al crear los colgajos del saco lagrimal
- Fuga de líquido cefalorraquídeo: Causada por fractura inadvertida de la placa cribriforme
- Entrada orbital causando prolapso de grasa orbitaria
Posoperatorio (Temprano)
- Hemorragia
- Leve: posición de cabeza arriba y hieleras nasales
- Moderado: Empaca la nariz con tampón nasal o gasa de cinta humedecida en adrenalina 1:1000
- Si es grave o persistente: consultar ORL
- Prolapso de stent o canalicular “Cheesewiring”
- Infección de la herida (antibiótico sistémico intraoperatorio de dosis única recomendado para profilaxis)
- Rotura de la herida con fístula
Posoperatorio (Tardía)
- Queloide
- Fallo de drenaje nasolagrimal, generalmente debido a una ventana de anastomosis demasiado pequeña
- Síndrome de sumidero lagrimal por saco lagrimal no incisionado inferiormente hasta la apertura de la LND
Lectura recomendada
Anatomía Quirúrgica de la Fosa Lagrimal. Un Análisis de Tomodensitometría Computarizada Prospectiva Oftalmología 2005; 112:1119 - 28 © 2005
Fisiología del Sistema Lagrimal por Burkat CN, Hodges RR, Lucarelli MJ y Dartt DA
Autores
Pieter Van Der Merwe MBChb, FCOphth (SA)
División de Oftalmología
Universidad de Ciudad del
Cabo Ciudad del Cabo, Sudáfrica
pjsvandermerwe@hotmail.com
Hamzah Mustak, MBChB, FCOphth (SA)
Especialista en Oncología Ocular, Oculoplástica y Cirugía Orbitaria
División de Oftalmología
Universidad de Ciudad
del Cabo Ciudad del Cabo, Sudáfrica
hamzah.mustak@uct.ac.za
Editor
Johan Fagan MBChB, FCS (ORL), MMed
Profesor y Presidente
División de Otorrinolaringología
Universidad de Ciudad del
Cabo Ciudad del Cabo, Sudáfrica
johannes.fagan@uct.ac.za


