9.3: Evaluación Cardiovascular
- Page ID
- 121046
\( \newcommand{\vecs}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vecd}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash {#1}}} \)
\( \newcommand{\dsum}{\displaystyle\sum\limits} \)
\( \newcommand{\dint}{\displaystyle\int\limits} \)
\( \newcommand{\dlim}{\displaystyle\lim\limits} \)
\( \newcommand{\id}{\mathrm{id}}\) \( \newcommand{\Span}{\mathrm{span}}\)
( \newcommand{\kernel}{\mathrm{null}\,}\) \( \newcommand{\range}{\mathrm{range}\,}\)
\( \newcommand{\RealPart}{\mathrm{Re}}\) \( \newcommand{\ImaginaryPart}{\mathrm{Im}}\)
\( \newcommand{\Argument}{\mathrm{Arg}}\) \( \newcommand{\norm}[1]{\| #1 \|}\)
\( \newcommand{\inner}[2]{\langle #1, #2 \rangle}\)
\( \newcommand{\Span}{\mathrm{span}}\)
\( \newcommand{\id}{\mathrm{id}}\)
\( \newcommand{\Span}{\mathrm{span}}\)
\( \newcommand{\kernel}{\mathrm{null}\,}\)
\( \newcommand{\range}{\mathrm{range}\,}\)
\( \newcommand{\RealPart}{\mathrm{Re}}\)
\( \newcommand{\ImaginaryPart}{\mathrm{Im}}\)
\( \newcommand{\Argument}{\mathrm{Arg}}\)
\( \newcommand{\norm}[1]{\| #1 \|}\)
\( \newcommand{\inner}[2]{\langle #1, #2 \rangle}\)
\( \newcommand{\Span}{\mathrm{span}}\) \( \newcommand{\AA}{\unicode[.8,0]{x212B}}\)
\( \newcommand{\vectorA}[1]{\vec{#1}} % arrow\)
\( \newcommand{\vectorAt}[1]{\vec{\text{#1}}} % arrow\)
\( \newcommand{\vectorB}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vectorC}[1]{\textbf{#1}} \)
\( \newcommand{\vectorD}[1]{\overrightarrow{#1}} \)
\( \newcommand{\vectorDt}[1]{\overrightarrow{\text{#1}}} \)
\( \newcommand{\vectE}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash{\mathbf {#1}}}} \)
\( \newcommand{\vecs}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\(\newcommand{\longvect}{\overrightarrow}\)
\( \newcommand{\vecd}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash {#1}}} \)
\(\newcommand{\avec}{\mathbf a}\) \(\newcommand{\bvec}{\mathbf b}\) \(\newcommand{\cvec}{\mathbf c}\) \(\newcommand{\dvec}{\mathbf d}\) \(\newcommand{\dtil}{\widetilde{\mathbf d}}\) \(\newcommand{\evec}{\mathbf e}\) \(\newcommand{\fvec}{\mathbf f}\) \(\newcommand{\nvec}{\mathbf n}\) \(\newcommand{\pvec}{\mathbf p}\) \(\newcommand{\qvec}{\mathbf q}\) \(\newcommand{\svec}{\mathbf s}\) \(\newcommand{\tvec}{\mathbf t}\) \(\newcommand{\uvec}{\mathbf u}\) \(\newcommand{\vvec}{\mathbf v}\) \(\newcommand{\wvec}{\mathbf w}\) \(\newcommand{\xvec}{\mathbf x}\) \(\newcommand{\yvec}{\mathbf y}\) \(\newcommand{\zvec}{\mathbf z}\) \(\newcommand{\rvec}{\mathbf r}\) \(\newcommand{\mvec}{\mathbf m}\) \(\newcommand{\zerovec}{\mathbf 0}\) \(\newcommand{\onevec}{\mathbf 1}\) \(\newcommand{\real}{\mathbb R}\) \(\newcommand{\twovec}[2]{\left[\begin{array}{r}#1 \\ #2 \end{array}\right]}\) \(\newcommand{\ctwovec}[2]{\left[\begin{array}{c}#1 \\ #2 \end{array}\right]}\) \(\newcommand{\threevec}[3]{\left[\begin{array}{r}#1 \\ #2 \\ #3 \end{array}\right]}\) \(\newcommand{\cthreevec}[3]{\left[\begin{array}{c}#1 \\ #2 \\ #3 \end{array}\right]}\) \(\newcommand{\fourvec}[4]{\left[\begin{array}{r}#1 \\ #2 \\ #3 \\ #4 \end{array}\right]}\) \(\newcommand{\cfourvec}[4]{\left[\begin{array}{c}#1 \\ #2 \\ #3 \\ #4 \end{array}\right]}\) \(\newcommand{\fivevec}[5]{\left[\begin{array}{r}#1 \\ #2 \\ #3 \\ #4 \\ #5 \\ \end{array}\right]}\) \(\newcommand{\cfivevec}[5]{\left[\begin{array}{c}#1 \\ #2 \\ #3 \\ #4 \\ #5 \\ \end{array}\right]}\) \(\newcommand{\mattwo}[4]{\left[\begin{array}{rr}#1 \amp #2 \\ #3 \amp #4 \\ \end{array}\right]}\) \(\newcommand{\laspan}[1]{\text{Span}\{#1\}}\) \(\newcommand{\bcal}{\cal B}\) \(\newcommand{\ccal}{\cal C}\) \(\newcommand{\scal}{\cal S}\) \(\newcommand{\wcal}{\cal W}\) \(\newcommand{\ecal}{\cal E}\) \(\newcommand{\coords}[2]{\left\{#1\right\}_{#2}}\) \(\newcommand{\gray}[1]{\color{gray}{#1}}\) \(\newcommand{\lgray}[1]{\color{lightgray}{#1}}\) \(\newcommand{\rank}{\operatorname{rank}}\) \(\newcommand{\row}{\text{Row}}\) \(\newcommand{\col}{\text{Col}}\) \(\renewcommand{\row}{\text{Row}}\) \(\newcommand{\nul}{\text{Nul}}\) \(\newcommand{\var}{\text{Var}}\) \(\newcommand{\corr}{\text{corr}}\) \(\newcommand{\len}[1]{\left|#1\right|}\) \(\newcommand{\bbar}{\overline{\bvec}}\) \(\newcommand{\bhat}{\widehat{\bvec}}\) \(\newcommand{\bperp}{\bvec^\perp}\) \(\newcommand{\xhat}{\widehat{\xvec}}\) \(\newcommand{\vhat}{\widehat{\vvec}}\) \(\newcommand{\uhat}{\widehat{\uvec}}\) \(\newcommand{\what}{\widehat{\wvec}}\) \(\newcommand{\Sighat}{\widehat{\Sigma}}\) \(\newcommand{\lt}{<}\) \(\newcommand{\gt}{>}\) \(\newcommand{\amp}{&}\) \(\definecolor{fillinmathshade}{gray}{0.9}\)Una evaluación exhaustiva del corazón proporciona información valiosa sobre la función del sistema cardiovascular de un paciente. Comprender cómo evaluar adecuadamente el sistema cardiovascular e identificar hallazgos de evaluación tanto normales como anormales permitirá a la enfermera brindar atención de calidad y seguridad al paciente.
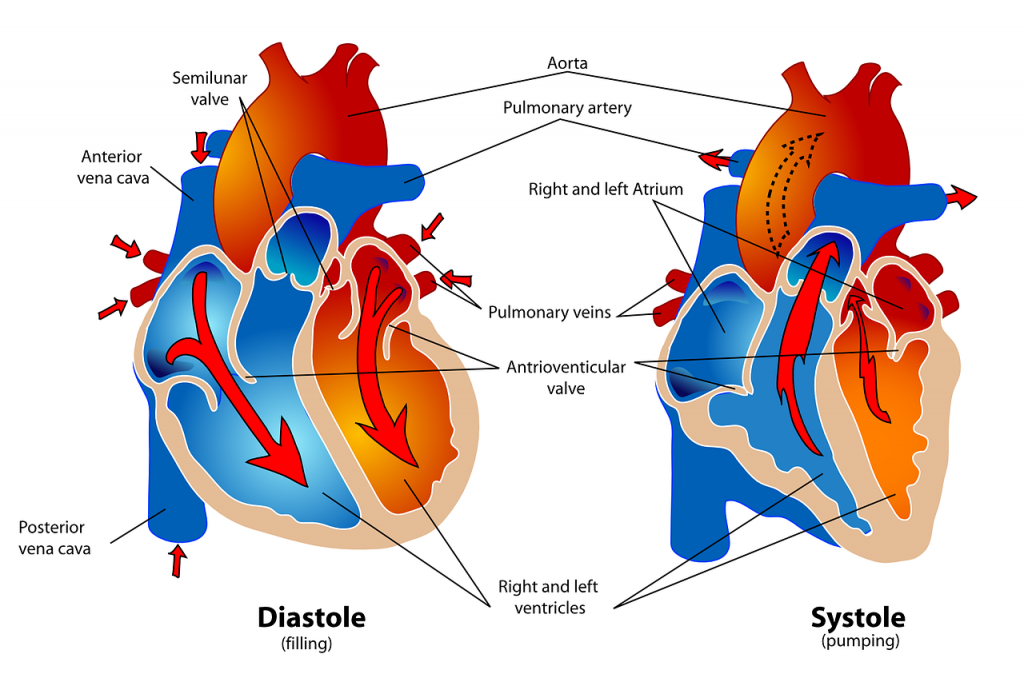
Antes de evaluar el sistema cardiovascular de un paciente, es importante comprender las diversas funciones del sistema cardiovascular. Además de la información proporcionada en la sección “Revisión de Fundamentos Cardíacos”, las siguientes imágenes proporcionan una visión general del sistema cardiovascular. La Figura\(\PageIndex{1}\) [1] proporciona una visión general de la estructura del corazón. Tenga en cuenta que las principales estructuras cardíacas son las aurículas, los ventrículos y las válvulas cardíacas. La Figura\(\PageIndex{2}\) [2] demuestra el flujo sanguíneo a través del corazón. Observe el flujo de sangre desoxigenada desde la vena cava posterior y superior hacia las aurículas y ventrículos derechos durante la diástole (indicado por la coloración azul de estas estructuras). Luego, el ventrículo derecho bombea sangre desoxigenada a los pulmones a través de la arteria pulmonar durante la sístole. Al mismo tiempo, la sangre oxigenada de los pulmones regresa a las aurículas izquierdas y al ventrículo a través de las venas pulmonares durante la diástole (indicada por la coloración roja de estas estructuras) y luego es bombeada al cuerpo a través de la aorta durante la sístole. La Figura\(\PageIndex{3}\) [3] demuestra el sistema de conducción del corazón. Esta imagen representa la vía de conducción a través del corazón a medida que el tejido responde a la estimulación eléctrica. La Figura\(\PageIndex{4}\) [4] ilustra las arterias del sistema circulatorio, y la Figura\(\PageIndex{5}\) [5] representa las venas del sistema circulatorio. El propósito de estas figuras es facilitar la comprensión de la función eléctrica y mecánica del corazón dentro del sistema cardiovascular.




Evaluar el sistema cardiovascular incluye realizar varias evaluaciones subjetivas y objetivas. En ocasiones, los hallazgos de la evaluación se modifican de acuerdo con consideraciones de vida útil.
Valoración subjetiva
La valoración subjetiva del sistema cardiovascular y vascular periférico es vital para descubrir signos de disfunción potencial. Para completar la valoración cardiovascular subjetiva, la enfermera inicia con una entrevista enfocada. La entrevista enfocada explora antecedentes médicos y familiares pasados, medicamentos, factores de riesgo cardíaco y síntomas reportados. Los síntomas relacionados con el sistema cardiovascular incluyen dolor torácico, edema periférico, aumento repentino de peso inexplicable, dificultad para respirar (disnea), pulso o ritmo irregular, mareos o mala circulación periférica. Cualquier síntoma nuevo o empeoramiento debe documentarse y reportarse al proveedor de atención médica.
\(\PageIndex{1}\)En la tabla se describen las preguntas utilizadas para evaluar los síntomas relacionados con los sistemas cardiovascular y vascular periférico. \(\PageIndex{2}\)En la tabla se describen las preguntas utilizadas para evaluar la historia clínica, los medicamentos y los factores de riesgo relacionados con el sistema cardiovascular. La información obtenida del proceso de entrevista se utiliza para adaptar la educación futura del paciente por parte de la enfermera. [6], [7], [8]
| Síntoma | Pregunta |
Seguimiento Nota de seguridad: Si los hallazgos indican síntomas graves actuales sugestivos de infarto de miocardio u otra condición crítica, suspenda la evaluación cardiovascular restante y obtenga asistencia inmediata de acuerdo con la política de la agencia o llame al 911. |
|---|---|---|
| Dolor en el pecho | ¿Ha tenido algún dolor o presión en el pecho, cuello o brazo? | Revisar cómo evaluar la queja principal de un paciente utilizando el método PQRSTU en el capítulo “Historia de la Salud”.
|
| Dificultad para respirar
(Disnea) |
¿Alguna vez sientes falta de aliento con la actividad?
¿Alguna vez sientes falta de aliento mientras duermes? ¿Sientes dificultad para respirar cuando estás acostado? |
¿Qué nivel de actividad provoca dificultad para respirar?
¿Cuánto tiempo te lleva recuperarte? ¿Alguna vez te has despertado de dormir sintiendo repentinamente falta de aliento ¿Cuántas almohadas necesitas para dormir, o duermes en una silla (ortopnea)? ¿Esto ha cambiado recientemente? |
| Edema | ¿Has notado hinchazón de tus pies o tobillos?
¿Has notado que tus anillos, zapatos o ropa se sienten apretados al final del día? ¿Has notado algún aumento de peso repentino e inexplicable? ¿Has notado alguna nueva plenitud abdominal? |
¿Esta sensación de hinchazón o restricción ha empeorado?
¿Hay algo que mejore la hinchazón (por ejemplo, sentarse con los pies elevados)? ¿Cuánto peso has ganado? ¿En qué periodo de tiempo has ganado este peso? |
| Palpitaciones | ¿Alguna vez has notado que tu corazón se siente como si estuviera acelerando o “revoloteando” en tu pecho?
¿Alguna vez has sentido como si tu corazón “se saltara” un latido? |
¿Actualmente estás experimentando palpitaciones?
¿Cuándo empezaron las palpitaciones? ¿Te han tratado previamente por palpitaciones? Si es así, ¿qué tratamiento recibió? |
| Mareos
(Síncope) |
¿Alguna vez te sientes mareado?
¿Alguna vez te sientes mareado? ¿Alguna vez te has desmayado? |
¿Puedes describir lo que pasó?
¿Tenías alguna señal de advertencia? ¿Esto ocurrió con el cambio de posición? |
| Mala circulación periférica | ¿Alguna vez tus manos o pies sienten frío o se ven pálidos o azulados?
¿Tienes dolor en los pies o en la parte inferior de las piernas al hacer ejercicio? |
¿Qué, si acaso, trae estos síntomas?
¿Cuánta actividad se necesita para causar este dolor? ¿Hay algo, como el descanso, que mejore el dolor? |
| Dolor de pantorrilla | ¿Actualmente tienes algún dolor constante en la parte inferior de las piernas? | ¿Puedes señalar la zona del dolor con un dedo? |
Evaluación objetiva
El examen físico del sistema cardiovascular implica la interpretación de los signos vitales, la inspección, la palpación y la auscultación de los sonidos cardíacos a medida que la enfermera evalúa la suficiente perfusión y gasto cardíaco.
Para obtener más información sobre la evaluación del estado de oxigenación de un paciente en relación con su gasto cardíaco, visite el capítulo “Oxigenación” en Fundamentos de Enfermería RN Abiertos.
El equipo necesario para una evaluación cardiovascular incluye un estetoscopio, penlight, regla de centímetros o cinta métrica, y esfigmomanómetro. [10]
Evaluar Signos Vitales y Nivel de Conciencia
Interpretar las lecturas de presión arterial y pulso para verificar que el paciente esté estable antes de proceder al examen físico. Evaluar el nivel de conciencia; el paciente debe estar alerta y cooperativo.
Como regla general, los hallazgos de presión arterial sistólica en adultos menores de 100, o una frecuencia de pulso inferior a 60 o superior a 100, requieren seguimiento inmediato. Para mayor información sobre la obtención e interpretación de los signos vitales, consulte el capítulo “Estudio General”. Tenga en cuenta que la somnolencia excesiva, inquietud o irritabilidad pueden ser síntomas de hipoxia.
Inspección
- Color de la piel para evaluar la perfusión. Inspeccione la cara, los labios y las yemas de los dedos para detectar cianosis o palidez. La cianosis es una decoloración azulada de la piel, labios y lechos ungueales e indica disminución de la perfusión y oxigenación. La palidez es la pérdida de color, o palidez de la piel o las membranas mucosas, como resultado de la disminución del flujo sanguíneo, la oxigenación o la disminución del número de glóbulos rojos. Los pacientes con tonos claros de piel deben ser de color rosa. Para aquellos con tonos de piel más oscuros, evalúe la palidez en las palmas, la conjuntiva o la cara interna del labio inferior.
- Distensión de Vena Yugular (JVD). Inspeccionar el cuello para detectar JVD que ocurre cuando el aumento de la presión de la vena cava superior hace que la vena yugular se abulte, haciéndola más visible en el lado derecho del cuello de una persona. JVD no debe estar presente en posición vertical o cuando la cabecera de la cama está a 30-45 grados.
- Precordio para anomalías. Inspeccione el área del tórax sobre el corazón (también llamado precordio) para detectar deformidades, cicatrices o cualquier pulsación anormal que puedan producir las cámaras cardíacas subyacentes y los grandes vasos.
- Extremidades:
- Extremidades Superiores: Inspeccione los dedos, brazos y manos bilateralmente observando Color, Calor, Movimiento, Sensación (CWMS). Alteraciones o inconsistencia bilateral en el SGCM pueden indicar afecciones subyacentes o lesiones. Evaluar el relleno capilar comprimiendo el lecho ungueal hasta que se blanquee y registre el tiempo necesario para que el color regrese al lecho ungueal. El relleno capilar normal es menor a 3 segundos. [11]
- Extremidades Inferiores: Inspeccione los dedos de los pies, los pies y las piernas bilateralmente, observando CMW, relleno capilar y la presencia de edema periférico, venas distendidas superficiales y distribución del cabello. Documente la ubicación y el tamaño de cualquier úlcera cutánea.
- Edema: Tenga en cuenta cualquier presencia de edema. El edema periférico es una hinchazón que puede ser causada por infección, trombosis o insuficiencia venosa debido a una acumulación de líquido en los tejidos. (Ver Figura \(\PageIndex{6}\)[12] for an image of pedal edema.)[13]
- Deep Vein Thrombosis (DVT): A deep vein thrombosis (DVT) is a blood clot that forms in a vein deep in the body. DVT requires emergency notification of the health care provider and immediate follow-up because of the risk of developing a life-threatening pulmonary embolism.[14] Inspect the lower extremities bilaterally. Assess for size, color, temperature, and for presence of pain in the calves. Unilateral warmth, redness, tenderness, swelling in the calf, or sudden onset of intense, sharp muscle pain that increases with dorsiflexion of the foot is an indication of a deep vein thrombosis (DVT).[15] See Figure \(\PageIndex{7}\)[16] for an image of a DVT in the patient’s right leg, indicated by unilateral redness and edema.


Auscultation
Heart Sounds
Auscultation is routinely performed over five specific areas of the heart to listen for corresponding valvular sounds. These auscultation sites are often referred to by the mnemonic “APE To Man,” referring to Aortic, Pulmonic, Erb’s point, Tricuspid, and Mitral areas (see Figure \(\PageIndex{8}\)[17] for an illustration of cardiac auscultation areas). The aortic area is the second intercostal space to the right of the sternum. The pulmonary area is the second intercostal space to the left of the sternum. Erb’s point is directly below the aortic area and located at the third intercostal space to the left of the sternum. The tricuspid (or parasternal) area is at the fourth intercostal space to the left of the sternum. The mitral (also called apical or left ventricular area) is the fifth intercostal space at the midclavicular line.

Auscultation usually begins at the aortic area (upper right sternal edge). Use the diaphragm of the stethoscope to carefully identify the S1 and S2 sounds. They will make a “lub-dub” sound. Note that when listening over the area of the aortic and pulmonic valves, the “dub” (S2) will sound louder than the “lub” (S2). Move the stethoscope sequentially to the pulmonic area (upper left sternal edge), Erb’s point (left third intercostal space at the sternal border), and tricuspid area (fourth intercostal space. When assessing the mitral area for female patients, it is often helpful to ask them to lift up their breast tissue so the stethoscope can be placed directly on the chest wall. Repeat this process with the bell of the stethoscope. The apical pulse should be counted over a 60-second period. For an adult, the heart rate should be between 60 and 100 with a regular rhythm to be considered within normal range. The apical pulse is an important assessment to obtain before the administration of many cardiac medications.
The first heart sound (S1) identifies the onset of systole, when the atrioventricular (AV) valves (mitral and tricuspid) close and the ventricles contract and eject the blood out of the heart. The second heart sound (S2) identifies the end of systole and the onset of diastole when the semilunar valves close, the AV valves open, and the ventricles fill with blood. When auscultating, it is important to identify the S1 (“lub”) and S2 (“dub”) sounds, evaluate the rate and rhythm of the heart, and listen for any extra heart sounds.
Listen to a normal S1/S2 sound. It may be helpful to use earbuds or a headphone:
Query \(\PageIndex{1}\)
Sonidos cardíacos auscultantes
- Para auscultar eficazmente los sonidos cardíacos, es posible que se requiera el reposicionamiento del paciente. Pídale al paciente que se incline hacia adelante si puede, o colóquelo para que se acueste sobre su lado izquierdo
- Es común escuchar sonidos pulmonares al auscultar los sonidos cardíacos. Puede ser útil pedirle al paciente que contenga la respiración brevemente si los sonidos pulmonares impiden una adecuada auscultación cardíaca. Limite la retención de la respiración a 10 segundos o según lo tolere el paciente.
- El ruido ambiental puede causar dificultad para auscultar los sonidos cardíacos. Es posible que se requiera eliminar el ruido ambiental bajando el volumen del televisor o cerrando la puerta para una evaluación precisa.
- Los pacientes pueden tratar de hablar contigo mientras estás evaluando sus sonidos cardíacos. A menudo es útil explicar el procedimiento como, “Voy a tomar unos minutos para escuchar atentamente los sonidos del flujo sanguíneo que atraviesa tu corazón. Por favor, trate de no hablar mientras estoy escuchando, para que pueda escuchar mejor los sonidos”.
Sonidos cardíacos adicionales
Los sonidos cardíacos adicionales incluyen clics, soplos, sonidos S3 y S4 y frotaciones de fricción pleural. Estos sonidos extra pueden ser difíciles de distinguir para un novato, por lo que si nota algún sonido nuevo o diferente, consulte a un practicante avanzado o notifique al proveedor. Se puede escuchar un clic medisistólico, asociado con prolapso de la válvula mitral, con el diafragma en el ápice o borde inferior izquierdo del esternón.
Un clic puede ser seguido de un murmullo. Un soplo es un sonido soplante o chillido que significa flujo sanguíneo turbulento a menudo causado por un defecto valvular. Los nuevos soplos no registrados previamente deben comunicarse inmediatamente al proveedor de atención médica. En la zona aórtica, escuchar posibles soplos de estenosis aórtica y regurgitación aórtica con el diafragma del estetoscopio. En el área pulmonar, escuchar posibles soplos de estenosis pulmonar y regurgitación pulmonar y aórtica. En el área tricúspide, en el cuarto y quinto espacios intercostales a lo largo del borde esternal izquierdo, escuche los posibles soplos de regurgitación tricúspide, estenosis tricúspide o defecto septal ventricular.
Escuche un soplo cardíaco causado por regurgitación de la válvula mitral:
Consulta\(\PageIndex{2}\)
Los sonidos S3 y S4, si están presentes, a menudo se escuchan mejor al pedirle al paciente que se acueste sobre su lado izquierdo y escuche sobre el ápice con la campana del estetoscopio. Un sonido S3, también llamado galope ventricular, ocurre con sobrecarga de líquidos o insuficiencia cardíaca cuando los ventrículos se están llenando. Ocurre después del S2 y suena como “lub-dub-dah”, o un sonido similar al galope de un caballo. El sonido S4, también llamado galope auricular, ocurre inmediatamente antes del S1 y suena como “ta-lub-dub”. Un sonido S4 puede ocurrir con disminución de la conformidad ventricular o enfermedad de las arterias coronarias. [18]
Escucha un galope ventricular S3:
Consulta\(\PageIndex{3}\)
Escucha un galope auricular S4:
Consulta\(\PageIndex{4}\)
Un frote pleural por fricción es causado por la inflamación del pericardio y suena como papel de lija que se frota juntos. Se escucha mejor en el ápice o borde inferior izquierdo del esternón con el diafragma a medida que el paciente se sienta, se inclina hacia adelante y contiene la respiración.
Sonidos carotídeos
La arteria carótida puede auscultarse por hematomas. Los moretones son un sonido oscilante debido a la turbulencia en el vaso sanguíneo y pueden escucharse debido a cambios ateroscleróticos.
Palpación
La palpación se utiliza para evaluar los pulsos periféricos, el relleno capilar y la presencia de edema. Al palpar estas áreas, también presta atención a la temperatura y humedad de la piel.
Pulsos
Comparar la tasa, el ritmo y la calidad de los pulsos arteriales bilateralmente, incluyendo los pulsos carótida, radial, braquial, tibial posterior y dorsalis pedis. Revisar información adicional sobre la obtención de pulsos en el capítulo “Estudio General”. La comparación bilateral para todos los pulsos (excepto la carótida) es importante para determinar variaciones sutiles en la fuerza del pulso. Los pulsos carotídeos deben palparse de un lado a la vez para evitar disminuir la perfusión cerebral. La arteria tibial posterior se encuentra justo detrás del maléolo medial. Se puede palpar recogiendo el talón del paciente en la mano y envolviendo los dedos para que las puntas lleguen a descansar en la zona apropiada justo debajo del maléolo medial. La arteria dorsalis pedis se encuentra justo lateral al tendón extensor del dedo gordo del pie y se puede identificar pidiéndole al paciente que flexione su dedo mientras le das resistencia a este movimiento. Coloca suavemente las puntas de tu segundo, tercer y cuarto dedos adyacentes al tendón, e intenta sentir el pulso.
La calidad del pulso se califica en una escala de 0 a 3, siendo 0 pulsos ausentes, 1 siendo pulsos disminuidos, 2 está dentro del rango normal y 3 siendo aumentado (también conocido como “límite”). Si no se puede palpar un pulso, se necesita una evaluación adicional. Primero, determinar si se trata de un hallazgo nuevo o crónico. Segundo, si está disponible, utilizar una ecografía Doppler para determinar la presencia o ausencia del pulso. Muchas agencias utilizan la ecografía doppler para documentar si hay un pulso no palpable. Si no se encuentra el pulso, esto podría ser un signo de una afección emergente que requiere seguimiento inmediato y notificación al proveedor. Consulte las Figuras\(\PageIndex{9}\) [19] y\(\PageIndex{10}\) [20] para imágenes de evaluación de pulsos de pedal.


Recarga Capilar
La prueba de relleno capilar se realiza en los lechos ungueales para monitorear la perfusión, la cantidad de flujo sanguíneo al tejido. Se aplica presión a una uña o uña del pie hasta palidecer, lo que indica que la sangre ha sido forzada desde el tejido debajo de la uña. Esta palidez se llama escaldado. Una vez que el tejido se ha blanqueado, se elimina la presión. El tiempo de recarga capilar se define como el tiempo que tarda el color en volver después de eliminar la presión. Si hay suficiente flujo sanguíneo a la zona, un color rosado debe regresar dentro de 2 a 3 segundos después de que se elimine la presión. [21]
Edema
El edema ocurre cuando uno puede visualizar la hinchazón visible causada por una acumulación de líquido dentro de los tejidos. Si hay edema en la inspección, palpe el área para determinar si el edema está picando o sin picaduras. Presione sobre la piel para evaluar la indentación, idealmente sobre una estructura ósea, como la tibia. Si no se produce indentación, se le conoce como edema sin picaduras. Si se produce indentación, se le conoce como edema por picaduras. Ver Figura\(\PageIndex{11}\) [22] para imágenes que demuestran edema por picaduras.

Tenga en cuenta la profundidad de la indentación y el tiempo que tarda la piel en rebotar a su posición original. La sangría y el tiempo requeridos para rebotar a la posición original se califican en una escala de 1 a 4. El edema clasificado en 1+ indica una depresión apenas detectable con rebote inmediato, y 4+ indica una depresión profunda con un lapso de tiempo de más de 20 segundos requerido para rebotar. Ver Figura\(\PageIndex{12}\) [23] para una ilustración de la clasificación del edema. Adicionalmente, es útil observar que el edema puede ser difícil de observar en pacientes más grandes. También es importante monitorear cambios repentinos en el peso, lo que se considera un signo probable de sobrecarga de volumen de líquido.

Heaves o Emociones
Puede observar enfermeras de práctica avanzada y otros proveedores de atención médica palpando la pared torácica anterior para detectar cualquier pulsación anormal que puedan producir las cámaras cardíacas subyacentes y los grandes vasos. Los movimientos precordiales deben evaluarse en el ápice (área mitral). Lo mejor es examinar el precordio con el paciente supino ya que si el paciente es girado del lado izquierdo, la región apical del corazón se desplaza contra la pared torácica lateral, distorsionando los movimientos torácicos. [24] Un levantamiento o levantamiento es una sensación palpable de levantamiento debajo del esternón y la pared torácica anterior a la izquierda del esternón que sugiere hipertrofia ventricular derecha severa. Una emoción es una vibración que se siente en la piel del precordio o sobre un área de turbulencia, como una fístula arteriovenosa o injerto.
Consideraciones sobre la vida útil
La evaluación cardiovascular y los hallazgos esperados deben modificarse de acuerdo con las variaciones comunes a lo largo de la vida.
Bebés y Niños
Se puede escuchar un soplo en un recién nacido en los primeros días de vida hasta que se cierra el conducto arterioso.
Al evaluar el sistema cardiovascular en niños, es importante evaluar el pulso apical. Los parámetros para los hallazgos esperados varían según el grupo de edad. Después de que un niño llega a la adolescencia, se puede evaluar un pulso radial. En la tabla se\(\PageIndex{3}\) describe la frecuencia del pulso apical esperado por edad.
| Grupo de edad | Frecuencia Cardíaca |
|---|---|
| Pretérmino | 120-180 |
| Recién nacido (0 a 1 mes) | 100-160 |
| Infantil (1 a 12 meses) | 80-140 |
| Niño pequeño (1 a 3 años) | 80-130 |
| Preescolar (3 a 5 años) | 80-110 |
| Edad Escolar (6 a 12 años) | 70-100 |
| Adolescentes (13 a 18 años) | 60-90 |
Escuche los tonos cardíacos pediátricos:
Consulta\(\PageIndex{5}\)
Adultos Mayores
En adultos mayores de 65 años, los ritmos cardíacos irregulares y los sonidos adicionales son más probables. Un ritmo “irregularmente irregular” sugiere fibrilación auricular, y se requiere más investigación si se trata de un nuevo hallazgo. Consulte el hipervínculo en el cuadro a continuación para obtener más información sobre la fibrilación auricular.
Escuche la fibrilación auricular:
Consulta\(\PageIndex{6}\)
Para obtener más información sobre la fibrilación auricular, visite la siguiente página web: CDC Fibrilación auricular.
Hallazgos esperados versus inesperados
Después de completar una evaluación cardiovascular, es importante que la enfermera utilice el pensamiento crítico para determinar si algún hallazgo requiere seguimiento. Dependiendo de la urgencia de los hallazgos, el seguimiento puede ir desde llamar al proveedor de atención médica hasta llamar al equipo de respuesta rápida. La tabla\(\PageIndex{4}\) compara ejemplos de hallazgos esperados, es decir, aquellos considerados dentro de límites normales, con hallazgos inesperados, que requieren seguimiento. Las condiciones críticas son aquellas que deben ser reportadas de inmediato y pueden requerir la notificación de un equipo de respuesta rápida.
| Evaluación | Hallazgos esperados | Hallazgos inesperados (Documente y notifique al proveedor si se trata de un hallazgo nuevo*) |
|---|---|---|
| Inspección | El impulso apical puede o no ser visible | Cicatrices no documentadas previamente que podrían indicar cirugías cardíacas previas
Elevación o elevación observada en el precordio Malformaciones de anatomía torácica |
| Palpación | Pulso apical sentido sobre el quinto espacio intercostal mediclavicular | Pulso apical sentido a la izquierda del quinto espacio intercostal mediclavicular
Movimientos adicionales sobre el precordio, como un movimiento, elevación o emoción |
| Auscultación | Sonidos cardíacos S1 y S2 en un ritmo regular | Nuevo ritmo cardíaco irregular
Sonidos cardíacos adicionales como un soplo, S3 o S4 |
| *CONDICIONES CRÍTICAS para informar inmediatamente | Taquicardia sintomática en reposo (HR>100 lpm)
Bradicardia sintomática (HR<60 lpm) Nueva presión arterial sistólica (<100 mmHg) Cambios en la presión arterial ortostática (consulte el capítulo “Presión arterial” para obtener más información) Nuevo ritmo cardíaco irregular Nuevos sonidos cardíacos adicionales como un soplo, S3 o S4 Nuevos cambios anormales en el ritmo cardíaco Se reportó dolor en el pecho, dolor en la pantorrilla o empeoramiento de la dificultad |
Ver Tabla\(\PageIndex{5}\) para una comparación de hallazgos esperados versus inesperados al evaluar el sistema vascular periférico.
| Evaluación | Hallazgos esperados | Hallazgos inesperados (Documentar o notificar al proveedor si es nuevo encontrando*) |
|---|---|---|
| Inspección | Color de piel uniforme y apropiado para la raza bilateralmente
Distribución equitativa del cabello en las extremidades superiores e inferiores Ausencia de distensión de la vena yugular (JVD) Ausencia de edema Sensación y movimiento de dedos de manos y pies intactos |
Cianosis o palidez, indicando disminución de la perfusión
Disminución o distribución desigual del cabello Presencia de distensión de la vena yugular (JVD) en posición vertical o cuando la cabecera de la cama es de 30-45 grados Edema nuevo o que empeora Aumento de peso rápido e inexplicable Deterioro del movimiento o sensación de dedos de manos y pies |
| Palpación | Piel cálida y seca
Pulsos presentes e iguales bilateralmente Ausencia de edema Recarga capilar en menos de 2 segundos |
Piel fresca, excesivamente cálida o diaforética
Pulsos ausentes, débiles/con hilos o delimitadores Nuevo pulso irregular Edema nuevo o que empeora Recarga capilar superior a 2 segundos Calor unilateral, enrojecimiento, sensibilidad o edema, lo que indica posible trombosis venosa profunda (TVP) |
| Auscultación | Pulso carotídeo | Bruit carotídeo |
| *CONDICIONES CRÍTICAS para informar inmediatamente | Cianosis
Pulso ausente (y no se escucha usando un dispositivo Doppler) Tiempo de recarga capilar superior a 3 segundos Enrojecimiento, calor y edema unilaterales, lo que indica una posible trombosis venosa profunda (TVP) |
Consulta\(\PageIndex{7}\)
“Sternum_composition.png” de Anatomography está licenciado bajo CC BY-SA 2.1 Japón
Consulta\(\PageIndex{8}\)
“Sternum_composition.png” de Anatomography está licenciado bajo CC BY-SA 2.1 Japón
- “Diagrama del corazón humano” de Wapcaplet está licenciado bajo CC BY-SA 3.0
- “Diagrama del corazón humano” de Wapcaplet está licenciado bajo CC BY-SA 3.0
- “Sistema de conducción 2018 de Heart.jpg” de OpenStax está licenciado bajo CC-BY-3.0.
- “Sistema Arterial en.svg” de LadyOfHats, Mariana Ruiz Villarreal está en el Dominio Público.
- “Sistema venoso en.svg” de Señora de los Sombreros Mariana Ruiz Vilarreal está en el Dominio Público
- Este trabajo es un derivado de Procedimientos Clínicos para una Atención al Paciente más Segura por el Instituto Tecnológico de Columbia Británica con licencia CC BY 4.0
- Felner, J. M. (1990). Una visión general del sistema cardiovascular. En Walker, H. K., Hall, W. D., & Hurst, J. W. (Eds.), Métodos clínicos: La historia, exámenes físicos y de laboratorio (3ª ed., Capítulo 7). Butterworths. www.ncbi.nlm.nih.gov/books/nbk393/
- Scott, C. & MacInnes, J. D. (2013, 27 de septiembre). Valoración cardíaca del paciente: anteponer al paciente. Revista Británica de Enfermería, 15 (9). doi.org/10.12968/bjon.2006.15.9.21091
- Scott, C. & MacInnes, J. D. (2013, 27 de septiembre). Valoración cardíaca del paciente: anteponer al paciente. Revista Británica de Enfermería, 15 (9). doi.org/10.12968/bjon.2006.15.9.21091
- Felner, J. M. (1990). Una visión general del sistema cardiovascular. En Walker, H. K., Hall, W. D., & Hurst, J. W. (Eds.), Métodos clínicos: La historia, exámenes físicos y de laboratorio (3ª ed., Capítulo 7). Butterworths. www.ncbi.nlm.nih.gov/books/nbk393/
- Este trabajo es un derivado de Procedimientos Clínicos para una Atención al Paciente más Segura por el Instituto Tecnológico de Columbia Británica con licencia CC BY 4.0
- “Pies hinchados en el Hospital Harefield edema.jpg” de Ryaninuk está licenciado bajo CC BY-SA 4.0
- Simon, E. C. (2014). Evaluación y manejo del edema de pierna. MEDSURG Enfermería, 23 (1), 44-53.
- Este trabajo es un derivado de Procedimientos Clínicos para una Atención al Paciente más Segura por el Instituto Tecnológico de Columbia Británica con licencia CC BY 4.0
- Este trabajo es un derivado de Procedimientos Clínicos para una Atención al Paciente más Segura por el Instituto Tecnológico de Columbia Británica con licencia CC BY 4.0
- “Trombosis venosa profunda del leg.jpg derecho” por James Heilman, MD está licenciado bajo CC BY-SA 3.0
- “Áreas de Auscultación Cardiaca” de Meredith Pomietlo para Chippewa Valley Technical College está licenciado bajo CC BY 4.0
- Felner, J. M. (1990). Una visión general del sistema cardiovascular. En Walker, H. K., Hall, W. D., & Hurst, J. W. (Eds.), Métodos clínicos: La historia, exámenes físicos y de laboratorio (3ª ed., Capítulo 7). Butterworths. www.ncbi.nlm.nih.gov/books/nbk393/
- “DSC_2277.jpg” del Instituto Tecnológico de Columbia Británica está licenciado bajo CC BY 4.0. Accede de forma gratuita en https://opentextbc.ca/clinicalskills/chapter/2-5-focussed-respiratory-assessment/
- “DSC_2314.jpg” del Instituto Tecnológico de Columbia Británica está licenciado bajo CC BY 4.0. Accede de forma gratuita en https://opentextbc.ca/clinicalskills/chapter/2-5-focussed-respiratory-assessment/
- A.D.A.M. Enciclopedia Médica [Internet]. Atlanta (GA): A.D.A.M., Inc.; c1997-2020. Prueba de recarga de uñas capilares; [actualizado 2020, 9 de ago] https://medlineplus.gov/ency/article/003247.htm
- “Combinpedal.jpg” de James Heilman, MD está licenciado bajo CC BY-SA 3.0.
- “Grading of Edema” de Meredith Pomietlo para Chippewa Valley Technical College está licenciado bajo CC BY 4.0
- Felner, J. M. (1990). Una visión general del sistema cardiovascular. En Walker, H. K., Hall, W. D., & Hurst, J. W. (Eds.), Métodos clínicos: La historia, exámenes físicos y de laboratorio (3ª ed., Capítulo 7). Butterworths. www.ncbi.nlm.nih.gov/books/nbk393/


