40.2: Componentes de la Sangre
- Page ID
- 59391
Habilidades para Desarrollar
- Enumerar los componentes básicos de la sangre
- Comparar glóbulos rojos y blancos
- Describir el plasma sanguíneo y el suero
La hemoglobina se encarga de distribuir el oxígeno, y en menor medida, el dióxido de carbono, a través de los sistemas circulatorios de humanos, vertebrados y muchos invertebrados. Sin embargo, la sangre es más que las proteínas. La sangre es en realidad un término utilizado para describir el líquido que se mueve a través de los vasos e incluye plasma (la porción líquida, que contiene agua, proteínas, sales, lípidos y glucosa) y las células (glóbulos rojos y blancos) y fragmentos celulares llamados plaquetas. El plasma sanguíneo es en realidad el componente dominante de la sangre y contiene el agua, las proteínas, los electrolitos, los lípidos y la glucosa. Las células son las encargadas de transportar los gases (glóbulos rojos) e inmunes a la respuesta (blancas). Las plaquetas son responsables de la coagulación de la sangre. El líquido intersticial que rodea a las células está separado de la sangre, pero en la hemolinfa, se combinan. En humanos, los componentes celulares constituyen aproximadamente 45 por ciento de la sangre y el plasma líquido 55 por ciento. La sangre es el 20 por ciento del líquido extracelular de una persona y el ocho por ciento del peso.
El papel de la sangre en el cuerpo
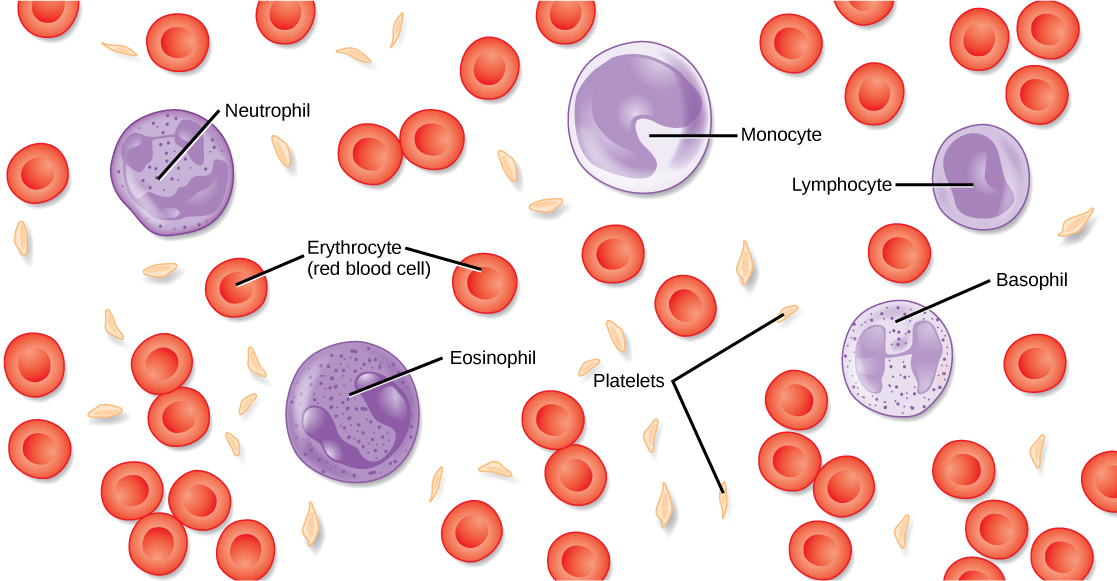
La sangre, al igual que la sangre humana ilustrada en la Figura,\(\PageIndex{1}\) es importante para la regulación de los sistemas del cuerpo y la homeostasis. La sangre ayuda a mantener la homeostasis estabilizando el pH, la temperatura, la presión osmótica y eliminando el exceso de calor. La sangre apoya el crecimiento distribuyendo nutrientes y hormonas, y eliminando los desechos. La sangre juega un papel protector al transportar factores de coagulación y plaquetas para prevenir la pérdida de sangre y transportar los agentes que combaten la enfermedad o los glóbulos blancos a los sitios de infección.
Glóbulos Rojos
Los glóbulos rojos, o eritrocitos (eritro- = “rojo”; -cito = “célula”), son células especializadas que circulan por el cuerpo entregando oxígeno a las células; se forman a partir de células madre en la médula ósea. En los mamíferos, los glóbulos rojos son pequeñas células bicóncavas que en la madurez no contienen un núcleo ni mitocondrias y tienen un tamaño de solo 7—8 µm. En aves y reptiles no aviares, aún se mantiene un núcleo en los glóbulos rojos.
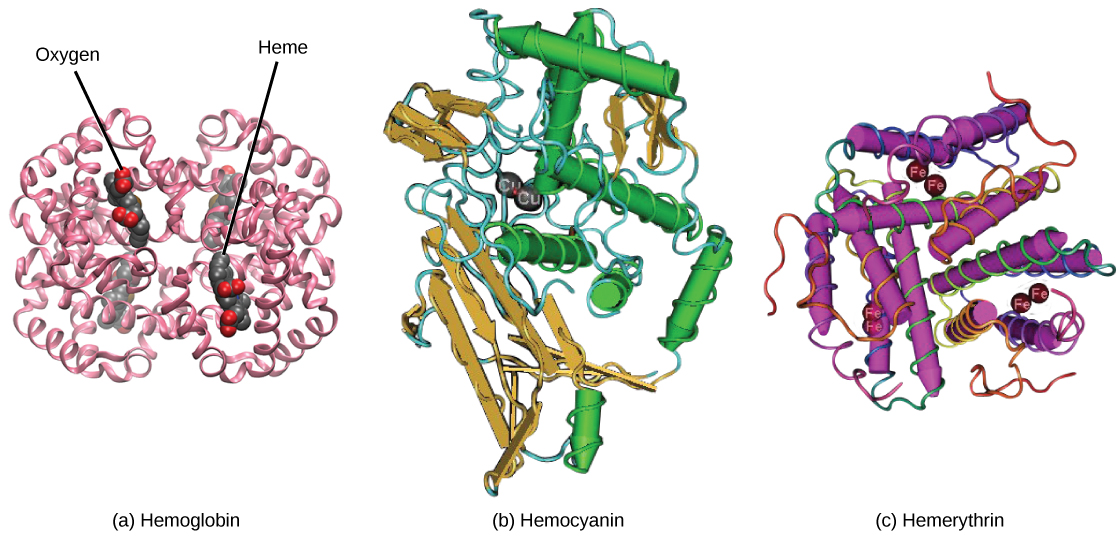
La coloración roja de la sangre proviene de la proteína hemoglobina que contiene hierro, ilustrada en la Figura\(\PageIndex{2}\) a; el trabajo principal de esta proteína es transportar oxígeno, pero también transporta dióxido de carbono. La hemoglobina se empaqueta en los glóbulos rojos a una tasa de aproximadamente 250 millones de moléculas de hemoglobina por célula. Cada molécula de hemoglobina une cuatro moléculas de oxígeno para que cada glóbulo rojo lleve mil millones de moléculas de oxígeno. Hay aproximadamente 25 billones de glóbulos rojos en los cinco litros de sangre del cuerpo humano, los cuales podrían transportar hasta 25 sextillones (25 × 10 21) moléculas de oxígeno en el cuerpo en cualquier momento. En los mamíferos, la falta de orgánulos en los eritrocitos deja más espacio para las moléculas de hemoglobina, y la falta de mitocondrias también impide el uso del oxígeno para la respiración metabólica. Solo los mamíferos tienen glóbulos rojos anucleados, y algunos mamíferos (camellos, por ejemplo) incluso tienen glóbulos rojos nucleados. La ventaja de los glóbulos rojos nucleados es que estas células pueden sufrir mitosis. Los glóbulos rojos anucleados se metabolizan anaeróbicamente (sin oxígeno), haciendo uso de una vía metabólica primitiva para producir ATP y aumentar la eficiencia del transporte de oxígeno.
No todos los organismos utilizan la hemoglobina como método de transporte de oxígeno. Los invertebrados que utilizan hemolinfa en lugar de sangre utilizan diferentes pigmentos para unirse al oxígeno. Estos pigmentos utilizan cobre o hierro para el oxígeno. Los invertebrados tienen una variedad de otros pigmentos respiratorios. La hemocianina, una proteína azul-verde que contiene cobre, ilustrada en la Figura\(\PageIndex{2}\) b, se encuentra en moluscos, crustáceos y algunos de los artrópodos. La clorocruorina, un pigmento de color verde que contiene hierro, se encuentra en cuatro familias de gusanos tubulares de poliquetos. La hemeritrina, una proteína roja que contiene hierro, se encuentra en algunos gusanos poliquetos y anélidos y se ilustra en la Figura\(\PageIndex{2}\) c. A pesar del nombre, la hemeritrina no contiene un grupo hemo y su capacidad de transporte de oxígeno es pobre en comparación con la hemoglobina.
El tamaño pequeño y la gran superficie de los glóbulos rojos permiten una rápida difusión de oxígeno y dióxido de carbono a través de la membrana plasmática. En los pulmones, se libera dióxido de carbono y el oxígeno es absorbido por la sangre. En los tejidos, el oxígeno se libera de la sangre y el dióxido de carbono se une para su transporte de regreso a los pulmones. Los estudios han encontrado que la hemoglobina también se une al óxido nitroso (NO). El NO es un vasodilatador que relaja los vasos sanguíneos y capilares y puede ayudar con el intercambio de gases y el paso de los glóbulos rojos a través de vasos estrechos. La nitroglicerina, un medicamento para el corazón para la angina y los ataques cardíacos, se convierte en NO para ayudar a relajar los vasos sanguíneos y aumentar el flujo de oxígeno a través del cuerpo.
Una característica de los glóbulos rojos es su recubrimiento de glicolípidos y glicoproteínas; estos son lípidos y proteínas que tienen moléculas de carbohidratos unidas. En los seres humanos, las glicoproteínas y glicolípidos de superficie en los glóbulos rojos varían entre individuos, produciendo los diferentes tipos de sangre, como A, B y O. Los glóbulos rojos tienen una vida media de 120 días, momento en el que se descomponen y reciclan en el hígado y el bazo por macrófagos fagocíticos, a tipo de glóbulo blanco.
Glóbulos Blancos
Los glóbulos blancos, también llamados leucocitos (leuko = blancos), constituyen aproximadamente el uno por ciento en volumen de las células en la sangre. El papel de los glóbulos blancos es muy diferente al de los glóbulos rojos: están involucrados principalmente en la respuesta inmune para identificar y apuntar a patógenos, como bacterias invasoras, virus y otros organismos extraños. Los glóbulos blancos se forman continuamente; algunos solo viven horas o días, pero algunos viven por años.
La morfología de los glóbulos blancos difiere significativamente de los glóbulos rojos. Tienen núcleos y no contienen hemoglobina. Los diferentes tipos de glóbulos blancos se identifican por su apariencia microscópica después de la tinción histológica, y cada uno tiene una función especializada diferente. Los dos grupos principales, ambos ilustrados en la Figura\(\PageIndex{3}\) son los granulocitos, que incluyen los neutrófilos, eosinófilos y basófilos, y los agranulocitos, que incluyen los monocitos y linfocitos.
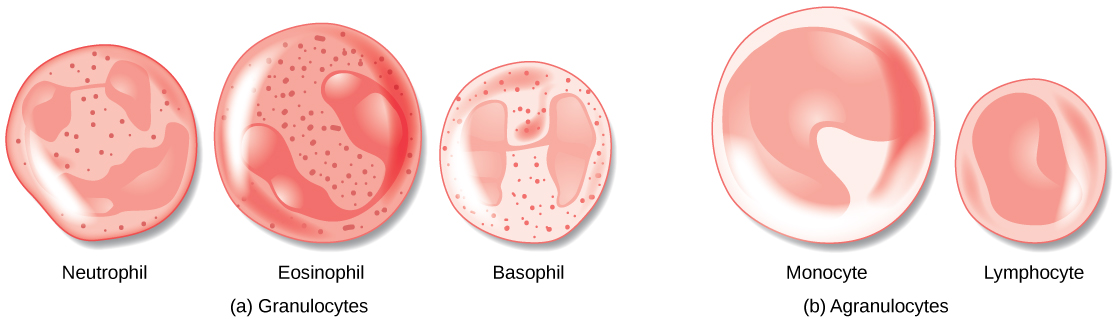
Los granulocitos contienen gránulos en su citoplasma; los agranulocitos se llaman así por la falta de gránulos en su citoplasma. Algunos leucocitos se convierten en macrófagos que o bien permanecen en el mismo sitio o se mueven a través del torrente sanguíneo y se acumulan en sitios de infección o inflamación donde son atraídos por señales químicas de partículas extrañas y células dañadas. Los linfocitos son las células primarias del sistema inmune e incluyen las células B, las células T y las células asesinas naturales. Las células B destruyen las bacterias e inactivan sus toxinas. También producen anticuerpos. Las células T atacan virus, hongos, algunas bacterias, células trasplantadas y células cancerosas. Las células T atacan a los virus liberando toxinas que matan a los virus. Las células asesinas naturales atacan una variedad de microbios infecciosos y ciertas células tumorales.
Una razón por la que el VIH plantea importantes desafíos de manejo es porque el virus se dirige directamente a las células T al ingresar a través de un receptor. Una vez dentro de la célula, el VIH se multiplica utilizando la propia maquinaria genética de la célula T. Después de que el virus VIH se replica, se transmite directamente de la célula T infectada a los macrófagos. La presencia de VIH puede permanecer sin reconocerse durante un periodo extenso de tiempo antes de que se desarrollen síntomas completos de la enfermedad.
Plaquetas y factores de coagulación
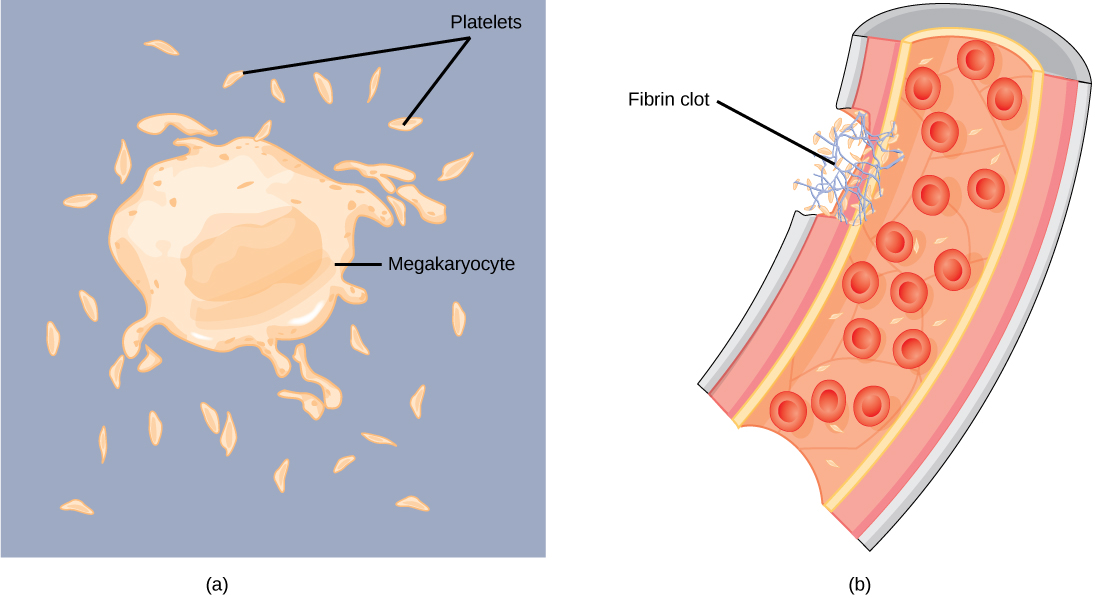
La sangre debe coagular para curar heridas y evitar la pérdida excesiva de sangre. Los fragmentos de células pequeñas llamadas plaquetas (trombocitos) son atraídos hacia el sitio de la herida donde se adhieren extendiendo muchas proyecciones y liberando su contenido. Estos contenidos activan otras plaquetas y también interactúan con otros factores de coagulación, que convierten el fibrinógeno, una proteína soluble en agua presente en el suero sanguíneo en fibrina (una proteína no soluble en agua), haciendo que la sangre coagule. Muchos de los factores de coagulación requieren vitamina K para funcionar, y la deficiencia de vitamina K puede conducir a problemas con la coagulación de la sangre. Muchas plaquetas convergen y se pegan juntas en el sitio de la herida formando un tapón plaquetario (también llamado coágulo de fibrina), como se ilustra en la Figura\(\PageIndex{4}\) b. El tapón o coágulo dura varios días y detiene la pérdida de sangre. Las plaquetas se forman a partir de la desintegración de células más grandes llamadas megacariocitos, como la que se muestra en la Figura\(\PageIndex{4}\) a; por cada megacariocito, se forman 2000—3000 plaquetas con 150,000 a 400,000 plaquetas presentes en cada milímetro cúbico de sangre. Cada plaqueta tiene forma de disco y 2—4 μm de diámetro. Contienen muchas vesículas pequeñas pero no contienen un núcleo.
Plasma y Suero
El componente líquido de la sangre se llama plasma, y se separa girando o centrifugando la sangre a altas rotaciones (3000 rpm o superiores). Las células sanguíneas y las plaquetas están separadas por fuerzas centrífugas hacia el fondo de un tubo de muestra. La capa líquida superior, el plasma, consiste en 90 por ciento de agua junto con diversas sustancias necesarias para mantener el pH del cuerpo, la carga osmótica, y para proteger el cuerpo. El plasma también contiene los factores de coagulación y anticuerpos.
El componente plasmático de la sangre sin los factores de coagulación se llama suero. El suero es similar al líquido intersticial en el que la composición correcta de los iones clave que actúan como electrolitos es esencial para el funcionamiento normal de los músculos y nervios. Otros componentes en el suero incluyen proteínas que ayudan a mantener el pH y el equilibrio osmótico mientras dan viscosidad a la sangre. El suero también contiene anticuerpos, proteínas especializadas que son importantes para la defensa contra virus y bacterias. Los lípidos, incluido el colesterol, también se transportan en el suero, junto con otras sustancias que incluyen nutrientes, hormonas, desechos metabólicos, además de sustancias externas, como drogas, virus y bacterias.
La albúmina sérica humana es la proteína más abundante en el plasma sanguíneo humano y se sintetiza en el hígado. La albúmina, que constituye aproximadamente la mitad de la proteína del suero sanguíneo, transporta hormonas y ácidos grasos, amortigua el pH y mantiene las presiones osmóticas. La inmunoglobulina es un anticuerpo proteico producido en el revestimiento de la mucosa y juega un papel importante en la inmunidad mediada por anticuerpos.
Conexión Evolutiva: Tipos de Sangre
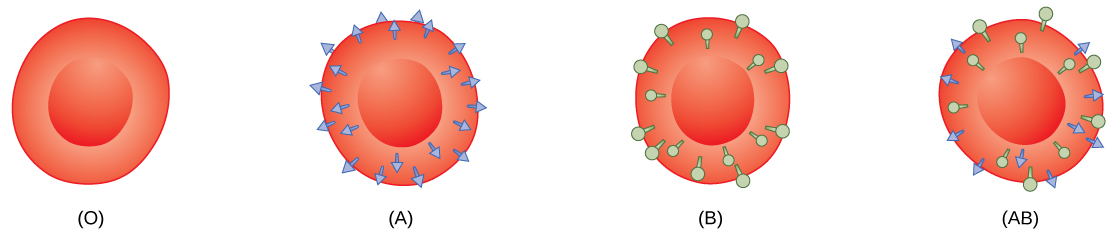
Relacionado con Proteínas en la Superficie de los Glóbulos Rojos Los glóbulos rojos están recubiertos de antígenos hechos de glicolípidos y glicoproteínas. La composición de estas moléculas está determinada por la genética, que han evolucionado con el tiempo. En humanos, los diferentes antígenos de superficie se agrupan en 24 grupos sanguíneos diferentes con más de 100 antígenos diferentes en cada glóbulo rojo. Los dos grupos sanguíneos más conocidos son el ABO, mostrado en la Figura\(\PageIndex{5}\), y los sistemas Rh. Los antígenos de superficie en el grupo sanguíneo ABO son glicolípidos, llamados antígeno A y antígeno B. Las personas con tipo de sangre A tienen antígeno A, las que tienen el tipo sanguíneo B tienen antígeno B, las que tienen el tipo sanguíneo AB tienen ambos antígenos y las personas con tipo sanguíneo O no tienen ningún antígeno. Los anticuerpos llamados aglutinantes se encuentran en el plasma sanguíneo y reaccionan con los antígenos A o B, si los dos están mezclados. Cuando se combinan sangre tipo A y tipo B, se produce la aglutinación (aglutinación) de la sangre debido a anticuerpos en el plasma que se unen con el antígeno opuesto; esto provoca coágulos que coagulan en el riñón provocando insuficiencia renal. La sangre tipo O no tiene antígenos A ni B, y por lo tanto, la sangre tipo O se puede administrar a todos los tipos de sangre. La sangre tipo O negativa es el donante universal. La sangre tipo AB positiva es el aceptor universal porque tiene tanto antígeno A como B. Los grupos sanguíneos ABO fueron descubiertos en 1900 y 1901 por Karl Landsteiner en la Universidad de Viena.
El grupo sanguíneo Rh se descubrió por primera vez en monos Rhesus. La mayoría de las personas tienen el antígeno Rh (Rh+) y no tienen anticuerpos anti-Rh en la sangre. Las pocas personas que no tienen el antígeno Rh y son Rh— pueden desarrollar anticuerpos anti-Rh si se exponen a la sangre Rh+. Esto puede suceder después de una transfusión de sangre o después de que una mujer Rh— tenga un bebé Rh+. La primera exposición no suele provocar una reacción; sin embargo, en la segunda exposición, se han acumulado suficientes anticuerpos en la sangre para producir una reacción que provoca aglutinación y descomposición de los glóbulos rojos. Una inyección puede prevenir esta reacción.
Resumen
Los componentes específicos de la sangre incluyen glóbulos rojos, glóbulos blancos, plaquetas y el plasma, que contiene factores de coagulación y suero. La sangre es importante para la regulación del pH, la temperatura, la presión osmótica del organismo, la circulación de nutrientes y la eliminación de desechos, la distribución de hormonas de las glándulas endocrinas, y la eliminación del exceso de calor; también contiene componentes para la coagulación de la sangre. Los glóbulos rojos son células especializadas que contienen hemoglobina y circulan por el cuerpo entregando oxígeno a las células. Los glóbulos blancos están involucrados en la respuesta inmune para identificar y apuntar a bacterias invasoras, virus y otros organismos extraños; también reciclan componentes de desecho, como los glóbulos rojos viejos. Las plaquetas y los factores de coagulación de la sangre provocan el cambio de la proteína soluble fibrinógeno a la proteína insoluble fibrina en el sitio de la herida formando un tapón. El plasma consiste en 90 por ciento de agua junto con diversas sustancias, como factores de coagulación y anticuerpos. El suero es el componente plasmático de la sangre sin los factores de coagulación.
Glosario
- plasma
- componente líquido de la sangre que queda después de que se extraen las células
- plaquetaria
- (también, trombocito) pequeño fragmento celular que se acumula en las heridas, reacciona de forma cruzada con factores de coagulación y forma un tapón para prevenir la pérdida de sangre
- glóbulo rojo
- célula bicóncava pequeña (7—8 μm) sin mitocondrias (y en mamíferos sin núcleos) que está llena de hemoglobina, dando a la célula su color rojo; transporta oxígeno a través del cuerpo
- suero
- plasma sin los factores de coagulación
- glóbulo blanco
- célula grande (30 μm) con núcleos de los cuales hay muchos tipos con diferentes roles, incluida la protección del cuerpo contra virus y bacterias, y la limpieza de células muertas y otros desechos


