Objetivos de aprendizaje
- Describir las causas biológicas de los trastornos del espectro de esquizofrenia.
- Describir las causas psicológicas de los trastornos del espectro de esquizofrenia.
- Describir las causas socioculturales de los trastornos del espectro de esquizofrenia.
Biológica
12.4.1.1. Estudios genéticos/familiares. Los estudios de gemelos y familias apoyan consistentemente la teoría biológica. Más específicamente, si un gemelo idéntico desarrolla esquizofrenia, existe un 48% de probabilidad de que el otro también desarrolle el trastorno dentro de su vida (Coon & Mitter, 2007). Este porcentaje baja a 17% en gemelos fraternos. De igual manera, los estudios familiares también han encontrado similitudes en anomalías cerebrales entre individuos con esquizofrenia y sus familiares; cuanto más similitudes, mayor es la probabilidad de que el miembro de la familia también desarrolle esquizofrenia (Scognamiglio & Houenou, 2014).
12.4.1.2. Neurobiológico. Existe evidencia consistente y confiable de un componente neurobiológico en la transmisión de la esquizofrenia. Más específicamente, los estudios de neuroimagen han encontrado una reducción significativa en los volúmenes generales y específicos de la región cerebral, así como la densidad tisular de individuos con esquizofrenia en comparación con los controles sanos (Brugger, & Howes, 2017). Adicionalmente, ha habido evidencia de agrandamiento del ventrículo así como reducciones de volumen en el lóbulo temporal medial. Como recordará, estructuras como la amígdala (involucrada en la regulación emocional), el hipocampo (involucrado en la memoria), así como la superficie neocortical de los lóbulos temporales (procesamiento de información auditiva) son todas estructuras dentro del lóbulo temporal medial (Kurtz, 2015). Estudios adicionales también indican una reducción en las regiones orbitofrontales del cerebro, una parte del lóbulo frontal que es responsable de la inhibición de la respuesta (Kurtz, 2015).
12.4.1.3. Cascada de estrés. El modelo de estrés-vulnerabilidad sugiere que los individuos tienen una predisposición genética o biológica a desarrollar el trastorno; sin embargo, los síntomas no se presentarán a menos que exista un factor precipitante estresante que provoque la aparición del trastorno. Los investigadores han identificado el eje HPA y sus consecuentes efectos neurológicos como el probable componente neurobiológico responsable de esta cascada de estrés.
El eje HPA es una de las principales estructuras neurobiológicas que median el estrés. Implica la regulación de tres mensajeros químicos (hormona liberadora de corticotropina [CRH], hormona adrenocorticotrópica [ACTH] y glucocorticoides) ya que responden a una situación estresante (Corcoran et al., 2003). Los glucocorticoides, más comúnmente conocidos como cortisol, son el neurotransmisor final liberado el cual es responsable del cambio fisiológico que acompaña al estrés para preparar al cuerpo para “combatir” o “huir”.
Se plantea la hipótesis de que en combinación con estructuras cerebrales anormales, el aumento persistente de los niveles de glucocorticoides en las estructuras cerebrales puede ser la clave para el inicio de la psicosis en pacientes prodrómicos (Corcoran et al., 2003). Más específicamente, la exposición al estrés (y el aumento de glucocorticoides) afecta al sistema neurotransmisor y exacerba los síntomas psicóticos debido a cambios en la actividad de la dopamina (Walker & Diforio, 1997). Si bien la investigación continúa explorando la relación entre el estrés y el inicio del trastorno, la evidencia de la implicación del estrés y la recaída de los síntomas es fuerte. Más específicamente, los pacientes con esquizofrenia experimentan eventos vitales más estresantes que conducen a una recaída de los síntomas. De igual manera, se plantea la hipótesis de que el empeoramiento o exacerbación de los síntomas también es una fuente de estrés ya que interfieren con el funcionamiento diario (Walker & Diforio, 1997). Este estrés por sí solo puede ser suficiente para iniciar el inicio de una recaída.
Psicológico
12.4.2.1. Cognitivo. El modelo cognitivo utiliza algunos de los aspectos del modelo diátesis-estrés, ya que propone que el deterioro neurocognitivo premórbido coloca a los individuos en riesgo de experiencias aversivas laborales/académicas/interpersonales. Estas experiencias, a su vez, conducen a creencias disfuncionales y valoraciones cognitivas, conduciendo en última instancia a conductas desadaptativas como delirios/alucinaciones (Beck & Rector, 2005). Beck propuso el siguiente modelo de diátesis y estrés para el desarrollo de la esquizofrenia (Fee Figure 12.1).
Figura 12.1. Modelo Diatesis-Estrés del Desarrollo de la Esquizofrenia
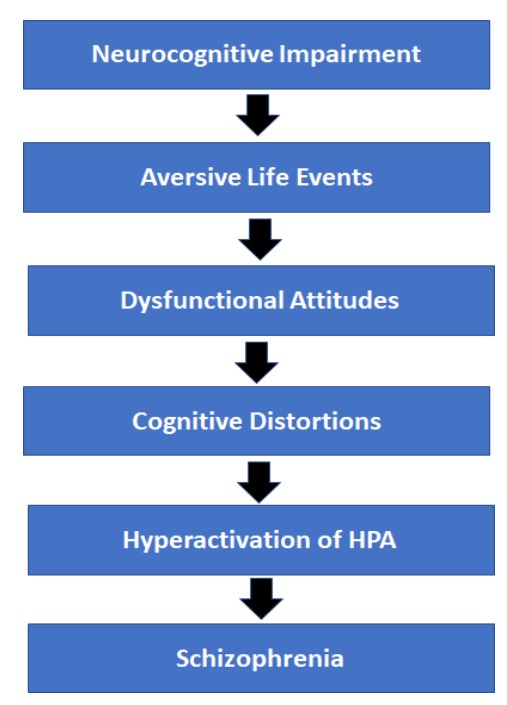
Adaptado de Beck & Rector, 2005, pág. 580
Con base en esta teoría, un deterioro neurocognitivo subyacente (como se discutió anteriormente) hace que un individuo sea más vulnerable a experimentar eventos de vida aversivos como la falta de vivienda, conflictos dentro de la familia, etc. Los individuos con esquizofrenia son más propensos a evaluar estos eventos de la vida aversiva con un actitud disfuncional y distorsiones cognitivas desadaptativas. La combinación de los eventos aversivos e interpretaciones negativas produce una respuesta de estrés en el individuo, encendiendo así la hiperactivación del eje HPA. Según Beck y Rector (2005), es la culminación de estos eventos que lleva al desarrollo de la esquizofrenia.
Sociocultural
12.4.3.1. Emoción expresada. La investigación sobre entornos familiares de apoyo sugiere que las familias con alto contenido de emoción expresada, lo que significa que las familias que tienen miembros de la familia altamente hostiles, críticos o sobreinvolucrados, son predictores de recaída (Bebbington & Kuipers, 2011). De hecho, los individuos que regresan después de la hospitalización a familias con altas críticas y compromiso emocional tienen el doble de probabilidades de recaer en comparación con aquellos que regresan a familias con baja emoción expresada (Corcoran et al., 2003). Varios metaanálisis han concluido que el ambiente familiar está causalmente relacionado con la recaída en pacientes con esquizofrenia, y que estos resultados pueden mejorarse cuando se mejora el ambiente familiar (Bebbington & Kuipers, 2011). Por lo tanto, un objetivo principal del tratamiento en familias de pacientes con esquizofrenia es reducir la emoción expresada dentro de las interacciones familiares.
12.4.3.2. Disfunción familiar. Incluso para familias con bajos niveles de emoción expresada, a menudo hay un aumento en el estrés familiar debido a los efectos secundarios de la esquizofrenia. Tener un familiar con esquizofrenia aumenta la probabilidad de un ambiente familiar disruptivo debido al manejo de los síntomas del paciente y a garantizar su seguridad mientras está en casa (Friedrich et al., 2015). Debido a la gravedad de los síntomas, las familias con un ser querido diagnosticado con esquizofrenia suelen reportar más conflictos en el hogar así como más dificultades para comunicarse entre sí (Kurtz, 2015).
Principales conclusiones
Debió haber aprendido lo siguiente en esta sección:
- Las causas biológicas del espectro de esquizofrenia y otros trastornos psicóticos incluyen la genética, varias estructuras cerebrales y el eje HPA.
- Las causas psicológicas de los trastornos del espectro de esquizofrenia incluyen el modelo diátesis-estrés.
- Las causas socioculturales de los trastornos del espectro de esquizofrenia incluyen familias con alto contenido de emoción expresada y disfunción familiar.
Preguntas de revisión
- ¿Qué evidencia hay para apoyar un modelo biológico con respecto a explicar el desarrollo y mantenimiento del espectro de esquizofrenia y otros trastornos psicóticos?
- Discutir el modelo de estrés-vulnerabilidad con respecto al espectro de esquizofrenia y otros trastornos psicóticos.
- ¿Cómo explica el modelo sociocultural el mantenimiento (y recaída) de los síntomas relacionados con la esquizofrenia?



