1.4: Laringoscopia rígida, esofagoscopia y broncoscopia en adultos
- Page ID
- 125439
\( \newcommand{\vecs}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vecd}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash {#1}}} \)
\( \newcommand{\id}{\mathrm{id}}\) \( \newcommand{\Span}{\mathrm{span}}\)
( \newcommand{\kernel}{\mathrm{null}\,}\) \( \newcommand{\range}{\mathrm{range}\,}\)
\( \newcommand{\RealPart}{\mathrm{Re}}\) \( \newcommand{\ImaginaryPart}{\mathrm{Im}}\)
\( \newcommand{\Argument}{\mathrm{Arg}}\) \( \newcommand{\norm}[1]{\| #1 \|}\)
\( \newcommand{\inner}[2]{\langle #1, #2 \rangle}\)
\( \newcommand{\Span}{\mathrm{span}}\)
\( \newcommand{\id}{\mathrm{id}}\)
\( \newcommand{\Span}{\mathrm{span}}\)
\( \newcommand{\kernel}{\mathrm{null}\,}\)
\( \newcommand{\range}{\mathrm{range}\,}\)
\( \newcommand{\RealPart}{\mathrm{Re}}\)
\( \newcommand{\ImaginaryPart}{\mathrm{Im}}\)
\( \newcommand{\Argument}{\mathrm{Arg}}\)
\( \newcommand{\norm}[1]{\| #1 \|}\)
\( \newcommand{\inner}[2]{\langle #1, #2 \rangle}\)
\( \newcommand{\Span}{\mathrm{span}}\) \( \newcommand{\AA}{\unicode[.8,0]{x212B}}\)
\( \newcommand{\vectorA}[1]{\vec{#1}} % arrow\)
\( \newcommand{\vectorAt}[1]{\vec{\text{#1}}} % arrow\)
\( \newcommand{\vectorB}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vectorC}[1]{\textbf{#1}} \)
\( \newcommand{\vectorD}[1]{\overrightarrow{#1}} \)
\( \newcommand{\vectorDt}[1]{\overrightarrow{\text{#1}}} \)
\( \newcommand{\vectE}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash{\mathbf {#1}}}} \)
\( \newcommand{\vecs}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vecd}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash {#1}}} \)
ATLAS DE ACCESO ABIERTO DE Otorrinolaringología, Cirugía Operatoria de Cabeza y Cuello
LARINGOSCOPIA RÍGIDA, ESOFAGOSCOPIA Y BRONCO
Johan Fagan, Mark De Groot
La broncoscopia en adultos, la esofagoscopia rígida y la laringoscopia tanto por razones diagnósticas como terapéuticas generalmente se realizan bajo anestesia general. La panendoscopia (los 3 procedimientos) se realiza comúnmente para descartar primarias sincrónicas con cáncer de células escamosas del tracto aerodigestivo superior. Este capítulo abarca las técnicas, escollos y medidas de seguridad de estos 3 procedimientos.
Morbilidad de endoscopia rígida
Compartir la vía aérea con un anestesista requiere una estrecha comunicación y un buen entendimiento entre cirujano y anestesista.
Es sorprendente la frecuencia con la que la endoscopia rígida causa traumatismos extralaríngeos y extraesofágicos menores. Es extremadamente fácil desgarrar o perforar los delicados tejidos que recubren el tracto aerodigestivo superior; esto puede provocar sepsis cervical profunda, mediastinitis y muerte. En consecuencia, es importante que un cirujano ejerza extrema precaución y sepa cuándo abandonar, por ejemplo, un procedimiento de esofagoscopia difícil.
La lesión de la mucosa ocurre hasta en 75% de los casos y comúnmente involucra los labios o ángulos de la boca 1. Para proteger especialmente el labio inferior se debe avanzar el endoscopio sobre los dedos de la mano no dominante (Figura 1).
El trauma dental por ejemplo astillado o aflojamiento de los dientes ocurre en hasta 6.5% de las laringoscopias 1. Un paciente con incisivos superiores prominentes, caries, enfermedad periodontal, empastes dentales, implantes, coronas y huecos entre los dientes frontales (Figura 2) está particularmente en riesgo. Referir a pacientes con enfermedad dental para evaluación dental preoperatoria. Siempre use un protector dental para proteger los dientes (Figura 3). Pídale a un odontólogo que haga un protector personalizado para pacientes con dientes anormales (Figura 4) o modele uno en el quirófano a partir de láminas termoplásticas (Figuras 5a, b).

Figura 1: Protegiendo los labios con los dedos de la mano no dominante

Figura 2: Los endoscopios ejercen una presión lateral excesiva sobre los dientes a ambos lados de un hueco entre los dientes frontales

Figura 3: El protector dental se puede comprar en tiendas de deportes (Nota: ¡Los guardias se funden en el autoclave!)

Figura 4: Protector dental personalizado

Figuras 5a, b: Se puede realizar un protector dental en el quirófano con láminas termoplásticas (utilizadas para moldes de radioterapia o férulas nasales) ablandados durante 30 s en agua caliente y moldeados alrededor de los dientes superiores
Trauma de las encías: Evite el trauma en pacientes desdentados cubriendo la encía superior con un hisopo de algodón.
Columna cervical inestable, reumatoide o osteoartritis o cirugía o lesión previa de cuello: Evite lesiones espinales y neurológicas solicitando radiografías cervicales de flexión-extensión, y obtenga una opinión experta si hay alguna inquietud.
Rasgaduras mucosas de los arcos faríngeos y sulcos amigdalinguales: Estos ocurren no de manera inusual en casos de difícil acceso debido a la fuerte suspensión ascendente del laringoscopio.
Lesión lingual, glosofaríngea e hipoglosa: Se ha reportado que alteraciones menores relacionadas con el gusto ocurren en 18%, quejas subjetivas de deglución en 16% y entumecimiento parcial de la lengua en 13% de los pacientes tras laringoscopia en suspensión debido a lesión por tracción de los nervios lingual y glosofaríngeo; la duración promedio de la precipitación neurológica es de 11 (6- 34) días 2. Klussmann reportó 4 casos de lesión hipoglosa en una serie de 339 casos de laringoscopia en suspensión 1. Es más probable que ocurra con procedimientos prolongados, por ejemplo, microcirugía láser transoral para resección tumoral.
Lesión isquémica de la lengua: Con la microcirugía transoral prolongada se debe liberar intermitentemente la suspensión laríngea.
Configuración de quirófano
Una configuración típica tiene la máquina anestésica colocada a los pies del paciente o al costado del paciente para permitir el acceso sin restricciones a la cabeza; esto puede requerir extensiones para tubos anestésicos y líneas intravenosas (Figura 6).
Anestesia
Los principales desafíos anestésicos son intubar una vía aérea difícil (tumor, trismo, estridor, sangrado etc.), permitir que el cirujano trabaje en el espacio confinado de la laringe y la faringe, y permitir el acceso a la tráquea y al árbol bronquial.

Figura 6: Configuración típica de quirófano con anestesista al pie de la cama
Es crucial que el cirujano examine la vía aérea superior del paciente preoperatoriamente para advertir al anestesista sobre las distorsiones anatómicas, y que haya acuerdo entre cirujano y anestesista sobre cómo mantener la vía aérea del paciente.
La vía aérea se puede mantener de varias maneras
- Intubación endotraqueal nasal u oral con un tubo pequeño (6 mm de diámetro interno) (preferencia de los autores)
- Ventilación intermitente por chorro
- Extubación intermitente con endoscopia en intervalos apnoeicos
- Vía aérea abierta
- Respiración espontánea de gases anestésicos administrados a través del puerto de succión del laringoscopio (Figura 9)
- Anestesia intravenosa
- Traqueotomía
El cirujano debe permanecer al lado del paciente desde el momento de la inducción hasta que el paciente haya sido extubado y esté respirando libremente. Los instrumentos de laringoscopia, la fuente de luz, el cable de luz y la succión deben estar a la mano en caso de que el anestesista no pueda intubar la laringe debido a un mal acceso o sangrado. Ocasionalmente el cirujano puede utilizar el laringoscopio Macintosh del anestesista para obtener una vista panorámica para visualizar una lesión, para extraer cuerpos extraños de la faringe o laringe, o para dirigir el broncoscopio hacia la laringe (Figura 7).

Figura 7: A la izquierda se encuentra un laringoscopio Macintosh con una gama de cuchillas de laringoscopio. A la derecha hay un laringoscopio con una punta flexible ajustable a través de 70° para elevar la epiglotis y mejorar la visión de las cuerdas vocales; la palanca junto al mango controla la angulación de la punta
Los laringoscopios fibroópticos proyectan la imagen de la laringe sobre una pequeña pantalla y pueden mejorar el acceso con intubaciones difíciles (Figuras 8a, b).


Figuras 8a, b: Laringoscopios de fibra óptica
Otra opción es intubar a un paciente sobre un broncoscopio de fibra óptica. Esto se hace ya sea con el paciente despierto y la vía aérea superior anestesiada con agentes tópicos, o en un paciente cuya vía aérea se puede mantener con ventilación con máscara. Se hace avanzar un broncoscopio flexible a través del tubo endotraqueal; la punta del broncoscopio se hace avanzar hacia la laringe y la tráquea y el tubo endotraqueal se pasa sobre el broncoscopio (Figura 9).

Figura 9: Broncoscopio que sobresale del extremo del tubo endotraqueal
Cuando se prevea que se puede requerir una traqueostomía de emergencia para una intubación difícil, entonces el cirujano debe anestesiar la piel, los tejidos subcutáneos y la tráquea con anestesia local y vasoconstrictor, tener lista la traqueotomía y frote y bata antes se inicia la anestesia general.
Laringoscopia directa
Instrumentación
Para visualizar toda la laringe y faringe se requiere una gama de laringoscopios (Figura 10). Emplear el laringoscopio más grande para maximizar la exposición. Se utilizan laringoscopios más grandes para acceder a las lesiones endolaríngeas, traqueales superiores e hipofaríngeas; los laringoscopios de menor diámetro proporcionan acceso para exposiciones difíciles, por ejemplo, la comisura anterior de la laringe, subglotis y tráquea superior (Figura 10). La luz es entregada por una fuente de luz y se transmite a través de un cable de luz de fibra óptica a un portador de luz que se une al alcance (Figuras 11, 12a, b). El portador de luz se inserta en una ranura en el interior del laringoscopio (Figura 12a) o se sujeta al laringoscopio (elección del autor ya que es más robusto) (Figura 12b). Para realizar la microcirugía se suspende el laringoscopio en una posición fija con un soporte de laringoscopio (Figuras 12, 13).
La pieza de pecho del soporte se apoya sobre una tabla de plástico/madera en el cofre para distribuir la presión sobre la pared torácica; alternativamente, se puede usar un soporte de laringoscopio con una placa de soporte ajustable que está unida al costado de la mesa de operaciones para evitar que la presión sea aplicado al pecho (Figura 14).
Cuando se emplea láser CO 2, se utilizan laringoscopios con acabados mate para evitar que el rayo láser se desvíe del metal (Figura 15).
Los laringoscopios distensores se utilizan para resecar tumores en la hipofaringe, la laringe supraglótica y la base de la lengua con láser de CO 2 (Figuras 16, 17).
Se utiliza un diverticuloscopio Weerda para la divertilostomía endoscópica de divertículos de Zenker y para resecar carcinoma de hipofaringe con láser de CO 2 que se extiende hasta el esófago superior (Figura 18).

Figura 10: Rango de laringoscopios; tubo de nota en el lado del segundo alcance para conectar gases anestésicos para ventilación espontánea

Figura 11: Fuente de luz y cable

Figuras 12 a, b: Portadores de guía de luz de fibra óptica

Figuras 13: Soporte para laringoscopio
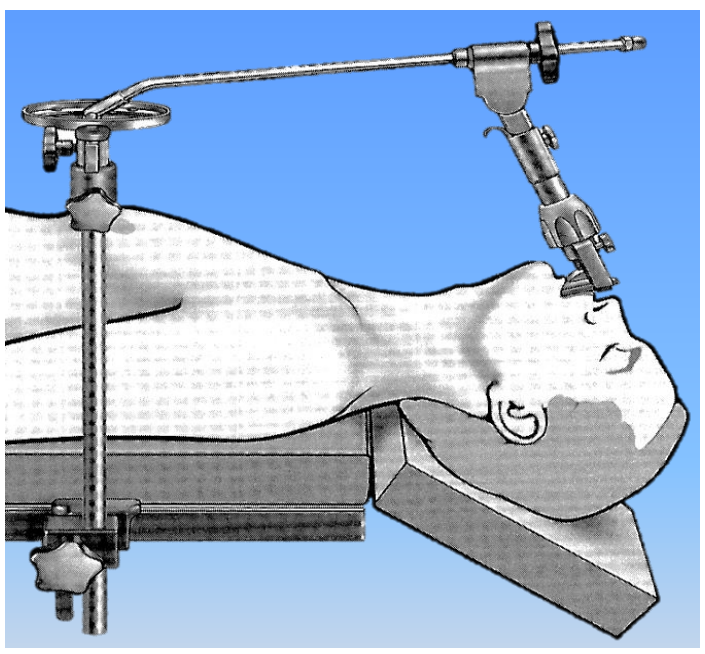
Figura 14: Laringoscopio suspendido en un soporte de laringoscopio con placa de soporte ajustable que se fija al costado de la mesa de operaciones (Karl Storz)

Figura 15: Laringoscopios de color negro mate utilizados para la cirugía láser de CO 2

Figura 16: Laringofaringoscopio de distensión para resecar lesiones en la hipofaringe y laringe supraglótica

Figura 17: Orofaringoscopio de distensión utilizado para resecar tumores de la base de la lengua, vallécula y epiglotis lingual con láser de CO2; anotar los colgajos laterales que mantienen el tubo endotraqueal y los tejidos blandos fuera del campo quirúrgico

Figura 18: Diverticuloscopio Weerda
Técnica de laringoscopia
- Colocar al paciente en posición supina
- Asegurar que la parte posterior de la cabeza esté bien apoyada en la mesa de operaciones (especialmente en pacientes ancianos con extensión limitada del cuello)
- Elevar la cabeza y flexionar el cuello para permitir una mejor exposición para la laringoscopia y reducir la presión del laringoscopio sobre las paredes orofaríngeas
- Siéntate en la cabecera de la mesa y ajusta la mesa a una altura cómoda
- Seleccione el laringoscopio apropiado (el más grande que probablemente sea adecuado)
- Aplicar gel acuoso al laringoscopio
- Cubra los dientes superiores con un protector dental (hisopo de algodón si está desdentado)
- Inserte el laringoscopio, protegiendo los labios de lesiones con los dedos de la mano no dominante (Figura 19)

Figura 19: Proteger los labios y dientes con dedos de mano no dominante
- Mantener en la línea media mientras avanza el laringoscopio e identificar secuencialmente la base de la lengua, vallécula, epiglotis, pared faríngea posterior y aritenoides
- Identificar el tubo endotraqueal; manteniendo el tubo en vista posteriormente, avanzar la punta del endoscopio hasta que las cuerdas vocales entren a la vista
- Inspeccionar inicialmente el tracto aerodigestivo superior no involucrado por el tumor para evitar traumatizar el tumor y oscurecer el campo con sangre
- Inspeccionar completamente la laringe moviendo la punta del endoscopio y moviendo la laringe con la mano no dominante colocada externamente en el cuello (Figura 20)

Figura 20: Vista de laringe
- Inspeccionar la parte posterior de la laringe dirigiendo la punta del endoscopio detrás del tubo endotraqueal
- La subglotis puede ser inspeccionada pasando una varilla de Hopkin a través del laringoscopio
- Tenga especial cuidado de no pasar por alto la patología en la superficie laríngea de la epiglotis (puede ser difícil de ver) presionando la laringe con la mano no dominante mientras se retrae lentamente el laringoscopio
- Inspeccionar las fosas piriformes y las regiones postcricoides de la hipofaringe
- Inspeccionar las valeculas y la base de la lengua
- Proceder a la esofagoscopia y broncoscopia antes de tomar biopsias tisulares de patología laríngea o hipofaríngea para evitar que el campo se oscurezca con sangre
- Biopía de un tumor sospechoso con fórceps largos tipo Blakeley (Figura 21); el uso de microinstrumentos puede producir especímenes que son demasiado pequeños y hacer que un patólogo subestime un cáncer invasivo
- El sangrado por traumatismo mucoso o biopsias se asienta espontáneamente; muy raramente se requiere hemostasia con gasas empapadas de adrenalina o con cauterización
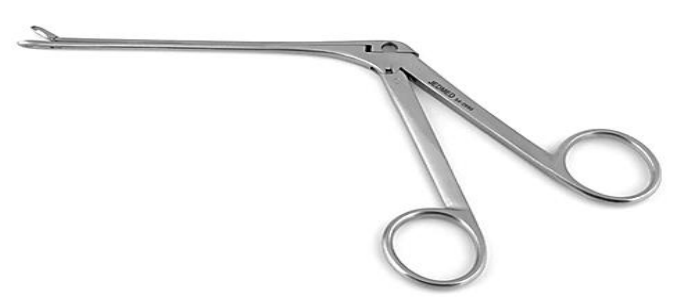
Figura 21: Pinzas Blakesley
Esofagoscopia rígida
El esófago puede ser examinado por esofagoscopia flexible (transoral o transnasal) o rígida. En la práctica mundial, la mayoría de los exámenes de diagnóstico generalmente se realizan mediante endoscopia flexible (generalmente un gastroscopio flexible) donde hay equipos disponibles. Ofrece la ventaja de desempeño bajo anestesia tópica con sedación intravenosa evitando así la anestesia general. Da una inspección superior y permite una endoscopia completa de toda la longitud del esófago incluyendo la unión esofagogástrica. Además, evita muchos de los peligros inherentes que implica la esofagoscopia rígida. Muchos procedimientos terapéuticos como la dilatación esofágica y la colocación de stent implican la adición de imágenes radiológicas. Por el contrario, ciertos procedimientos terapéuticos como la extracción de cuerpos extraños pueden lograrse mejor con un esofagoscopio rígido. De manera óptima, el operador debe estar familiarizado y ser competente con ambas modalidades.
En otorrinolaringología, la mayor parte de la patología se localiza en el esófago cervical, donde el uso de alcances cortos rígidos es adecuado y conveniente cuando se combina con otros procedimientos. Para el esófago medio y distal, la endoscopia flexible tiene una clara ventaja.
Anatomía endoscópica
El esófago es un tubo muscular de 25 cm de largo revestido por un delicado epitelio escamoso estratificado no queratinizado que atraviesa el cuello, mediastino superior y posterior. En el cuello se localiza inmediatamente detrás de la tráquea y anterior a la fascia prevertebral, y las vértebras cervicales 6ª - 8ª; lateralmente se encuentran los contenidos de las vainas carótidas y los lóbulos tiroideos. En el mediastino superior se desvía ligeramente hacia la izquierda antes de regresar a la línea media (Figura 22). Pasa por detrás del arco aórtico y a la derecha de la aorta descendente hasta llegar al mediastino inferior donde pasa anterior y ligeramente a la izquierda de la aorta antes de atravesar el diafragma (Figura 22). Anteriormente colinda con tráquea, arteria pulmonar derecha, bronquio principal izquierdo, pericardio, aurícula izquierda y diafragma. Posteriormente se relaciona con las vértebras, la parte torácica de la aorta y el diafragma.
Tres puntos de compresión externa son visibles en la esofagoscopia, es decir, arco aórtico, bronquio principal izquierdo y diafragma (Figura 22). El bronquio principal izquierdo cruza el esófago anteriormente y lo sangra por debajo del arco aórtico (Figura 23).
La patología observada en la esofagoscopia rígida se registra como su distancia a los incisivos superiores (Figura 22, Cuadro 1). Las marcas de distancia están grabadas en el exterior de los alcances (Figuras 22, 24).

Figura 22: Relaciones anatómicas del esófago y distancias de incisivos superiores
(adaptado de http://training.seer.cancer.gov /ugi/anatomy/esophagus.html)

Figura 23: Indentación por bronquio principal izquierdo en pared anterior del esófago

Tabla 1: Mediciones del esófago
Instrumentación
El diseño básico del esofagoscopio rígido se remonta a más de un siglo. En su forma más cruda es un tubo hueco con una luz en el extremo. Muchas variantes son de uso común dando fe de su naturaleza casi indestructible. Evolution incorpora guías de onda de fibra óptica y lentes prismáticas (Figura 24).

Figura 24: Selección de diversos tipos de esofagoscopios en uso
Los diseños más modernos tienen bordes biselados lisos y guías de onda prismáticas para maximizar el tamaño de los canales de trabajo (Figuras 25, 26). Debido a que los otorrinolaringólogos generalmente se ocupan de la patología en el esófago cervical y superior/torácico superior, suele ser adecuado un alcance rígido de 25 cm (Figuras 25, 26).

Figura 25: Esofoscopio rígido (25 cm)

Figura 26: El portador de luz se inserta en una ranura en el costado del esofagoscopio
Utilizar únicamente un alcance más largo para la patología localizada en el esófago distal. Use un telescopio con un extremo biselado, liso y redondeado. Hay disponibles endoscopios de tamaño adulto y pediátrico; seleccione un tamaño más grande si es posible ya que transmite más luz, se puede ver mejor y es menos probable que perfore la pared esofágica.
Indicaciones
Algunas de las indicaciones enumeradas a continuación pueden abordarse mediante esofagoscopia flexible. Las limitaciones de la endoscopia flexible son examinar la región postcricoidea y el esfínter esofágico superior, ya que estas áreas no pueden ser insufladas con aire. Las indicaciones incluyen:
- Excluir 2º primarios en pacientes con carcinomas de células escamosas del tracto aerodigestivo superior
- Quitar cuerpos extraños
- Tumores de biopsia, dilatación o stent
- Determinar la extensión distal del carcinoma hipofaríngeo y esofágico
- Estenosis dilatadas
- Excluir perforaciones traumáticas con lesión penetrante del cuello
- Inyectar varices esofágicas
Evaluación preoperatoria
Una buena historia puede alertar al cirujano sobre la posibilidad de una bolsa faríngea que se perfora fácilmente ya que el esofagoscopio entra naturalmente en una bolsa. La radiografía de tórax se realiza para excluir un esófago desviado y un aneurisma aórtico. En pacientes con disfagia, un esofagograma de contraste sirve como hoja de ruta para el endoscopista.
Técnica de esofagoscopia
Perforar la pared esofágica con un esofagoscopio rígido es un evento potencialmente mortal. Por lo tanto, la esofagoscopia rígida debe realizarse con extrema precaución y con un toque delicado; también requiere un juicio clínico sobre cuándo abandonar el procedimiento o solicitar asistencia pericial.
- Colocar al paciente en posición supina
- Asegurar que la parte posterior de la cabeza esté bien apoyada en la mesa de operaciones (especialmente en pacientes ancianos con extensión espinal limitada)
- El esófago proximal sigue la lordosis de la columna cervical y torácica; lleva la columna cervical en línea recta con la columna torácica elevando la cabeza (Figuras 27a, b)
- Los osteofitos prominentes pueden perjudicar el avance del endoscopio y hacer más probable traumatizar la mucosa (Figura 28)
- Siéntate en la cabecera de la mesa y ajusta la mesa a una altura cómoda
- Cubrir los dientes superiores con protector dental (hisopo de algodón si es desdentado)
- Seleccione el esofagoscopio apropiado (el más grande que probablemente sea adecuado)
- Aplicar gel acuoso al esofagoscopio
- Inserte el esofagoscopio, protegiendo los labios de lesiones con los dedos de la mano no dominante (Figura 29)

Figura 27: (a) La extensión aumenta la lordosis y la curvatura del esófago; (b) la flexión reduce la lordosis y la curvatura del esófago facilitando la esofagoscopia

Figura 28: Osteofitos C6/C7
- Utilizar el pulgar de la mano no dominante como punto de apoyo para el esofagoscopio para proteger los dientes (Figura 29)
- Manteniéndose en la línea media, avanzar el esofagoscopio e identificar la pared faríngea posterior; avanzar el endoscopio a lo largo de la pared faríngea posterior mientras permanece en la línea media
- Alternativamente, con el cuello extendido, pasar el telescopio por la esquina derecha de la boca y el piso de la boca, y seguir la pared lateral de la fosa piriforme derecha hasta su profundidad completa. Reajustar el endoscopio a la línea media engancha la laringe y elevarla anteriormente generalmente expone el cricofaríngeo

Figura 29: Utilizar el pulgar de la mano no dominante como punto de apoyo para el endoscopio
- El paso más difícil para un endoscopista inexperto es avanzar el endoscopio a través del esfínter esofágico superior (cricofaríngeo)
- La hipofaringe se estrecha hacia el esófago como un embudo con la laringe suspendida anteriormente
- El endoscopio llega a un punto muerto y la luz faríngea desaparece al llegar al esfínter cricofaríngeo
- Asegúrese de que el bisel del alcance apunte hacia arriba
- Elevar la punta del endoscopio contra la superficie posterior del cricoides con el pulgar no dominante
- Busque que aparezca el lumen esofágico mientras aplica una presión firme y firme contra el cricofaríngeo contraído
- Avanza lentamente la punta del endoscopio mientras siempre mantiene el lumen a la vista
- Considere siempre la posibilidad de una bolsa faríngea (divertículo de Zenker) que se perfora fácilmente (Figuras 30, 31)
- Una bolsa faríngea se localiza inmediatamente detrás del esfínter esofágico superior
- Encontrar la luz esofágica puede ser muy difícil
- Un endoscopio siempre entrará automáticamente en una bolsa
- Avanzar el endoscopio hacia abajo por el esófago cervical, manteniendo siempre la luz a la vista mientras avanza el endoscopio (Figura 32)
- Use una ventosa larga de metal para limpiar el contenido esofágico
- Un manguito de tubo endotraqueal fuertemente inflado puede comprimir el esófago; desinflarlo puede facilitar el paso del esofagoscopio
- Una vez que se haya pasado el esofagoscopio hasta el final, inspeccione cuidadosamente el esófago para detectar patología y trauma de la mucosa mientras se retrae lentamente el endoscopio
- Lesiones de biopsia con fórceps largos para biopsia
Complicaciones de esofagoscopia
Lágrimas/laceraciones mucosas
Los desgarros y laceraciones menores pueden ser ignorados; en caso de duda sobre la importancia clínica, instituir antibióticos y alimentación por sonda nasogástrica y monitorear cuidadosamente al paciente.

Figura 30: La barra cricofaríngea contiene músculo cricofaríngeo y separa el esófago (O) del divertículo de Zenker (ZD)

Figura 31: Bolsa faríngea y bolsa perforada

Figura 32: Esófago medio normal
Perforación esofágica
Se trata de una emergencia quirúrgica y presenta una morbilidad y mortalidad significativas, especialmente si no se reconoce y maneja con prontitud. La fuga de contenido esofágico y gástrico hacia el mediastino rápidamente conduce a mediastinitis, sepsis e insuficiencia multiorgánica. Los punteros clínicos incluyen dolor en el pecho, espalda y cuello, odinofagia, disfagia, taquicardia, taquipnea, pirexia, crepitos y signos de sepsis.
La gestión incluye:
- Nulo por boca
- Antibióticos de amplio espectro
- Estabilización hemodinámica y monitoreo intensivo
- Confirmar el diagnóstico
- Radiografía de tórax
- Golondrina gastrograffina
- Toma de decisiones sobre la necesidad de intervención quirúrgica
- Trompa nasogástrica o alimentación parenteral
- Se puede considerar el manejo conservativo/no operatorio con perforaciones altamente seleccionadas que hayan sido diagnosticadas rápidamente, principalmente del esófago cervical, en pacientes estables sin evidencia de sepsis sistémica y donde haya mínima contaminación extraesofágica
- Las opciones quirúrgicas incluyen
- Drenaje externo simple para crear una fístula controlada, permitiendo que se cure espontáneamente (solo si no hay obstrucción distal)
- Reparación primaria y drenaje externo de la contaminación extra-esofágica
- Reparación primaria con refuerzo de la reparación con colgajo pediculado de tejido blando, por ejemplo, pectoral mayor o músculo de la correa infrahioidea
- Desviación y drenaje esofágico
- Stents esofágicos
- Esofagectomía
Drenaje +/- reparación de una perforación esofágica cervical
- Palpar el cricoides ya que marca el extremo proximal del esófago cervical
- Hacer una incisión transversal en el pliegue cutáneo a nivel del cricoides, generalmente en el lado izquierdo; o una incisión a lo largo del borde anterior de esternocleidomastoideo en la parte inferior del cuello
- Elevar colgajos subplatísmicos
- Incidir la fascia a lo largo del margen anterior del esternocleidomastoide
- Reflejar el esternocleidomastoide lateralmente para exponer la vaina carotídea
- Identificar y dividir el músculo omohyoideo
- Retraer la glándula tiroides y la laringe hacia el lado contralateral
- Identificar y dividir la vena tiroidea media
- Palpar la tráquea; el esófago está inmediatamente detrás de la tráquea
- Diseccionar cuidadosamente sin rodeos detrás del esófago a lo largo del espacio retrofaríngeo
- Procure no lesionar el nervio laríngeo recurrente que se encuentra en el surco traqueoesofágico
- Drenar la sepsis diseccionando sin rodeos con un dedo detrás del esófago a lo largo de la fascia prevertebral hacia el mediastino superior
- Desbridar tejido desvitalizado
- Identificar y reparar la perforación generalmente en dos capas ya que una reparación completa de la mucosa es esencial. Una segunda capa muscularis se aproxima sobre esta. Use material de sutura absorbible para la reparación.
- Use un colgajo muscular de correa esternocleidomastoideo o infrahioideo para reforzar la reparación y drenar el área
- Si la perforación no es visible o adecuada para su reparación, entonces drene la perforación externamente +/- un colgajo muscular sobre el defecto
Eliminación de cuerpos extraños esofágicos
Los cuerpos extraños a menudo impactan en sitios de estrechamiento anatómico (esfínter esofágico superior, arco aórtico, hiato diafragmático) o patológico (divertículas, telas, estenosis, acalasia y tumores) del esófago. Un cuerpo extraño puede ser aparente en la radiografía simple o tomografía computarizada, aunque no todos son radioopacos. A menudo se requiere endoscopia por motivos clínicos incluso en el marco de radiografías negativas. Se evitan los estudios de contraste, por ejemplo, la deglución de bario, ya que pueden afectar la visualización La esofagoscopia debe realizarse lo antes posible y no retrasarse más allá de las 24 horas ya que el retraso puede ocasionar estenosis o perforaciones. Antes de pasar el alcance, el operador debe asegurarse de que esté disponible una gama adecuada de fórceps de agarre (Figura 33).

Figura 33: Pinzas de agarre para cuerpos extraños
Las piezas grandes deben agarrarse e impactarse en el extremo del alcance, eliminando el alcance y el material impactado simultáneamente. Como alternativa, el material blando se puede eliminar por partes a través del lumen del endoscopio. Evite la tentación de intentar empujar el material obstructor hacia abajo del lumen ya que esto puede complicar la extracción o causar perforación. Siempre volver a pasar el alcance más allá del sitio de la obstrucción una vez que se haya retirado el cuerpo extraño para descartar lesiones traumáticas y causas predisponentes como tumores, estenosis etc.
Los cuerpos extraños también se pueden extraer con endoscopia flexible mediante el uso de trampas y otros fórceps de agarre especialmente diseñados. Empujar un cuerpo extraño por el lumen puede ser apropiado en algunos casos si el endoscopio puede pasar primero más allá de la obstrucción para establecer la viabilidad de tal maniobra. La endoscopia flexible puede ser muy útil si las restricciones anatómicas impiden el paso de un endoscopio rígido.
Estenosis esofágicas dilatadoras
La dilatación esofágica tiene un mayor riesgo de perforación esofágica que la esofagoscopia rutinaria y debe ser realizada por un endoscopista experimentado. Está indicado para estenosis sintomáticas benignas (anastomóticas, escleroterapia, radiación, corrosivas) y malignas. La etiología debe determinarse primero por esofagografía de contraste y endoscopia. La deglución de bario proporciona una hoja de ruta de la estenosis para el endoscopista y es especialmente valiosa con estenosis largas, apretadas y complejas. La bougienage puede causar sangrado; por lo tanto, se deben detener los anticoagulantes antes del procedimiento.
Se utilizan dos métodos de dilatación: dilatadores de empuje/bougies y dilatadores de balón (Figura 34). Los dilatadores de empuje pueden ser bolitas de polivinilo, ponderadas (bolitas de caucho rellenas de mercurio/tungsteno) o guiados por alambre. Los dilatadores de polivinilo comprenden una gama de varillas de polivinilo (5-20 mm de diámetro) con puntas redondeadas y cónicas. Algunos tienen una banda radiopaca en el punto más ancho del dilatador para ayudar a la localización radiológica. Estos generalmente se pasan sobre un alambre guía que se ha pasado más allá de la obstrucción (preferiblemente al estómago) bajo imágenes de rayos X.

Figura 34: Bougie de polivinilo, bougie guiado por alambre y dilatador de balón
La cantidad de dilatación requerida viene determinada por la naturaleza de la estenosis y la cantidad de resistencia encontrada. Más bien dilatar en serie una estenosis en múltiples sesiones que dilatarla agresivamente con el riesgo asociado de causar una perforación.
Los dilatadores de balón se pasan a través de un endoscopio o son guiados por cable Los tamaños de los globos oscilan entre 6-40 mm. Sin embargo, son de un solo uso (a menos que se reutilicen para el mismo paciente) y caros.
Broncoscopia Rígida
Anatomía del árbol traqueobronquial
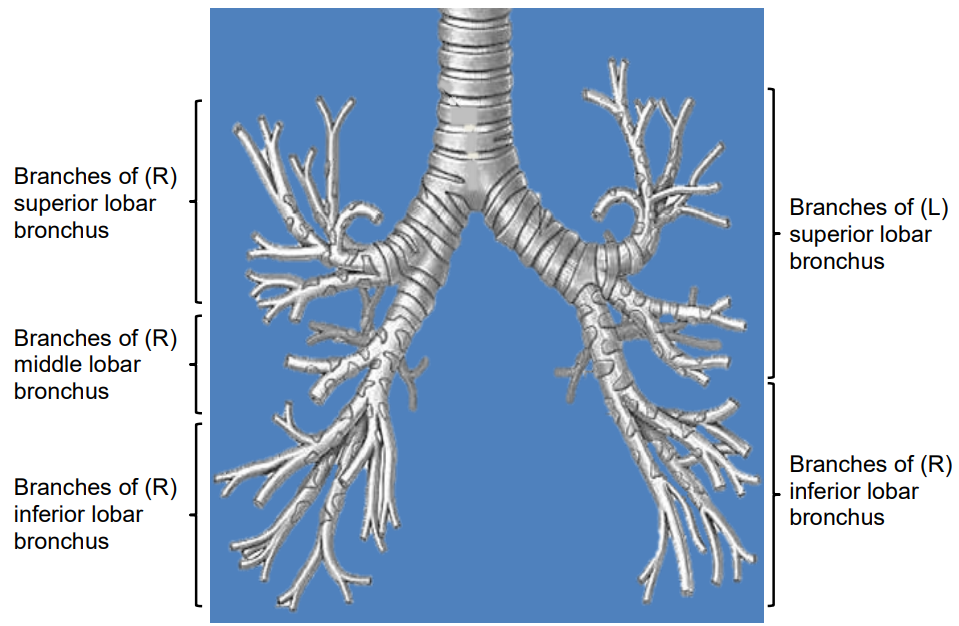
Figura 35: Anatomía del árbol bronquial
Video de YouTube de anatomía traqueobronquial
La broncoscopia flexible es la forma preferida de visualizar el árbol bronquial ya que es menos invasivo, proporciona un mejor acceso a las vías respiratorias periféricas y a los lóbulos superiores, y se puede realizar bajo anestesia local. Los broncoscopios flexibles difieren de los gastroscopios flexibles de tal manera que son más pequeños en tamaño, solo se flexionan y se extienden en un plano requiriendo que se roten para proporcionar una visualización completa. El canal de trabajo suele ser más pequeño, lo que lleva a una oclusión fácil si se usa donde hay sangrado o pus. Los fórceps de biopsia también son pequeños y pueden conducir a un muestreo superficial a menos que se tomen numerosas biopsias. Los modelos más nuevos tienen chips de cámara CCD incorporados y pueden ser aún más delgados con canales de trabajo más grandes y permiten la visualización en pantalla, así como la captura de imágenes. Los telescopios portátiles de línea delgada (Figura 36) permiten el examen transnasal de la vía aérea superior, ya sea al lado de la cama o en la sala de examen Son óptimos para un examen rápido pero tienen un uso terapéutico limitado.

Figura 36: Alcance portátil de línea delgada
El equipo de endoscopia flexible es costoso de comprar y reparar. Los alcances son delicados y uno necesita un presupuesto grande o un uso restringido muy cuidadoso para convertirlo en un enfoque rentable.
Se prefiere la broncoscopia flexible para:
Examen completo al árbol traqueabronquial distal
- Asistencia en intubación difícil
- Asistencia en traqueostomía percutánea
- Evaluación de la obstrucción dinámica de la vía aérea con ventilación espontánea
La broncoscopia rígida es particularmente beneficiosa para:
- Obstrucción aguda de la vía aérea por patología intraluminal; es un procedimiento rápido manteniendo la permeabilidad y ventilación de la vía aérea
- Patología que requiere reducción de volumen, dilatación o colocación de stent
- Extracción de cuerpos extraños
- Tamizaje para 2º primarias como parte de un procedimiento de panendoscopia
- Hemoptisis masiva
- Biopsias endobronquiales grandes
- Cirugía ablativa, es decir, mecánica, láser, electrocauterización, crioterapia
- Colocación de stent en la vía aérea por obstrucción, traqueomalacia, fístulas traqueoesofágicas
- Traqueobroncoplastia con balón
Equipo de broncoscopia rígida
Existen numerosos fabricantes de broncoscopios rígidos de alto grado. La mayoría son variaciones de una línea tubular simple con una fibra óptica o fuente de luz prismática transmitida. La selección del tipo de alcance puede ser impulsada por el propósito, ya sea por intención diagnóstica o terapéutica. El equipo básico incluye >2 tamaños de broncoscopios, cánulas de succión y una variedad de fórceps y telescopios para biopsia.
Un broncoscopio rígido es un tubo de acero inoxidable a través del cual se puede pasar un telescopio rígido (Figura 37). El extremo distal está biselado para levantar la epiglotis y pasar entre las cuerdas vocales; también se puede utilizar para extraer el tumor o para torcer el endoscopio a través de una estenosis apretada (Figura 38). Las hendiduras en la pared distal del broncoscopio permiten la ventilación del pulmón contralateral mientras se intuba uno de los bronquios principales (Figuras 37, 38). El extremo proximal del broncoscopio tiene una abertura central y puertos para acomodar una gama de accesorios, un puerto lateral para ventilación y un puerto que permite el paso de instrumentos, catéteres y guías por el endoscopio (Figura 39). Los broncoscopios vienen en diferentes longitudes y diámetros; los tamaños más utilizados en la práctica adulta tienen un diámetro externo de 6-9 mm y son de 40 cm de longitud.
Una fuente de luz está conectada por un cable de fibra óptica al portador de luz (Figura 39 A) o la luz se transmite por un haz de fibra óptica en la pared lateral del endoscopio. Se pasa un telescopio rígido de varilla Hopkins a través de la abertura central del broncoscopio (Figura 40).

Figura 37: Broncoscopio rígido

Figura 38: Punta biselada del broncoscopio; notas de ventilación en el costado del broncoscopio

Figura 39: (A) El portador de luz se conecta al cable de luz; (B) adaptador de puente para endoscopio o ocular de vidrio o adaptador de telescopio de goma (para transferencia entre endoscopio y fórceps ópticos); (C) guía de instrumento para catéter de succión flexible o cánula de ventilación por chorro; (D) adaptador para ventilador

Figura 40: Varilla Hopkins
Use un broncoscopio más grande (>6.5 mm) si es posible ya que la óptica es mejor con un telescopio más grande (5.5 mm); cuando se usa un broncoscopio de <6.0 mm se debe usar un telescopio de 2.8 mm. Para ver todas las subdivisiones bronquiales, se pasan telescopios angulados o un broncoscopio flexible por el broncoscopio rígido. O el endoscopista mira directamente a través de la lente, o se adjunta una cámara, y la imagen se proyecta sobre un monitor. Los accesorios incluyen una variedad de fórceps, tijeras, catéteres de succión, cauterización, agujas de inyección y stents (Figura 41).

Figura 41: Pinzas de agarre y ventosa larga/cánula metálica
Anestesia
- La vía aérea es compartida por el anestesista y el endoscopista; por lo tanto, la estrecha comunicación y cooperación son esenciales
- Posición supina
- Anestesia general
- La inducción es a través de sevoflurano inhalado (generalmente en estenosis crítica de las vías respiratorias) o por vía intravenosa
- Los relajantes musculares se usan comúnmente durante la inserción del broncoscopio
- Ventilación
- Ventilación asistida espontáneamente
- La ventilación por chorro supera el aumento de la resistencia de las vías respiratorias asociada con el uso de un telescopio, pero conlleva un mayor riesgo de barotrauma si se obstruye la expiración
Encontrar la laringe y las cuerdas vocales
- Seleccione el broncoscopio más grande adecuado
- Colocar la cabeza del paciente sobre una almohada y extender el cuello (posición de olfatear o intubar) (Figura 29)
- Introducir el broncoscopio en la línea media en un plano vertical al piso con el extremo largo del bisel mirando hacia arriba
- Evite traumas en los dientes superiores y labio inferior deslizando el endoscopio sobre el pulgar o use un protector dental; evite usar los dientes superiores como punto de apoyo para palancar el broncoscopio (Figura 29)
- Avanzar el alcance en la línea media e identificar la epiglotis
- Levante la epiglotis anteriormente con la punta del broncoscopio
- Identificar la entrada laríngea posterior, es decir, los aritenoides y las cuerdas vocales posteriores; esto puede ser difícil debido a la visión restringida a través del lumen estrecho del broncoscopio.
- Los consejos para simplemente encontrar la entrada laríngea incluyen:
- Inserte una varilla Hopkins en el alcance ab initio
- Elevar la epiglotis con el laringoscopio del anestesista (Figura 7)
- Primero inserte y suspenda un laringoscopio operativo (Figura 14) y pase el broncoscopio por él
- Siga el tubo endotraqueal hacia la laringe
Pasando entre las cuerdas vocales
- Retire la almohada y extienda la cabeza del paciente
- Siéntese en un taburete móvil y ajuste la mesa de operaciones a una altura cómoda
- Gire el broncoscopio en el sentido de las agujas del reloj 90 o manteniendo el borde más largo del bisel hacia el lado derecho
- Avanza el telescopio con la punta del bisel dirigida entre las cuerdas vocales y desliza el borde más corto del bisel contra la cuerda vocal izquierda
- Evite traumatizar el cordón derecho con la punta del bisel
Pasando por la tráquea y entrando en los bronquios principales
- Gire el alcance hacia atrás 90°
- Avanzó en la tráquea inferior
- Identificar la carina (Figura 42)

Figura 42: Carina y bronquios principales
Para ingresar a cualquiera de los sistemas bronquiales, gire la cabeza del paciente hacia el hombro contralateral y avance el endoscopio. Las vías respiratorias segmentarias son difíciles de examinar a menos que se pase un telescopio en ángulo o un broncoscopio flexible a través del broncoscopio rígido.
Árbol bronquial izquierdo
- Mueve el broncoscopio hacia la esquina derecha de la boca
- Gire la cabeza del paciente hacia el lado derecho
- Avanzar el endoscopio por el bronquio principal izquierdo
- Los bronquios lingulares y del lóbulo inferior se ven fácilmente
- Pasar un telescopio o endoscopio flexible a través del broncoscopio para visualizar bronquios segmentarios y subsegmentarios
- Un aneurisma de arco aórtico es una contraindicación para pasar un broncoscopio rígido por el bronquio principal izquierdo
Árbol bronquial derecho
- Transferir el broncoscopio a la esquina izquierda de la boca
- Gire la cabeza del paciente hacia la izquierda
- Avanzar el endoscopio por el bronquio principal derecho
- El bronquio principal derecho, el bronquio intermedio y el lóbulo inferior se ven con relativa facilidad
- Para examinar el orificio colocado anteriormente hacia el lóbulo medio, es posible que sea necesario extender la cabeza del paciente
- Pasar un telescopio o endoscopio flexible a través del broncoscopio para visualizar los bronquios segmentarios y subsegmentarios
La salida de la vía aérea
Reexaminar cuidadosamente la vía aérea mientras se retira suavemente el broncoscopio
Referencias
- Klussmann JP, Knoedgen R, Wittekindt C, Damm M, Eckel HE. Complicaciones de la laringoscopia en suspensión. Ann Otol Rhinol Laringol. 2002 Nov; 111 (11) :972-6
- Rosen CA, Andrade Filho PA, Scheffel L, Buckmire R. Complicaciones orofaríngeas de la laringoscopia en suspensión: un estudio prospectivo. Laringoscopio. 2005 115 (9) :1681-4
- Daniel P Raymond DP, Jones C, MD Manejo quirúrgico de la perforación esofágica: http://www.uptodate.com/contents/surgical -manejo-de-perforación-esofágica
Editor y Autor
Johan Fagan MBChB, FCS (ORL), MMed
Profesor y Presidente
División de Otorrinolaringología
Universidad de Ciudad del
Cabo Town, Sudáfrica
johannes.fagan@uct.ac.za
Autor
Mark de Groot MD, FRCSC Cirujano
torácico
Vincent Palotti Hospital
Pinelands, Ciudad del Cabo Sudáfrica
kmdegroot@icloud.com

El Atlas de Acceso Abierto de Otorrinolaringología, Cirugía Operativa de Cabeza y Cuello por Johan Fagan (Editor) johannes.fagan@uct.ac.za está bajo una Licencia Creative Commons Atribución - No Comercial 3.0 Unported



