3.14: Cirugía para Estenosis de Apertura Piriforme Congénita
- Page ID
- 125629
\( \newcommand{\vecs}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vecd}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash {#1}}} \)
\( \newcommand{\id}{\mathrm{id}}\) \( \newcommand{\Span}{\mathrm{span}}\)
( \newcommand{\kernel}{\mathrm{null}\,}\) \( \newcommand{\range}{\mathrm{range}\,}\)
\( \newcommand{\RealPart}{\mathrm{Re}}\) \( \newcommand{\ImaginaryPart}{\mathrm{Im}}\)
\( \newcommand{\Argument}{\mathrm{Arg}}\) \( \newcommand{\norm}[1]{\| #1 \|}\)
\( \newcommand{\inner}[2]{\langle #1, #2 \rangle}\)
\( \newcommand{\Span}{\mathrm{span}}\)
\( \newcommand{\id}{\mathrm{id}}\)
\( \newcommand{\Span}{\mathrm{span}}\)
\( \newcommand{\kernel}{\mathrm{null}\,}\)
\( \newcommand{\range}{\mathrm{range}\,}\)
\( \newcommand{\RealPart}{\mathrm{Re}}\)
\( \newcommand{\ImaginaryPart}{\mathrm{Im}}\)
\( \newcommand{\Argument}{\mathrm{Arg}}\)
\( \newcommand{\norm}[1]{\| #1 \|}\)
\( \newcommand{\inner}[2]{\langle #1, #2 \rangle}\)
\( \newcommand{\Span}{\mathrm{span}}\) \( \newcommand{\AA}{\unicode[.8,0]{x212B}}\)
\( \newcommand{\vectorA}[1]{\vec{#1}} % arrow\)
\( \newcommand{\vectorAt}[1]{\vec{\text{#1}}} % arrow\)
\( \newcommand{\vectorB}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vectorC}[1]{\textbf{#1}} \)
\( \newcommand{\vectorD}[1]{\overrightarrow{#1}} \)
\( \newcommand{\vectorDt}[1]{\overrightarrow{\text{#1}}} \)
\( \newcommand{\vectE}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash{\mathbf {#1}}}} \)
\( \newcommand{\vecs}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vecd}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash {#1}}} \)
ATLAS DE ACCESO ABIERTO DE Otorrinolaringología, Cirugía Operatoria de Cabeza y Cuello
CIRUGÍA PARA LA ESTENOSIS CONGÉNITA DE APERTURA PIRIFORME NASAL (CNPAS)
John Wood, Graeme Van Der Meer

Figura 1: La TC axial demuestra estenosis de apertura piriforme (arriba) en contraste con la atresia coanal bilateral (abajo)
La estenosis congénita de apertura piriforme nasal (CNPAS) es una afección muy rara del recién nacido, en la que la apertura piriforme nasal se estrecha por el sobrecrecimiento óseo del proceso nasal del maxilar superior (Figura 1). Como punto más estrecho de la vía aérea nasal, un pequeño cambio en su diámetro puede aumentar significativamente la resistencia de la vía aérea nasal. Como los bebés son respiradores nasales obligados durante los primeros tres meses de vida (o más si son prematuros), tal aumento de la resistencia de las vías respiratorias causa obstrucción funcional de las vías respiratorias y dificultad respiratoria.
Mientras que 1 de cada 5000 nacimientos tiene alguna forma de obstrucción congénita de la vía aérea nasal, la mayoría es atresia coanal. El diagnóstico diferencial incluye masas de cavidad nasal, dacriocistocoeles, desviaciones septales severas y CNPAS.
Embriología
El paladar se desarrolla a partir de 3 estructuras: el paladar primario que forma el paladar duro anterior a la fosa incisiva; y 2 placas laterales de excrecencias de las prominencias maxilares. El CNPAS puede explicarse por una deficiencia de la prominencia nasal medial fusionada, con posterior desarrollo defectuoso de un pequeño paladar primario triangular, a menudo incisivos anormales, y una cavidad nasal estrecha. Durante la octava semana de gestación, la osificación maxilar comienza desde los centros de crecimiento por encima de los dientes caninos. Se ha sugerido que la sobreosificación del proceso nasal del maxilar superior puede ser la responsable, o puede deberse al crecimiento hipoplásico del paladar primario, lo que sugiere que una disostosis local del maxilar superior con sobrecrecimiento óseo es la anomalía, más que la “recanalización fallida” de la cavidad nasal.
También pueden ocurrir anomalías asociadas en la línea media, e incluso pueden considerarse una forma menor de holoprosencefalia (un espectro de defectos o malformaciones del cerebro y la cara en las que el prosencéfalo no se desarrolla en 2 hemisferios). Pueden presentarse anomalías como microcefalia, hipoplasia del cuerpo calloso o bulbos olfativos. Las anomalías faciales pueden incluir anomalías oculares, hipotelorismo y anomalías dentales. Lo más grave es la ocurrencia de disfunción hipofisaria, que ocurre en 15 a 25% de los pacientes. Después del análisis de sangre inicial, se recomienda el monitoreo clínico durante al menos 12 meses, con un crecimiento pobre o lento al año, un predictor positivo que requiere más investigación.
Diagnóstico
Historia y Examen
El CNPAS presenta como otras causas de obstrucción de la vía aérea nasal con cianosis cíclica, dificultad respiratoria, dificultades de alimentación y fracaso para prosperar. La falta de paso de una trompa nasogástrica sugiere atresia coanal o CNPAS, siendo la diferencia el nivel de obstrucción. La obstrucción dentro del 1 o 1 cm es típica del CNPAS, mientras que la obstrucción más allá de los 3 cm es más probable que signifique atresia coanal. La atresia coanal bilateral generalmente se diagnostica muy temprano, pero el diagnóstico de CNPAS puede retrasarse. Algunos síndromes craneofaciales, por ejemplo, el síndrome de Crouzon pueden presentarse con signos y síntomas similares, pero tienen estenosis que afectan a toda la longitud de la nariz. No son susceptibles de corrección quirúrgica y se debe ofrecer una traqueostomía en su lugar.
El examen de la cavidad nasal con un nasendoscopio debe generar un alto grado de sospecha, especialmente cuando no se puede pasar el endoscopio a la nariz. El examen de la cavidad oral puede revelar una ausencia de frenillo del labio superior y puede indicar la presencia de un síndrome de incisivo central maxilar mediano solitario (SMMCI). Como manifestación de holoprosencefalia, debe impulsar la investigación de otras anomalías de la línea media del cerebro, los huesos craneales y el maxilar superior. En consecuencia, no pasar un catéter de 5 Fr o endoscopio de 1.9mm a través del tercio anterior de la nariz debería propiciar una mayor investigación.
Investigaciones

Figura 2: Tomografía axial que demuestra medición de 5 mm de estenosis de apertura piriforme
Cuando se sospecha CNPAS, una tomografía computarizada craneofacial con cortes de 2 mm confirmará el diagnóstico. Un estudio reportó que el ancho promedio de la abertura piriforme en el CNPAS fue de 8.5 mm, en comparación con 16.9 mm en un grupo control 1. Una apertura piriforme >11 mm en un lactante a término se considera diagnóstico de CNPAS (Figuras 1, 2). Sin embargo, esta medición no determina la necesidad de intervención quirúrgica, ya que esto dependería de la presentación clínica.
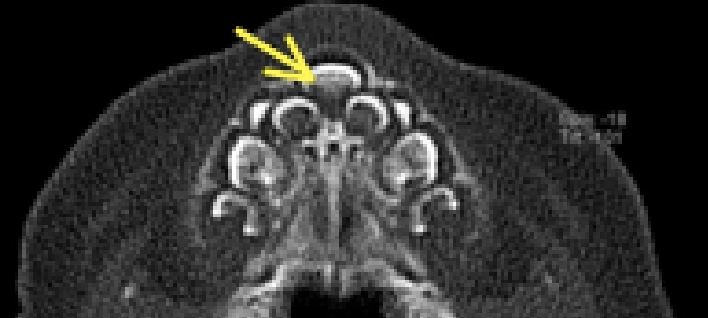
Figura 3: Tomografía axial que demuestra un incisivo central maxilar mediano solitario

Figura 4: Incisivo central maxilar mediano
También se deben revisar otras características radiológicas, incluyendo la presencia de una cresta ósea de línea media en la parte inferior del paladar duro, y particularmente la presencia de un incisivo central maxilar mediano solitario (Figuras 3, 4). La presencia de este último es una indicación para resonancia magnética y análisis cromosómico si está disponible.
Gerencia
Inmediata

Figura 5: Vía aérea oral asegurada con cinta

Figura 6: Maniquí estándar con la punta cortada

Figura 7: Vía aérea orofaríngea de Guedel
El bebé puede presentarse con diversos grados de dificultad respiratoria. El paciente debe ser ingresado en una unidad de cuidados intensivos neonatales con monitoreo continuo de saturación de oxígeno. El sufrimiento significativo puede requerir una vía aérea oral, como se usa en recién nacidos con atresia coanal bilateral (Figura 5). Una vía aérea oral es generalmente adecuada para asegurar temporalmente una vía aérea. Otras opciones incluyen oxígeno de alto flujo administrado a través de dientes nasales, un pezón McGovern, una tetina estándar con biberón o maniquí con la punta cortada (Figura 6), o una vía aérea orofaríngea de Guedel (Figura 7).
La alimentación se puede establecer a través de una sonda orogástrica hasta lograr la permeabilidad nasal.
Se debe consultar a neonatólogos, genetistas, otorrinolaringólogos pediátricos y pediatras.
Conservador
El manejo conservador es la primera línea de tratamiento para el CNPAS para permitir que el bebé crezca más allá de los 3 meses de edad de respiración nasal obligada y potencialmente evitar la cirugía. Las medidas pueden incluir irrigación nasal con solución salina, descongestionantes nasales, gotas de xilometazolina a corto plazo o gotas intranasales de dexametasona. Los niños que responden al tratamiento conservador deben ser monitoreados de cerca después del alta hospitalaria por episodios apneicos, cianosis, trastornos respiratorios del sueño, infecciones respiratorias y crecimiento deficiente.
El manejo conservador fallido generalmente se declara dentro de las primeras 3 semanas de tratamiento. Dichos niños requieren cirugía al final del primer mes.
Indicaciones para cirugía
La cirugía está indicada si falla el manejo conservador. Las indicaciones para la intervención quirúrgica incluyen
- Episodios apneicos
- cianosis
- crecimiento pobre
- fracaso para prosperar
- incapacidad para destetar de la asistencia de las vías respiratorias
Predecir el fracaso del manejo conservador es difícil. Un estudio encontró que una medida de apertura piriforme de <5.7 mm tuvo una sensibilidad y especificidad de 88% para predecir la intervención quirúrgica 2. Es importante señalar que estudios han sugerido que a menudo puede no haber correlación con la circunferencia de la entrada nasal, enfatizando que cada bebé tiene una capacidad diferente para recuperarse de la obstrucción de las vías respiratorias.
Opciones quirúrgicas
El abordaje sublabial es el más común, ya que permite la perforación lateral del proceso nasal del maxilar superior. Esta técnica se describe a continuación. La colocación de stents nasales postoperatorios es la norma, aunque la duración óptima de la colocación de stent es un tema de debate.
También se ha utilizado la dilatación con balón 3. Se infla un balón de vía aérea de 7 mm a una presión de 10 atmósferas durante 5 minutos, con posterior colocación de stent nasal con vía aérea nasofaríngea de 14 Fr. Esto proporcionó una vía aérea nasal satisfactoria a los 1, 2 y 12 meses sin que se requirieran más procedimientos. Aunque solo se reporte un caso, esta técnica puede proporcionar, en el peor de los casos, una medida de temporización hasta que se busque más equipo y experiencia según se requiera.
Técnica quirúrgica
- Se utiliza un enfoque sublabial
- El procedimiento se realiza bajo anestesia general con el bebé intubado transoralmente
- Asegure el tubo endotraqueal en una posición que permita un buen acceso a la cavidad oral
- Se puede usar un anillo de cabeza y un rollo de hombro
- Drapeado para proteger los ojos, dejando la nariz, la mitad de la cara y la boca accesibles
- Preparar la nariz con apósito neuroquirúrgico empapado en descongestionante nasal

Figura 8: Blanqueamiento de la mucosa alveolar tras infiltración de anestésico local
- Usando una jeringa dental, infiltrarse anestésico local (lidocaína al 1% con adrenalina 1:100 000) en el surco gingival superior y la mucosa de la abertura piriforme (Figura 8)

Figura 9: Incisión sublabial y elevación del periostio sobre el maxilar superior con elevador de Cottle
- Hacer una incisión sublabial de 1.5 cm con una cuchilla de 15 hasta el hueso, teniendo cuidado de no dañar el hueso blando que recubre las yemas dentales (Figura 9)

Figura 10: Identificación de la abertura piriforme derecha, la columna nasal anterior y el proceso nasal del maxilar superior
- Diseccionar subperiostealmente para exponer la columna nasal anterior y el suelo de cada fosa nasal, permaneciendo anterior a los cornetes inferiores para evitar lesiones en el sistema nasolagrimal (Figuras 9, 10)

Figura 11: Broca de diamante grueso de 2 mm utilizada para extraer hueso del proceso nasal del maxilar
- Use un taladro de diamante grueso de 2 mm para ensanchar lateralmente la abertura piriforme (Figura 11)
- Evite taladrar en la parte inferior para evitar los brotes dentales
- Utilizar la tomografía computarizada como guía y el cornetado inferior como punto de referencia quirúrgico para obtener una profundidad óptima de perforación
- Continuar perforando hasta que la cavidad nasal pueda acomodar un tubo endotraqueal 3.5 bilateralmente
- Los dilatadores Liston se pueden usar una vez que se completa la perforación anterior

Figura 12: Tubo endotraqueal y dilatador Liston (16 Fr) en fosas nasales opuestas
- Al igual que en la reparación de la atresia coanal, mientras que la dilatación es importante mantener un dilatador Liston en la cavidad nasal opuesta para evitar que el tabique nasal se desplace (Figura 12)
- Reemplazar la mucosa nasal
- Algunos cirujanos recomiendan hacer una incisión liberadora en la mucosa a lo largo del piso de la nariz
- Crear stents recortando tubos endotraqueales de tamaño 3.5
- Inserte cada stent en la nariz
- Asegurar que las puntas de los stents estén en la orofaringe justo debajo del paladar blando
- Para evitar que los stents se desplacen, se pasa una sutura entre las puntas de los tubos de la siguiente manera:
- Pase un pequeño catéter de succión por cada tubo para que los catéteres sobresalgan hacia la orofaringe
- Sujete los extremos de los catéteres y hazlos avanzar fuera de la boca
- Ate una sola sutura de seda 3.0 al extremo de cada catéter

- Figura 13: Stent asegurado en cada cavidad nasal mediante una sutura de seda 3.0 enrollada alrededor del extremo posterior del tabique nasal
- Tire de los catéteres hacia atrás a lo largo de los tubos endotraqueales y fuera de la nariz, llevando las suturas con ellos (Figura 13)
- Esto enlaza la sutura de seda 3.0 alrededor del extremo posterior del tabique nasal y asegura los stents en cada cavidad nasal
- También evita la necesidad de sutura posterior de los tubos y permite la extracción de los tubos en pacientes ambulatorios simplemente cortando el nudo anterior y sacando la sutura

- Figura 14: “Puente” medio formado a partir de ETT para evitar que los stents migren y que la sutura dañe la columela
- Separar los extremos anteriores de los stents usando un trozo de tubo endotraqueal como puente y pasando la sutura a través de pequeños orificios realizados en los lados de los stents (Figura 14)
- Recortar los stents para facilitar la alimentación (especialmente si amamanta)
- Es importante medir la longitud de cada stent para permitir una succión precisa para mantener la permeabilidad de los stents
- No hay consenso en cuanto a la duración de la colocación de stents y varía de unos días a > 4 semanas. Si se extrae demasiado pronto, puede ocurrir dehiscencia tisular o reestenosis, mientras que las duraciones más largas se asocian con un mayor riesgo de lesión por presión en la nariz anterior y el tabique y formación de tejido de granulación
Cuidados postoperatorios
- Se recomienda el monitoreo en una unidad de cuidados intensivos durante 24-48 horas para asegurar la permeabilidad de las vías respiratorias nasales
- El cuidado de los stents es crítico con riego regular con solución salina y succión para mantener la permeabilidad
- La succión debe hacerse a los extremos de los tubos (medidos) para asegurar que no se produzca ningún trauma en la pared posterior de la faringe
- Use un catéter de succión el doble del tamaño del ETT, por ejemplo, un catéter de 7 Fr para un ETT
- Una vez retirados los stents, use descongestionantes nasales junto con gotas salinas normales para minimizar el edema y la formación de costras. Los corticosteroides intranasales como la fluticasona se pueden usar en las semanas siguientes
Complicaciones
- Tenga cuidado intraoperatoriamente para prevenir lesiones en la mucosa nasal, yemas dentales, conductos nasolagrimales y cornetes inferiores
- Inspeccione diariamente la fosa nasal para detectar signos de áreas de presión de los stents
- Las dificultades de alimentación no son infrecuentes, incluso con una permeabilidad nasal adecuada
- La reestenosis de la abertura piriforme no es infrecuente y se debe verificar si los síntomas reaparecen
Seguimiento a largo plazo
La atención a largo plazo debe involucrar a un pediatra general. Considerar las dificultades de la vía aérea y la alimentación, en particular requiriendo readmisión Si se presentan signos de reestenosis y son sintomáticos, entonces se puede requerir una reexpansión, por ejemplo, con un balón o un dilatador Liston, ya que en su mayoría es una estenosis de tejido blando.
Si se ha observado deficiencia hipofisaria, entonces se requiere un seguimiento endocrinológico a largo plazo.
Referencias
- Belden CJ, Mancuso AA, Schmalfuss I M. CT características de la estenosis congénita de apertura piriforme nasal: experiencia inicial. Radiología 213, 1999; 495- 501
- Wormald R, Hinton-Bayre A, Bumbak P et al. La estenosis congénita de apertura piriforme nasal de 5,7 mm o menos se asocia con intervención quirúrgica: una serie de casos agrupados. Int J Ped Otorrinolaringol. 2015; 79 (11) 1802-5
- Gungor AA, Reiersen DA. Dilatación con balón para estenosis congénita de apertura piriforme nasal (CNPAS): una técnica conservadora novedosa. Am J Otorrinolaringol. 2014; 35 (3) 439-42
Autores
John Wood FRACS, MBBS, MSURG, BSOCSci (Hons) BA (Hons) Becario de ORL
pediátrico
Starship Children's Health
Grafton, Auckland, Nueva Zelanda
drjmwood@gmail.com
Graeme Van Der Meer
MBChb MMed (ENT) Consultor de ORL
pediátrico
Starship Children's Health
Grafton, Auckland, Nueva Zelanda
graemevdm@gmail.com
Editor de Sección Pediátrica
Nico Jonas MBChb, FCORL, MMed Consultor de ORL
pediátrico
Addenbrookes Hospital
Cambridge University Hospital NHS
Foundation Trust
Cambridge, Reino Unido
nicojonas@gmail.com
Editor
Johan Fagan MBChB, FCORL, MMed
Profesor y Presidente
División de Otorrinolaringología
Universidad de Ciudad del
Cabo Ciudad del Cabo, Sudáfrica
johannes.fagan@uct.ac.za


