20.1: Estructura y Función de los Vasos Sanguíneos
- Page ID
- 123175
\( \newcommand{\vecs}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vecd}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash {#1}}} \)
\( \newcommand{\id}{\mathrm{id}}\) \( \newcommand{\Span}{\mathrm{span}}\)
( \newcommand{\kernel}{\mathrm{null}\,}\) \( \newcommand{\range}{\mathrm{range}\,}\)
\( \newcommand{\RealPart}{\mathrm{Re}}\) \( \newcommand{\ImaginaryPart}{\mathrm{Im}}\)
\( \newcommand{\Argument}{\mathrm{Arg}}\) \( \newcommand{\norm}[1]{\| #1 \|}\)
\( \newcommand{\inner}[2]{\langle #1, #2 \rangle}\)
\( \newcommand{\Span}{\mathrm{span}}\)
\( \newcommand{\id}{\mathrm{id}}\)
\( \newcommand{\Span}{\mathrm{span}}\)
\( \newcommand{\kernel}{\mathrm{null}\,}\)
\( \newcommand{\range}{\mathrm{range}\,}\)
\( \newcommand{\RealPart}{\mathrm{Re}}\)
\( \newcommand{\ImaginaryPart}{\mathrm{Im}}\)
\( \newcommand{\Argument}{\mathrm{Arg}}\)
\( \newcommand{\norm}[1]{\| #1 \|}\)
\( \newcommand{\inner}[2]{\langle #1, #2 \rangle}\)
\( \newcommand{\Span}{\mathrm{span}}\) \( \newcommand{\AA}{\unicode[.8,0]{x212B}}\)
\( \newcommand{\vectorA}[1]{\vec{#1}} % arrow\)
\( \newcommand{\vectorAt}[1]{\vec{\text{#1}}} % arrow\)
\( \newcommand{\vectorB}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vectorC}[1]{\textbf{#1}} \)
\( \newcommand{\vectorD}[1]{\overrightarrow{#1}} \)
\( \newcommand{\vectorDt}[1]{\overrightarrow{\text{#1}}} \)
\( \newcommand{\vectE}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash{\mathbf {#1}}}} \)
\( \newcommand{\vecs}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vecd}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash {#1}}} \)
\(\newcommand{\avec}{\mathbf a}\) \(\newcommand{\bvec}{\mathbf b}\) \(\newcommand{\cvec}{\mathbf c}\) \(\newcommand{\dvec}{\mathbf d}\) \(\newcommand{\dtil}{\widetilde{\mathbf d}}\) \(\newcommand{\evec}{\mathbf e}\) \(\newcommand{\fvec}{\mathbf f}\) \(\newcommand{\nvec}{\mathbf n}\) \(\newcommand{\pvec}{\mathbf p}\) \(\newcommand{\qvec}{\mathbf q}\) \(\newcommand{\svec}{\mathbf s}\) \(\newcommand{\tvec}{\mathbf t}\) \(\newcommand{\uvec}{\mathbf u}\) \(\newcommand{\vvec}{\mathbf v}\) \(\newcommand{\wvec}{\mathbf w}\) \(\newcommand{\xvec}{\mathbf x}\) \(\newcommand{\yvec}{\mathbf y}\) \(\newcommand{\zvec}{\mathbf z}\) \(\newcommand{\rvec}{\mathbf r}\) \(\newcommand{\mvec}{\mathbf m}\) \(\newcommand{\zerovec}{\mathbf 0}\) \(\newcommand{\onevec}{\mathbf 1}\) \(\newcommand{\real}{\mathbb R}\) \(\newcommand{\twovec}[2]{\left[\begin{array}{r}#1 \\ #2 \end{array}\right]}\) \(\newcommand{\ctwovec}[2]{\left[\begin{array}{c}#1 \\ #2 \end{array}\right]}\) \(\newcommand{\threevec}[3]{\left[\begin{array}{r}#1 \\ #2 \\ #3 \end{array}\right]}\) \(\newcommand{\cthreevec}[3]{\left[\begin{array}{c}#1 \\ #2 \\ #3 \end{array}\right]}\) \(\newcommand{\fourvec}[4]{\left[\begin{array}{r}#1 \\ #2 \\ #3 \\ #4 \end{array}\right]}\) \(\newcommand{\cfourvec}[4]{\left[\begin{array}{c}#1 \\ #2 \\ #3 \\ #4 \end{array}\right]}\) \(\newcommand{\fivevec}[5]{\left[\begin{array}{r}#1 \\ #2 \\ #3 \\ #4 \\ #5 \\ \end{array}\right]}\) \(\newcommand{\cfivevec}[5]{\left[\begin{array}{c}#1 \\ #2 \\ #3 \\ #4 \\ #5 \\ \end{array}\right]}\) \(\newcommand{\mattwo}[4]{\left[\begin{array}{rr}#1 \amp #2 \\ #3 \amp #4 \\ \end{array}\right]}\) \(\newcommand{\laspan}[1]{\text{Span}\{#1\}}\) \(\newcommand{\bcal}{\cal B}\) \(\newcommand{\ccal}{\cal C}\) \(\newcommand{\scal}{\cal S}\) \(\newcommand{\wcal}{\cal W}\) \(\newcommand{\ecal}{\cal E}\) \(\newcommand{\coords}[2]{\left\{#1\right\}_{#2}}\) \(\newcommand{\gray}[1]{\color{gray}{#1}}\) \(\newcommand{\lgray}[1]{\color{lightgray}{#1}}\) \(\newcommand{\rank}{\operatorname{rank}}\) \(\newcommand{\row}{\text{Row}}\) \(\newcommand{\col}{\text{Col}}\) \(\renewcommand{\row}{\text{Row}}\) \(\newcommand{\nul}{\text{Nul}}\) \(\newcommand{\var}{\text{Var}}\) \(\newcommand{\corr}{\text{corr}}\) \(\newcommand{\len}[1]{\left|#1\right|}\) \(\newcommand{\bbar}{\overline{\bvec}}\) \(\newcommand{\bhat}{\widehat{\bvec}}\) \(\newcommand{\bperp}{\bvec^\perp}\) \(\newcommand{\xhat}{\widehat{\xvec}}\) \(\newcommand{\vhat}{\widehat{\vvec}}\) \(\newcommand{\uhat}{\widehat{\uvec}}\) \(\newcommand{\what}{\widehat{\wvec}}\) \(\newcommand{\Sighat}{\widehat{\Sigma}}\) \(\newcommand{\lt}{<}\) \(\newcommand{\gt}{>}\) \(\newcommand{\amp}{&}\) \(\definecolor{fillinmathshade}{gray}{0.9}\)Objetivos de aprendizaje
- Compara y contrasta las tres túnicas que conforman las paredes de la mayoría de los vasos sanguíneos
- Distinguir entre arterias elásticas, arterias musculares y arteriolas en función de la estructura, ubicación y función
- Describir la estructura básica de un lecho capilar, desde el metarteriolo suministrador hasta la vena en la que drena
- Explicar la estructura y función de las válvulas venosas en las venas grandes de las extremidades
La sangre se transporta a través del cuerpo a través de los vasos sanguíneos. Una arteria es un vaso sanguíneo que transporta la sangre lejos del corazón, donde se ramifica en vasos cada vez más pequeños. Finalmente, las arterias más pequeñas, los vasos llamados arteriolas, se ramifican más en pequeños capilares, donde se intercambian nutrientes y desechos, y luego se combinan con otros vasos que salen de los capilares para formar vénulas, pequeños vasos sanguíneos que transportan sangre a una vena, un vaso sanguíneo más grande que devuelve la sangre al corazón.
Las arterias y venas transportan la sangre en dos circuitos distintos: el circuito sistémico y el circuito pulmonar (Figura\(\PageIndex{1}\)). Las arterias sistémicas proporcionan sangre rica en oxígeno a los tejidos del cuerpo. La sangre que regresa al corazón a través de las venas sistémicas tiene menos oxígeno, ya que gran parte del oxígeno transportado por las arterias ha sido entregado a las células. En contraste, en el circuito pulmonar, las arterias transportan sangre baja en oxígeno exclusivamente a los pulmones para el intercambio de gases. Las venas pulmonares luego devuelven la sangre recién oxigenada de los pulmones al corazón para ser bombeada de nuevo a la circulación sistémica. Aunque las arterias y venas difieren estructural y funcionalmente, comparten ciertas características.

Estructuras Compartidas
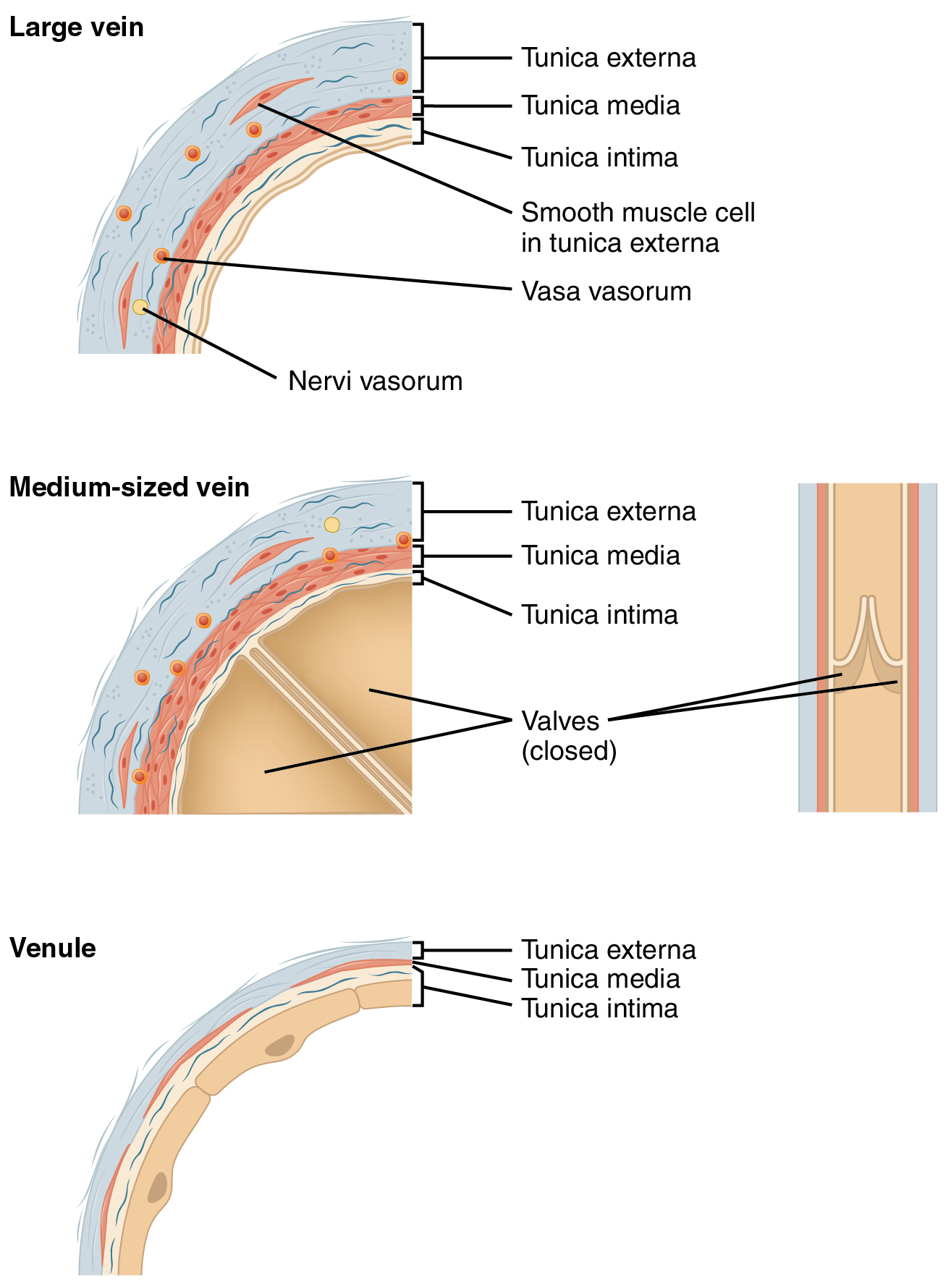
Diferentes tipos de vasos sanguíneos varían ligeramente en sus estructuras, pero comparten las mismas características generales. Las arterias y arteriolas tienen paredes más gruesas que las venas y las vénulas porque están más cerca del corazón y reciben sangre que está surgiendo a una presión mucho mayor (Figura\(\PageIndex{2}\)). Cada tipo de vaso tiene un lumen, un pasaje hueco a través del cual fluye la sangre. Las arterias tienen lúmenes más pequeños que las venas, característica que ayuda a mantener la presión de la sangre moviéndose por el sistema. Juntos, sus paredes más gruesas y diámetros más pequeños dan a los lúmenes arteriales una apariencia más redondeada en sección transversal que los lúmenes de las venas.
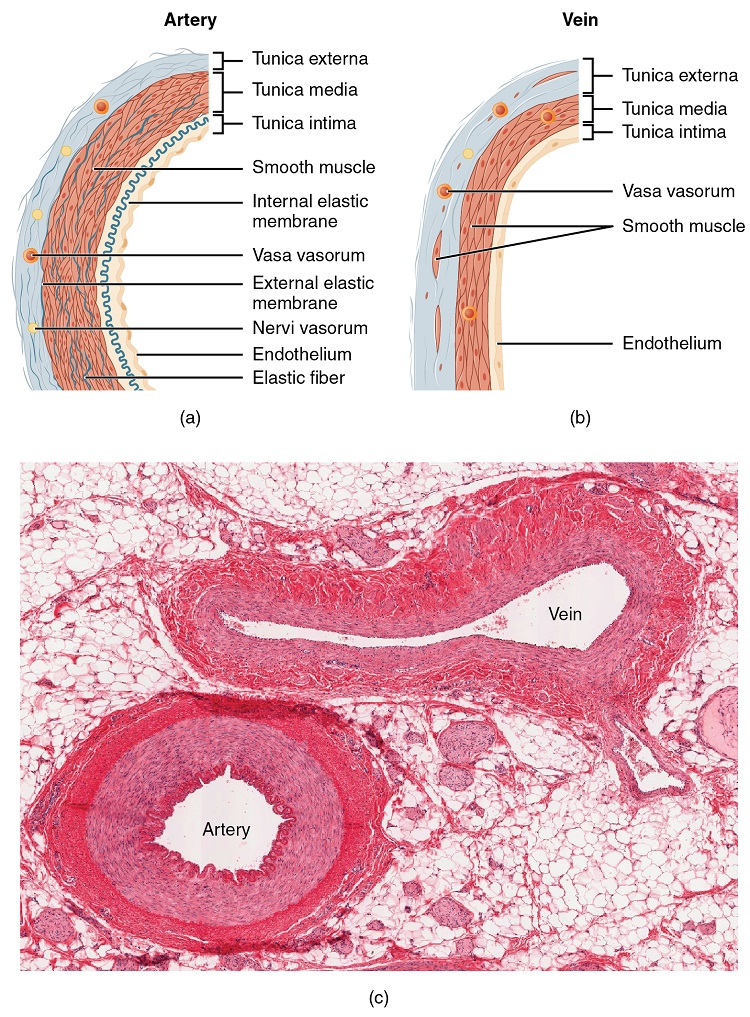
Para cuando la sangre ha pasado a través de los capilares y ha entrado en las vénulas, la presión inicialmente ejercida sobre ella por las contracciones cardíacas ha disminuido. Es decir, en comparación con las arterias, las vénulas y venas soportan una presión mucho menor de la sangre que fluye a través de ellas. Sus paredes son considerablemente más delgadas y sus lúmenes son correspondientemente más grandes en diámetro, permitiendo que fluya más sangre con menor resistencia de los vasos. Además, muchas venas del cuerpo, particularmente las de las extremidades, contienen válvulas que ayudan al flujo unidireccional de sangre hacia el corazón. Esto es crítico porque el flujo sanguíneo se vuelve lento en las extremidades, como consecuencia de la menor presión y los efectos de la gravedad.
Las paredes de las arterias y venas están compuestas en gran medida por células vivas y sus productos (incluidas las fibras colagenosas y elásticas); las células requieren nutrición y producen desechos. Dado que la sangre pasa a través de los vasos más grandes con relativa rapidez, existe una oportunidad limitada para que la sangre en el lumen del vaso proporcione alimento o elimine los desechos de las células del vaso. Además, las paredes de los vasos más grandes son demasiado gruesas para que los nutrientes se difundan a través de todas las células. Las arterias y venas más grandes contienen pequeños vasos sanguíneos dentro de sus paredes conocidos como vasa vasorum, literalmente “vasos del vaso”, para proporcionarles este intercambio crítico. Dado que la presión dentro de las arterias es relativamente alta, la vasa vasorum debe funcionar en las capas externas del vaso (Figura\(\PageIndex{2}\)) o la presión ejercida por la sangre que pasa por el vaso lo colapsaría, evitando que se produzca algún intercambio. La menor presión dentro de las venas permite que la vasa vasorum se ubique más cerca de la luz. Se piensa que la restricción de la vasa vasorum a las capas externas de las arterias es una de las razones por las que las enfermedades arteriales son más comunes que las venosas, ya que su ubicación dificulta más nutrir las células de las arterias y eliminar los productos de desecho. También hay nervios diminutos dentro de las paredes de ambos tipos de vasos que controlan la contracción y dilatación del músculo liso. Estos nervios diminutos se conocen como el nervi vasorum.
Tanto las arterias como las venas tienen las mismas tres capas de tejido distintas, llamadas túnicas (del término latino túnica), para las prendas que usaron por primera vez los antiguos romanos; el término túnica también se usa para algunas prendas modernas. Desde la capa más interior hasta la externa, estas túnicas son la túnica íntima, la túnica media y la túnica externa (Figura\(\PageIndex{2}\)). Tabla compara y contrasta las túnicas de las arterias y venas.
| Arterias | Venas | |
|---|---|---|
| Apariencia General | Paredes gruesas con lúmenes pequeños Generalmente aparecen redondeadas |
Paredes delgadas con grandes lúmenes Generalmente aparecen aplanadas |
| Tunica Intima | El endotelio suele aparecer ondulado debido a la constricción del músculo liso Membrana elástica interna presente en vasos más grandes |
El endotelio aparece liso Membrana elástica interna ausente |
| Tunica media | Normalmente la capa más gruesa en las arterias predominan las células musculares lisas y las fibras elásticas (las proporciones de estas varían con la distancia del corazón) Membrana elástica externa presente en vasos más grandes |
Normalmente más delgada que la túnica externa Predominan las células musculares lisas y las fibras colagenosas Nervi vasorum y vasa vasorum presentes Membrana elástica externa ausente |
| Tunica externa | Normalmente más delgada que la túnica media en todas las arterias excepto las más grandes Fibras colagenosas y elásticas Nervi vasorum y vasa vasorum presentan |
Normalmente la capa más gruesa en venas Predominan las fibras colagenosas y lisas Algunas fibras musculares lisas Nervi vasorum y vasa vasorum presentan |
Tunica Intima
La túnica íntima (también llamada túnica interna) está compuesta por capas epiteliales y de tejido conectivo. Recubriendo la túnica íntima se encuentra el epitelio escamoso simple especializado llamado endotelio, que es continuo a lo largo de todo el sistema vascular, incluyendo el revestimiento de las cámaras del corazón. El daño a este revestimiento endotelial y la exposición de la sangre a las fibras colagenosas debajo es una de las principales causas de formación de coágulos. Hasta hace poco, el endotelio se veía simplemente como el límite entre la sangre en el lumen y las paredes de los vasos. Estudios recientes, sin embargo, han demostrado que es fisiológicamente crítico para actividades tales como ayudar a regular el intercambio capilar y alterar el flujo sanguíneo. El endotelio libera sustancias químicas locales llamadas endotelinas que pueden constreñir el músculo liso dentro de las paredes del vaso para aumentar la presión arterial. La sobreproducción no compensada de endotelinas puede contribuir a la hipertensión (presión arterial alta) y enfermedades cardiovasculares.
Junto al endotelio se encuentra la membrana basal, o lámina basal, que une eficazmente el endotelio al tejido conectivo. La membrana basal proporciona resistencia a la vez que mantiene la flexibilidad, y es permeable, permitiendo que los materiales pasen a través de ella. La fina capa externa de la túnica íntima contiene una pequeña cantidad de tejido conectivo areolar que consiste principalmente en fibras elásticas para dotar al vaso de flexibilidad adicional; también contiene algunas fibras de colágeno para proporcionar resistencia adicional.
En las arterias más grandes, también hay una capa gruesa y distinta de fibras elásticas conocida como membrana elástica interna (también llamada lámina elástica interna) en el límite con la túnica media. Al igual que los demás componentes de la túnica íntima, la membrana elástica interna proporciona estructura al tiempo que permite que el vaso se estire. Está impregnado de pequeñas aberturas que permiten el intercambio de materiales entre las túnicas. La membrana elástica interna no es aparente en las venas. Además, muchas venas, particularmente en las extremidades inferiores, contienen válvulas formadas por secciones de endotelio engrosado que se refuerzan con tejido conectivo, extendiéndose hacia el lumen.
Bajo el microscopio, el lumen y toda la túnica íntima de una vena aparecerán lisos, mientras que los de una arteria normalmente aparecerán ondulados debido a la constricción parcial del músculo liso en la túnica media, la siguiente capa de paredes de los vasos sanguíneos.
Tunica Media
La túnica media es la capa media sustancial de la pared del vaso (ver Figura). Generalmente es la capa más gruesa en las arterias, y es mucho más gruesa en las arterias que en las venas. La túnica media consiste en capas de músculo liso apoyadas por tejido conectivo que se compone principalmente de fibras elásticas, la mayoría de las cuales están dispuestas en láminas circulares. Hacia la porción externa de la túnica, también hay capas de músculo longitudinal. La contracción y relajación de los músculos circulares disminuyen y aumentan el diámetro de la luz del vaso, respectivamente. Específicamente en las arterias, la vasoconstricción disminuye el flujo sanguíneo a medida que el músculo liso en las paredes de la túnica media se contrae, haciendo que el lumen sea más estrecho y aumentando la presión arterial. De manera similar, la vasodilatación aumenta el flujo sanguíneo a medida que el músculo liso se relaja, permitiendo que el lumen se ensanche y la presión arterial baje. Tanto la vasoconstricción como la vasodilatación están reguladas en parte por pequeños nervios vasculares, conocidos como nervi vasorum, o “nervios del vaso”, que corren dentro de las paredes de los vasos sanguíneos. Estas son generalmente todas fibras simpáticas, aunque algunas desencadenan vasodilatación y otras inducen vasoconstricción, dependiendo de la naturaleza del neurotransmisor y receptores localizados en la célula diana. La estimulación parasimpática sí desencadena la vasodilatación así como la erección durante la excitación sexual en los genitales externos de ambos sexos. El control nervioso sobre los vasos tiende a ser más generalizado que la focalización específica de los vasos sanguíneos individuales. Los controles locales, discutidos posteriormente, dan cuenta de este fenómeno. (Busque contenido adicional para obtener más información sobre estos aspectos dinámicos del sistema nervioso autónomo). Las hormonas y los químicos locales también controlan los vasos sanguíneos. Juntos, estos mecanismos neuronales y químicos reducen o aumentan el flujo sanguíneo en respuesta a las condiciones corporales cambiantes, desde el ejercicio hasta la hidratación. La regulación tanto del flujo sanguíneo como de la presión arterial se discute en detalle más adelante en este capítulo.
Las capas de músculo liso de la túnica media están sustentadas por un entramado de fibras colagenosas que también une la túnica media a las túnicas internas y externas. Junto con las fibras colagenosas hay un gran número de fibras elásticas que aparecen como líneas onduladas en portaobjetos preparados. Separando la túnica media de la túnica externa externa en arterias más grandes se encuentra la membrana elástica externa (también llamada lámina elástica externa), que también aparece ondulada en los portaobjetos. Esta estructura no suele verse en las arterias más pequeñas, ni en las venas.
Tunica Externa
La túnica externa, la túnica externa (también llamada túnica adventicia), es una vaina sustancial de tejido conectivo compuesta principalmente de fibras colagenosas. Aquí también se encuentran algunas bandas de fibras elásticas. La túnica externa en las venas también contiene grupos de fibras musculares lisas. Esta es normalmente la túnica más gruesa en las venas y puede ser más gruesa que la túnica media en algunas arterias más grandes. Las capas externas de la túnica externa no son distintas sino que se mezclan con el tejido conectivo circundante fuera del vaso, ayudando a mantener el vaso en posición relativa. Si eres capaz de palpar algunas de las venas superficiales de tus extremidades superiores e intentar moverlas, encontrarás que la túnica externa lo impide. Si la túnica externa no sostenía el vaso en su lugar, cualquier movimiento probablemente resultaría en una interrupción del flujo sanguíneo.
Arterias
Una arteria es un vaso sanguíneo que conduce la sangre lejos del corazón. Todas las arterias tienen paredes relativamente gruesas que pueden soportar la alta presión de la sangre expulsada del corazón. Sin embargo, las cercanas al corazón tienen las paredes más gruesas, conteniendo un alto porcentaje de fibras elásticas en sus tres túnicas. Este tipo de arteria se conoce como arteria elástica (Figura\(\PageIndex{3}\)). Los vasos de más de 10 mm de diámetro suelen ser elásticos. Sus abundantes fibras elásticas les permiten expandirse, ya que la sangre bombeada desde los ventrículos pasa a través de ellos, para luego retroceder después de que haya pasado la oleada. Si las paredes de las arterias fueran rígidas e incapaces de expandirse y retroceder, su resistencia al flujo sanguíneo aumentaría mucho y la presión arterial aumentaría a niveles aún más altos, lo que a su vez requeriría que el corazón bombee más fuerte para aumentar el volumen de sangre expulsada por cada bomba (el volumen de golpe) y mantener presión y flujo adecuados. Las paredes arteriales tendrían que volverse aún más gruesas en respuesta a este aumento de presión. El retroceso elástico de la pared vascular ayuda a mantener el gradiente de presión que impulsa la sangre a través del sistema arterial. Una arteria elástica también se conoce como arteria conductora, ya que el gran diámetro de la luz le permite aceptar un gran volumen de sangre del corazón y conducirla a ramas más pequeñas.
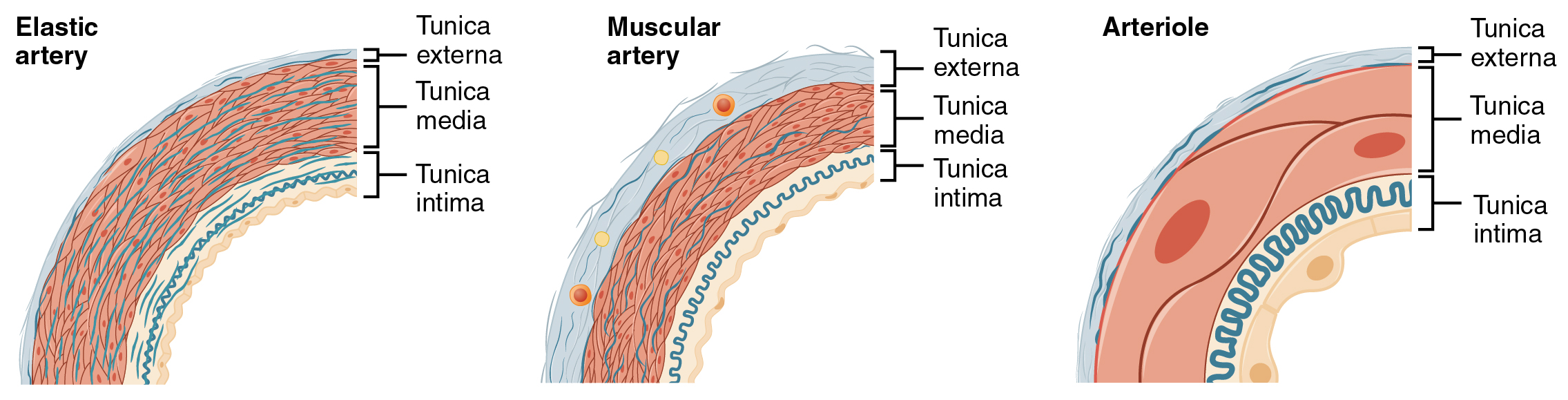
Más lejos del corazón, donde se ha amortiguado la oleada de sangre, disminuye el porcentaje de fibras elásticas en la túnica íntima de una arteria y aumenta la cantidad de músculo liso en su túnica media. La arteria en este punto se describe como una arteria muscular. El diámetro de las arterias musculares suele oscilar entre 0.1 mm y 10 mm. Su gruesa túnica media permite que las arterias musculares jueguen un papel protagónico en la vasoconstricción. En contraste, su disminución en la cantidad de fibras elásticas limita su capacidad de expansión. Afortunadamente, debido a que la presión arterial ha disminuido para cuando llega a estos vasos más distantes, la elasticidad se ha vuelto menos importante.
Observe que aunque las distinciones entre arterias elásticas y musculares son importantes, no existe una “línea de demarcación” donde una arteria elástica de repente se vuelve muscular. Más bien, hay una transición gradual ya que el árbol vascular se ramifica repetidamente. A su vez, las arterias musculares se ramifican para distribuir la sangre a la vasta red de arteriolas. Por esta razón, una arteria muscular también se conoce como arteria distribuidora.
Arteriolas
Una arteriola es una arteria muy pequeña que conduce a un capilar. Las arteriolas tienen las mismas tres túnicas que los vasos más grandes, pero el grosor de cada uno está muy disminuido. El revestimiento endotelial crítico de la túnica íntima está intacto. La túnica media está restringida a una o dos capas celulares de músculo liso en grosor. La túnica externa permanece pero es muy delgada (ver Figura\(\PageIndex{3}\)).
Con una luz promedio de 30 micrómetros o menos de diámetro, las arteriolas son críticas para ralentizar o resistir el flujo sanguíneo y, por lo tanto, causar una caída sustancial en la presión arterial. Debido a esto, es posible que los vea referidos como vasos de resistencia. Las fibras musculares en las arteriolas normalmente se contraen ligeramente, lo que hace que las arteriolas mantengan un tono muscular consistente, en este caso denominado tono vascular, de manera similar al tono muscular del músculo esquelético. En realidad, todos los vasos sanguíneos presentan tono vascular debido a la contracción parcial del músculo liso. La importancia de las arteriolas es que serán el sitio primario tanto de resistencia como de regulación de la presión arterial. El diámetro preciso de la luz de una arteriola en un momento dado está determinado por controles neurales y químicos, y la vasoconstricción y vasodilatación en las arteriolas son los principales mecanismos de distribución del flujo sanguíneo.
Capilares
Un capilar es un canal microscópico que suministra sangre a los propios tejidos, un proceso llamado perfusión. El intercambio de gases y otras sustancias ocurre en los capilares entre la sangre y las células circundantes y su fluido tisular (líquido intersticial). El diámetro de un lumen capilar oscila entre 5—10 micrómetros; los más pequeños son apenas lo suficientemente anchos para que un eritrocito se exprima. El flujo a través de los capilares a menudo se describe como microcirculación.
La pared de un capilar consiste en la capa endotelial rodeada por una membrana basal con fibras musculares lisas ocasionales. Hay alguna variación en la estructura de la pared: En un capilar grande, varias células endoteliales que se lindan entre sí pueden revestir el lumen; en un pequeño capilar, puede haber solo una sola capa celular que se envuelve para entrar en contacto con sí misma.
Para que los capilares funcionen, sus paredes deben tener fugas, permitiendo que las sustancias pasen a través. Hay tres tipos principales de capilares, que difieren según su grado de “fugas”: capilares continuos, fenestrados y sinusoides (Figura\(\PageIndex{4}\)).
Capilares Continuos
El tipo de capilar más común, el capilar continuo, se encuentra en casi todos los tejidos vascularizados. Los capilares continuos se caracterizan por un revestimiento endotelial completo con uniones estrechas entre las células endoteliales. Aunque una unión estrecha suele ser impermeable y solo permite el paso de agua e iones, a menudo son incompletos en los capilares, dejando hendiduras intercelulares que permiten el intercambio de agua y otras moléculas muy pequeñas entre el plasma sanguíneo y el líquido intersticial. Las sustancias que pueden pasar entre las células incluyen productos metabólicos, como glucosa, agua y pequeñas moléculas hidrófobas como gases y hormonas, así como diversos leucocitos. Los capilares continuos no asociados con el cerebro son ricos en vesículas transportadoras, contribuyendo a la endocitosis o a la exocitosis. Los que están en el cerebro son parte de la barrera hematoencefálica. Aquí, hay uniones estrechas y sin hendiduras intercelulares, además de una membrana basal gruesa y extensiones de astrocitos llamadas patas finales; estas estructuras se combinan para evitar el movimiento de casi todas las sustancias.
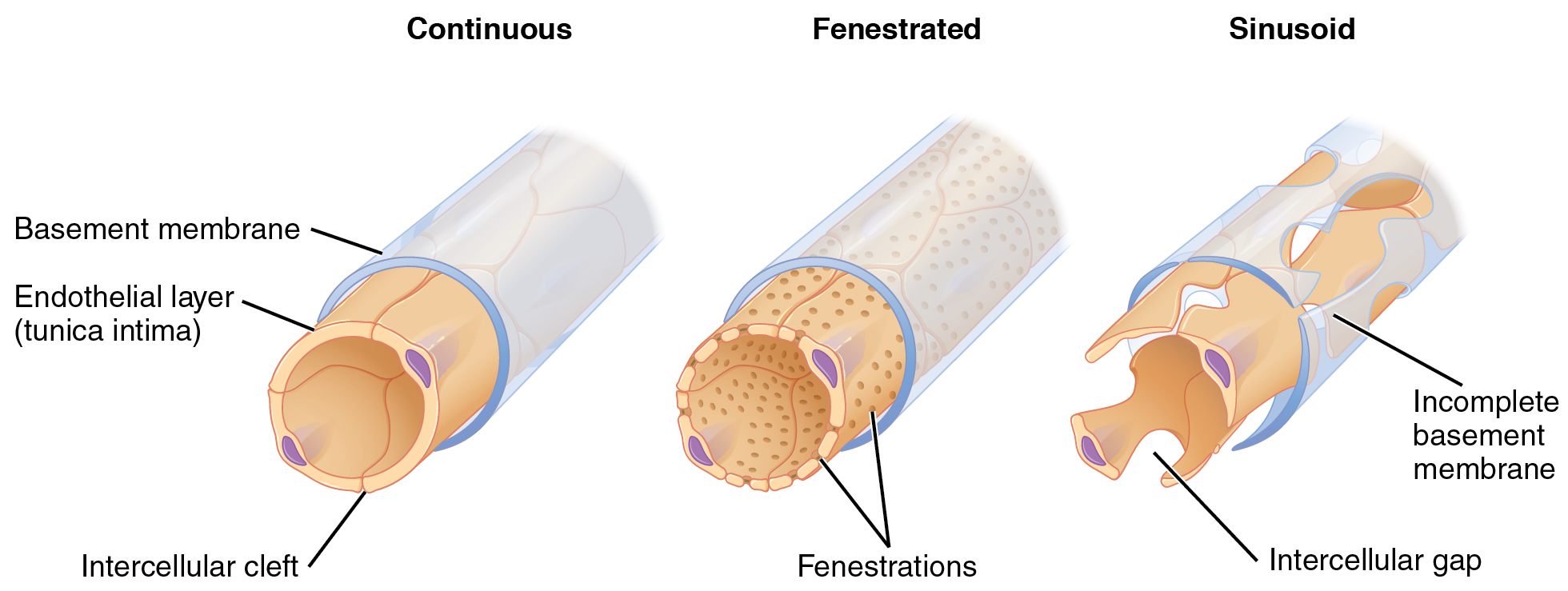
Capilares fenestrados
Un capilar fenestrado es aquel que tiene poros (o fenestraciones) además de uniones estrechas en el revestimiento endotelial. Estos hacen que el capilar sea permeable a moléculas más grandes. El número de fenestraciones y su grado de permeabilidad varían, sin embargo, según su ubicación. Los capilares fenestrados son comunes en el intestino delgado, que es el sitio primario de absorción de nutrientes, así como en los riñones, que filtran la sangre. También se encuentran en el plexo coroideo del cerebro y muchas estructuras endocrinas, incluyendo el hipotálamo, la hipófisis, la pineal y las glándulas tiroides.
Capilares sinusoidales
Un capilar sinusoidal (o sinusoide) es el tipo de capilar menos común. Los capilares sinusoides son aplanados, y tienen extensos huecos intercelulares y membranas basales incompletas, además de hendiduras y fenestraciones intercelulares. Esto les da una apariencia no diferente al queso suizo. Estas aberturas muy grandes permiten el paso de las moléculas más grandes, incluyendo proteínas plasmáticas e incluso células. El flujo sanguíneo a través de los sinusoides es muy lento, permitiendo más tiempo para el intercambio de gases, nutrientes y desechos. Los sinusoides se encuentran en el hígado y el bazo, la médula ósea, los ganglios linfáticos (donde transportan la linfa, no la sangre) y muchas glándulas endocrinas, incluyendo la hipófisis y las glándulas suprarrenales. Sin estos capilares especializados, estos órganos no serían capaces de proporcionar su miríada de funciones. Por ejemplo, cuando la médula ósea forma nuevas células sanguíneas, las células deben ingresar al suministro de sangre y solo pueden hacerlo a través de las grandes aberturas de un capilar sinusoide; no pueden pasar por las pequeñas aberturas de los capilares continuos o fenestrados. El hígado también requiere de extensos capilares sinusoides especializados para procesar los materiales que le trae la vena porta hepática tanto del tracto digestivo como del bazo, y para liberar proteínas plasmáticas a la circulación.
Metarteriolas y Lechos Capilares
Un metarteriol es un tipo de vaso que tiene características estructurales tanto de una arteriola como de un capilar. Ligeramente más grande que el capilar típico, el músculo liso de la túnica media del metarteriol no es continuo sino que forma anillos de músculo liso (esfínteres) antes de la entrada a los capilares. Cada metarteriola surge de una arteriola terminal y se ramifica para suministrar sangre a un lecho capilar que puede constar de 10—100 capilares.
Los esfínteres precapilares, células circulares del músculo liso que rodean el capilar en su origen con el metarteriol, regulan fuertemente el flujo de sangre desde un metarteriol a los capilares que suministra. Su función es crítica: Si todos los lechos capilares del cuerpo se abrieran simultáneamente, sostendrían colectivamente cada gota de sangre en el cuerpo y no habría ninguna en las arterias, arteriolas, vénulas, venas, o el corazón mismo. Normalmente, los esfínteres precapilares están cerrados. Cuando los tejidos circundantes necesitan oxígeno y tienen exceso de productos de desecho, los esfínteres precapilares se abren, permitiendo que la sangre fluya y se produzca el intercambio antes de cerrar una vez más (Figura\(\PageIndex{5}\)). Si todos los esfínteres precapilares en un lecho capilar están cerrados, la sangre fluirá desde el metarteriol directamente a un canal de vía y luego a la circulación venosa, evitando completamente el lecho capilar. Esto crea lo que se conoce como derivación vascular. Además, una anastomosis arteriovenosa puede derivar el lecho capilar y conducir directamente al sistema venoso.
Aunque podría esperarse que el flujo sanguíneo a través de un lecho capilar sea suave, en realidad, se mueve con un flujo irregular y pulsante. Este patrón se llama vasomoción y está regulado por señales químicas que se activan en respuesta a cambios en las condiciones internas, como los niveles de oxígeno, dióxido de carbono, iones de hidrógeno y ácido láctico. Por ejemplo, durante el ejercicio extenuante cuando los niveles de oxígeno disminuyen y los niveles de dióxido de carbono, iones hidrógeno y ácido láctico aumentan, los lechos capilares en el músculo esquelético están abiertos, ya que estarían en el sistema digestivo cuando los nutrientes están presentes en el tracto digestivo. Durante los períodos de sueño o descanso, los vasos en ambas áreas están en gran parte cerrados; se abren solo ocasionalmente para permitir que los suministros de oxígeno y nutrientes viajen a los tejidos para mantener los procesos básicos de la vida.
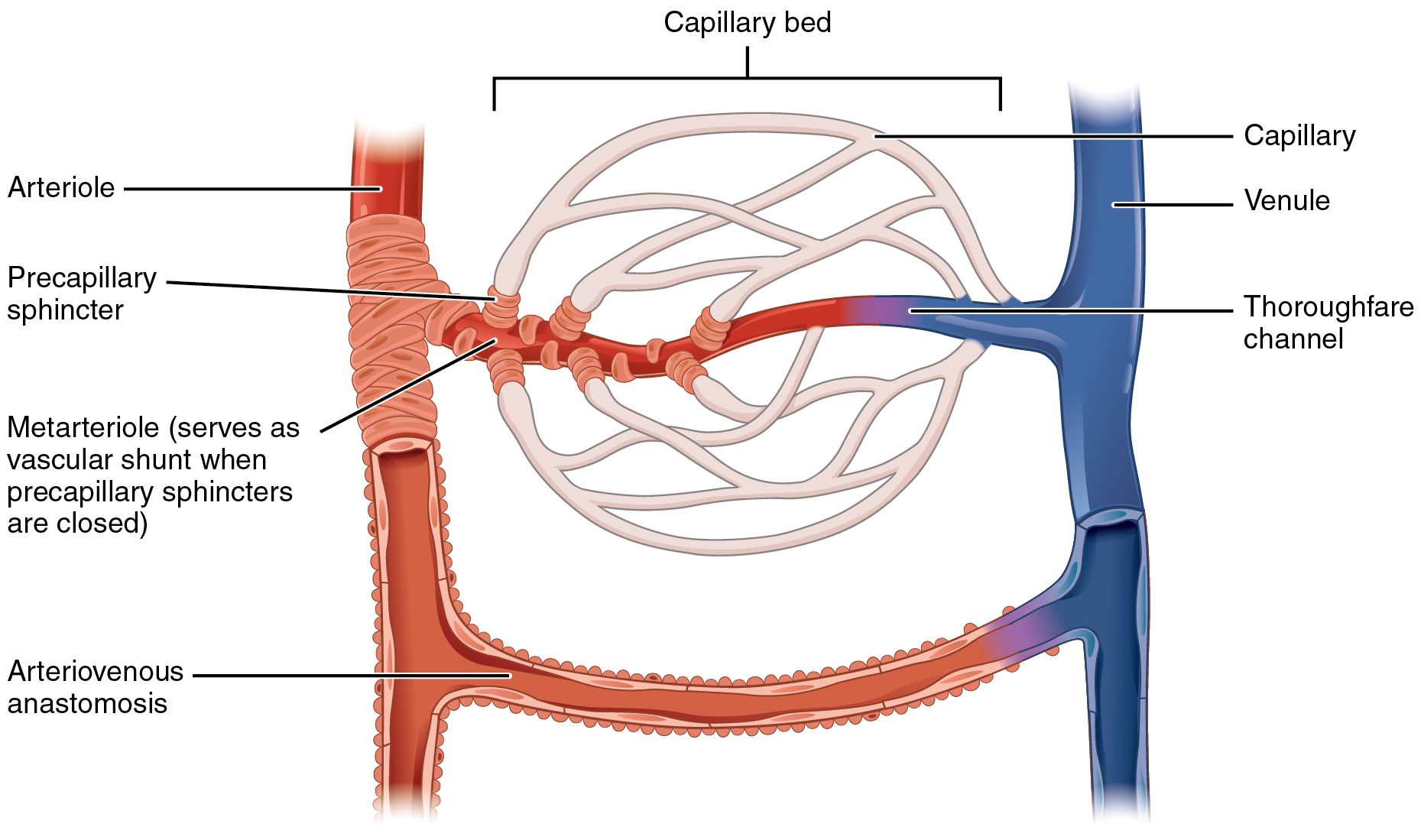
Vénulas
Una vénula es una vena extremadamente pequeña, generalmente de 8—100 micrómetros de diámetro. Las vénulas postcapilares se unen a múltiples capilares que salen de un lecho capilar. Múltiples vénulas se unen para formar venas. Las paredes de las vénulas consisten en endotelio, una fina capa media con algunas células musculares y fibras elásticas, además de una capa externa de fibras de tejido conectivo que constituyen una túnica externa muy delgada (Figura). Las vénulas así como los capilares son los principales sitios de emigración o diapedesis, en los que los glóbulos blancos se adhieren al revestimiento endotelial de los vasos y luego se exprimen a través de las células adyacentes para ingresar al fluido tisular.
Venas
Una vena es un vaso sanguíneo que conduce la sangre hacia el corazón. En comparación con las arterias, las venas son vasos de pared delgada con lúmenes grandes e irregulares (ver Figura\(\PageIndex{6}\)). Debido a que son vasos de baja presión, las venas más grandes suelen estar equipadas con válvulas que promueven el flujo unidireccional de la sangre hacia el corazón y evitan el reflujo hacia los capilares causado por la presión arterial baja inherente en las venas así como el tirón de la gravedad. Tabla compara las características de arterias y venas.
| Arterias | Venas | |
|---|---|---|
| Dirección del flujo sanguíneo | Mantiene la sangre lejos del corazón | Conduce sangre hacia el corazón |
| Apariencia general | Redondeado | Irregular, a menudo colapsado |
| Presión | Alto | Bajo |
| Grosor de pared | Grueso | Delgada |
| Concentración relativa de oxígeno |
Mayor en arterias sistémicas Inferior en arterias pulmonares |
Menor en venas sistémicas Mayor en venas pulmonares |
| Válvulas | No presente | Presente con mayor frecuencia en extremidades y en venas inferiores al corazón |
TRASTORNOS DE LA... Sistema Cardiovascular: Edema y Varices
A pesar de la presencia de válvulas y los aportes de otras adaptaciones anatómicas y fisiológicas cubriremos en breve, en el transcurso de un día, algo de sangre inevitablemente se acumulará, especialmente en los miembros inferiores, debido a la atracción de la gravedad. Cualquier sangre que se acumule en una vena aumentará la presión dentro de ella, que luego puede reflejarse de nuevo en las venas más pequeñas, vénulas, y eventualmente hasta los capilares. El aumento de la presión promoverá el flujo de fluidos fuera de los capilares y hacia el líquido intersticial. La presencia de exceso de líquido tisular alrededor de las células conduce a una afección llamada edema.
La mayoría de las personas experimentan una acumulación diaria de líquido tisular, especialmente si pasan gran parte de su vida laboral de pie (como la mayoría de los profesionales de la salud). Sin embargo, el edema clínico va más allá de la hinchazón normal y requiere tratamiento médico. El edema tiene muchas causas potenciales, incluyendo hipertensión e insuficiencia cardíaca, deficiencia severa de proteínas, insuficiencia renal y muchas otras. Para tratar el edema, que es un signo más que un trastorno discreto, se debe diagnosticar y aliviar la causa subyacente.
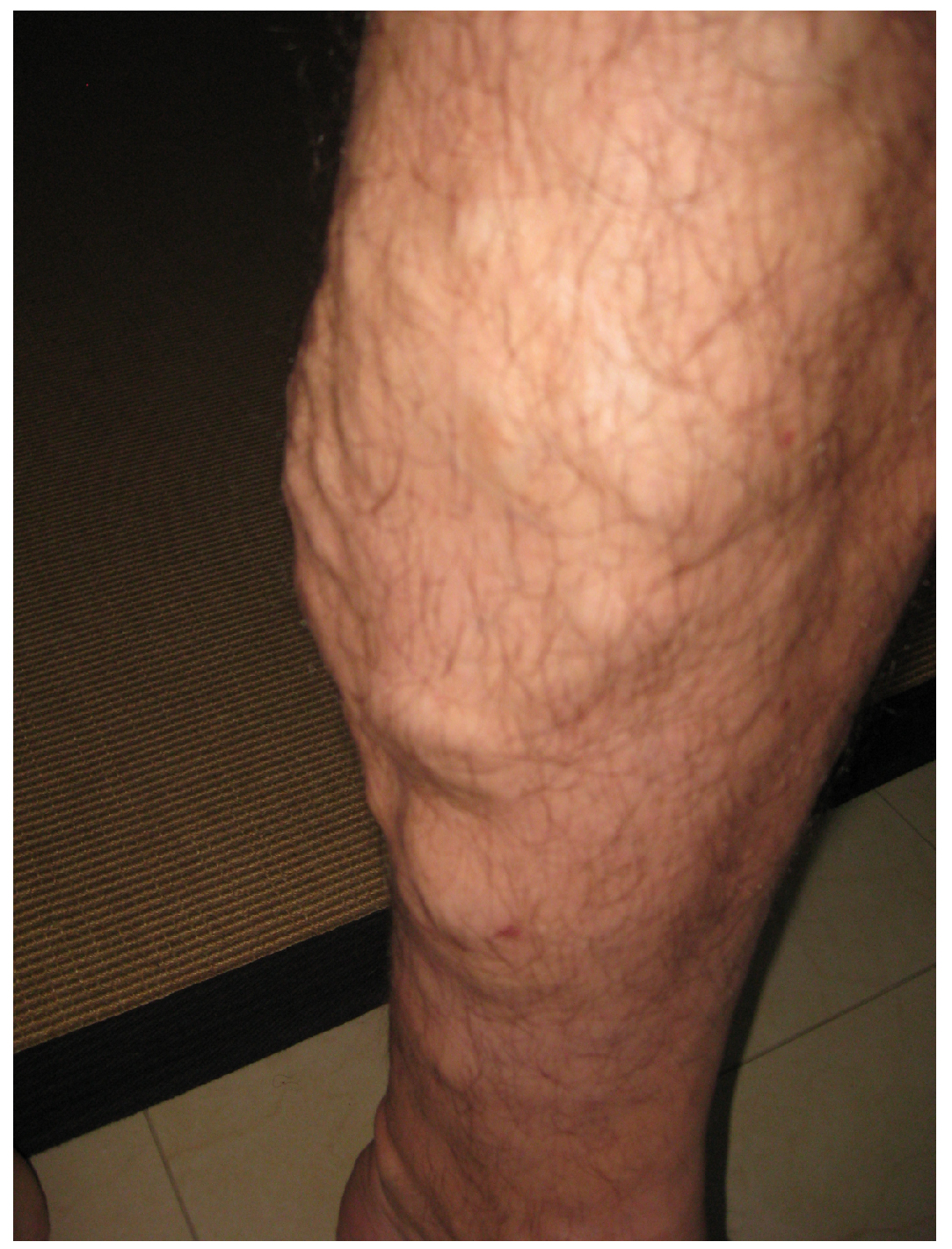
El edema puede ir acompañado de varices, especialmente en las venas superficiales de las piernas (Figura 20.1.7). Este trastorno surge cuando las válvulas defectuosas permiten que la sangre se acumule dentro de las venas, provocando que se distendan, tuerzan y se hagan visibles en la superficie del tegumento. Las venas varicosas pueden presentarse en ambos sexos, pero son más comunes en las mujeres y suelen estar relacionadas con el embarazo. Más que simples imperfecciones cosméticas, las venas varicosas suelen ser dolorosas y, a veces, con comezón o palpitante. Sin tratamiento, tienden a empeorar con el tiempo. El uso de manguera de soporte, así como elevar los pies y las piernas siempre que sea posible, puede ser útil para aliviar esta condición. La cirugía láser y los procedimientos radiológicos intervencionistas pueden reducir el tamaño y severidad de las venas varicosas. Los casos graves pueden requerir cirugía convencional para extirpar los vasos dañados. Como suelen existir patrones de circulación redundantes, es decir, anastomosis, para las venas más pequeñas y superficiales, la extracción no suele perjudicar la circulación. Existe evidencia de que los pacientes con varices sufren un mayor riesgo de desarrollar un trombo o coágulo.
Las venas como reservorios de sangre
Además de su función primaria de devolver la sangre al corazón, las venas pueden considerarse reservorios de sangre, ya que las venas sistémicas contienen aproximadamente el 64 por ciento del volumen sanguíneo en un momento dado (Figura\(\PageIndex{8}\)). Su capacidad para retener tanta sangre se debe a su alta capacitancia, es decir, a su capacidad de distenderse (expandirse) fácilmente para almacenar un alto volumen de sangre, incluso a baja presión. Los lúmenes grandes y las paredes relativamente delgadas de las venas las hacen mucho más distensibles que las arterias; así, se dice que son vasos de capacitancia.
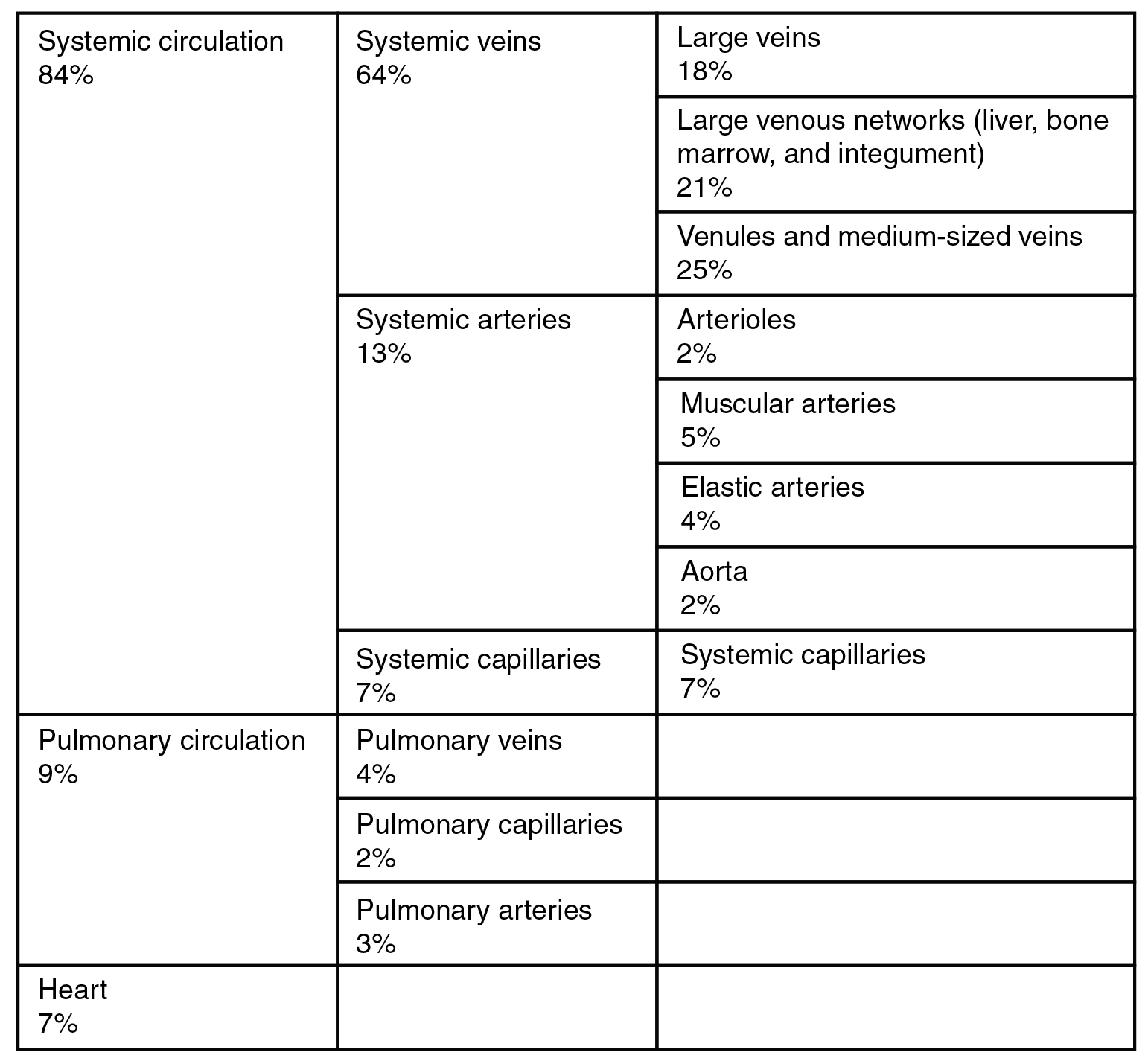
Cuando el flujo sanguíneo necesita ser redistribuido a otras partes del cuerpo, el centro vasomotor ubicado en el bulbo raquídeo envía estimulación simpática a los músculos lisos en las paredes de las venas, causando constricción, o en este caso, venoconstricción. Menos dramática que la vasoconstricción observada en arterias y arteriolas más pequeñas, la venoconstricción puede compararse con una “rigidez” de la pared del vaso. Esto aumenta la presión sobre la sangre dentro de las venas, acelerando su retorno al corazón. Como observará en la Figura\(\PageIndex{8}\), aproximadamente el 21 por ciento de la sangre venosa se localiza en redes venosas dentro del hígado, médula ósea y tegumento. Este volumen de sangre se conoce como reserva venosa. A través de la venoconstricción, este volumen de sangre “reserva” puede volver al corazón más rápidamente para su redistribución a otras partes de la circulación.
CONEXIÓN: Cirujanos Vasculares y Técnicos
La cirugía vascular es una especialidad en la que el médico se ocupa principalmente de enfermedades de la porción vascular del sistema cardiovascular. Esto incluye la reparación y reemplazo de vasos enfermos o dañados, extracción de placa de los vasos, procedimientos mínimamente invasivos que incluyen la inserción de catéteres venosos y cirugía tradicional. Después de completar la escuela de medicina, el médico generalmente completa una residencia quirúrgica de 5 años seguida de 1 a 2 años adicionales de capacitación en la especialidad vascular. En Estados Unidos, la mayoría de los cirujanos vasculares son miembros de la Society of Vascular Surgery.
Los técnicos vasculares son especialistas en tecnologías de imagen que brindan información sobre la salud del sistema vascular. También pueden ayudar a los médicos en el tratamiento de trastornos que involucran las arterias y venas. Esta profesión suele superponerse con la tecnología cardiovascular, que también incluiría tratamientos que involucran al corazón. Aunque es reconocido por la Asociación Médica Americana, actualmente no hay requisitos de licencia para los técnicos vasculares, y la licencia es voluntaria. Los técnicos vasculares suelen tener un título o certificado de Asociado, que involucra de 18 meses a 2 años de capacitación. La Oficina del Trabajo de Estados Unidos proyecta que esta profesión crezca un 29 por ciento de 2010 a 2020.
Revisión del Capítulo
La sangre bombeada por el corazón fluye a través de una serie de vasos conocidos como arterias, arteriolas, capilares, vénulas y venas antes de regresar al corazón. Las arterias transportan la sangre lejos del corazón y se ramifican hacia vasos más pequeños, formando arteriolas. Las arteriolas distribuyen la sangre a los lechos capilares, los sitios de intercambio con los tejidos corporales. Los capilares conducen de regreso a pequeños vasos conocidos como vénulas que fluyen hacia las venas más grandes y eventualmente regresan al corazón.
El sistema arterial es un sistema de relativamente alta presión, por lo que las arterias tienen paredes gruesas que aparecen redondas en sección transversal. El sistema venoso es un sistema de menor presión, que contiene venas que tienen lúmenes más grandes y paredes más delgadas. A menudo aparecen aplanados. Las arterias, arteriolas, vénulas y venas están compuestas por tres túnicas conocidas como túnica íntima, túnica media y túnica externa. Los capilares solo tienen una capa íntima de túnica. La túnica íntima es una capa delgada compuesta por un epitelio escamoso simple conocido como endotelio y una pequeña cantidad de tejido conectivo. La túnica media es un área más gruesa compuesta por cantidades variables de músculo liso y tejido conectivo. Es la capa más gruesa en todas menos las arterias más grandes. La túnica externa es principalmente una capa de tejido conectivo, aunque en las venas, también contiene algo de músculo liso. El flujo sanguíneo a través de los vasos puede verse dramáticamente influenciado por la vasoconstricción y la vasodilatación en sus paredes.
Preguntas de revisión
P. El endotelio se encuentra en el ________.
A. túnica íntima
B. túnica media
C. tunica externa
D. lumen
Respuesta: A
Q. Control de vasorum Nervi ________.
A. vasoconstricción
B. vasodilatación
C. permeabilidad capilar
D. tanto vasoconstricción como vasodilatación
Respuesta: D
P. Más cerca del corazón, se esperaría que las arterias tuvieran un mayor porcentaje de ________.
A. endotelio
B. fibras musculares lisas
C. fibras elásticas
D. fibras colágenas
Respuesta: C
P. ¿Cuál de los siguientes describe mejor las venas?
A. paredes gruesas, lúmenes pequeños, baja presión, carencia de válvulas
B. paredes delgadas, lúmenes grandes, baja presión, tienen válvulas
C. paredes delgadas, lúmenes pequeños, alta presión, tienen válvulas
D. paredes gruesas, lúmenes grandes, alta presión, carencia de válvulas
Respuesta: B
P. Un tipo de capilar especialmente permeable que se encuentra en el hígado y en ciertos otros tejidos se llama ________.
A. lecho capilar
B. capilar fenestrado
C. capilar sinusoidal
D. metarteriol
Respuesta: C
Preguntas de Pensamiento Crítico
P. Las arteriolas a menudo se denominan vasos de resistencia. ¿Por qué?
A. Las arteriolas reciben sangre de las arterias, que son vasos con una luz mucho más grande. Como su propio lumen tiene un promedio de solo 30 micrómetros o menos, las arteriolas son críticas para ralentizar o resistir el flujo sanguíneo. Las arteriolas también pueden contraerse o dilatarse, lo que varía su resistencia, para ayudar a distribuir el flujo sanguíneo a los tejidos.
P. El consumo de cocaína causa vasoconstricción. ¿Es probable que esto aumente o disminuya la presión arterial, y por qué?
A. La vasoconstricción hace que los lúmenes de los vasos sanguíneos se estrechen. Esto aumenta la presión de la sangre que fluye dentro del vaso.
P. Un vaso sanguíneo con algunas fibras musculares lisas y tejido conectivo, y solo una túnica externa muy delgada conduce la sangre hacia el corazón. ¿Qué tipo de embarcación es esta?
A. Se trata de una vénula.
Glosario
- arteriola
- (también, vaso de resistencia) arteria muy pequeña que conduce a un capilar
- anastomosis arteriovenosa
- vaso corto que conecta una arteriola directamente a una vénula y evita los lechos capilares
- arteria
- vaso sanguíneo que conduce la sangre lejos del corazón; puede ser un vaso conductor o distribuidor
- capacitancia
- capacidad de una vena para distender y almacenar sangre
- recipientes de capacitancia
- venas
- capilar
- menor de los vasos sanguíneos donde se produce el intercambio físico entre la sangre y las células tisulares rodeadas de líquido intersticial
- lecho capilar
- red de 10—100 capilares que conectan arteriolas con vénulas
- capilar continuo
- tipo de capilar más común, que se encuentra en prácticamente todos los tejidos excepto los epitelios y el cartílago; contiene brechas muy pequeñas en el revestimiento endotelial que permiten el intercambio
- arteria elástica
- (también, arteria conductora) arteria con abundantes fibras elásticas ubicadas más cerca del corazón, que mantiene el gradiente de presión y conduce la sangre a ramas más pequeñas
- membrana elástica externa
- membrana compuesta por fibras elásticas que separa la túnica media de la túnica externa; vista en arterias más grandes
- capilar fenestrado
- tipo de capilar con poros o fenestraciones en el endotelio que permiten el paso rápido de ciertos materiales pequeños
- membrana elástica interna
- membrana compuesta por fibras elásticas que separa la túnica íntima de la túnica media; vista en arterias más grandes
- lumen
- interior de una estructura tubular tal como un vaso sanguíneo o una porción del canal alimentario a través del cual viaja la sangre, el quimo u otras sustancias
- metarteriol
- vaso corto que surge de una arteriola terminal que se ramifica para abastecer un lecho capilar
- microcirculación
- flujo de sangre a través de los capilares
- arteria muscular
- (también, arteria distribuidora) arteria con abundante músculo liso en la túnica media que se ramifica para distribuir sangre a la red arteriola
- nervi vasorum
- pequeñas fibras nerviosas que se encuentran en arterias y venas que desencadenan la contracción del músculo liso en sus paredes
- perfusión
- distribución de sangre en los capilares para que los tejidos puedan ser suministrados
- esfínteres precapilares
- anillos circulares de músculo liso que rodean la entrada a un capilar y regulan el flujo sanguíneo hacia ese capilar
- capilar sinusoidal
- tipo de capilar más raro, que tiene brechas intercelulares extremadamente grandes en la membrana basal además de hendiduras y fenestraciones; se encuentra en áreas como la médula ósea y el hígado donde ocurre el paso de moléculas grandes
- canal de vía
- continuación de la metarteriola que permite que la sangre pase por alto un lecho capilar y fluya directamente a una vénula, creando una derivación vascular
- tunica externa
- (también, túnica adventicia) capa más externa o túnica de un vaso (excepto capilares)
- túnica íntima
- (también, túnica interna) forro más interno o túnica de un vaso
- tunica media
- capa media o túnica de un vaso (excepto capilares)
- vasa vasorum
- pequeños vasos sanguíneos ubicados dentro de las paredes o túnicas de vasos más grandes que suministran alimento y eliminan desechos de las células de los vasos
- derivación vascular
- continuación de la metarteriola y canal de vía que permite que la sangre pase por alto los lechos capilares para fluir directamente de la circulación arterial a la venosa
- vasoconstricción
- constricción del músculo liso de un vaso sanguíneo, lo que resulta en una disminución del diámetro vascular
- vasodilatación
- relajación del músculo liso en la pared de un vaso sanguíneo, dando como resultado un aumento del diámetro vascular
- vasomoción
- flujo irregular y pulsante de sangre a través de capilares y estructuras relacionadas
- vena
- vaso sanguíneo que conduce la sangre hacia el corazón
- reserva venosa
- volumen de sangre contenida dentro de las venas sistémicas en el tegumento, la médula ósea y el hígado que puede ser devuelto al corazón para la circulación, si es necesario
- venule
- pequeño vaso que va de los capilares a las venas


