1.42: Drenaje quirúrgico de abscesos de cuello
- Page ID
- 125483
\( \newcommand{\vecs}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vecd}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash {#1}}} \)
\( \newcommand{\id}{\mathrm{id}}\) \( \newcommand{\Span}{\mathrm{span}}\)
( \newcommand{\kernel}{\mathrm{null}\,}\) \( \newcommand{\range}{\mathrm{range}\,}\)
\( \newcommand{\RealPart}{\mathrm{Re}}\) \( \newcommand{\ImaginaryPart}{\mathrm{Im}}\)
\( \newcommand{\Argument}{\mathrm{Arg}}\) \( \newcommand{\norm}[1]{\| #1 \|}\)
\( \newcommand{\inner}[2]{\langle #1, #2 \rangle}\)
\( \newcommand{\Span}{\mathrm{span}}\)
\( \newcommand{\id}{\mathrm{id}}\)
\( \newcommand{\Span}{\mathrm{span}}\)
\( \newcommand{\kernel}{\mathrm{null}\,}\)
\( \newcommand{\range}{\mathrm{range}\,}\)
\( \newcommand{\RealPart}{\mathrm{Re}}\)
\( \newcommand{\ImaginaryPart}{\mathrm{Im}}\)
\( \newcommand{\Argument}{\mathrm{Arg}}\)
\( \newcommand{\norm}[1]{\| #1 \|}\)
\( \newcommand{\inner}[2]{\langle #1, #2 \rangle}\)
\( \newcommand{\Span}{\mathrm{span}}\) \( \newcommand{\AA}{\unicode[.8,0]{x212B}}\)
\( \newcommand{\vectorA}[1]{\vec{#1}} % arrow\)
\( \newcommand{\vectorAt}[1]{\vec{\text{#1}}} % arrow\)
\( \newcommand{\vectorB}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vectorC}[1]{\textbf{#1}} \)
\( \newcommand{\vectorD}[1]{\overrightarrow{#1}} \)
\( \newcommand{\vectorDt}[1]{\overrightarrow{\text{#1}}} \)
\( \newcommand{\vectE}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash{\mathbf {#1}}}} \)
\( \newcommand{\vecs}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vecd}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash {#1}}} \)
\(\newcommand{\avec}{\mathbf a}\) \(\newcommand{\bvec}{\mathbf b}\) \(\newcommand{\cvec}{\mathbf c}\) \(\newcommand{\dvec}{\mathbf d}\) \(\newcommand{\dtil}{\widetilde{\mathbf d}}\) \(\newcommand{\evec}{\mathbf e}\) \(\newcommand{\fvec}{\mathbf f}\) \(\newcommand{\nvec}{\mathbf n}\) \(\newcommand{\pvec}{\mathbf p}\) \(\newcommand{\qvec}{\mathbf q}\) \(\newcommand{\svec}{\mathbf s}\) \(\newcommand{\tvec}{\mathbf t}\) \(\newcommand{\uvec}{\mathbf u}\) \(\newcommand{\vvec}{\mathbf v}\) \(\newcommand{\wvec}{\mathbf w}\) \(\newcommand{\xvec}{\mathbf x}\) \(\newcommand{\yvec}{\mathbf y}\) \(\newcommand{\zvec}{\mathbf z}\) \(\newcommand{\rvec}{\mathbf r}\) \(\newcommand{\mvec}{\mathbf m}\) \(\newcommand{\zerovec}{\mathbf 0}\) \(\newcommand{\onevec}{\mathbf 1}\) \(\newcommand{\real}{\mathbb R}\) \(\newcommand{\twovec}[2]{\left[\begin{array}{r}#1 \\ #2 \end{array}\right]}\) \(\newcommand{\ctwovec}[2]{\left[\begin{array}{c}#1 \\ #2 \end{array}\right]}\) \(\newcommand{\threevec}[3]{\left[\begin{array}{r}#1 \\ #2 \\ #3 \end{array}\right]}\) \(\newcommand{\cthreevec}[3]{\left[\begin{array}{c}#1 \\ #2 \\ #3 \end{array}\right]}\) \(\newcommand{\fourvec}[4]{\left[\begin{array}{r}#1 \\ #2 \\ #3 \\ #4 \end{array}\right]}\) \(\newcommand{\cfourvec}[4]{\left[\begin{array}{c}#1 \\ #2 \\ #3 \\ #4 \end{array}\right]}\) \(\newcommand{\fivevec}[5]{\left[\begin{array}{r}#1 \\ #2 \\ #3 \\ #4 \\ #5 \\ \end{array}\right]}\) \(\newcommand{\cfivevec}[5]{\left[\begin{array}{c}#1 \\ #2 \\ #3 \\ #4 \\ #5 \\ \end{array}\right]}\) \(\newcommand{\mattwo}[4]{\left[\begin{array}{rr}#1 \amp #2 \\ #3 \amp #4 \\ \end{array}\right]}\) \(\newcommand{\laspan}[1]{\text{Span}\{#1\}}\) \(\newcommand{\bcal}{\cal B}\) \(\newcommand{\ccal}{\cal C}\) \(\newcommand{\scal}{\cal S}\) \(\newcommand{\wcal}{\cal W}\) \(\newcommand{\ecal}{\cal E}\) \(\newcommand{\coords}[2]{\left\{#1\right\}_{#2}}\) \(\newcommand{\gray}[1]{\color{gray}{#1}}\) \(\newcommand{\lgray}[1]{\color{lightgray}{#1}}\) \(\newcommand{\rank}{\operatorname{rank}}\) \(\newcommand{\row}{\text{Row}}\) \(\newcommand{\col}{\text{Col}}\) \(\renewcommand{\row}{\text{Row}}\) \(\newcommand{\nul}{\text{Nul}}\) \(\newcommand{\var}{\text{Var}}\) \(\newcommand{\corr}{\text{corr}}\) \(\newcommand{\len}[1]{\left|#1\right|}\) \(\newcommand{\bbar}{\overline{\bvec}}\) \(\newcommand{\bhat}{\widehat{\bvec}}\) \(\newcommand{\bperp}{\bvec^\perp}\) \(\newcommand{\xhat}{\widehat{\xvec}}\) \(\newcommand{\vhat}{\widehat{\vvec}}\) \(\newcommand{\uhat}{\widehat{\uvec}}\) \(\newcommand{\what}{\widehat{\wvec}}\) \(\newcommand{\Sighat}{\widehat{\Sigma}}\) \(\newcommand{\lt}{<}\) \(\newcommand{\gt}{>}\) \(\newcommand{\amp}{&}\) \(\definecolor{fillinmathshade}{gray}{0.9}\)ATLAS DE ACCESO ABIERTO DE Otorrinolaringología, Cirugía Operatoria de Cabeza y Cuello
DRENAJE QUIRÚRGICO DE ABSCESOS EN EL CUELLO
Johan Fagan, Jean Morkel
Los abscesos en el cuello pueden ser difíciles de drenar y tener consecuencias fatales si no se diagnostican a tiempo, se localizan con precisión y se cortan y drenan rápidamente. Sin embargo, el manejo se deja comúnmente en manos de los aprendices quirúrgicos.
Este capítulo presenta la anatomía quirúrgica relevante y los abordajes quirúrgicos de los diferentes espacios fasciales de la cabeza y el cuello. Debido a que los planos fasciales dirigen y limitan la propagación de la sepsis, es importante tener una comprensión de los planos fasciales y los espacios fasciales de la cabeza y el cuello.
Clasificación de la Fasciae Cervical
- Fascia cervical superficial (Figuras 1, 2)
- Fascia cervical profunda (Figuras 2-4)
- Capa superficial (invirtiendo)
- Capa media
- Capa muscular
- Capa visceral
- Capa profunda
- Fascia alar
- Fascia (pre) vertebral
Fascia cervical superficial
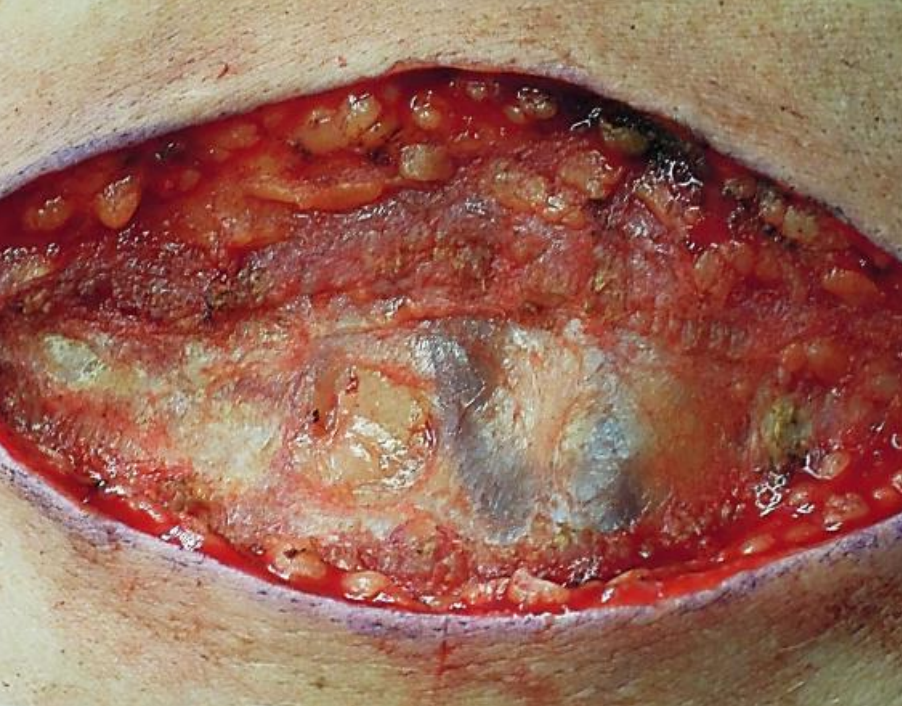
Figura 1: Fascia cervical superficial delicada que recubre la vena yugular externa y la grasa tras la división del platysma sobre el cuello lateral
Esta fascia muy delgada y delicada se encuentra justo a lo profundo de la piel y envuelve los músculos de la cabeza y el cuello incluyendo el platysma y los músculos de la expresión facial. Es tan delgada que puede ser difícil de identificar a la hora de realizar una incisión en el cuello. Se extiende desde el epicranio arriba hasta las axilas y la parte superior del tórax inferior e incluye el sistema musculoaponeurótico superficial/SMAS. El espacio profundo a la fascia cervical superficial contiene grasa, vasos (por ejemplo, venas yugulares anteriores y externas), nervios y linfáticos y por definición no es un espacio profundo del cuello (Figura 1). Los abscesos localizados ya sea superficial o dentro del espacio tisular inmediatamente profundo a la fascia cervical superficial son tratados por simple incisión y drenaje.
Fascia Cervical Profunda (Figuras 2-4)
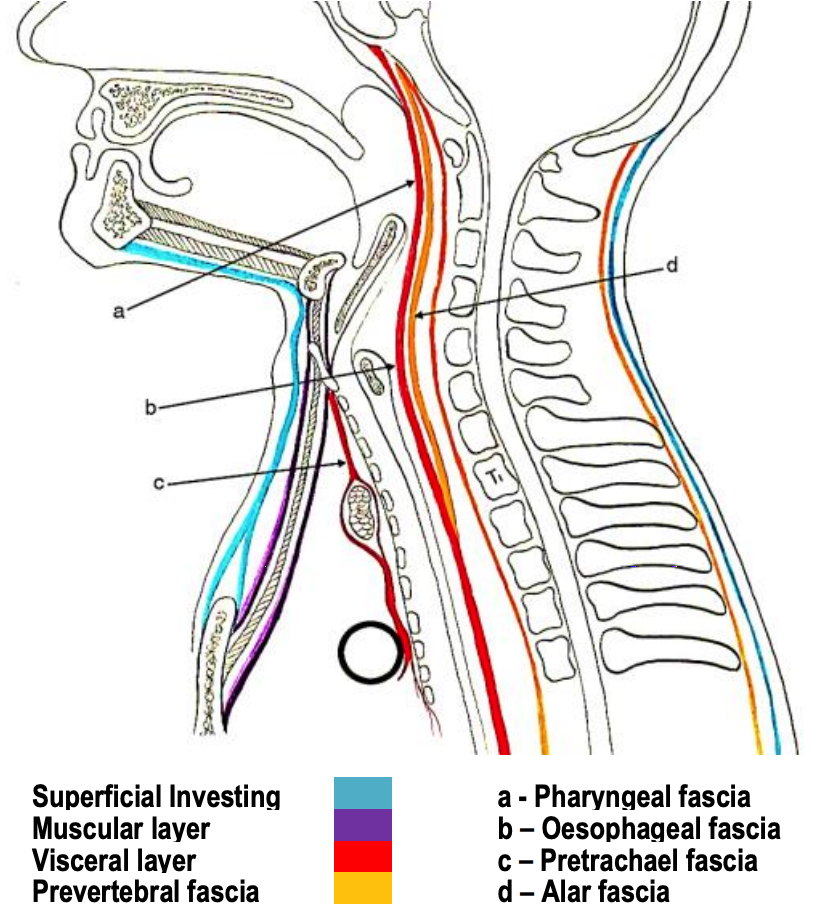
Figura 2: Vista sagital de 3 capas de fascia cervical profunda
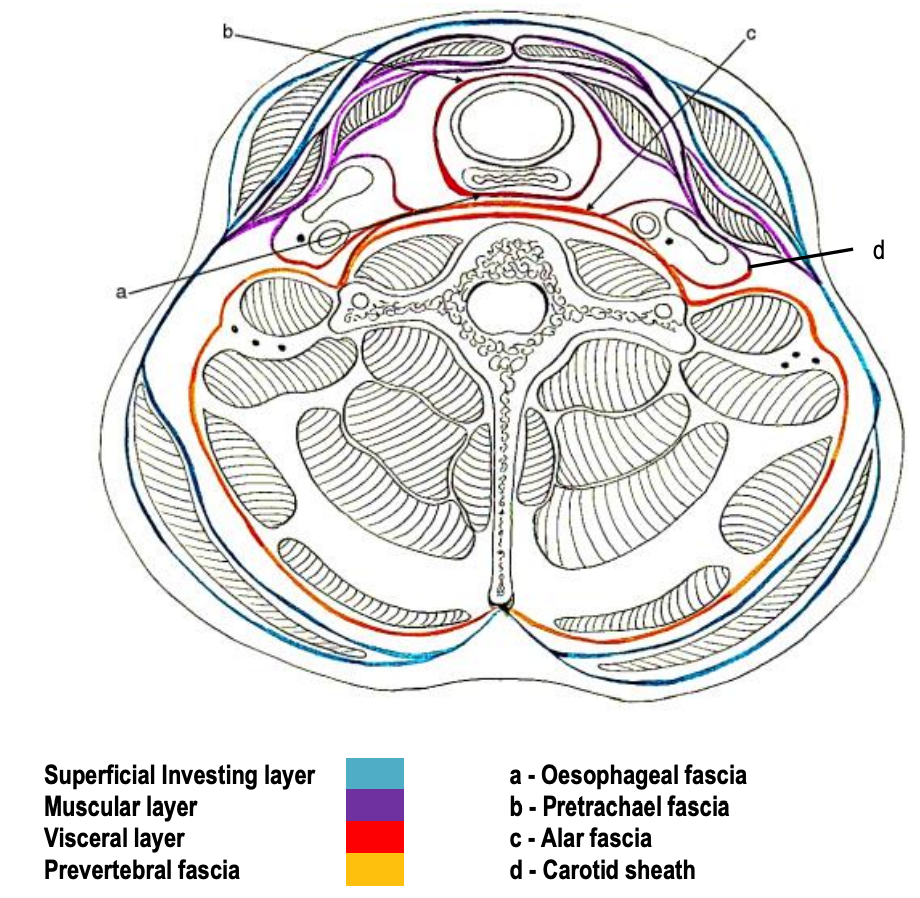
Figura 3: Sección transversal infrahioides de las fascias cervicales profundas

Figura 4: Sección suprahioidea de las fascias cervicales profundas
Esto envuelve los espacios profundos del cuello; de ahí que la comprensión de su anatomía sea clave para el manejo de la sepsis profunda del cuello. Comprende 3 capas, es decir, superficial, media y profunda.
Fascia Cervical Profunda: Capa superficial (Figuras 2-5)
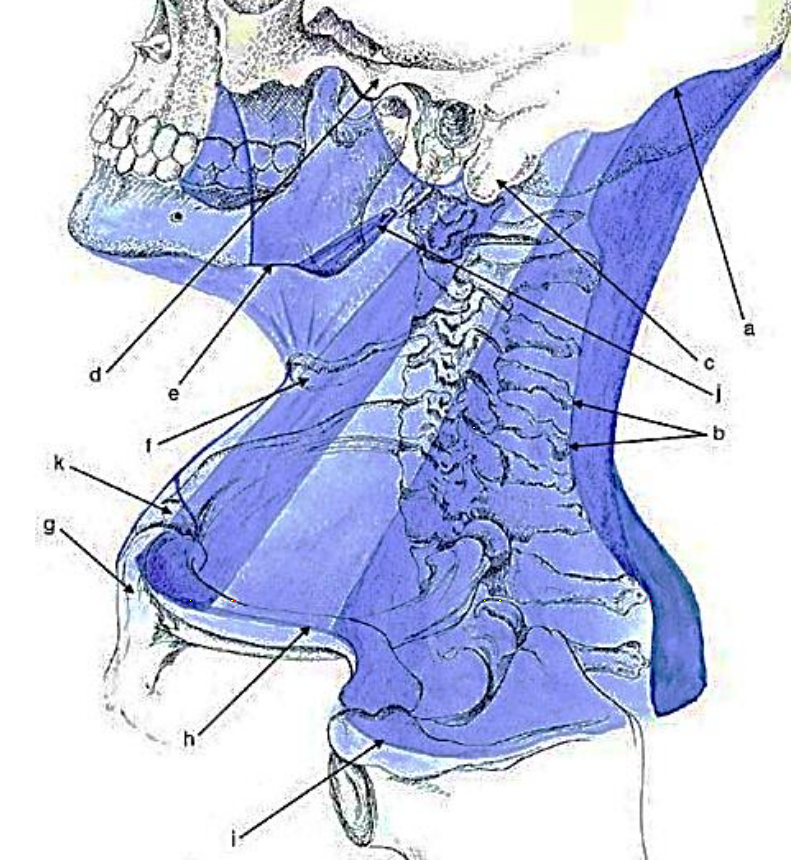
Figura 5: Fijaciones de capa superficial de fascia cervical profunda
La capa superficial, también conocida como capa inversora, rodea el cuello y envuelve los músculos de la masticación, es decir, masetero, buccinador, digástrico y milohioides (Figuras 4, 5).
Las fijaciones de la capa superficial de la fascia cervical profunda son las siguientes (Figura 5):

Figura 6: La capa superficial/inversora de la fascia cervical profunda se adhiere a la línea nucal superior y al ligamento nuca
a) Línea nucal superior del hueso occipital (Figuras 2, 6)
b) Fusiona posteriormente con el ligamento nuchae, una extensión intermuscular en la línea media del ligamento supraespinoso (Figuras 2, 3, 6).
c) Procesos mastoideos de los huesos temporales
d) Arcos cigomáticos
e) Borde inferior de la mandíbula
f) Hueso hioides
g) Manubrium sterni
h) Clavículas
i) Acromion
j) Forma ligamento estilomandibular
k) Partes de la fascia justo encima del manubrio esternal para contener las venas yugulares anteriores, y se adhiere a las superficies anterior y posterior del manubrio (Figura 2)

Figura 7: La capa superficial/inversora de la fascia cervical profunda cubre la glándula submandibular y la cara lateral de los vasos mayores como parte de la superficie externa de la vaina carótida, y el músculo esternocleidomastoideo
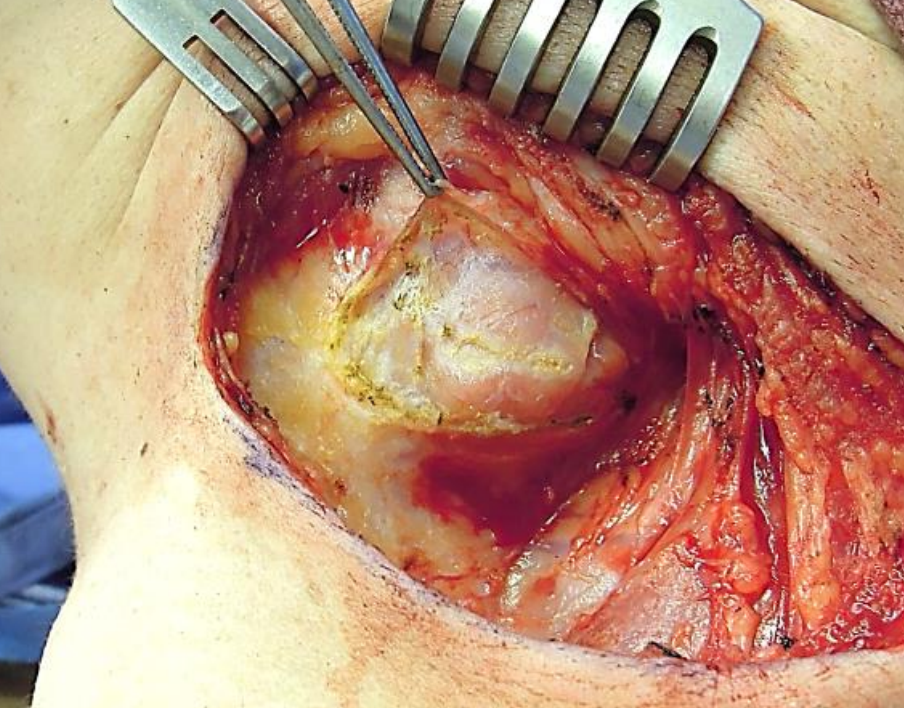
Figura 8: Cápsula submandibular practicada para demostrar su cápsula delgada
La fascia se divide en capas superficiales y profundas para encerrar trapecio y esternocleidomastoide (Figura 3). También encapsula las glándulas submandibular y parótida (Figuras 4, 7, 8), y contribuye a la vaina carótida (Figura 3).

Figura 9: Vista coronal de la capa superficial (invirtiendo) (azul) que rodea los músculos masticadores (fascia visceral: roja)
Entre la rama de la mandíbula y el hueso hioides envuelve el vientre anterior del músculo digástrico (Figura 9). Por lo tanto, la capa superficial de la fascia cervical profunda define los espacios parótida, submandibular y masticadora y contribuye a la pared del espacio carotídeo (Figuras 4, 7).
Fascia Cervical Profunda: Capa media
La capa media de la fascia cervical profunda se extiende superiormente desde la base del cráneo a lo largo de la vaina carótida hasta el pericardio (Figuras 2, 3, 10). Tiene capas musculares y viscerales:
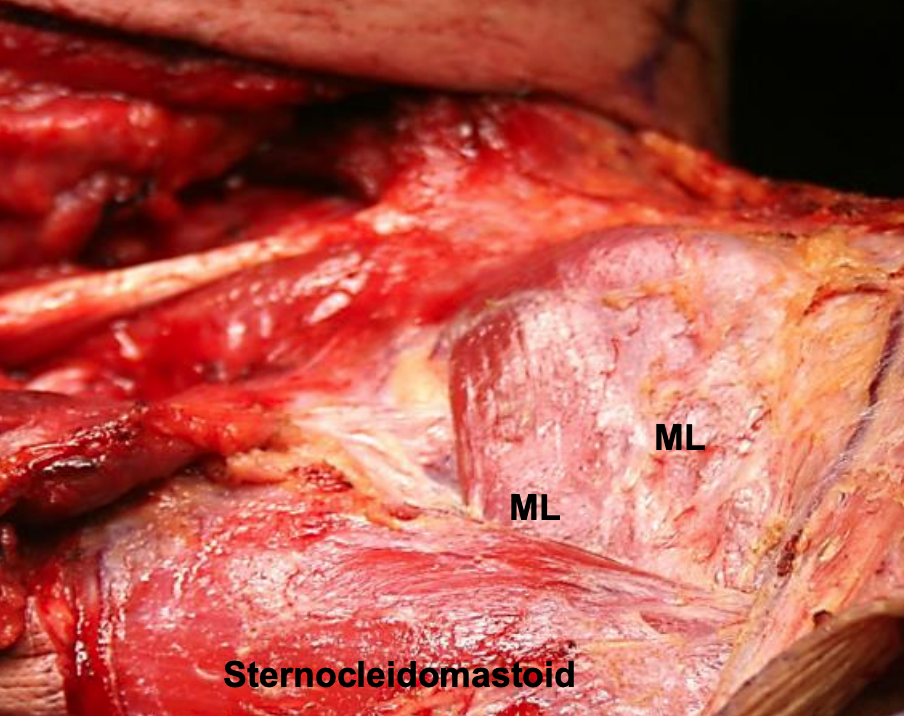
Figura 10: Capa muscular (ML) de la capa media de la fascia cervical profunda que recubre los músculos de la correa infrahioides

Figura 11: Vaina carotídea delgada elevada de la vena yugular interna

Figura 12: Capas medias y profundas de la fascia cervical profunda: Capa visceral (VL), Fascia Alar (AF), Ligamentum Nuchae (LN), Capa Muscular (ML) y Fascia Prevertebral (PV)
- Capa muscular (Figuras 2, 3, 10, 11, 12): Envuelve los músculos de la correa infrahioides (esternohioides, esternotiroideos, omomioides, tirohioides), la arteria carótida y la vena yugular interna (vaina carótida y espacio carotídeo)
- Capa visceral (Figuras 2, 3, 4, 9, 12): Se encuentra profundamente en los músculos infrahioides, y se divide para encerrar tiroides, tráquea, faringe y esófago
Fascia Cervical Profunda: Capa profunda
Esto circunda los músculos prevertebrales y paraespinales, y también contribuye a la vaina carótida. Se divide en fascias prevertebrales y alares.
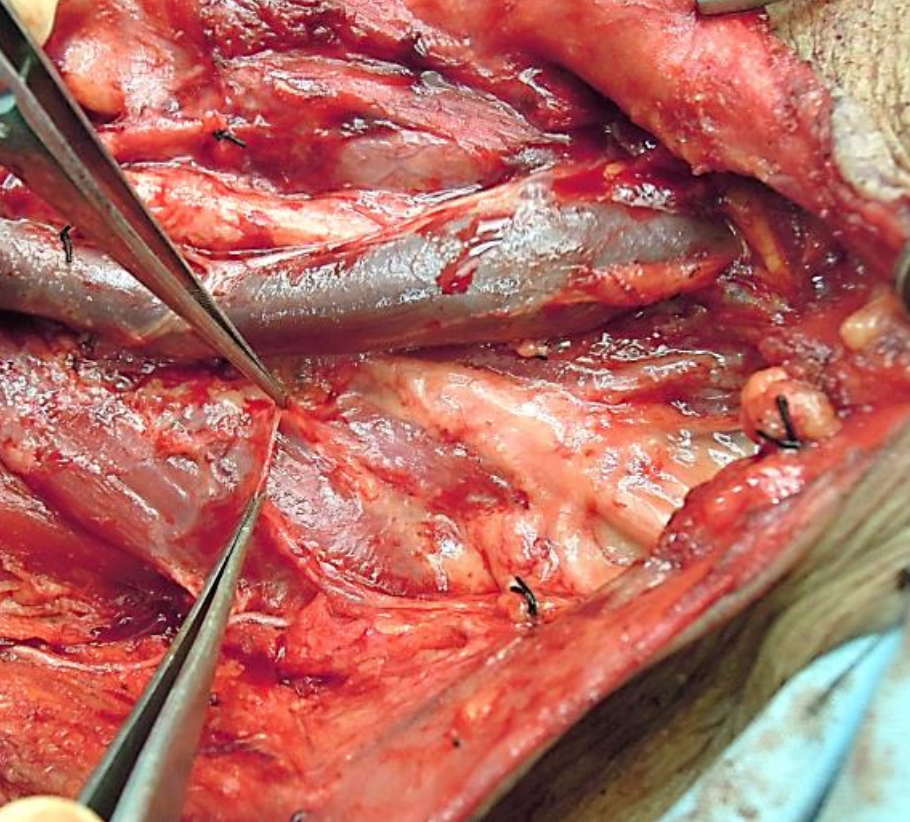
Figura 13: La fascia prevertebral delgada que cubre los músculos prevertebrales y el plexo braquial
- Fascia prevertebral (también conocida como fascia vertebral) (Figuras 2, 3, 4, 12, 13): Esta se adhiere a los cuerpos vertebrales en la línea media, y se extiende lateralmente sobre los músculos prevertebrales para unirse a los procesos transversales de las vértebras, y luego envuelve el paraespinal músculos para encontrarse con la capa superficial de la fascia cervical profunda en el ligamenttum nuchae en la línea media posterior (Figuras 3, 12). Se extiende desde la base del cráneo hasta T3 (Figura 12). Cubre el piso del traingle posterior del cuello; inferiormente constituye la cubierta fascial sobre el plexo braquial desde donde se extiende lateralmente como la vaina axilar para encerrar los vasos axilares y el plexo braquial (Figura 13).
- Fascia alar (Figuras 1, 2, 3, 12): Esta fascia se interpone entre la fascia prevertebral y visceral y forma la pared posterior del espacio retrofaríngeo/retrovisceral. Se extiende entre los procesos transversales desde la base del cráneo hasta el mediastino superior donde se funde con la capa visceral de fascia profunda en la superficie posterior del esófago a nivel de T2, terminando con ello el espacio retrofaríngeo inferiormente (Figura 2).
Clasificación de Espacios de Cuello Profundo
Las fascias profundas crean espacios profundos del cuello clínicamente relevantes, algunos de los cuales se interconectan entre sí. Algunos son espacios potenciales y se hacen evidentes solo cuando están distendidos por pus o aire (enfisema quirúrgico). La terminología y las clasificaciones de los espacios de cuello profundo utilizados en la literatura no son del todo consistentes.
Trabajando de la cefalia a la caudad, los espacios profundos del cuello pueden agruparse de la siguiente manera:
I. Región facial
a. Espacio bucal
b. Espacio canino
c. Espacio masticador
i. Espacio Masetero
ii. Espacio pterigoideo
iii. Espacio temporal
d. Espacio parotídeo
II. Región suprahioides
a. Espacio sublingual
b. Espacio submental
c. Espacio submandibular
d. Angina de Ludwig (IIa + IIb +IIc)
e. Espacio parafaríngeo
f. espacio periamigdalino
III. Región infraioide: espacio pretraqueal
IV. Cuello entero
a. Espacio retrofaríngeo
b. Espacio Peligro
c. Espacio carotídeo
d. espacio prevertebral
Sistemas de numeración dental

Figura 14: Tres sistemas de numeración dental
Las infecciones del espacio fascial suelen ser de origen odontogénico. De ahí que sea importante saber numerar los dientes, especialmente a la hora de interpretar los reportes radiológicos. En odontología se utilizan tres sistemas de numeración diferentes (Figura 14).
Drenaje quirúrgico espacios profundos del cuello
I.a. Absceso del Espacio Bucal

Figura 15: Absceso del espacio bucal; observe cómo la sepsis dental drena por encima y por debajo del músculo bucinador (B)
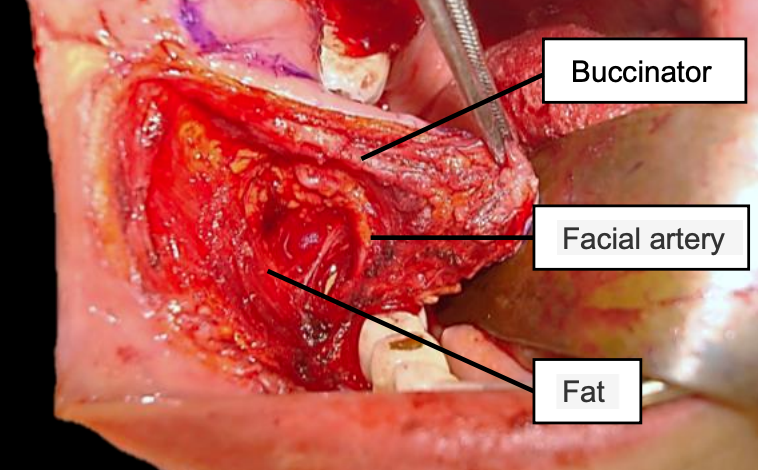
Figura 16: Espacio bucal derecho expuesto durante la elevación del colgajo bucal; Obsérvese el músculo buccinador, la arteria facial y la grasa que contiene las ramas terminales del nervio facial
El espacio bucal está confinado lateralmente por la fascia cervical superficial apenas profunda a la piel, medialmente por la capa inversora de la fascia cervical que recubre el músculo buccinador, anteriormente por la musculatura labial, posteriormente por el rafe pterigomandibular, superiormente por el arco cigomático e inferiormente por el borde inferior de la mandíbula (Figura 15). Contiene grasa bucal, conducto de Stenson, ramas terminales del nervio facial y arteria y venas faciales (Figura 16).

Figura 17: Absceso en el espacio bucal con marcada hinchazón de la mejilla y mínimo trismo
La sepsis del espacio bucal es principalmente de origen odontogénico en adultos (Figura 15); esto incluye los dientes bicúspides y molares maxilares e incluso los equivalentes mandibulares. Sin embargo, la sepsis del espacio bucal en niños también puede tener causas no odontogénicas. La infección se diagnostica fácilmente ya que a menudo hay marcada hinchazón de las mejillas, el trismo no es grave (Figura 17) y a menudo hay dientes bicúspide o molares cariados. Más específicamente, el absceso se manifiesta como pérdida del pliegue cutáneo nasolabial, hinchazón redondeada y sensible de las mejillas e hinchazón del párpado inferior (Figura 17). La aspiración con aguja diagnóstica se realiza fácilmente.
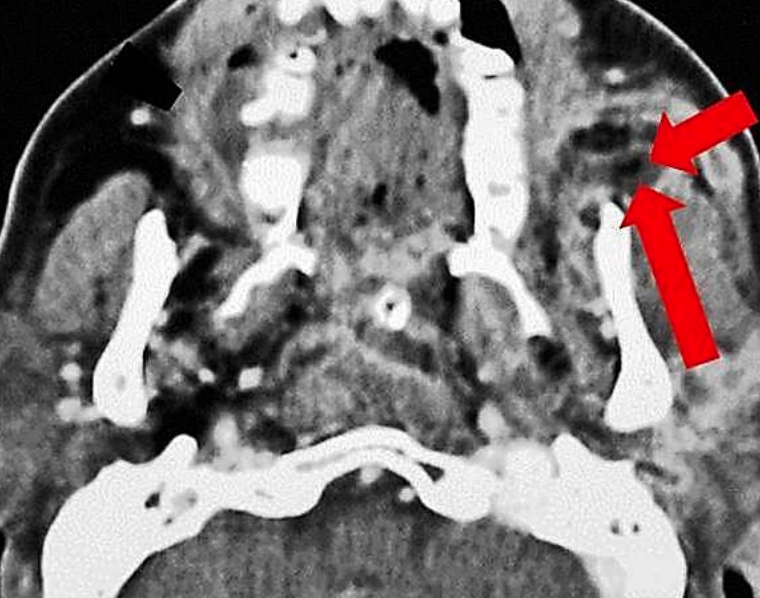
Figura 18: TC de absceso del espacio bucal
La radiología inicial debe incluir una ortopantomografía (OPG) o una TC de haz cónico (CBCT) para excluir causas odontogénicas. Imágenes más avanzadas como CT con contraste mejorado (Figura 18) o MRI pueden ser útiles en casos más complejos.
Abordajes quirúrgicos al espacio bucal
Tratar la causa, por ejemplo, dientes cariados. El drenaje transoral se realiza apenas inferior al punto de fluctuancia. Generalmente se realiza una incisión por vía intraoral justo inferior a la abertura del conducto parótido; con los cuidados necesarios y utilizando la disección roma solo en la periferia del espacio, se evita lesiones en las ramas del nervio facial. El abordaje intraoral no permite el drenaje dependiente.
Si se opta por realizar una incisión externa colocada más inferiormente paralela al borde inferior de la mandíbula, la disección roma debe dirigirse en su parte superior y anteriormente permaneciendo superficial al masetero. Tenga cuidado de no lesionar el nervio mandibular marginal, la arteria facial o la vena.
Como alternativa, se pueden colocar incisiones en los vestíbulos mandibulares y/o maxilares, y diseccionar sin rodeos ya sea inferior (mandíbula) o superiormente (maxilar) a través del músculo buccinador hacia el absceso.
Absceso del Espacio Canino I.b.

Figura 19: Músculo elevador anguli oris (amarillo)
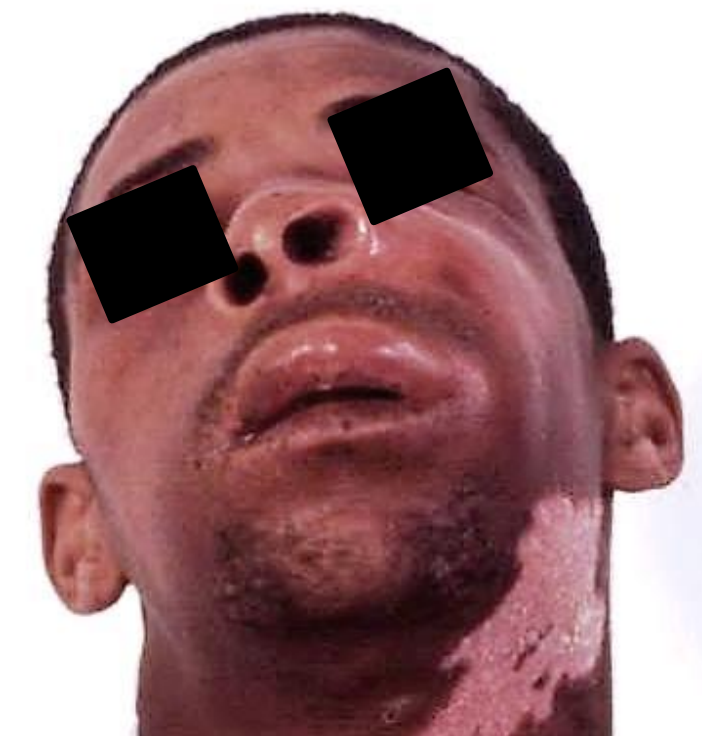
Figura 20: Absceso del espacio canino con hinchazón lateral a las fosas nasales y del labio superior.

Figura 21: Infección del espacio canino que causa celulitis marcada en los párpados

Figura 22: Formación sinusal y ectroprión tras absceso espacial canino
Si el espacio canino es un verdadero espacio fascial o simplemente un departamento musculoso es cuestión de debate. Una infección del espacio canino suele ser causada por una infección cúspide maxilar que perfora la corteza lateral del maxilar superior por encima de la inserción del músculo elevador anguli oris del labio superior (Figura 19). El origen del músculo es la pared maxilar alta en la fosa canina; se inserta en el ángulo de la boca con los músculos orbiculares y cigomáticos. Si la infección se extiende por debajo de la inserción del músculo elevador, como se encuentra más comúnmente, se presenta como una hinchazón del surco labial o, con menor frecuencia, como hinchazón palatina. Sin embargo, la infección del espacio canino generalmente se presenta como hinchazón lateral a las fosas nasales y del labio superior (Figura 20). Puede provocar marcada celulitis de los párpados (Figura 21) o drenar espontáneamente, creando un seno y provocando cicatrices posteriores (Figura 22).

Figura 23: Los trombos sépticos de la vena angular pueden viajar a través de las venas oftálmicas superior e inferior y causar trombosis del seno cavernoso
Los trombos sépticos de la vena angular pueden extenderse a través de las venas oftálmicas superior e inferior hasta el seno cavernoso y provocar trombosis del seno cavernoso con los signos clásicos de ptosis, proptosis, quimiosis y oftalmoplegia/paresia (Nervios craneales III, IV, VI) (Figura 23).
Abordajes quirúrgicos al espacio canino
El drenaje se logra normalmente a través de abordaje intraoral, con acceso alto en el vestíbulo labial maxilar. Diseccionar superiormente a través del músculo elevador anguli oris mediante disección roma para evitar lesiones en el nervio infraorbitario.
I.c. Espacio (s) Masticador

Figura 24: Espacio masticador (contorno azul), espacio parafaríngeo (contorno amarillo) y espacio parotídeo (contorno verde)
El espacio o espacios masticadores se definen por la capa superficial (inversora) de la fascia cervical profunda (Figura 9). Contiene el masetero, pterigoides medial y lateral, rama y cuerpo de la mandíbula, tendón temporal, y vasos alveolares inferiores y nervios. Se relaciona superiormente con el espacio temporal; posteromedialmente con el espacio parafaríngeo; y posteriormente con el espacio parotídeo (Figura 24).

Figura 25ab: Vistas axiales y coronales del espacio masticador y anatomía relevante y otros espacios: 1-Pterigoideo Lateral m, 2-Temporalis m, 3-Masetero m, 4-Pterigoideo Medial m, 5-Mylohioideo m, 6-Espacio masticador, 7-Mandíbula, 8-Espacio submandibular, 9-Glándula submandibular, 10- Espacio sublingual, 11- Espacio parafaríngeo, espacio 12-parótido/parótida
La literatura no es consistente sobre cómo definir el espacio masticador y a menudo habla de “espacios masticadores” o un “espacio masticador con compartimentos”. El espacio o espacios masticadores tienen espacios/compartimentos masetéricos, pterigoideos y temporales que se comunican entre sí, así como con los espacios bucal, submandibular y parafaríngeo (Figuras 25 a, b).

Figura 26: La aspiración con aguja es una herramienta de diagnóstico valiosa
La sepsis es principalmente de origen dental, especialmente en el 3er diente molar inferior. La infección puede estar confinada a uno solo de los compartimentos masticadores o puede extenderse a cualquiera o a todos los compartimentos/espacios mencionados anteriormente. Los pacientes generalmente presentan dolor local y trismo marcado. La aspiración con aguja es una valiosa herramienta diagnóstica (Figura 26).
A continuación se discutirá el drenaje de abscesos de los espacios masticadores de acuerdo con los espacios/compartimientos individuales masetéricos, pterigoideos y temporales.
Espacio Masetérico I.C.I.

Figura 27: Espacio (Sub) masetérico (línea amarilla); espacio pterigoideo (línea roja); pterigoideo medial (MPt); mandíbula (M); y masetero (Mas)
El espacio masetérico (submasetérico) se localiza entre el músculo masetero lateralmente y la rama ascendente mandibular medialmente (Figura 27). Anteriormente, el espacio está limitado por la superficie interna de la fascia masetérica y posteriormente por la fascia parotidomasetérica a medida que se divide para envolver la glándula parótida. Los bordes superior e inferior son, respectivamente, el arco cigomático y el ángulo y el borde inferior de la rama donde se une el músculo masetero.

Figura 28: Absceso espacial masetérico con abultamiento del masetero y trismo severo
Clínicamente los pacientes presentan abultamiento del músculo masetero, trismo severo y dolor (Figura 28). Debido a su ubicación submasetérica, la palpación suele revelar una hinchazón no fluctuante y muy firme.
Abordajes quirúrgicos al espacio masetérico

Figura 29: Depresores de lengua utilizados para superar el trismo
Los depresores de lengua son una ayuda útil para superar el trismo severo y acceder a la boca para bloqueos anestésicos locales intraorales, procedimientos de incisión y drenaje e incluso para intubación (Figura 29).
Generalmente se emplea un enfoque externo. Se realiza una incisión en el ángulo de la mandíbula, paralela al borde inferior de la mandíbula. Después de cortar la piel y el tejido subcutáneo, la disección roma se dirige superiormente a través del platysma y el espacio submandibular. Se debe tener cuidado para evitar lesiones en la rama mandibular del nervio facial. Se puede utilizar un abordaje intraoral a través de una incisión vertical realizada a lo largo del rafe pterigomandibular; usar disección roma lateral a la rama mandibular y medial/profunda al músculo masetero para llegar al absceso. También se pueden utilizar enfoques combinados. El drenaje ecoguiado se puede considerar en pacientes con infección del espacio submasetérico unilocular y trismo severo que causan un riesgo anestésico significativo.
I.C.II. Espacio Pterigoideo
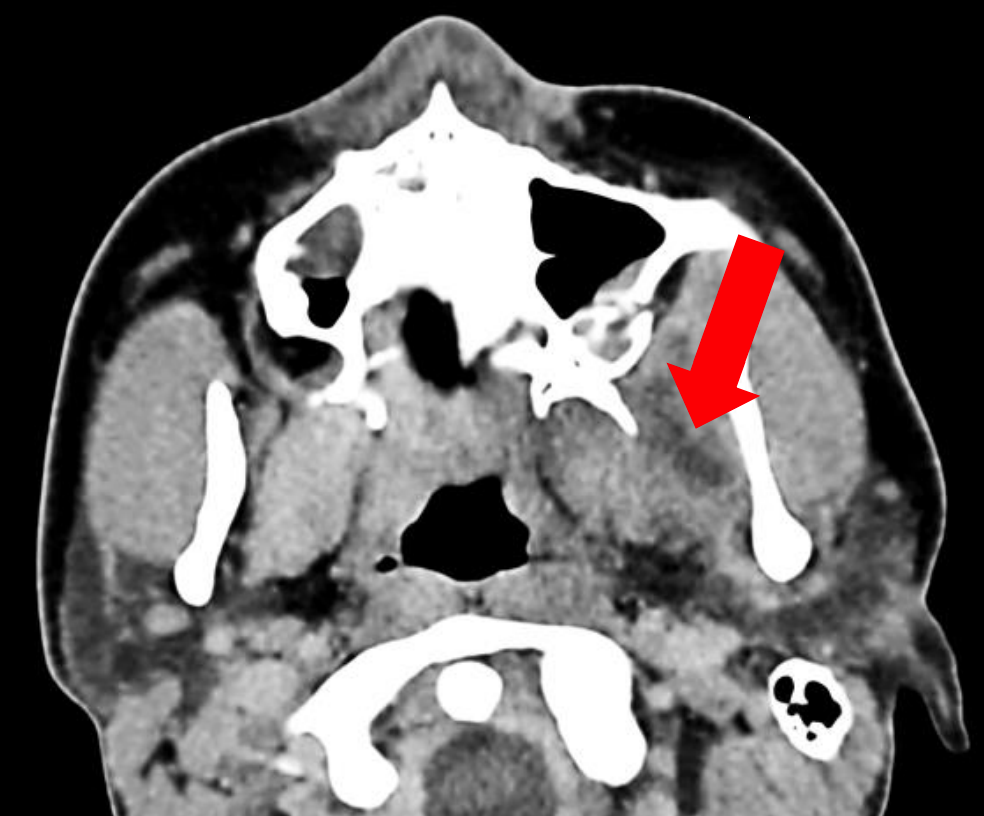
Figura 30: Absceso del espacio pterigoideo izquierdo
El espacio pterigoideo (pterigomandibular) consiste principalmente en tejido areolar suelto. Se localiza entre los músculos pterigoideos y la rama de la mandíbula (Figuras 27, 30). Otra nomenclatura incluye “espacio pterigoideo interno” o “espacio pterigoideo superficial”.
Se une medial e inferiormente por el músculo pterigoideo medial y el cabestrillo pterigomasetérico respectivamente. El músculo pterigoideo lateral se localiza superomedialmente. La rama medial de la mandíbula se localiza lateralmente. La glándula parótida se curva medialmente alrededor de la parte posterior de la rama mandibular para formar su borde posterior, mientras que anteriormente los músculos bucinador y constrictor superior se unen para formar una unión fibrosa, el rafio pterigomandibular. El espacio pterigoideo contiene el nervio alveolar inferior, la arteria y la vena, el nervio lingual y el nervio al músculo milohioideo.
La sepsis del espacio pterigoideo se debe comúnmente a la infección del diente molar 3 o resultado de una infección después de una cirugía molar 3 o cirugía ortognática mandibular; también puede seguir bloqueos anestésicos locales mandibulares. El trismo y el dolor suelen ser el signo y síntoma presentador.
Abordajes quirúrgicos al espacio pterigoideo
Normalmente se emplea un abordaje extraoral submandibular. Diseccionar sin rodeos a través del cabestrillo pterigomasetérico hasta el espacio pterigoideo, permaneciendo medial a la rama y lateral al músculo pterigoideo medial. Se realiza un abordaje intraoral a través de una incisión vertical, lateral y paralela al rafe pterigomandibular. Luego se utiliza la disección roma para alcanzar el espacio pterigoideo mediante la disección a lo largo de la superficie medial de la rama. También se puede emplear un enfoque combinado con drenajes de paso y paso.
I.C.III. Espacio Temporal (Figuras 31, 32)
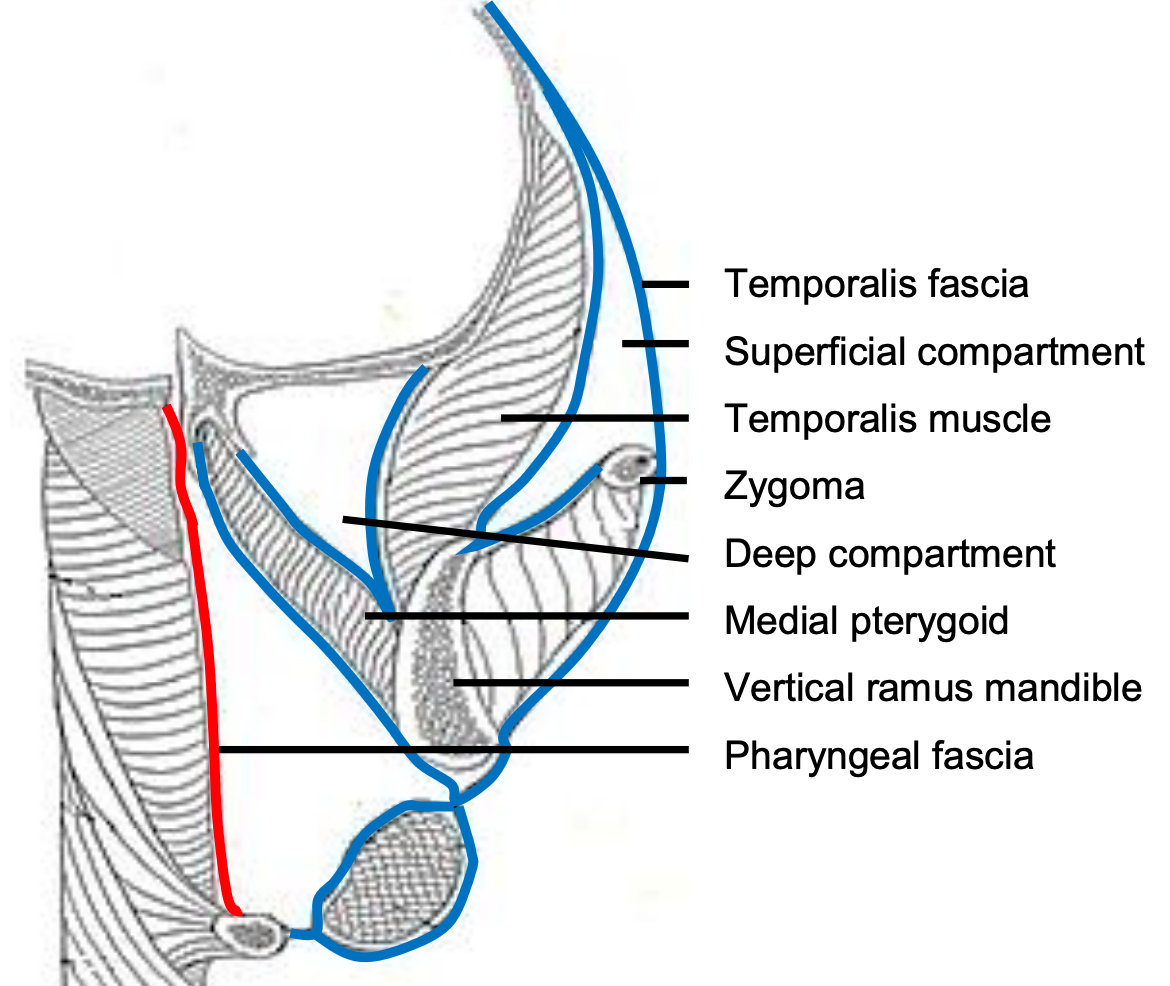
Figura 31: Compartimentos profundos y superficiales del espacio temporal
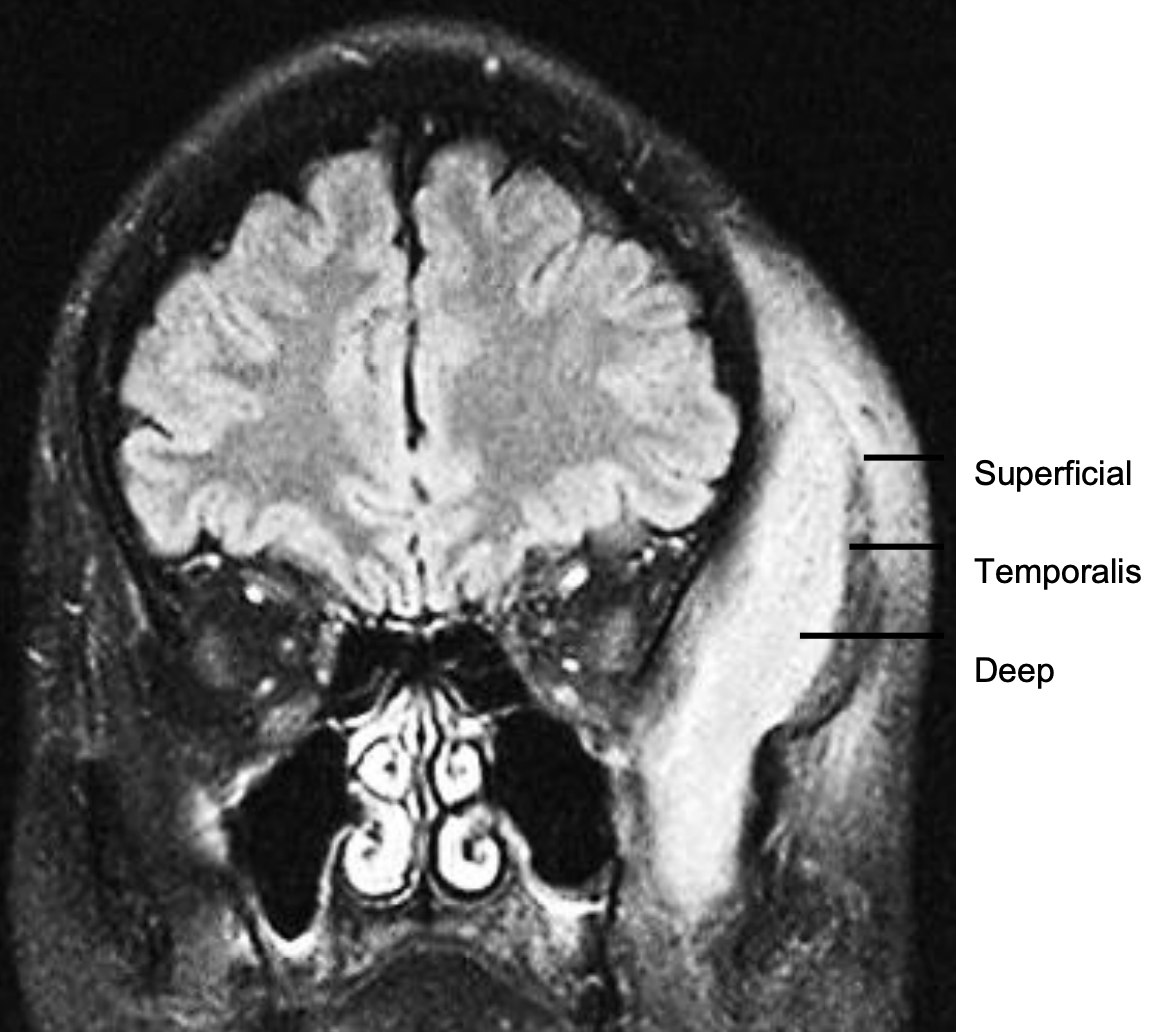
Figura 32: MRI de abscesos espaciales temporales profundos y superficiales (BMJ Case Reports 2010; doi:10.1136/bcr.01.2010.2656)
El músculo temporal divide este espacio en compartimientos profundos y superficiales. El compartimento superficial está contenido lateralmente por la fascia temporal (capa superficial/inversora de la fascia profunda), y medialmente por el músculo temporal; el compartimento profundo está limitado lateralmente por la superficie profunda del músculo temporal y medialmente por el periostio que recubre el hueso temporal.
Contiene la arteria maxilar interna y sus ramas, la arteria alveolar inferior y el nervio, y es biseccionada por el músculo temporal. Se relaciona inferiormente con el espacio masticador. Las fuentes de sepsis incluyen infección molar maxilar o sepsis post-extracción; sinusitis maxilar, fracturas de seno maxilar; artroscopia temporomandibular y sepsis después de inyecciones en la articulación temporomandibular.
La sepsis espacial temporal se presenta típicamente como hinchazón de la fosa temporal, dolor y trismo. Las tomografías computarizadas o MRI con contraste indican las relaciones del absceso con el músculo temporal y la extensión a otros espacios, por ejemplo, el espacio masticador (Figura 32).
Abordajes quirúrgicos al espacio temporal

Figura 33: Zigoma cruzado del nervio facial

Figura 34: Aproximación externa a los compartimentos superficiales y profundos del espacio temporal
Abordaje externo a compartimientos superficiales y profundos: Se realiza una incisión lateral de 3 cm al canto lateral del ojo cuidando de no lesionar las ramas frontales/temporales del nervio facial que recorren la almohadilla grasa temporal superficial, profunda hasta el músculo orbicular oculi , justo lateral al borde orbital (Figura 33, 34); o mediante una incisión horizontal en la frente. El compartimento profundo se drena mediante el avance de un hemostato a través del músculo temporal hacia el espacio entre el músculo temporal y el hueso temporal y esfenoide.

Figura 36: Drenaje intraoral: Flecha roja: proceso medial a coronoide para llegar al compartimento profundo; Flecha azul: proceso lateral a coronoide para llegar al compartimento superficial
Drenaje intraoral: El músculo temporal se adhiere al proceso coronoide de la mandíbula (Figura 35). Por lo tanto, el punto de referencia anatómico clave para el drenaje intraoral es la rama vertical de la mandíbula donde asciende desde el trígono retromolar. Para drenar el compartimento superficial, hacer una incisión de arma blanca en la mucosa lateral a la rama vertical de la mandíbula y avanzar un hemostato lateral al proceso coronoide hacia el absceso. Para drenar el compartimento profundo, hacer una incisión de arma blanca en la mucosa medial a la rama vertical y avanzar un hemostato medial al proceso coronoide hacia el absceso. También se puede utilizar un enfoque combinado.
I.d. Espacio parotídeo

Figura 36: (R) espacio parotídeo (contorno amarillo) y (L) absceso parotídeo
El espacio parotídeo está limitado por la capa superficial (inversora) de la fascia cervical profunda (Figuras 24, 36). La fascia inversora se divide a nivel del ligamento estilomandibular para encerrar la glándula por cápsulas parótidas superficiales y profundas. El espacio se extiende desde el conducto auditivo externo hasta el ángulo de la mandíbula. Se localiza lateral a los espacios carótida y parafaríngea y posterior al espacio masticador (Figura 24). Contiene la glándula parótida, parte proximal del conducto parótido, nervio facial, vena facial/retromandibular posterior, ganglios linfáticos intraparotídeos y ramas terminales de la arteria carótida externa. La cápsula superficial es fuerte, pero la cápsula profunda es delgada, permitiendo que la infección se propague fácilmente al espacio parafaríngeo.

Figura 37: Absceso espacial parotídeo
Las fuentes de sepsis incluyen parotiditis, sialadenitis y sepsis adyacente. La sepsis del espacio parotídeo se presenta típicamente con sensibilidad, hinchazón y trismo (Figura 37). La fluctuación suele estar ausente y puede ser difícil distinguir clínicamente entre parotiditis y un absceso parotídeo. La ecografía o una tomografía computarizada con contraste es útil para diagnosticar un absceso parotídeo (Figura 36).
Abordajes quirúrgicos al espacio parotídeo
La lesión en el nervio facial es la principal preocupación. La incisión y el drenaje se realizan bajo anestesia general elevando un colgajo cutáneo de parotidectomía para exponer la cápsula parótida. Se realizan incisiones en la cápsula parótida a lo largo del eje del nervio facial, se pasa un hemostato sin rodeos al (los) absceso (es) y se insertan drenajes. La resolución de la hinchazón de la parótida generalmente se retrasa bastante.
II.a Espacio Sublingual
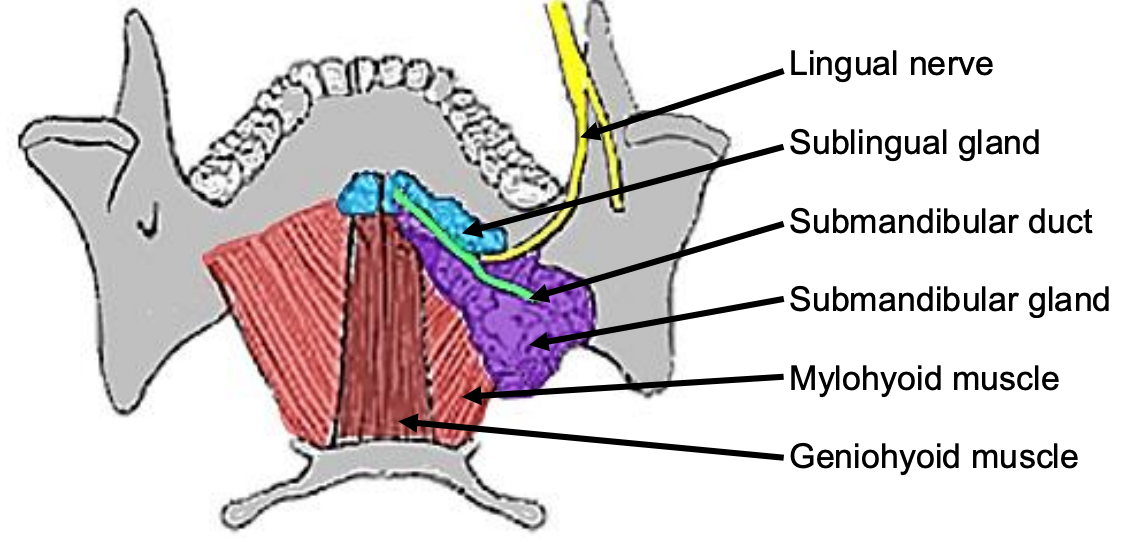
Figura 38: Vista intraoral superior de SMG, conducto, nervio lingual y músculos milohioides y geniohioides
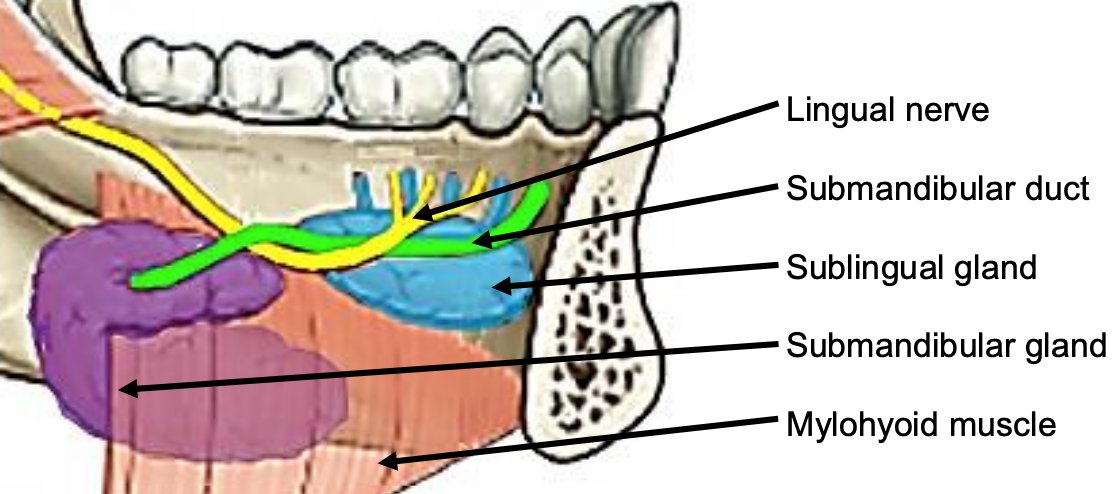
Figura 39: Vista intraoral de glándula sublingual izquierda con conductos de Rivinus, SMG y conducto, nervio lingual y músculos milohioides
El espacio sublingual está contenido por la mucosa del piso de la boca arriba, el músculo milohioideo inferior (Figuras 38, 39), y es continuo con el lado opuesto a través de la línea media. Anterioramente y lateralmente está atado por la mandíbula. El borde posterior es el hueso hioides. El espacio contiene las glándulas salivales sublinguales, los componentes intraorales de las glándulas salivales submandibulares y los conductos submandibulares, y los nervios hipogloso y lingual (Figuras 35, 36).
El espacio está conectado con el espacio submandibular en el borde posterior del músculo milohioideo alrededor del cual puede rastrear el pus; así como con el espacio submental inferiormente con el músculo milohioideo interpuesto; y el espacio parafaríngeo posteriormente.

Figura 40: Hinchazón del piso de la boca con elevación de la lengua

Figura 41: Absceso espacial sublingual situado por encima de los milohioides

Figura 42: Tomografía computarizada coronal de absceso espacial sublingual situado por encima de los milohioides
Las fuentes de infección incluyen sepsis dental, especialmente del tercer diente molar inferior, sialolitiasis y una ranula infectada. Los pacientes presentan dolor, hinchazón, induración en el piso de la boca y elevación de la lengua (Figura 40-42).
Abordajes quirúrgicos al espacio sublingual
Drenar el espacio sublingual transoralmente mediante la incisión de la mucosa en el piso anterior de la boca, preferiblemente paralela al conducto submandibular, y proceder con la disección roma teniendo cuidado de no lesionar el nervio lingual o los conductos submandibulares. Si el espacio submandibular también se ve afectado, ambos espacios se pueden alcanzar a través de un abordaje submandibular.
II.b. Espacio Submental

Figura 43: Elevación del contenido del espacio submental entre los vientres anteriores del digástrico durante una disección de cuello
El espacio submental se localiza por debajo del mentón, cruza la línea media y está unido superficialmente por la capa superficial de fascia cervical y piel, lateralmente por los vientres anteriores de los músculos digástricos, y profundamente por la capa inversora de fascia cervical que recubre el músculo milohioideo. Las relaciones anatómicas son el espacio sublingual (por encima de los milohioides) y los espacios submandibulares lateralmente. Contiene grasa, ganglios linfáticos y la vena yugular anterior (Figura 43).
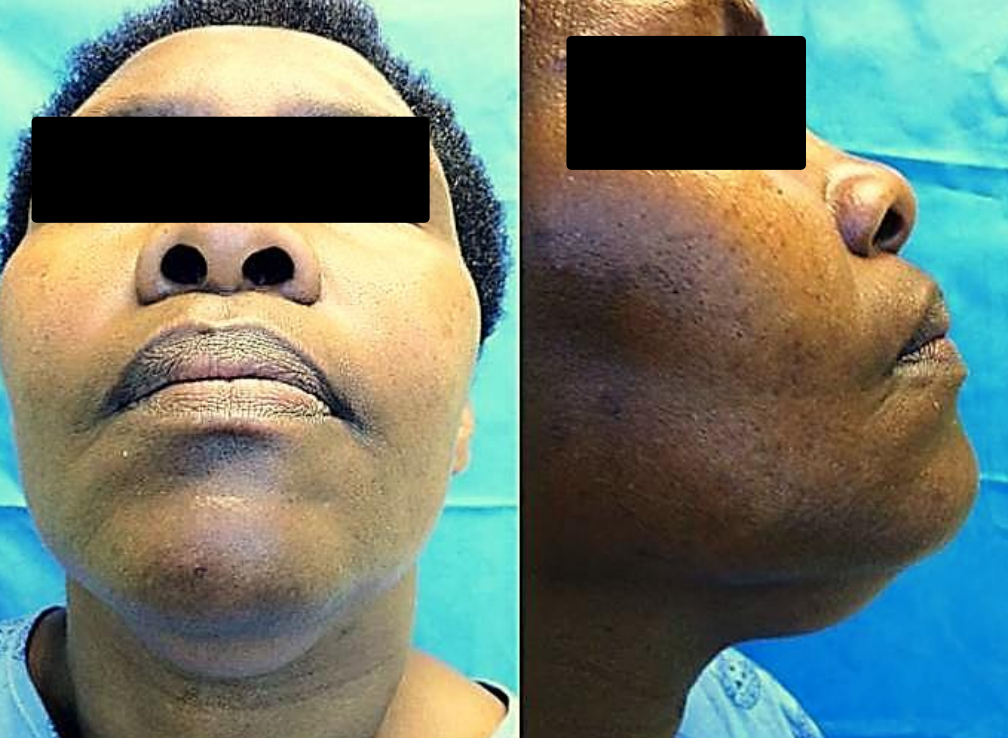
Figura 44: Presentación clínica de infección del espacio submental secundaria a incisivo mandibular cariado

Figura 45: Absceso del espacio submental anterior al hueso hioides
Las fuentes de sepsis suelen ser dentales (incisivo mandibular), una ranula infectada, linfadenitis o extensión de infecciones del espacio submandibular. Los pacientes presentan una inflamación submental sensible (Figuras 44, 45).
Abordajes quirúrgicos al espacio submental
El drenaje se logra a través de una incisión cutánea transversal externa realizada entre el hueso hioides y el mentón.
II.c Espacio Submandibular
Existe una falta de conformidad en la literatura sobre lo que se entiende por “espacio submandibular”. Algunos subdividen el “espacio submandibular” en espacios submaxilares, sublinguales y submentales, mientras que otros consideran que los espacios submaxilar y submandibular son sinónimos. Para ajustarse mejor a la terminología convencional de cirugía de cabeza y cuello, este último uso de la palabra se adopta en este capítulo.
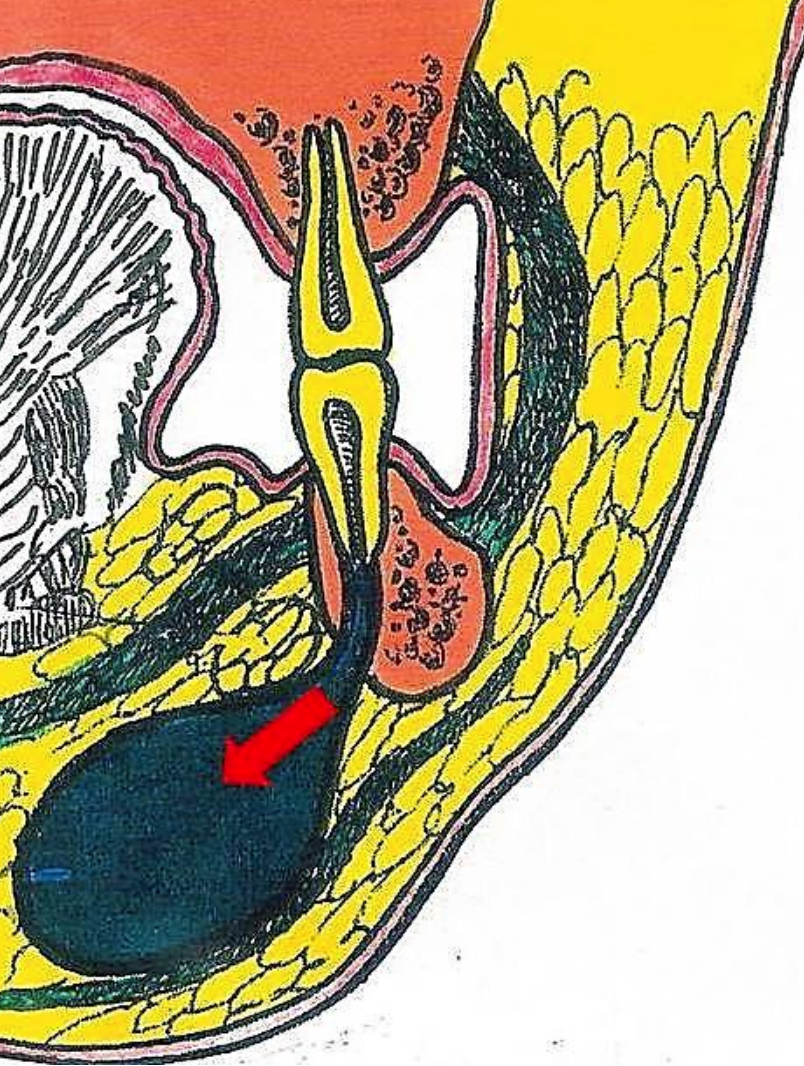
Figura 46: Vista coronal que representa un absceso odontogénico del espacio submandibular
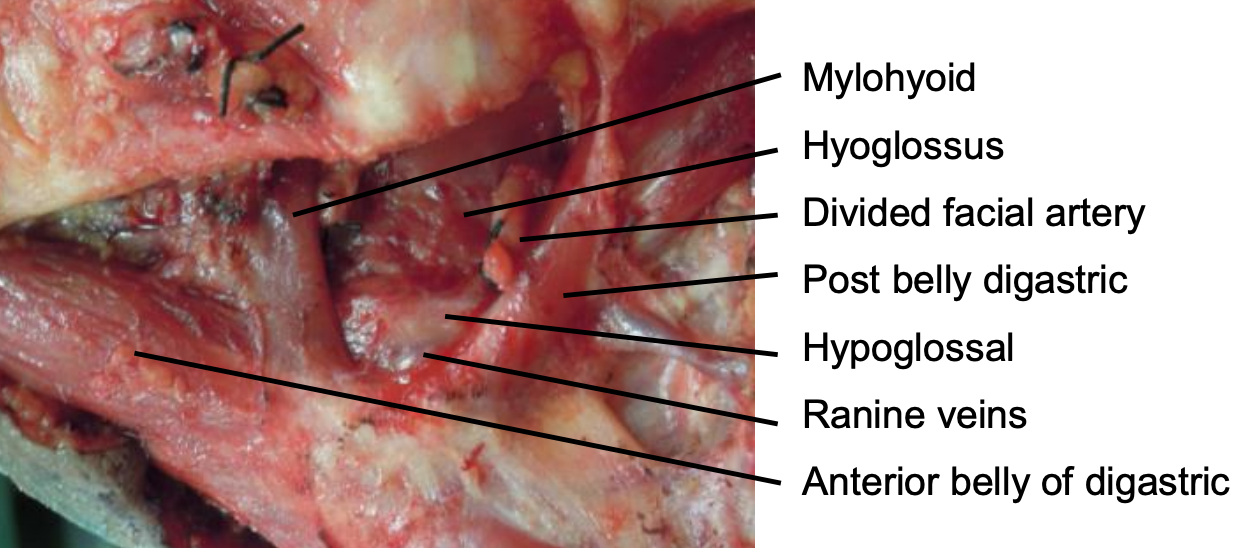
Figura 47: Pared medial del espacio submandibular (L) que comprende fascia delgada inversora que cubre el músculo milohioideo, nervio hipogloso, venas raninas y músculo hiogloso
Como el espacio más inferior del cuello suprahioideo, el espacio submandibular se extiende hacia arriba desde el hioides y está contenido lateralmente entre el hioides y la mandíbula por la capa superficial (inversora) de la fascia cervical profunda y por la superficie medial de la mandíbula hasta su línea milohioidea (Figuras 7, 8, 9, 46). Medialmente está limitada por la fascia inversora que cubre el músculo milohioideo, el nervio hipogloso, las venas raninas y el músculo hyoglosso (Figura 47). Contiene la porción superficial de la glándula submandibular, ganglios linfáticos submandibulares y submentales, arteria y vena facial, grasa y el asa inferior del nervio hipogloso. El vientre anterior del digástrico lo separa del espacio submental (Figura 47). La glándula submandibular y su conducto pasan alrededor del margen posterior del milohioides para ingresar al espacio sublingual en el piso de la boca (Figuras 38, 39). Detrás del margen posterior del músculo milohioideo hay una comunicación directa entre los espacios submandibulares y sublinguales. La infección puede extenderse anteriormente al espacio submental y posteriormente a los espacios parafaríngeos y/o retrofaríngeos.
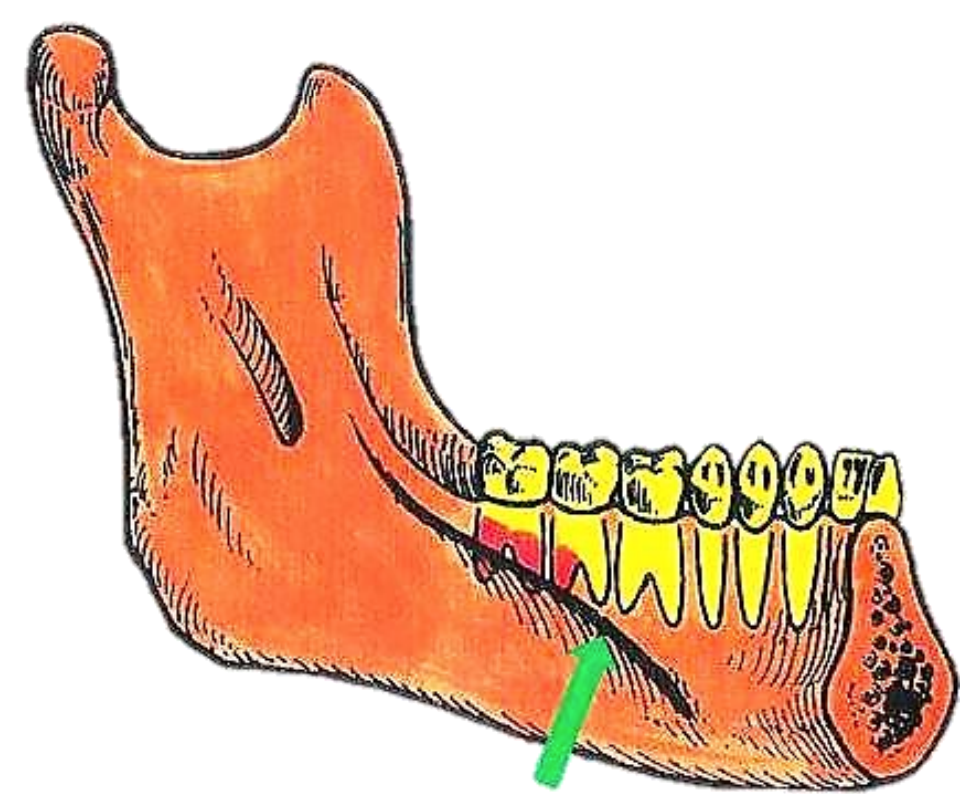
Figura 48: Las infecciones odontogénicas son comúnmente causadas por los molares mandibulares 2 y 3, ya que los ápices de las raíces dentales se extienden por debajo de la línea milohioidea (flecha verde)
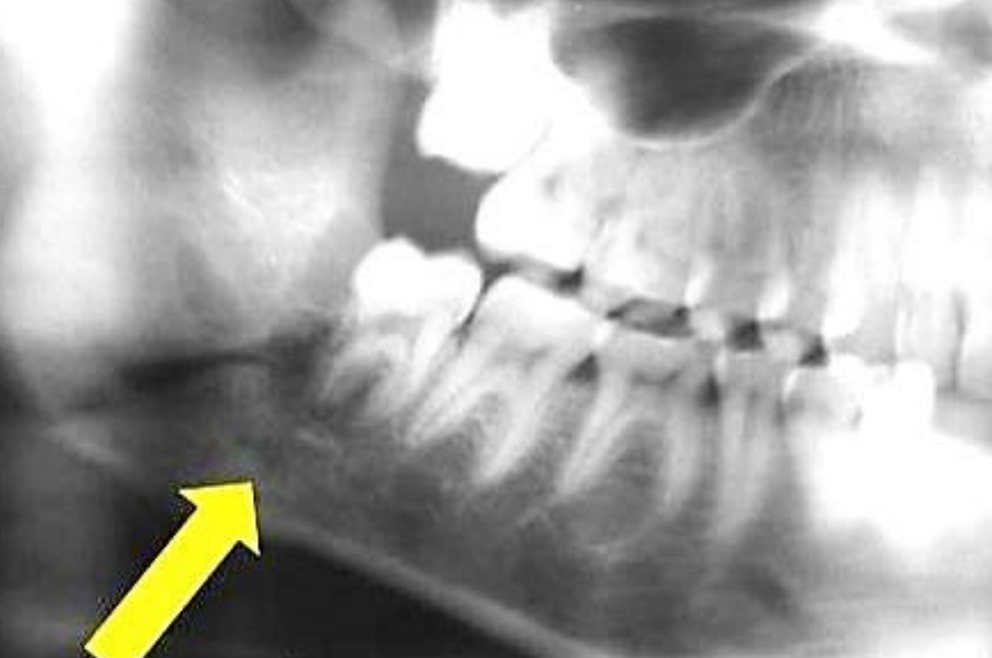
Figura 49: OPG que representa una radiolucencia periradicular del 3er molar

Figura 50: Absceso del espacio submandibular
Las fuentes de sepsis incluyen sialadenitis, sialolitiasis y sepsis dental (Figuras 46, 48, 49). Los pacientes suelen presentar hinchazón y sensibilidad sobre el triángulo submandibular del cuello y solo trismo muy leve (Figuras 50).
Abordajes quirúrgicos al espacio submandibular
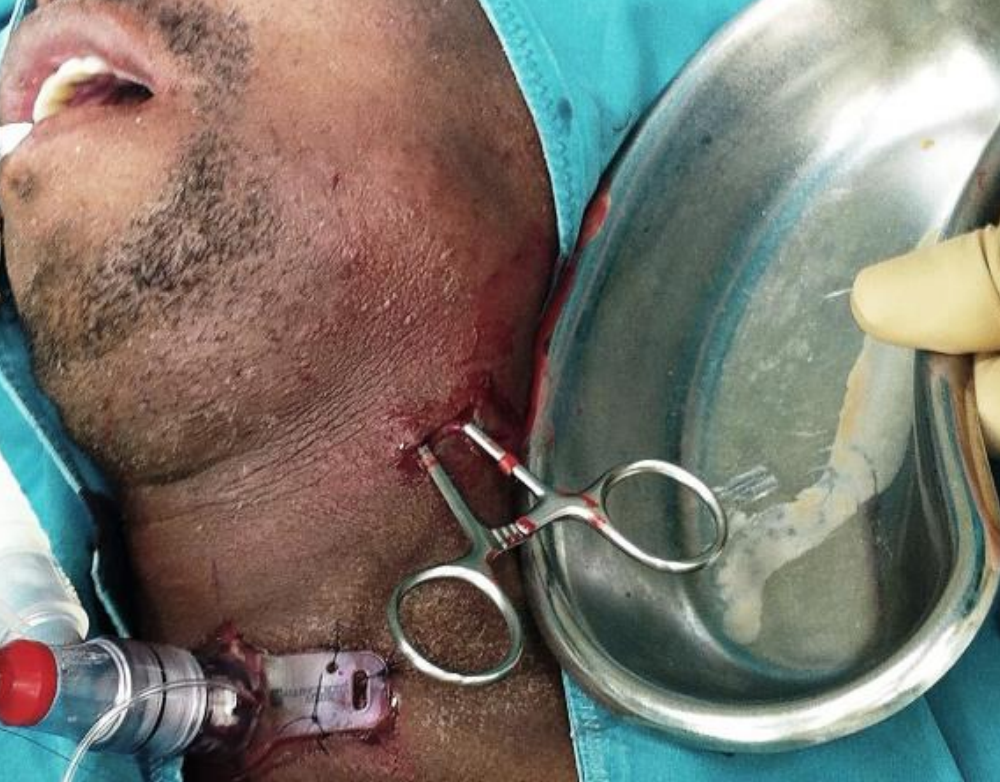
Figura 51: Incisión horizontal en el pliegue cutáneo realizada a nivel de hioides extendida a través del músculo platysma con disección roma

Figura 52: Drenaje extraoral de cartón en su lugar
Hacer una incisión horizontal en el pliegue cutáneo a nivel del hioides para evitar la transección del nervio mandibular marginal. Extender la incisión a través del músculo platysma mediante disección roma (Figuras 51, 52).
II.d Angina de Ludwig

Figura 53: Apariencia típica de la angina de Ludwig con hinchazón sublingual, submental y submandibular
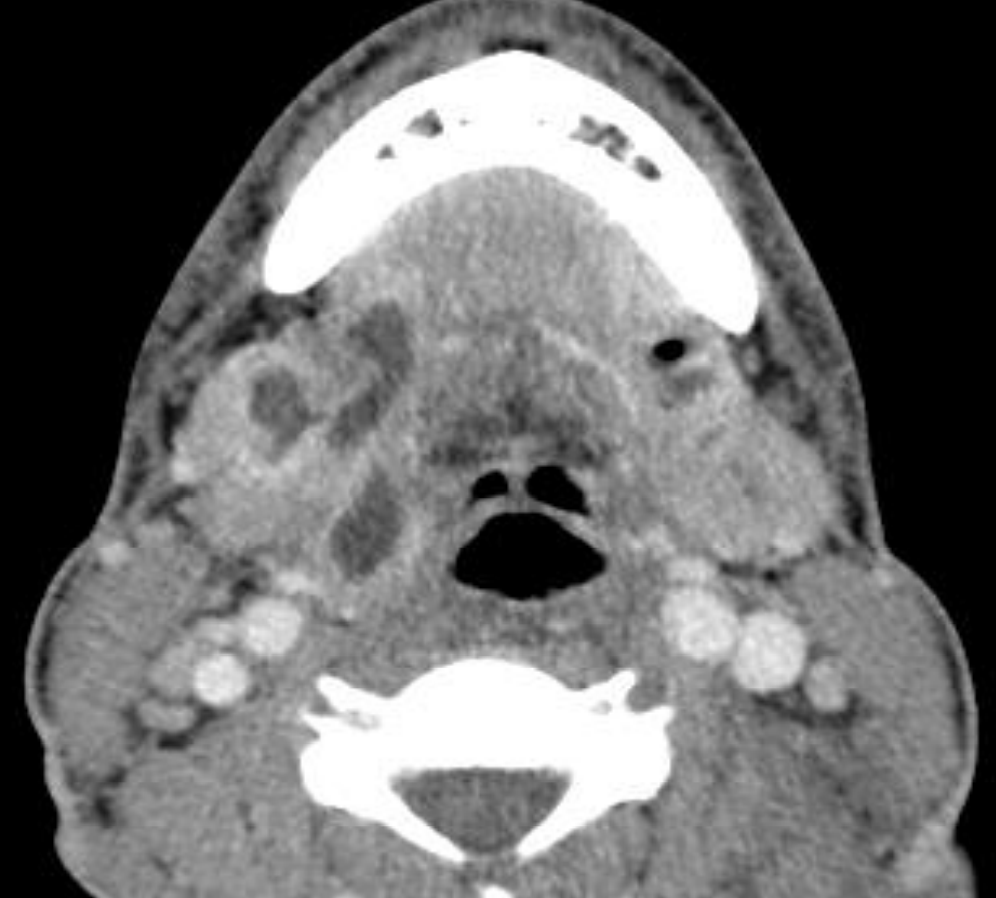
Figura 54: Abscesos bilaterales del espacio submandibular
La Angina de Ludwig, que lleva el nombre de Wilhelm Friedrich Von Ludwig (1790-1865) se refiere a inflamación, celulitis o un absceso, generalmente de origen dental, que involucra los espacios sublinguales, submentales y submandibulares. “Angina” se deriva del término latino “angere”, que significa “estrangular”. Los pacientes presentan dolor, babeo, disfagia, hinchazón submandibular y trismo. El desplazamiento ascendente y posterior de la lengua puede causar un compromiso severo de la vía aérea (Figura 53) que es la principal morbilidad y mortalidad. En la era preantibiótica la tasa de mortalidad para fue de 50%; hoy la tasa de mortalidad es < 5%. La sepsis es típicamente bilateral (Figura 54).
Se debe solicitar un ortopantomograma (OPG) o una tomografía computarizada para identificar el origen de la sepsis dental; se debe prestar especial atención al estado de los molares inferiores 2º y 3º. Una tomografía computarizada con contraste mejorado o incluso una resonancia magnética proporciona una hoja de ruta para que el cirujano drene todos los focos sépticos en el cuello (Figura 54).
Abordajes quirúrgicos de la angina de Ludwig

Figura 55: Endoscopio flexible de fibra óptica para intubación nasotraqueal
Asegurar una vía aérea es el objetivo inicial. Se debe tener un umbral bajo para realizar una traqueostomía despierta bajo anestesia local para asegurar la vía aérea antes de inducir anestesia. La intubación transoral puede ser peligrosa y a menudo no tiene éxito. La intubación fibreóptica requiere habilidad y experiencia y puede causar hemorragia nasal/nasofaríngea (Figura 55).

Figura 56: Día 1 después de la cirugía que representa una vía aérea severamente comprometida con marcada elevación de la lengua
Se ha sugerido adrenalina nebulizada (1 mL 1:1000 adrenalina diluida a 5 mL con solución salina 0.9%) y dexametasona intravenosa (polémica) para crear condiciones más controladas para la intubación nasotraqueal flexible. Es importante señalar que después de la incisión y el drenaje, a menudo hay aún más hinchazón que puede comprometer la vía aérea en el día 1-2 después de la cirugía (Figura 56).
Se debe emplear una terapia antibiótica intravenosa empírica agresiva temprana dirigida a organismos grampositivos y anaerobios.
Incisión y drenaje: La angina de Ludwig comienza como una celulitis de rápida propagación sin afectación linfática y generalmente sin formación de abscesos. Existe un consenso absoluto de que el drenaje está indicado cuando hay una infección supurativa y/ o evidencia radiológica de una acumulación de líquido o aire en los tejidos blandos.
Sin embargo, una de las principales controversias en el manejo de la angina de Ludwig es si el drenaje quirúrgico siempre está indicado en las primeras etapas de la infección. En la experiencia de los autores, se debe seguir un abordaje quirúrgico más agresivo en todos los casos, es decir, traqueostomía temprana y colocación empírica de drenajes en los espacios afectados después de la eliminación de la causa subyacente. Sin embargo, hay que señalar que este protocolo combinado médico y quirúrgico está dictado por problemas logísticos quirúrgicos/anestesia/cuidados intensivos a menudo experimentados en la práctica mundial en desarrollo.
El drenaje puede ser intraoral y/o externo, dependiendo de los espacios involucrados. Los espacios submandibulares se drenan externamente. Si la sepsis se extiende tanto por encima como por debajo del músculo milohioideo, se pueden insertar drenajes de paso y paso que se extienden entre la cavidad oral y la piel del cuello.
II.e. Espacio Parafaríngeo (PPS)
El PPS se extiende desde la base del cráneo hasta el hueso hioides como una pirámide invertida en el centro de la cabeza y el cuello, y consiste principalmente en grasa. También se le conoce como el espacio faríngeo lateral, espacio pterigomaxilar o espacio faringomaxilar.
Medialmente se define por la capa visceral de la fascia cervical profunda (fascia faringobasilar arriba y fascia bucofaríngea que cubre el músculo constrictor faríngeo superior). El borde posterior está formado por la fascia prevertebral de la capa profunda y por la cara posterior de la vaina carótida. Lateralmente el espacio está limitado por la capa superficial/inversora de la fascia cervical profunda que recubre la mandíbula, los pterigoides medios y la parótida. El límite anterior es la fascia interpterigoidea y el rafe pterigomandibular.

Figura 57: Vista axial esquemática de espacios parafaríngeos preestiloideos (amarillo) y postestiloideos (rosa)
El espacio a menudo se divide en un preestiloide y un compartimiento/espacio postestiloideo ya que el proceso estiloide y la fascia estiloidea dividen este espacio. Algunos autores optan por utilizar los términos espacio parafaríngeo preestiloideo y espacio parafaríngeo como sinónimos, ya que el espacio parafaríngeo postestiloideo es considerado como un espacio separado, a saber, la vaina carótida o espacio. La Figura 57 ilustra los componentes preestiloideos y postestiloides del PPS, separados por el proceso estiloideo, tensor veli palatini y su fascia. El PPS preestiloide contiene la arteria maxilar interna, el nervio alveolar inferior, el nervio lingual y el nervio auriculotemporal, el lóbulo profundo de la glándula parótida, tejido graso y ocasionalmente ectópico de la glándula salival. El espacio postestiloideo abarca el espacio carotídeo y contiene la arteria carótida interna, la vena yugular interna, los nervios craneales IX - XII y el tronco simpático (Figura 57).
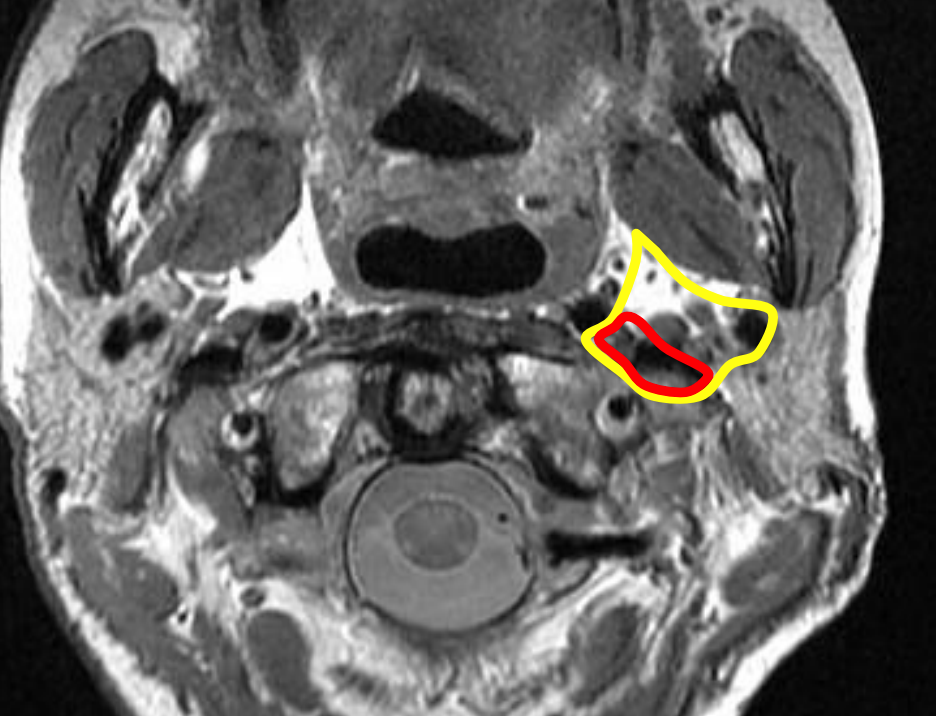
Figura 58: Espacio parafaríngeo (contorno amarillo) y espacio carótido/espacio postestiloideo (contorno rojo)
El PPS (Figura 58) es una conexión central para todos los demás espacios profundos del cuello y fue el espacio más afectado antes de la era moderna de los antibióticos. Interactúa posterolateralmente con el espacio parotídeo, posteromedialmente con el espacio retrofaríngeo e inferiormente con el espacio submandibular. Anterolateralmente colinda con el espacio masticador. El espacio carotídeo discurre a través del PPS. Las infecciones pueden surgir de amígdalas, faringe, dientes, glándulas salivales, nariz, o pueden extenderse a partir de un absceso de Bezold (absceso mastoideo).

Figura 59: Absceso espacial parafaríngeo (vista axial)
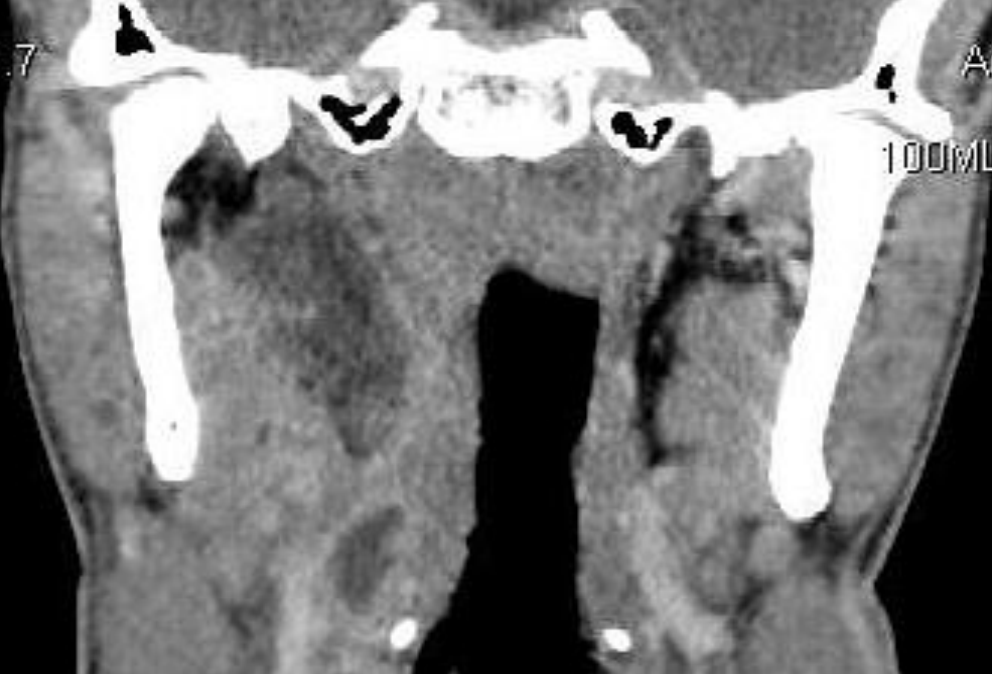
Figura 60: Absceso del espacio parafaríngeo que se extiende desde el hioides hasta la base del cráneo

Figura 61: Cuadro clínico típico de un absceso preestiloideo de PPS e incisión
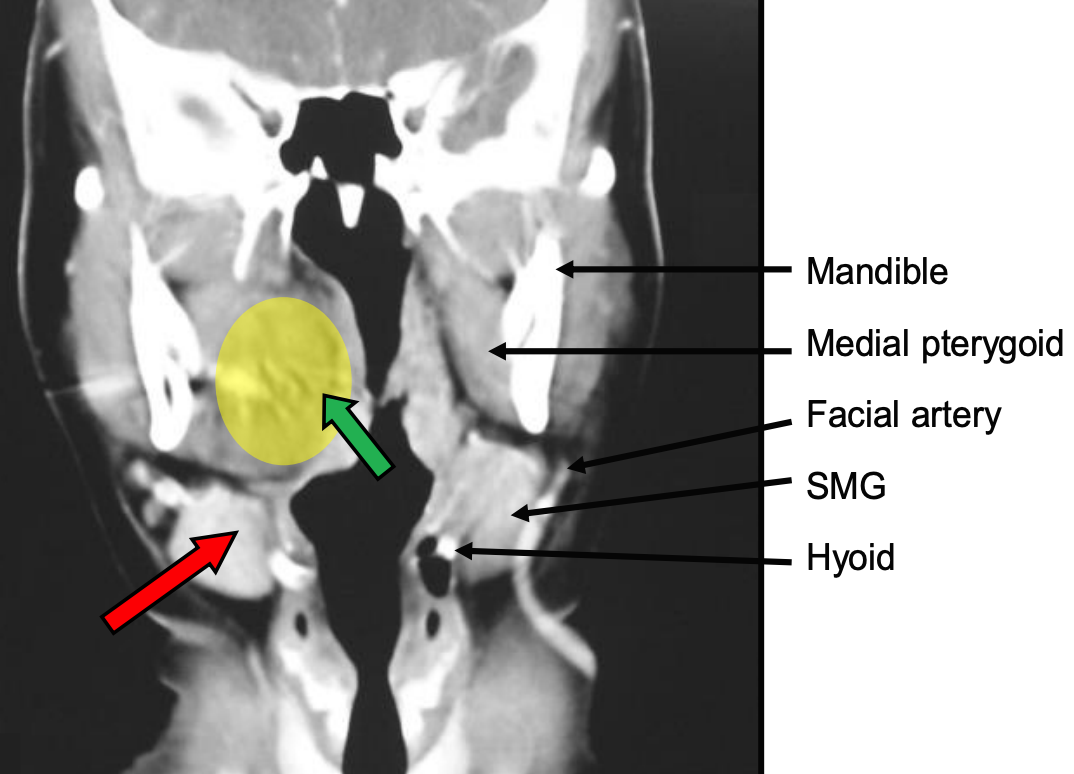
Figura 62: Relaciones anatómicas del absceso del PPS y los abordajes de drenaje ya sea vía cavidad oral (flecha verde) incidiendo el pilar amigdalino anterior lateral a la amígdala o vía triángulo submandibular por encima del hioides diseccionando sin rodeos con un dedo posterior a la glándula submandibular (flecha roja)
El desplazamiento medial de la pared faríngea lateral y amígdalas es un sello distintivo de la infección por PPS (Figuras 59-62). Trismo, babeo, disfagia, odinofagia, rigidez en el cuello, voz de “papa caliente” e hinchazón por debajo del ángulo de la mandíbula pueden estar presentes cuando se involucra el compartimento anterior. El dolor de cuello ipsilateral puede intensificarse mediante la flexión lateral del cuello hacia el lado contralateral que comprime el espacio faríngeo lateral. El trismo sugiere inflamación del músculo pterigoideo que se encuentra cerca del compartimento anterior. La infección del compartimento posterior a menudo no presenta trismo ni hinchazón visible.
Abordajes quirúrgicos al PPS
Se pueden emplear tres abordajes dependiendo de la ubicación del absceso. Se pueden considerar enfoques adicionales para drenar la sepsis adyacente.
El PPS preestiloideo puede drenarse transoralmente (Figura 61) mediante incisión en la pared faríngea lateral, o mediante abordaje suprahioideo (Figura 62).
El PPS retroestiloideo es mejor abordado transcervicalmente desde el Nivel 2a del cuello. Se realiza una incisión transversal cervical en la piel y se elevan colgajos subplatísmicos para exponer el borde anterior del esternomastoide. La capa inversora de fascia cervical profunda se divide a lo largo del borde anterior del esternocleidomastoide, y un dedo se pasa profundamente al vientre posterior del digástrico, diseccionando sin rodeos a lo largo de la vaina carótida hasta la punta del estiloide.
II.f Espacio Peritonsillar
El espacio periamigdalino está unido medialmente por la cápsula de la amígdala palatina, lateralmente por el constrictor superior, mientras que los bordes anterior y posterior están definidos por los pilares amigdalares anterior y posterior. Es un espacio potencial y no tiene contenidos importantes, en su mayoría tejido conectivo suelto. Lateralmente colinda con el espacio masticador; esto explica la ocurrencia típica de trismo con procesos inflamatorios. Posteriormente bordea el espacio parafaríngeo.
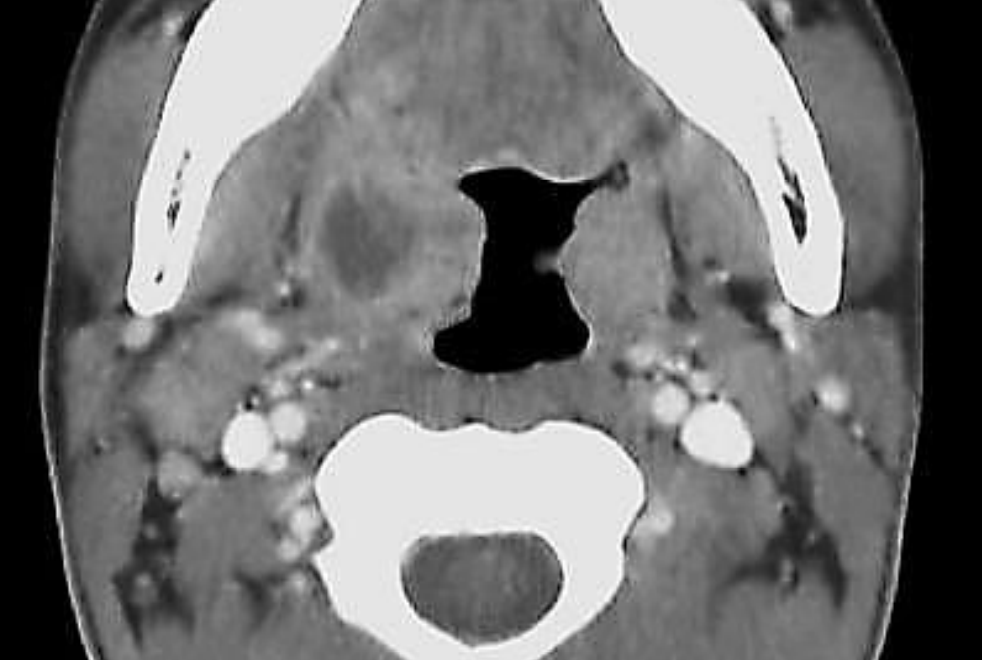
Figura 63: Absceso periamigdalino desplazando la amígdala medialmente
Los abscesos periamigdalinos (Figura 63) son los abscesos del espacio profundo del cuello más comunes y ocurren como consecuencia de la infección de amígdalas. También se ha propuesto que es consecuencia de la inflamación de las glándulas de Weber que son glándulas salivales menores que se encuentran en el espacio periamigdalino.

Figura 64: Evite ingresar a la amígdala iniciando la aspiración donde la línea horizontal en la base de la úvula se cruza con una línea vertical a través de dientes molares; si no tiene éxito, luego aspirar a lo largo de la línea vertical
Los pacientes suelen presentar dolor, odinofagia, babeo, deshidratación, trismo, desplazamiento medial de la amígdala, asimetría palatina, edema y desplazamiento contralateral de la úvula (Figura 64). El diagnóstico es clínico y las investigaciones radiológicas especiales suelen ser innecesarias.
Abordajes quirúrgicos al espacio periamigdalino
Los abscesos periamigdalinos pueden tratarse mediante aspiración con aguja, incisión y drenaje, o amigdalectomía de angina.
Aspiración/incisión con aguja y drenaje: Se inyecta anestesia local a lo largo del pilar amigdalino anterior seguido de aspiración transoral con aguja y/o incisión y drenaje con bisturí superomedialmente. La incisión se abre entonces ampliamente con un hemostato. Los sitios clásicos de aspiración con aguja se muestran en la Figura 64. Una aguja insertada demasiado medialmente ingresará al tejido de las amígdalas y perderá la cavidad del absceso.
Amigdalectomía de angina: Esto es defendido por algunos cirujanos para pacientes con amigdalitis recurrente o en niños que no tolerarían un procedimiento bajo anestesia local. El paciente, sin embargo, primero debe ser rehidratado y optimizado para cirugía. Como el trismo generalmente se debe a espasmo muscular, se resuelve por inducción de anestesia. De ahí que la intubación generalmente no sea un problema. La amigdalectomía en el lado de la angina suele ser bastante sencilla una vez que se ha ingresado la cavidad del absceso ya que la pared del absceso define el plano de disección lateral. Se requiere cauterización bipolar para la hemostasia ya que la ligadura de vasos en tejidos inflamados puede resultar difícil.
III.a. Espacio pretraqueal

Figura 65ab: Abscesos pretraqueales
El pretraqueal (espacio visceral anterior o previsceral) está encerrado por la capa visceral de la capa media de la fascia cervical profunda. Se encuentra inmediatamente anterior a la tráquea, colinda con la pared ventral del esófago posteriormente y se extiende desde el borde superior del cartílago tiroideo hasta el mediastino superior en el nivel T4 (Figuras 65 a, b). La etiología incluye perforación de la pared esofágica anterior mediante instrumentación endoscópica, cuerpos extraños, traumatismos y tiroiditis. Los pacientes presentan disfagia, odinofagia, dolor, fiebre, cambio de voz y estridor.
Abordajes quirúrgicos al espacio pretraqueal
El drenaje se logra mediante una incisión cervical de pliegue cutáneo anterior transversal.
IV.a. Espacio retrofaríngeo
El espacio retrofaríngeo se localiza inmediatamente detrás de la nasofaringe, orofaringe, hipofaringe, laringe y tráquea. Está unida anteriormente por la capa visceral de la capa media de la fascia cervical profunda donde rodea a los constrictores faríngeos, y posteriormente por la capa alar de la capa profunda de la fascia cervical profunda. Se extiende desde la base del cráneo hasta la bifurcación T2/traqueal donde se fusionan las capas visceral y alar (Figuras 2, 3, 4). Contiene linfáticos retrofaríngeos y ganglios linfáticos, y se comunica lateralmente con los espacios parafaríngeos donde colinda con las vainas carotídeas.
Debido a que los ganglios linfáticos retrofaríngeos generalmente retrofluyen a la edad de 5 años, la infección del espacio retrofaríngeo ocurre con mayor frecuencia en niños pequeños. La mayoría de los abscesos retrofaríngeos en niños están relacionados con infecciones del tracto respiratorio superior. En los adultos generalmente son causados por traumas directos y cuerpos extraños, y también pueden ser causados por perforaciones traumáticas de la pared faríngea posterior o esófago. La sepsis también puede extenderse desde el espacio parafaríngeo, o por infecciones originadas en la nariz, adenoides, nasofaringe y senos paranasales. El diagnóstico diferencial incluye un absceso secundario a tuberculosis espinal.

Figura 66: Radiografía lateral que demuestra aplanamiento de la columna vertebral e hinchazón de tejidos blandos de >½ de los cuerpos vertebrales (flecha) (Wikipedia)
Los pacientes presentan malestar general, rigidez cervical, odinofagia, abultamiento de la pared posterior de la faringe, trismo, estertor o estridor. La sepsis puede extenderse posteriormente al espacio prevertebral, en el tórax causando mediastinitis y empiema, o lateralmente al espacio parafaríngeo. Puede provocar ruptura de la arteria carótida y trombosis de la vena yugular. La TC es la investigación imagenológica de elección. Las radiografías cervicales laterales muestran pérdida de lordosis cervical y ensanchamiento de los tejidos blandos prevertebrales que normalmente deben ser inferiores a ½ del ancho del cuerpo vertebral correspondiente (Figura 66). Se realiza CXR o TC para excluir la extensión intratorácica de la sepsis.
Abordajes quirúrgicos al espacio retrofaríngeo
Se deben evitar la sedación y los relajantes musculares para evitar la pérdida de control de la vía aérea.
Los abscesos pequeños pueden aspirarse transoralmente con una aguja en un paciente compatible. Los abscesos más grandes requieren incisión y drenaje mediante abordajes transorales y/o transcervicales.
Con el drenaje transoral puede ser útil localizar el absceso aspirándolo primero antes de la incisión y drenaje. Hacer una incisión a través de la mucosa de la pared faríngea posterior, y abrir el absceso con disección roma.
El drenaje transcervical se logra mediante una incisión transversal cervical en la piel, levantando colgajos subplatismales para exponer el cuello y diseccionar a lo largo del borde anterior del esternomastoide. El músculo esternocleidomastoideo y la vaina carótida se retrae lateralmente y se realiza una disección roma hasta la hipofaringe para abrir el absceso del espacio retrofaríngeo.
IV.b. Espacio Peligro

Figura 67: Espacio de peligro (naranja); espacio prevertebral (rojo), espacio retrofaríngeo (amarillo) y espacio pretraqueal

Figura 68: Espacio de peligro (naranja); espacio prevertebral (rojo), espacio retrofaríngeo (amarillo) y espacio pretraqueal
El término “espacio de peligro” se deriva del potencial de propagación rápida de la infección a lo largo de este espacio hasta el mediastino posterior. Se trata de un espacio potencial que contiene mayormente grasa. Se localiza entre las capas alar y prevertebrales de la capa profunda de la fascia cervical profunda y lateralmente está bordeada por los procesos transversales (Figura 67, 68). Es inmediatamente posterior al espacio retrofaríngeo, anterior al espacio prevertebral, y se extiende desde la base del cráneo arriba hasta el mediastino posterior y el diafragma inferior.
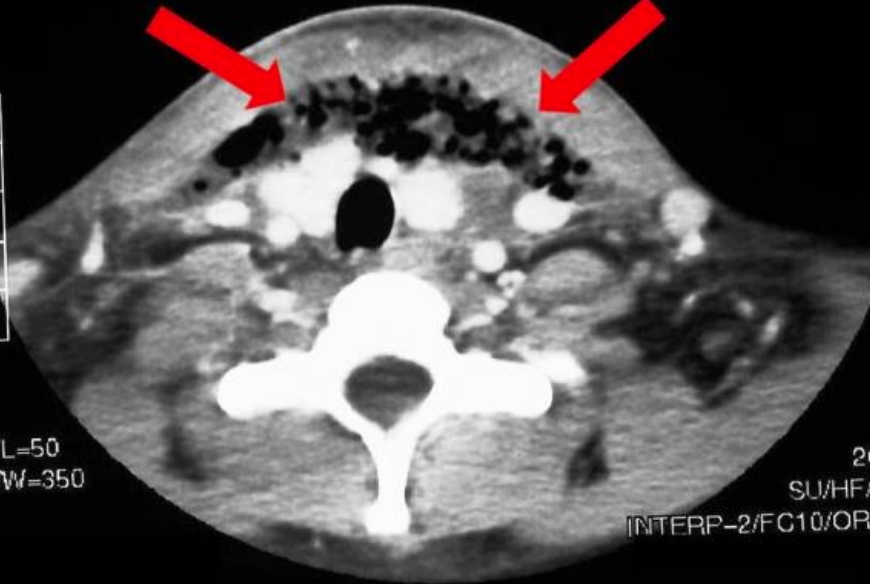
Figura 69: TC que representa aire de tejidos blandos en un paciente con mediastinitis causada por diseminación desde una infección del espacio fascial
La infección generalmente se origina en sepsis retrofaríngea, parafaríngea o prevertebral adyacente y puede diseminarse rápidamente debido al tejido areolar suelto que ocupa este espacio para causar mediastinitis (Figura 69), empiema y septicemia.
Clínicamente la infección es difícil de distinguir de la infección del espacio retrofaríngeo. Incluso la TC con contraste puede no diferenciar adecuadamente entre la infección de los espacios retrofaríngeos y peligrosos, pero la extensión por debajo de T4 sugiere la implicación del espacio de peligro. El diagnóstico diferencial incluye tuberculosis.
Abordajes quirúrgicos al Espacio Peligro
El drenaje quirúrgico se logra mediante un abordaje transcervical externo a lo largo del borde anterior del esternocleidomastoide, diseccionando entre la laringe y la vaina carótida. Es posible que sea necesario dividir la arteria tiroidea superior para acceder.
IV.c. Espacio carotídeo

Figura 70: Espacio parafaríngeo (contorno amarillo) y espacio carótido/postestiloideo (contorno rojo)
El espacio carotídeo es un espacio potencial contenido dentro de la vaina carotídea (Figura 70). La nomenclatura es confusa y términos como vaina carótida y espacio parafaríngeo posestiloideo (PPS) se utilizan como sinónimos. La vaina carótida está formada por la capa muscular de la capa media de la fascia cervical profunda. La capa inversora de fascia cervical profunda contribuye a la pared anterior (Figuras 3, 4).

Figura 71: Absceso del espacio carotídeo dentro del lumen de la vena yugular interna como consecuencia de la mastoiditis
El espacio contiene la arteria carótida interna, la vena yugular interna, los nervios craneales IX-XII, los ganglios linfáticos y el tronco simpático. Por encima del nivel del hueso hioides está contenido dentro del componente retroestiloideo del PPS (Figura 71). En el cuello suprahioides el espacio está bordeado anteriormente por el proceso estiloideo y el PPS, lateralmente por el vientre anterior del espacio digástrico y parotídeo y medialmente por el margen lateral del espacio retrofaríngeo.
La sepsis puede originarse por infección dentro del PPS, por abuso de drogas intravenosas, sepsis por vía venosa central (CVP) o por trombosis del seno lateral relacionada con mastoiditis (Figura 71). Los pacientes pueden inicialmente no tener signos localizadores ya que la infección está profundamente arraigada. A menudo, los signos clínicos solo pueden hacerse evidentes después de la aparición de complicaciones neurológicas o vasculares. Los pacientes pueden presentar tortícolis en el lado opuesto a la sepsis, y sensibilidad a lo largo del curso de la carótida. Carecen de trismo. Las complicaciones vasculares incluyen tromboflebitis de la vena yugular supurativa (síndrome de Lemierre), émbolos pulmonares sépticos, trombosis de la arteria carótida, aneurisma carotídeo, accidente cerebrovascular o reventones de la carótida o yugular. La afectación del tronco simpático puede ocasionar el síndrome de Horner. Se recomienda TC con contraste mejorado. La ecografía dúplex puede identificar complicaciones vasculares.
Abordajes quirúrgicos al espacio carotídeo
El tratamiento se dirige al drenaje de la sepsis a través de una incisión transversal cervical en el pliegue cutáneo con elevación de colgajos subplatísmicos superior e inferiormente para la exposición. La propagación de coágulos y los émbolos pulmonares están limitados por la anticoagulación.
IV.d. Espacio prevertebral
Este es un espacio potencial y se extiende desde la base del cráneo hasta el cóccix. Debido a la anatomía del espacio potencial, también se le ha denominado espacio perivertebral. Se divide en dos divisiones, a saber, los espacios prevertebrales y paraespinales. Es inmediatamente posterior al Espacio Peligro y está atado anterolateralmente por el espacio carotídeo. Se localiza anterior a los cuerpos vertebrales, detrás de la capa fascial prevertebral de la capa profunda de la fascia cervical profunda que la separa del Espacio Peligro (Figuras 67, 68). Lateralmente está limitada por la fusión de la fascia prevertebral con los procesos transversales de los cuerpos vertebrales.
La infección puede ser causada por un trauma, especialmente cirugía, o puede originarse en la columna cervical o torácica. El diagnóstico es difícil de hacer. Los pacientes pueden presentar dolor de cuello y/o espalda, solo fiebre y/o disfunción neurológica que van desde dolor de raíz nerviosa hasta parálisis. La RM es la modalidad de imagen de elección para evaluar la afectación epidural o medular.
Abordajes quirúrgicos al espacio prevertebral
La incisión y el drenaje se pueden hacer usando abordajes transorales o transcervicales. Este último abordaje se realiza a lo largo del borde anterior del esternocleidomastoide, diseccionando entre la laringe y la vaina carótida. Uno puede tener que dividir la arteria tiroidea superior para acceder.
Antibióticos para infecciones odontogénicas
Los antibióticos deben administrarse inicialmente empíricamente, parenteralmente, en dosis altas, y deben cubrir un amplio espectro de flora oral, es decir, organismos grampositivos, gramnegativos y anaerobios. La literatura aconseja el tratamiento empírico con combinaciones de penicilina, clindamicina y metronidazol. Los autores favorecen una combinación de penicilina G y metronidazol. Alternativamente, se puede usar amoxicilina-clavulanato con metronidazol, o clindamicina para pacientes alérgicos a la penicilina. La cobertura antibiótica debe extenderse para cubrir Staphylococcus aureus resistente a meticilina (MRSA) y bastoncillos gramnegativos en pacientes inmunocomprometidos. Los antibióticos deben ser modificados con base en los resultados de microscopía, cultivo y reportes de sensibilidad.
Lectura recomendada
Autor
Jean Morkel BChD, MBChB, McHD, FCMFOS
Profesor y Jefe Académico
Departamento de
Cirugía Maxilofacial y Oral y Anestesiología y Sedación
Facultad de Odontología
Universidad del
Cabo Occidental Ciudad del Cabo, Sudáfrica
jamorkel@uwc.ac.za
Autor y Editor
Johan Fagan MBChB, FCS (ORL), MMed
Profesor y Presidente
División de Otorrinolaringología
Universidad de Ciudad del
Cabo Ciudad del Cabo, Sudáfrica
johannes.fagan@uct.ac.za


