19.2: Monitoreo de Glucosa en Sangre
- Page ID
- 121107
\( \newcommand{\vecs}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vecd}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash {#1}}} \)
\( \newcommand{\id}{\mathrm{id}}\) \( \newcommand{\Span}{\mathrm{span}}\)
( \newcommand{\kernel}{\mathrm{null}\,}\) \( \newcommand{\range}{\mathrm{range}\,}\)
\( \newcommand{\RealPart}{\mathrm{Re}}\) \( \newcommand{\ImaginaryPart}{\mathrm{Im}}\)
\( \newcommand{\Argument}{\mathrm{Arg}}\) \( \newcommand{\norm}[1]{\| #1 \|}\)
\( \newcommand{\inner}[2]{\langle #1, #2 \rangle}\)
\( \newcommand{\Span}{\mathrm{span}}\)
\( \newcommand{\id}{\mathrm{id}}\)
\( \newcommand{\Span}{\mathrm{span}}\)
\( \newcommand{\kernel}{\mathrm{null}\,}\)
\( \newcommand{\range}{\mathrm{range}\,}\)
\( \newcommand{\RealPart}{\mathrm{Re}}\)
\( \newcommand{\ImaginaryPart}{\mathrm{Im}}\)
\( \newcommand{\Argument}{\mathrm{Arg}}\)
\( \newcommand{\norm}[1]{\| #1 \|}\)
\( \newcommand{\inner}[2]{\langle #1, #2 \rangle}\)
\( \newcommand{\Span}{\mathrm{span}}\) \( \newcommand{\AA}{\unicode[.8,0]{x212B}}\)
\( \newcommand{\vectorA}[1]{\vec{#1}} % arrow\)
\( \newcommand{\vectorAt}[1]{\vec{\text{#1}}} % arrow\)
\( \newcommand{\vectorB}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vectorC}[1]{\textbf{#1}} \)
\( \newcommand{\vectorD}[1]{\overrightarrow{#1}} \)
\( \newcommand{\vectorDt}[1]{\overrightarrow{\text{#1}}} \)
\( \newcommand{\vectE}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash{\mathbf {#1}}}} \)
\( \newcommand{\vecs}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vecd}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash {#1}}} \)
El monitoreo de glucosa en sangre se realiza en pacientes con diabetes mellitus y otras afecciones que provocan niveles elevados de azúcar en la sangre. La diabetes mellitus es una afección médica común que afecta la capacidad del cuerpo para producir insulina en el páncreas y usar insulina a nivel celular. Existen dos tipos de diabetes mellitus, tipo 1 y tipo 2. La diabetes mellitus tipo 1 es una enfermedad autoinmune que daña las células beta del páncreas por lo que no producen insulina; así, la insulina sintética debe administrarse por inyección o infusión. Por lo general, comienza en la infancia o la adolescencia. La diabetes mellitus tipo 2 representa aproximadamente el 95 por ciento de todos los casos y está altamente correlacionada con la obesidad y la inactividad. Durante la diabetes tipo 2, las células del cuerpo se vuelven resistentes a los efectos de la insulina, y el páncreas aumenta su producción de insulina. Sin embargo, con el tiempo, es posible que el páncreas ya no pueda producir insulina. En muchos casos, la diabetes tipo 2 se puede controlar mediante una pérdida de peso moderada, actividad física regular y una dieta saludable. Sin embargo, si los niveles de glucosa en sangre no se pueden controlar con opciones de estilo de vida saludables, se prescribe medicación oral para diabéticos y eventualmente, puede requerirse la administración de insulina. [1] La prediabetes es una afección médica en la que los niveles de azúcar en la sangre son más altos de lo normal, pero aún no lo suficientemente altos como para ser diagnosticados como diabetes tipo 2. Aproximadamente uno de cada tres adultos estadounidenses tiene prediabetes. La diabetes gestacional es un tipo de diabetes que ocurre durante el embarazo en mujeres que no tenían diabetes antes de estar embarazadas.
Los pacientes diabéticos requieren monitoreo frecuente de glucosa en sangre para administrar terapia con medicamentos personalizados para evitar que ocurran complicaciones a largo plazo. Los pacientes hospitalizados que no tienen diabetes también pueden requerir monitoreo frecuente de glucosa en sangre debido a elevaciones que pueden ocurrir como resultado del estrés de la hospitalización, procedimientos quirúrgicos y efectos secundarios de los medicamentos. Adicionalmente, los pacientes que reciben alimentación enteral generalmente tienen su glucosa en sangre monitoreada cada seis horas. Los proveedores de atención médica prescriben la frecuencia de monitoreo de glucosa en sangre; las pruebas generalmente se realizan antes de las comidas y antes de acostarse. Para algunos pacientes, se puede prescribir un protocolo estandarizado de insulina a escala deslizante con instrucciones en el registro de administración de medicamentos (MAR) para la administración de insulina en función de sus resultados de glucosa en sangre. [2], [3] Ver Tabla\(\PageIndex{1}\) para un ejemplo de un protocolo de insulina a escala deslizante.
Tabla\(\PageIndex{1}\): Protocolo de insulina a escala deslizante de muestras
Instrucciones: Revisar el azúcar en sangre del paciente antes de las comidas, a la hora de acostarse y según sea necesario para detectar síntomas de hipoglucemia o hiperglucemia. Utilice la siguiente tabla para administrar insulina lispro PRN.
| Rango de azúcar en la sangre | Instrucciones de insulina Lispro |
|---|---|
| Menos de 70 | Mantenga toda la insulina e inicie el protocolo de hipoglucemia. |
| 70-150 | 0 unidades |
| 151-174 | 2 unidades |
| 175-199 | 4 unidades |
| 200-224 | 6 unidades |
| 225-249 | 8 unidades |
| 250-274 | 10 unidades |
| 275-299 | 12 unidades |
| Mayor a 300 | Administrar 14 unidades y llamar al proveedor. |
Hipoglucemia
Al atender a pacientes con diabetes mellitus y monitorear sus lecturas de glucosa en sangre, es importante monitorear continuamente para detectar signos de hipoglucemia. La hipoglucemia se define como lecturas de azúcar en sangre menores a 70 y signos y síntomas como los siguientes:
- Temblores
- Sentirse nervioso o ansioso
- Sudoración, escalofríos y escalofríos
- Irritabilidad o impaciencia
- Confusión
- Latidos cardíacos rápidos
- Sentirse mareado o mareado
- Hambre
- Náuseas
- Color que drena de la piel (palidez)
- Sentirse somnoliento
- Sentirse débil o no tener energía
- Visión borrosa o deteriorada
- Hormigueo o entumecimiento en los labios, la lengua o las mejillas
- Dolores de cabeza
- Problemas de coordinación o torpeza
- Pesadillas o gritos durante el sueño
- Convulsiones [4]
Un nivel bajo de azúcar en la sangre desencadena la liberación de epinefrina (adrenalina), la hormona de “combatir o huir”. La epinefrina causa los síntomas de hipoglucemia como latidos cardíacos rápidos, sudoración y ansiedad. Si el nivel de azúcar en la sangre de un paciente continúa bajando, el cerebro tiene un funcionamiento deteriorado. Esto puede provocar convulsiones y coma. [5]
Si una enfermera sospecha que se está produciendo hipoglucemia, se debe obtener una lectura de azúcar en la sangre y tomar las medidas adecuadas. La mayoría de las agencias tienen un protocolo de hipoglucemia basado en la “Regla 15-15". La regla de 15-15 es proporcionar 15 gramos de carbohidratos y volver a verificar la glucosa en sangre después de 15 minutos. Si la lectura aún está por debajo de 70 mg/dL, se debe proporcionar otra porción de 15 gramos de carbohidratos y el proceso continuar hasta que el azúcar en la sangre esté por encima de 70 mg/dL. Quince gramos de carbohidratos incluyen opciones como 4 onzas de jugo o refrescos regulares, dulces duros o tabletas de glucosa. Si un paciente experimenta hipoglucemia severa y no puede tragar, se puede requerir una inyección de glucagón o administración intravenosa de dextrosa. [6]
Hiperglucemia
La hiperglucemia se define como un nivel elevado de glucosa en sangre y a menudo causa signos y síntomas como micción frecuente y aumento de la sed. La hiperglucemia ocurre cuando el cuerpo del paciente no produce suficiente insulina o no puede usar la insulina adecuadamente a nivel celular. Hay muchas causas potenciales de hiperglucemia, como no recibir suficientes medicamentos para controlar eficazmente la glucosa en sangre, comer más de lo planeado, hacer ejercicio menos de lo planeado o aumentar el estrés por una enfermedad, cirugía, hospitalización u otros eventos de la vida.
Si la glucosa en sangre de un paciente es mayor a 240 mg/dL, su orina se suele revisar para detectar cetonas. Las cetonas indican que puede estar ocurriendo una afección llamada cetoacidosis. La cetoacidosis ocurre en pacientes cuyo páncreas ya no está creando insulina, por lo que las grasas se descomponen para obtener energía y se producen productos de desecho llamados cetonas. Si los riñones no pueden eliminar eficazmente las cetonas en la orina, se acumulan en la sangre y causan cetoacidosis. La cetoacidosis es una afección potencialmente mortal que requiere la notificación inmediata del proveedor para su tratamiento. Los síntomas de la cetoacidosis incluyen aliento con olor a fruta, náuseas, vómitos, boca muy seca y dificultad para respirar. El tratamiento de la cetoacidosis a menudo requiere la administración de insulina intravenosa mientras que el paciente es monitoreado de cerca en una unidad hospitalaria de cuidados críticos. [7]
Para obtener más información sobre la diabetes mellitus, la medición de los niveles de azúcar en la sangre y los medicamentos diabéticos, visite el capítulo “Endocrino” en Farmacología de Enfermería
Uso del glucómetro
Por lo general, es responsabilidad de una enfermera realizar lecturas de glucosa en sangre junto a la cama, pero en algunas agencias, este procedimiento puede delegarse a asistentes de enfermería capacitados o asistentes médicos. Consulte la Figura\(\PageIndex{1}\) [8] para una imagen de un kit de glucómetro estándar de cabecera que contiene un glucómetro, lancetas, tiras reactivas y gotas de calibración. Antes de realizar una prueba de glucosa en sangre, lea las instrucciones del fabricante y la política de la agencia, ya que pueden variar según los dispositivos y sitios. Asegurar que el glucómetro haya sido calibrado según la política de la agencia. [9]

Antes de iniciar el procedimiento, determinar si hay alguna condición presente que pudiera afectar la lectura. Por ejemplo, ¿el paciente está ayunando? ¿El paciente ya ha comenzado a comer? ¿El paciente presenta algún síntoma de hipoglucemia o hiperglucemia? Mantenga a su paciente seguro aplicando sus conocimientos sobre la diabetes, el medicamento que se está administrando y la singularidad del paciente para hacer juicios clínicos apropiados con respecto al procedimiento y la administración de medicamentos asociados. [10]
Consulte la “Lista de verificación para el monitoreo de glucosa en sangre” para obtener detalles sobre el procedimiento. A menudo es importante mantener la mano del paciente caliente y en una posición dependiente para promover la vasodilatación y obtener una buena muestra de sangre. Si es necesario, se pueden aplicar compresas tibias durante 10 minutos antes del procedimiento para promover la vasodilatación. Siga las instrucciones del fabricante para preparar el glucómetro para la medición. Después de aplicar guantes limpios, limpie la piel del paciente con una toallita con alcohol durante 30 segundos, deje que el sitio se seque y luego pinche la piel con la lanceta. Ver Figura\(\PageIndex{2}\) [11] para una imagen de realizar una punción cutánea usando una lanceta.
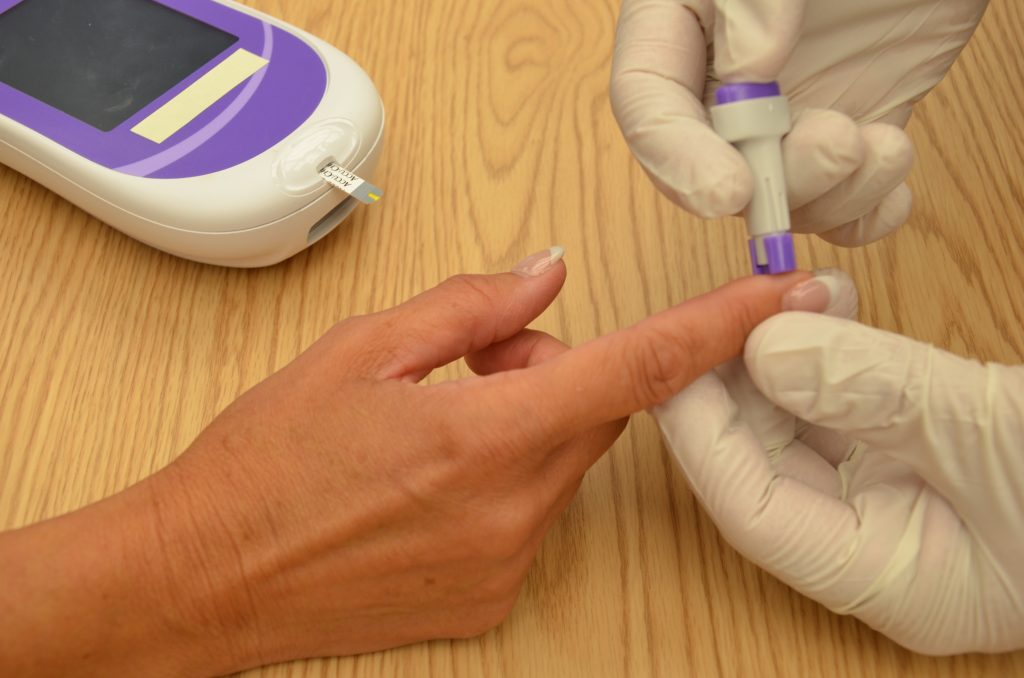
Si es necesario, aprieta suavemente sobre el sitio para obtener una gota grande de sangre. No ordeñe ni masajee el dedo porque puede introducir exceso de líquido tisular y hemolizar el espécimen. Limpie la primera gota de sangre y use la segunda gota para la muestra de sangre. Siga la política de la agencia y las instrucciones del fabricante con respecto a la colocación de la gota de sangre para absorción en la tira reactiva. Ver Figura\(\PageIndex{3}\) [12] para una imagen de una enfermera absorbiendo la gota de sangre del paciente en la tira reactiva. La puntualidad es esencial en la recolección de un espécimen apropiado antes de que ocurra la coagulación o el glucómetro agote

Limpiar el glucómetro y documentar los resultados de glucosa en sangre según la política de la agencia. Informar cualquier inquietud sobre los síntomas del paciente o los resultados de azúcar en la sangre de acuerdo con la política
Consideraciones sobre la vida útil
Se deben tomar muestras de glucosa en sangre del talón de recién nacidos y lactantes hasta la edad de seis meses. Al obtener una muestra del talón, la muestra se toma de la superficie plantar medial o lateral.
- Este trabajo es un derivado de la Farmacología de Enfermería por Open RN licenciado bajo CC BY 4.0.
- Este trabajo es un derivado de Procedimientos clínicos para una atención más segura al paciente por el Instituto Tecnológico de Columbia Británica y está licenciado bajo CC BY 4.0
- Donihi, A. C., DiNardo, M. M., DeVita, M. A., & Korytkowski, M. T. (2006). Uso de un protocolo estandarizado para disminuir los errores de medicación y eventos adversos relacionados con la insulina en escala móvil. Calidad y Seguridad en la Atención a la Salud, 15 (2), 89—91. doi.org/10.1136/qshc.2005.014381
- Asociación Americana de Diabetes. (n.d.). Hipoglucemia (Bajo nivel de azúcar en sangre). https://www.diabetes.org/diabetes/medication-management/blood-glucose-testing-and-control/hypoglycemia
- Asociación Americana de Diabetes. (n.d.). Hipoglucemia (Bajo nivel de azúcar en sangre). https://www.diabetes.org/diabetes/medication-management/blood-glucose-testing-and-control/hypoglycemia
- Asociación Americana de Diabetes. (n.d.). Hipoglucemia (Bajo nivel de azúcar en sangre). https://www.diabetes.org/diabetes/medication-management/blood-glucose-testing-and-control/hypoglycemia
- Asociación Americana de Diabetes. (n.d.). Hiperglucemia (Alto nivel de glucosa en sangre). https://www.diabetes.org/diabetes/medication-management/blood-glucose-testing-and-control/hyperglycemia
- “DSC_0718.jpg” del Instituto Tecnológico de Columbia Británica está licenciado bajo CC BY 4.0. Accede de forma gratuita en https://opentextbc.ca/clinicalskills/chapter/8-2-glucometer-use/.
- Este trabajo es un derivado de Procedimientos clínicos para una atención más segura al paciente por el Instituto Tecnológico de Columbia Británica y está licenciado bajo CC BY 4.0
- Este trabajo es un derivado de Procedimientos clínicos para una atención más segura al paciente por el Instituto Tecnológico de Columbia Británica y está licenciado bajo CC BY 4.0
- “DSC_1130.jpg” del Instituto Tecnológico de Columbia Británica está licenciado bajo CC BY 4.0. Accede de forma gratuita en https://opentextbc.ca/clinicalskills/chapter/8-2-glucometer-use/.
- “DSC_1141.jpg” del Instituto Tecnológico de Columbia Británica está licenciado bajo CC BY 4.0. Accede de forma gratuita en https://opentextbc.ca/clinicalskills/chapter/8-2-glucometer-use/.
- RegistradoNursern. (2015, 12 de agosto). Cómo pinchar las puntas de los dedos con un dispositivo de lanceta para verificar un azúcar en la sangre | Habilidades de enfermería. [Video]. YouTube. Todos los derechos reservados. Video usado con permiso. https://youtu.be/JPJ4l7QZ9eM


