1.10: Desarrollo del Complejo Dentina-Pulpa
- Page ID
- 121767
\( \newcommand{\vecs}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vecd}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash {#1}}} \)
\( \newcommand{\id}{\mathrm{id}}\) \( \newcommand{\Span}{\mathrm{span}}\)
( \newcommand{\kernel}{\mathrm{null}\,}\) \( \newcommand{\range}{\mathrm{range}\,}\)
\( \newcommand{\RealPart}{\mathrm{Re}}\) \( \newcommand{\ImaginaryPart}{\mathrm{Im}}\)
\( \newcommand{\Argument}{\mathrm{Arg}}\) \( \newcommand{\norm}[1]{\| #1 \|}\)
\( \newcommand{\inner}[2]{\langle #1, #2 \rangle}\)
\( \newcommand{\Span}{\mathrm{span}}\)
\( \newcommand{\id}{\mathrm{id}}\)
\( \newcommand{\Span}{\mathrm{span}}\)
\( \newcommand{\kernel}{\mathrm{null}\,}\)
\( \newcommand{\range}{\mathrm{range}\,}\)
\( \newcommand{\RealPart}{\mathrm{Re}}\)
\( \newcommand{\ImaginaryPart}{\mathrm{Im}}\)
\( \newcommand{\Argument}{\mathrm{Arg}}\)
\( \newcommand{\norm}[1]{\| #1 \|}\)
\( \newcommand{\inner}[2]{\langle #1, #2 \rangle}\)
\( \newcommand{\Span}{\mathrm{span}}\) \( \newcommand{\AA}{\unicode[.8,0]{x212B}}\)
\( \newcommand{\vectorA}[1]{\vec{#1}} % arrow\)
\( \newcommand{\vectorAt}[1]{\vec{\text{#1}}} % arrow\)
\( \newcommand{\vectorB}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vectorC}[1]{\textbf{#1}} \)
\( \newcommand{\vectorD}[1]{\overrightarrow{#1}} \)
\( \newcommand{\vectorDt}[1]{\overrightarrow{\text{#1}}} \)
\( \newcommand{\vectE}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash{\mathbf {#1}}}} \)
\( \newcommand{\vecs}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vecd}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash {#1}}} \)
- Visión general
- Dentina
- Inducción
- Aposición
- Maduración
- Tipos de dentina
- Consideraciones clínicas de la dentinogénesis
- Pulpa
- Anatomía
- Características microscópicas
- Consideraciones clínicas de la pulpa

Visión general
La dentina y la pulpa están juntas en este capítulo por su linaje compartido: se derivan del neuromesénquima de la papila dental. A pesar de que la dentina se asemeja superficialmente al esmalte, al final de este capítulo deberías ver similitudes entre dentina y pulpa. Los dos a menudo se denominan juntos como el complejo dentina-pulpa. Una característica clave de la dentina es que la matriz extracelular contiene túneles largos que recorren toda la capa, y estos están llenos de un poco de líquido y una extensión citoplásmica de una célula productora de dentina, el odontoblasto. Esto tiene significación cuando se trata de hipersensibilidad dental, así como en la reparación de la dentina tras el daño.

Formación de dentina
La dentinogénesis es el proceso de formación de la dentina (y no debe confundirse con la palabra odontogénesis). La dentinogénesis comienza durante la etapa de campana del desarrollo dental. Los odontoblastos (flechas en la figura 228) son las células que producen dentina, primero mediante la secreción de proteínas que incluyen colágeno que actúan como andamio. La mineralización alrededor del andamio ocurre más tarde. El material inicial rico en proteínas es pre-dentina (P en la Fig. 10.2), después de mineralizar se llama dentina (D en la Fig. 10.2).

Inducción
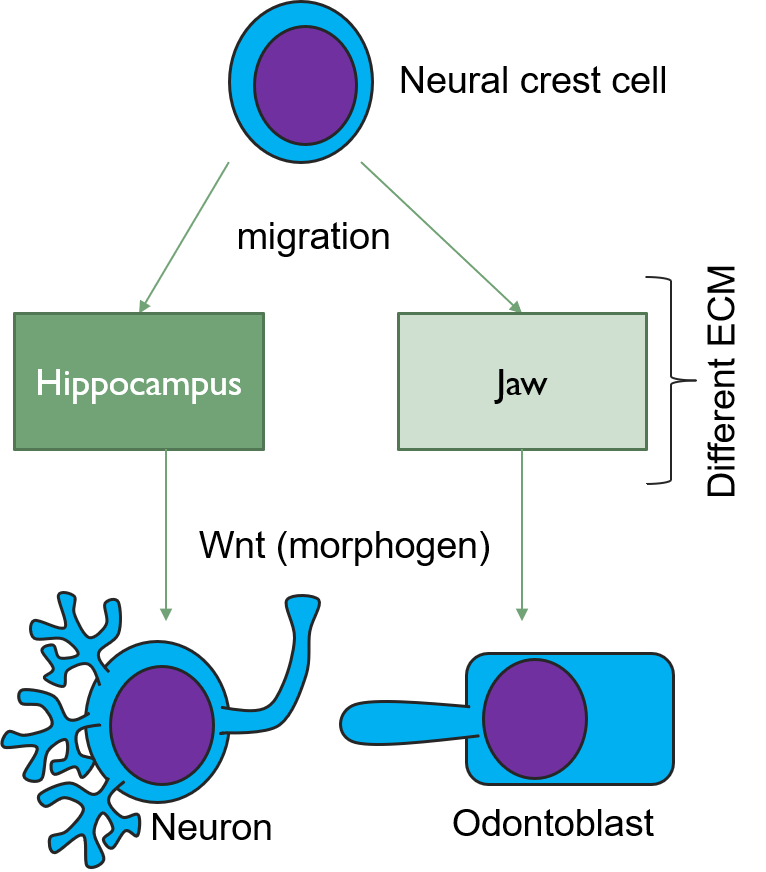
Las células del IEE se diferencian en pre-ameloblastos y secretan morfógenos, incluyendo una Proteína Morfogénica Ósea. La capa externa de células neuromesenquimales de la papila dental recibe estos morfógenos y se diferencian en odontoblastos. Esto implica un cambio morfológico, ya que las células madre neuromesenquimales relativamente sin forma se alinean entre sí, formando lo que parece más un simple epitelio cuboidal, completo con polaridad apical a basal. Este tipo de polarización es inusual para un tejido conectivo, pero los odontoblastos no se derivan del mesodermo, sino del neuromesénquima. Es muy común que las neuronas y las células gliales se polaricen, y los odontoblastos no pierden esta capacidad. Dentro de los odontoblastos se están formando grandes cantidades de retículo endoplásmico y aparato de Golgi en preparación para la secreción de grandes cantidades de proteína.

Aposición
Los odontoblastos recién formados comienzan a secretar proteínas que se encuentran dentro de la dentina madura y actúan como andamiaje durante la mineralización de la dentina. Esta sustancia rica en proteínas es la pre-dentina (la capa azul más clara en la Fig 230). Es principalmente colágeno más algunas otras proteínas específicas de dentina. La pre-dentina posteriormente se mineraliza, produciendo cristales de hidroxiapatita de calcio similares al esmalte y al tejido óseo (capa azul más oscura en la Fig 230). A medida que las capas de dentina se mineralizan, los odontoblastos continúan secretando nueva pre-dentina, empujando la capa de cuerpos celulares de odontoblastos más profundamente en la mandíbula. A diferencia de los ameloblastos, los odontoblastos dejan atrás un proceso odontoblástico en la dentina que secretan. Esta extensión en forma de brazo entra en contacto con casi todas las capas de dentina que crea el odontoblasto. Debido a que la dentina se mineraliza alrededor del proceso odontoblástico, un túbulo dentinal recorre casi toda la longitud de la dentina. Si se quitaban los odontoblastos, la dentina quedaría perforada por millones de estos diminutos tubos. El colágeno y las proteínas específicas de la dentina son secretadas por el lado del cuerpo celular del odontoblasto frente al esmalte (vesículas amarillas, Fig 230), lo que asegura que el cuerpo celular no quede atrapado y en su lugar toque una fina capa de pre-dentina. Los proteoglicanos y enzimas como la Metaloproteinasa Matrix se secretan a corta distancia en el proceso odontoblástico (menos de 1mm, vesículas rojas en la Fig 230) y desencadenan la mineralización de la dentina.

La dentina se mineraliza en una de dos formas, en glóbulos o en líneas. La primera dentina que se produce mineraliza en los glóbulos porque el colágeno se secreta en los glóbulos circulares. La dentina globular se mineraliza en dentina madura. Algunas regiones no mineralizan, y se llaman dentina interglobular. Los bajos niveles de fosfato durante el primer trimestre pueden aumentar la cantidad de dentina interglobular. Después de que las primeras fibras de colágeno se secretan en los glóbulos, las fibras pueden ser alargadas por los odontoblastos. Esta dentina mineraliza de manera más uniforme, una capa a la vez, en un proceso llamado mineralización lineal. Las fibras de colágeno corren paralelas entre sí en regiones que mineralizan linealmente Las líneas que deben ser claramente visibles en la capa de dentina en la Fig. 10.5 son túbulos dentinales, los tubos en los que se encuentra el proceso odontoblástico. Observe que no corren en línea recta. Los odontoblastos, como los ameloblastos, crecen en una dirección ligeramente curvada, y esto aumenta la fuerza de la dentina. Las curvas grandes se llaman curvatura primaria; si se alejó, vería una forma sinusoidal (de ida y vuelta). Esta curvatura es más pronunciada en la corona que en la raíz. Si haces zoom en un solo proceso odontoblástico, es posible que veas áreas donde se curva un poco hacia atrás en dirección opuesta. Eso se llama curvatura secundaria. En contraste, la flexión de las varillas de esmalte se llama “ondulada”, no hay nombres para curvas cada vez más grandes.

Similar a la formación del esmalte, los odontoblastos experimentan patrones cíclicos de deposición previa a la dentina cada vez menos rápida. Como resultado, son visibles bandas claras y oscuras que se encuentran en la dentina, llamadas líneas de Imbricación de Von Ebner (o las líneas incrementales de Von Ebner), las cuales son comparables a las Líneas de Retzius vistas en esmalte. No preguntes cómo Retzius vio líneas en esmalte pero perdió el mismo patrón en la dentina a unos milímetros de distancia, dejando eso a Von Ebner para que lo descubriera cien años después. A la gente se le acredita por redescubrir cosas todo el tiempo, como Cristóbal Colón. Ambas deberían renombrarse líneas incrementales en esmalte y las líneas incrementales en dentina, de todos modos. Las líneas de imbricación particularmente prominentes pueden, además, llamarse curvas de nivel de Owen. Esto incluye la línea neonatal, similar a la que se encuentra en el esmalte. Estos representan grandes cambios en la nutrición que conducen a cambios en la densidad de dentina producidos ese día. Puedes leer parte del tratado de Owen sobre la anatomía comparada del diente, alguien escaneó 30 páginas si tienes curiosidad por saber cómo fue aprender sobre histología sin imágenes.
Maduración
A diferencia del esmalte, la dentina no sufre cambios significativos después de que se mineraliza. Como resultado, algunos libros de texto llaman a la mineralización de la pre-dentina en dentina como el paso de “maduración”, mientras que otros (incluido este) han optado por usar las palabras aposición y maduración de manera consistente. ¿Por qué los ameloblastos dan un paso extra quitando algunos andamios después de que ocurre la mineralización, y los odontoblastos no? Una posibilidad es que los ameloblastos son células epiteliales, y los epitelios generalmente secretan muy poca ECM, y no son muy buenos en ello. Los odontoblastos se diferencian de las células madre neuromesenquimales. Es probable que durante su transición epitelial a mesenquimatosa desempaqueten genes que los hacen más eficientes en la creación de ECM. Una segunda posibilidad es que el aumento del porcentaje de minerales en el esmalte maduro solo puede ocurrir después de que se elimine el andamiaje proteico, dejando atrás un mayor porcentaje de minerales. La razón no es tan importante como la ilustración de otra diferencia entre el esmalte y la formación de dentina que se puede rastrear a diferentes linajes celulares.

En la Fig. 10.7, los túbulos dentinales deben ser fácilmente visibles. En un diente vivo, cada uno contendría un proceso odontoblástico. No todas las regiones de la dentina son iguales, y existen varias formas de clasificar diferentes tipos de dentina. Una forma se basa en lo cerca que está la dentina de los túbulos dentinales. La delgada zona blanca de la dentina que rodea inmediatamente cada túbulo dentinal se denomina dentina peritubular, mientras que el resto es dentina intertubular.
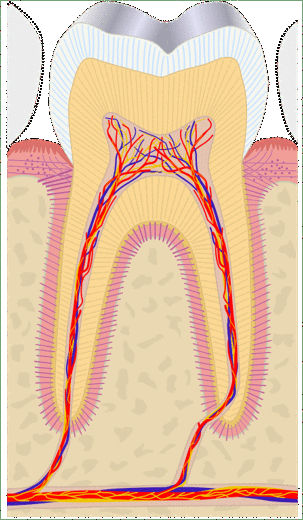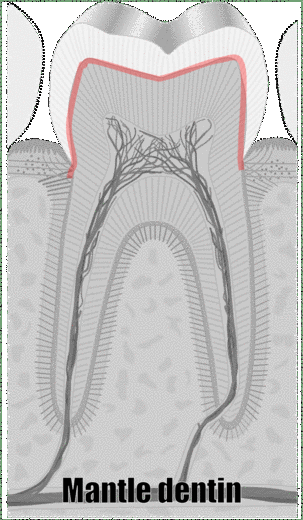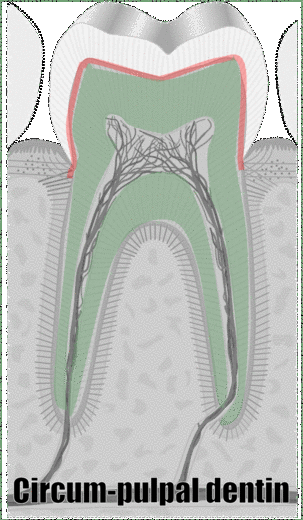
Otra forma de clasificar los tipos de dentina es en su ubicación relativa a la cavidad pulpar. La dentina del manto se forma primero, y es una capa delgada (15-30 mm) más cercana al esmalte. La dentina del manto contiene pocos túbulos dentinales, se rellenan durante la etapa de maduración. La dentina del manto es donde ocurre la mineralización globular. Las fibras de colágeno que permanecen en la dentina del manto corren perpendiculares al DEJ. El resto es dentina circum-pulpar, la cual mineraliza linealmente, dejando intactos los túbulos dentinales. El manto y la dentina circun-pulpar tienen niveles ligeramente diferentes de mineralización y contenido de proteínas. Las fibras de colágeno en la dentina circun-pulpar corren paralelas a la DEJ.
![[imagen de salida de texto de complemento]](https://med.libretexts.org/@api/deki/files/23011/add-text-output-image-1.gif)
Otra forma más de clasificar la dentina se basa en cuándo se forma en relación con el foramen apical. Si esto parece redundante para manto versus dentina circum-pulpar, en su mayoría tienes razón. La dentina primaria es la dentina formada antes de la finalización del foramen apical, por lo tanto, se forma antes de la erupción dental. La dentina secundaria se forma después de la finalización del foramen apical (después de la erupción dental). A diferencia de la dentina del manto versus la dentina circumpulpal, no hay diferencia histológica importante entre la dentina primaria y secundaria. Mucho después, un diente puede sufrir daños. Los odontoblastos en la pulpa producen dentina terciaria y reparan el daño. Esto también puede llamarse dentina reaccionaria. La formación de esta forma de dentina implica la secreción de metaloproteinasas de la matriz a partir de los túbulos dentinales. Estas enzimas también se utilizan durante la formación de la dentina en la embriogénesis, por lo que este este es otro ejemplo de reparación de heridas recapitulando el desarrollo embrionario. Durante la embriogénesis, sin embargo, la dentina se forma aposicionalmente. La mineralización de la dentina terciaria se produce a partir de un túbulo dentinal, provocando la oclusión de los túbulos. Por lo tanto, se encuentran menos túbulos dentinales en la dentina reaccionaria. Además, son los túbulos dentinos paralelos los que dan a la dentina primaria y secundaria su tonalidad amarillenta. Con túbulos reducidos o nulos, la dentina reaccionaria se vuelve más translúcida (ver Fig 238).

Si se produce una lesión lo suficientemente grande como para exponer la cámara pulpar, posiblemente destruyendo los odontoblastos, se necesita una respuesta mucho más robusta. Las células madre mesenquimales en la pulpa son inducidas por morfógenos para diferenciarse en nuevos odontoblastos y formar un tipo de dentina terciaria llamada dentina reparadora. Esta forma de dentina no se forma de la misma manera que lo hace la dentina durante el desarrollo, que comenzó en la unión dentina-esmalte y se movió más profundamente. En cambio, para formar dentina reparadora, los odontoblastos y fibroblastos migran por el área lesionada (después de que se forma un hematoma) y secretan proteínas y electrolitos, atrapando a muchas de las células dentro. No se crean túbulos dentinales cuando los odontoblastos secretan dentina en todas las direcciones. Por esta razón, la dentina reparadora a veces se denomina osteodentina, por su parecido con el tejido óseo más que la dentina tubular.

Por último, si hay más fibroblastos que osteoblastos reparando el daño, el resultado final es más una cicatriz calcificada que dentina, algunos libros de texto llaman a esta dentina esclerótica. La dentina esclerótica es principalmente cristales de colágeno e hidroxiapatita de calcio.
| Tipo de dentina | Ubicación | Características | |
|---|---|---|---|
| Peri-tubular | Paredes de túbulos | ||
| Intertubular | Entre muros | ||
| Manto | Borde delgado junto a DEJ | Sin túbulos Colágeno perpendicular a DEJ | |
| Circun-pulpar | Resto de diente | Túbulos Colágeno paralelo a DEJ | |
| Primaria | Formado antes del foramen apical | Hecho por odontoblastos originales Contiene túbulos | |
| Secundaria | Formado después del foramen apical | ||
| Terciario | Reaccionario | Formado después de una pequeña lesión | Hecho por nuevos odontoblastos Menos túbulos |
| Reparador y esclerótico | Formado después de una lesión significativa | Elaborado por nuevos odontoblastos y fibroblastos Célula atrapada en tejido calcificado (osteodentina) | |
Cuadro 10.1: Resumen de los tipos de dentina.

Dentina radicular
Las raíces no contienen dentina del manto, pero sí contienen una capa superficial de dentina que es visualmente distinta de las regiones más profundas. Cerca del borde con cemento, las manchas son visibles en una banda de dentina conocida como Capa Granular de Tomas. No tiene significación clínica conocida; es simplemente un área granulada. Es útil para orientarse al mirar secciones histológicas de los dientes. Esos granos no son los núcleos de las células, ni son dentinas interglobulares. Los datos más antiguos sugirieron que los granos representan bucles de túbulos dentinales, pero el re-análisis usando microscopios más avanzados sugiere que los granos son grandes haces de fibras de colágeno.
Consideraciones clínicas de la dentinogénesis

Agregados minerales
Si hay una gran cantidad de daño a la dentina, la producción de dentina terciaria puede ser demasiado lenta. Para casos como tratar la resorción radicular o para el llenado del extremo radicular durante la terapia endodóntica, se puede usar ECM artificial. A diferencia de algunos de los tejidos artificiales discutidos en la cicatrización gingival, las sustancias duras generalmente no hacen buenos andamios, ya que la densidad de la matriz inhibe la migración de las células madre. El objetivo de utilizar agregados minerales es proporcionar los materiales necesarios que requieren los odontoblastos sin inhibir su movimiento durante la dentinogénesis. Uno de esos compuestos, Mineral Trioxide Aggregate (MTA), fue desarrollado en California por el Dr. Mahmoud Torabinejad. MTA contiene una versión purificada de cemento Portland más minerales que contienen calcio. La adición de agregados minerales acelera la formación de dentina terciaria. El MTA libera lentamente hidróxido de calcio, que proporciona una materia prima para la mineralización de la dentina terciaria, además de atraer fosfato de la sangre o ECF. Nota del autor: los autores viven actualmente en Portland o cerca de Portland, Oregón, pero el cemento Portland se inventó en Portland, Inglaterra. No aplique cemento Portland de su ferretería a los dientes, es cáustico y puede contener arsénico u otros metales pesados. Se purifica el cemento Portland utilizado en odontología.

En un tipo de restauración dental (un relleno dental), una resina húmeda se adhiere (pega) a la dentina y se endurece con una luz especial. Para unir la resina a la dentina, se debe tomar en cuenta la estructura química de la dentina. Los cristales de hidroxiapatita y colágeno de la MEC de la dentina contienen algunas moléculas de agua, dando a la dentina un aspecto húmedo. Muchos agentes de unión no se adhieren bien a una superficie húmeda y requieren que la dentina se seque primero. Esto generalmente se hace con un disolvente volátil como el etanol. Los ácidos minerales se pueden usar para eliminar una cantidad del ECM mineral de la dentina, dejando atrás el marco de colágeno más poroso que puede mejorar la unión. Esto es similar al grabado al ácido del esmalte, pero no hay varillas e intervarillas para aprovechar en la dentina. Existe interés en la comunidad de investigación por desarrollar agentes de unión que se adhieran a superficies húmedas (todos los tejidos humanos vivos están húmedos). Un área prometedora es el estudio del moco de los moluscos. El moco se secreta del cuerpo, pero es similar a la sustancia molida en los tejidos conectivos humanos, especialmente el mesénquima. El moco secretado por los moluscos como las lapas se adhiere muy firmemente a las superficies húmedas, y tiene el potencial de estimular la formación de dentina terciaria (enlace a descarga en pdf).
Morfogenos

Atrición y erosión
Debido a que la dentina tiene un contenido mineral menor que el esmalte, se pierde más rápidamente que el esmalte. Si se pierde la dentina del manto, esto expone los túbulos dentinales en la dentina circun-pulpar subyacente. Esto aumenta la cantidad de superficie sobre la que pueden actuar los ácidos, lo que acelera aún más la erosión de la dentina. La exposición superficial de los túbulos dentinales también conduce a una mayor sensibilidad de los dientes (ver más abajo).
Caries dentina
Una vez que una caries se propaga a través del esmalte, cuando alcanza el DEJ se propaga a un ritmo mayor. El patrón triangular de pérdida de esmalte se repite rápidamente en un nuevo triángulo de una caries dentina. Es posible, pero no de acuerdo, que una caries de esmalte lo suficientemente pequeña pueda extenderse al DEJ sin causar cambios visibles, y al llegar al DEJ la tasa de pérdida de dientes se acelera. Cualquiera que sea la causa exacta, una caries puede comenzar por debajo del esmalte y extenderse a través de la dentina. Esta caries oculta es obviamente más difícil de detectar que una en la superficie de un diente.

Hipersensibilidad dental
La pérdida de esmalte o cemento que cubre la dentina puede exponer los túbulos dentinales. En la corona, los pocos milímetros de dentina del manto en la superficie externa contienen pocos túbulos dentinales abiertos, pero como esa dentina se pierde muchos más túbulos en la capa circumpulpar quedan expuestos. Estos túbulos se extienden hasta la pulpa de la raíz, donde se encuentran muchas terminaciones nerviosas. Los cambios en el ambiente de la cavidad oral, como los cambios de temperatura, pH, nivel de alcohol u osmolaridad ahora pueden afectar la temperatura, pH, nivel de alcohol u osmolaridad de la ECF pulpar. Los procesos odontoblásticos hacen para llenar completamente el túbulo dentinal, hay una pequeña cantidad de ECF entre el proceso y la dentina peritubular cuya composición química puede cambiar. A ECF se puede detectar por terminaciones nerviosas que transmiten estímulos dolorosos al cerebro. Esto se llama hipersensibilidad dental, o más exactamente hipersensibilidad dentina (DH). Los tratamientos para DH incluyen pastas dentales especiales, enjuagues bucales o gomas de mascar que depositan minerales en los túbulos dentinales expuestos y los ocluyen. Dichos productos probablemente contienen sales y fluoruro. Como alternativa, los agregados minerales de barniz como el cemento Portland podrían aplicarse en el área afectada. Por el contrario, con la edad, los odontoblastos agregan capas de dentina peritubular dentro de los túbulos dentinales, haciendo que los túbulos se vuelvan más estrechos. A medida que esto sucede, los dientes se vuelven menos sensibles. Esto puede no sonar tan mal hasta que se toma en consideración el papel que tiene la propiocepción en la prevención de fuerzas oclusales excesivas. El nervio craneal V es uno de los nervios craneales más grandes, transmite mucha información sensorial importante al cerebro desde los dientes. Con sensibilidad disminuida viene un mayor riesgo de trauma oclusal.

La dentina puede quedar expuesta debido a la pérdida de cemento o esmalte, o si el borde del esmalte no se encuentra o se superpone al cemento. Además, la recesión gingival expone la fina capa de cemento a ambientes que no está diseñada para manejar, haciendo que la exposición de la dentina a lo largo del cuello del diente sea el área más probable para DH. Una técnica inadecuada por parte de los higienistas dentales o dentistas también puede eliminar inadvertidamente las capas protectoras de cemento. No hay razón para creer que este es el caso en la figura 10.19, las agencias gubernamentales son simplemente un gran lugar para encontrar imágenes sin derechos de autor.

Reabsorción de dentina
Durante el desprendimiento o los dientes primarios, la resorción de la dentina —la pérdida de dentina debido a la reabsorción de minerales de las células— ayuda a la pérdida de unión entre la raíz dental y el hueso alveolar. Esto es mediado por odontoclastos. Comparado con su pariente los osteoclastos, los cuales tienen actividad basal a lo largo de la vida manteniendo el tejido óseo como parte de una unidad de remodelación. Los odontoclastos no siempre están presentes, su diferenciación de las células madre mesenquimales así como su actividad está regulada por diferentes morfógenos. La resorción dentina puede desencadenarse de manera inadecuada en gatos, causando lesiones reabsortivas odontoclásticas felinas. Se conoce una cantidad significativa sobre este proceso en los gatos. En los seres humanos, la resorción dentina que ocurre en cualquier momento que no sea el desprendimiento de dientes primarios es idiopática (de causa desconocida). Entendemos que los túbulos dentinales que se encuentran a lo largo de la dentina crean una gran cantidad de superficie para que los odontoclastos se adhieran y desencadenen la desmineralización. Esto es similar a lo que observamos en el hueso esponjoso: el hueso esponjoso se pierde a un ritmo más rápido que el hueso compacto debido a que tiene una mayor cantidad de superficie, por lo que los síntomas de osteoporosis aparecen primero en los huesos que mayores cantidades de hueso esponjoso, como la mandíbula. La resorción dentina se puede desencadenar desde el lado de la cavidad de la pulpa y denominarse resorción interna. Por el contrario, la resorción externa ocurre desde el lado DEJ o CEJ.

Descripción general de la pulpa
La dentina y la pulpa se desarrollan a partir de células neuromesenquimales de la papila dental. Los odontoblastos forman un tejido más especializado, que contiene solo un tipo celular diferenciado terminalmente. El resto de las células neuromesenquimales forman un tejido más genérico, el tejido conectivo areolar, que contiene numerosos tipos de células, entre ellas las células madre adultas. Es aquí donde los vasos sanguíneos, las fibras nerviosas y los vasos linfáticos tienen espacio y soporte para crecer.
Histología de la pulpa
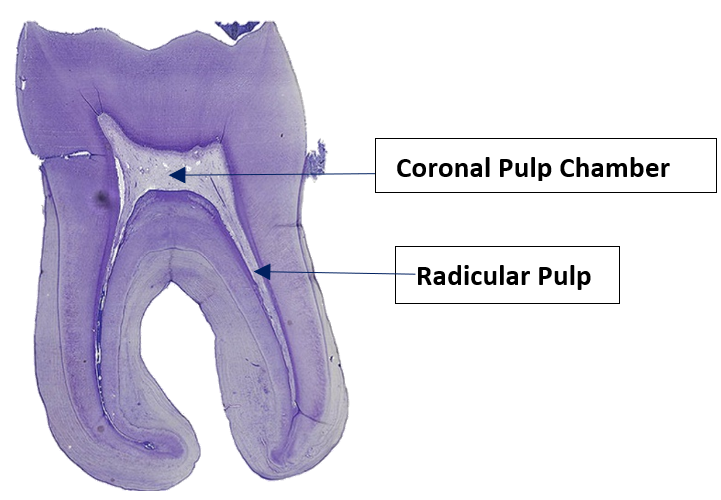
La pulpa se puede dividir en pulpa coronal y pulpa radicular. La pulpa coronal se encuentra en la corona del diente y contiene cuernos de pulpa más pequeños debajo de las cúspides. La pulpa radicular se encuentra en las raíces, y puede extenderse hacia canales accesorios. Los canales accesorios conectan la pulpa con el tejido conectivo externo al diente, viajando lateralmente en lugar de salir del foramen apical. Los canales accesorios se forman cuando el HERS choca con un vaso sanguíneo y se ve obligado a crecer a su alrededor. De lo contrario, la pulpa radicular termina en el foramen apical.

Capas de pulpa
La pulpa es un solo tejido, pero hay cuatro capas que aparecen distintas entre sí bajo el microscopio. La primera es la capa de odontoblastos, que está más cerca de la dentina. Los odontoblastos inicialmente forman una sola capa de células a lo largo de la amplia región del DEJ. Pero a medida que agregan dentina, la cavidad pulpar se vuelve más pequeña y los cuerpos celulares se amontonan, formando finalmente una capa más gruesa de cuerpos celulares en la periferia de la pared de la cavidad pulpar más estrecha. Profundo a los odontoblastos es lo que se llama la zona libre de células. Esta zona contiene células, pero no son visibles bajo una tinción tradicional de H&E. A lo profundo de eso se encuentra una zona rica en células, compuesta principalmente por fibroblastos, células madre mesenquimales, glóbulos blancos y otras células del tejido conectivo. Por último está el núcleo de pulpa, que contiene los mismos tipos de células, pero más sustancia molida las separa. El núcleo pulpar es donde se encuentran la mayoría de los vasos sanguíneos y linfáticos.
Consideraciones clínicas de la pulpa
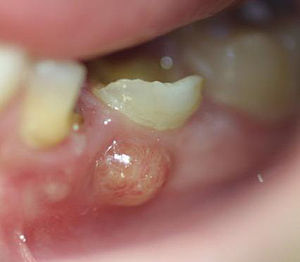
Absceso periapical
Si el daño a la dentina expone la pulpa a bacterias orales, puede ocurrir una infección de la pulpa. Esto suele desencadenar la inflamación del tejido pulpar, conocido como pulpitis. La muerte del tejido pulpar puede llevar a la acumulación de pus dentro de la cámara pulpar, lo que se denomina absceso periapical. La liberación de moléculas inflamatorias resultantes del daño tisular puede conducir a la hinchazón del tejido gingival suprayacente, a menudo denominado hervor de goma. También se puede formar un gumboil debido a una infección de tejidos periodontales, en cuyo caso no sería un absceso periapical, sería un absceso periodontal. Es posible extirpar quirúrgicamente la pulpa necrótica. Si queda algo de pulpa sana, se puede producir la regeneración de la pulpa. Esto se debe al alto grado de vascularización del tejido conectivo areolar y al alto potencial mitótico de las células madre mesenquimales.

Terapia endodóntica
Un absceso periapical probablemente requiera la extracción del tejido pulpar infectado y el reemplazo por un material que sea similar en densidad y elasticidad, procedimiento conocido como terapia endodóntica. El material preferido utilizado es la gutapercha, un polímero de látex natural que es la savia de los árboles en Malasia. Alguna vez fue ampliamente utilizado como aislante para electrónica, pero ha sido reemplazado por polímeros sintéticos, excepto en terapia endodóntica. Es radiopaco por un aditivo, el sulfato de bario. De lo contrario, el látex no se muestra en las radiografías, lo que dificultaría la confirmación de que la gutapercha había llenado completamente la cavidad pulpar.
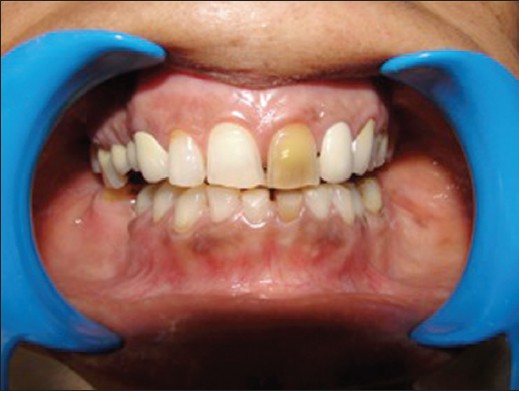
La extracción de tejido pulpar vivo elimina todas las células del diente, incluidos los odontoblastos. Este diente se conoce como no vital. Un diente no vital no puede hacer reparaciones a la dentina, lo que lleva a una mayor fragilidad y a la acumulación de manchas a lo largo del tiempo. Las moléculas de tinción pueden invadir desde el lado del esmalte, o las moléculas de necrosis pulpar pueden invadir la dentina al viajar hacia arriba de los túbulos dentinales abiertos.

Pruebas de vitalidad de la pulpa
Los estímulos dolorosos en la superficie de los dientes son detectados por terminaciones nerviosas localizadas dentro de la pulpa. Las pruebas de vitalidad pulpar aprovechan esto para estimar la salud de la pulpa dental. Se aplica un estímulo eléctrico en la superficie de los dientes seguido de autoreporte del nivel de incomodidad que experimenta el paciente (idealmente, las pruebas médicas no deben ser dolorosas). La pérdida de terminaciones nerviosas reduce la sensibilidad dental e indica que el tejido pulpar ha sufrido fibrosis o necrosis. Sin embargo, una reducción en el diámetro de los túbulos dentinales también reduce la capacidad de las señales eléctricas en la superficie para ser detectadas dentro de la pulpa. Por el contrario, la pérdida de esmalte y la exposición de los túbulos dentinales pueden aumentar la sensibilidad sin cambios en la vitalidad pulpar.

Debido a que diferentes pacientes reportan dolor de manera diferente, y debido a que factores además de la salud de la pulpa afectan el grado de incomodidad reportado, los resultados falsos positivos y falsos negativos son posibles con las pruebas de vitalidad pulpar. Existen otras pruebas menos invasivas, incluyendo oximetría de pulso y flujometría láser doppler. Estos miden el suministro vascular a cada diente, lo que se correlaciona con la vitalidad del diente. La oximetría de pulso aprovecha el cambio de color que sufre la hemoglobina a medida que recoge oxígeno. La flujometría láser doppler aprovecha la exhibición de ondas de desplazamiento Doppler cuando rebotan en objetos en movimiento (como glóbulos rojos que fluyen) pero no estacionarios, similar a la forma en que el sonido de una motocicleta cambia de tono cuando viaja rápidamente hacia usted o lejos de usted.
Cambios relacionados con la edad
Debido a que un diente vital contiene una capa de odontoblastos vivos, la dentina se vuelve gradualmente más gruesa con la edad. Esto es más notable en los cuernos de pulpa fina, como resultado, los cuernos de pulpa retroceden con la edad. Además, como ocurre con muchas células, la capacidad mitótica de las células madre mesenquimales dentro de la pulpa disminuye con la edad. Como resultado, la pulpa más vieja tiende a contener más tejido cicatricial (fibras de colágeno) y ha disminuido la capacidad regenerativa y disminución de la sensibilidad.
Capítulo 9 * Capítulo 11


