4.1: Medios de Contraste en Radiología
- Page ID
- 120589
\( \newcommand{\vecs}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vecd}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash {#1}}} \)
\( \newcommand{\id}{\mathrm{id}}\) \( \newcommand{\Span}{\mathrm{span}}\)
( \newcommand{\kernel}{\mathrm{null}\,}\) \( \newcommand{\range}{\mathrm{range}\,}\)
\( \newcommand{\RealPart}{\mathrm{Re}}\) \( \newcommand{\ImaginaryPart}{\mathrm{Im}}\)
\( \newcommand{\Argument}{\mathrm{Arg}}\) \( \newcommand{\norm}[1]{\| #1 \|}\)
\( \newcommand{\inner}[2]{\langle #1, #2 \rangle}\)
\( \newcommand{\Span}{\mathrm{span}}\)
\( \newcommand{\id}{\mathrm{id}}\)
\( \newcommand{\Span}{\mathrm{span}}\)
\( \newcommand{\kernel}{\mathrm{null}\,}\)
\( \newcommand{\range}{\mathrm{range}\,}\)
\( \newcommand{\RealPart}{\mathrm{Re}}\)
\( \newcommand{\ImaginaryPart}{\mathrm{Im}}\)
\( \newcommand{\Argument}{\mathrm{Arg}}\)
\( \newcommand{\norm}[1]{\| #1 \|}\)
\( \newcommand{\inner}[2]{\langle #1, #2 \rangle}\)
\( \newcommand{\Span}{\mathrm{span}}\) \( \newcommand{\AA}{\unicode[.8,0]{x212B}}\)
\( \newcommand{\vectorA}[1]{\vec{#1}} % arrow\)
\( \newcommand{\vectorAt}[1]{\vec{\text{#1}}} % arrow\)
\( \newcommand{\vectorB}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vectorC}[1]{\textbf{#1}} \)
\( \newcommand{\vectorD}[1]{\overrightarrow{#1}} \)
\( \newcommand{\vectorDt}[1]{\overrightarrow{\text{#1}}} \)
\( \newcommand{\vectE}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash{\mathbf {#1}}}} \)
\( \newcommand{\vecs}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vecd}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash {#1}}} \)
Objetivos de aprendizaje
Conocimientos
- Reconocer las indicaciones para el uso de medios de contraste en el estudio de diversos órganos/sistemas de órganos mediante fluoroscopia, TC, DSA y MRI
- Conocer los riesgos y efectos secundarios de los medios de contraste de uso común.
- Determinar el uso de las distintas fases de tiempo de aplicación de medios de contraste y sus respectivos valores de acuerdo con el problema clínico.
- Definir la fibrosis sistémica nefrogénica (NSF), relacionada con el contraste de resonancia magnética, y las medidas que se pueden tomar para minimizar este riesgo
Competencias
- Reconocer si una TC tiene contraste mejorado, o no
- Reconocer varios tipos de exámenes fluoroscópicos con contraste
- Comunicar los riesgos y beneficios de la aplicación de medios de contraste para diversos exámenes radiológicos comunes (incluyendo radiografía, fluoroscopia, DSA, CT y MRI) a los pacientes y sus familias
Un factor fundamental que hace que las imágenes diagnósticas sean clínicamente útiles es el concepto de que diferentes tejidos anatómicos tienen apariencias diferenciales en la imagen, ya sea densidad, intensidad o ecogenicidad. Por ejemplo, la densidad del hígado en la Tomografía Computarizada (TC) no coincide con la de la vesícula biliar, y por lo tanto, estas estructuras pueden diferenciarse en imágenes de TC.
Cuando los tejidos son muy similares en apariencia a las estructuras que los rodean, por ejemplo, arterias vs. venas en el hilio pulmonar, a veces es necesario utilizar un agente de contraste para ayudar a diferenciar una estructura de otra. El contraste administrado altera la forma en que los rayos X pasan a través del paciente para llegar al detector de imágenes o alterar la respuesta de los tejidos al ultrasonido o a los campos magnéticos, y de ahí afectar la apariencia de las imágenes resultantes haciéndola diferente de una imagen sin agente de contraste administrado. Los tejidos malignos a menudo muestran una mejora del contraste diferencial que el tejido normal haciéndolos más visibles en las imágenes. A menudo, es importante cronometrar la adquisición de imágenes en función del tiempo transcurrido desde la inyección de contraste hasta la captura de la imagen para acentuar la visibilidad de arterias, venas y órganos, optimizando la detección de anomalías.
Existen diferentes formas de contraste de imagen (gas, líquido, suspensión) que permiten el parto por vía oral, rectal, intraluminal o intravenosa/intraarterial. Cada modo de administración diferente tiene aplicaciones únicas, por ejemplo, una suspensión de sulfato de bario particulado es un tipo de contraste oral utilizado para la fluoroscopia (esofagramas, series gastrointestinales altas y seguimiento del intestino delgado). Las suspensiones particuladas de bario solo se pueden administrar en el tracto intestinal. La administración, o fuga, de bario fuera del tracto intestinal puede tener resultados severos y adversos para el paciente.
La mayor parte del contraste utilizado en las imágenes basadas en rayos X es soluble en agua. Este es un agente farmacológico unido a moléculas de yodo y se administra por vía intravenosa, intracavitaria o intraarterial. La presencia del yodo impide que los rayos X penetren en el tejido con contraste mejorado, resultando en que estas estructuras aparezcan más densas (más opacas) en las imágenes. Por ejemplo, el contraste denso en venas o arterias puede ser casi tan denso como el hueso en la tomografía computarizada. El conocimiento de la fisiología del flujo sanguíneo y la distribución anatómica de arterias y venas es importante en la interpretación de imágenes con contraste mejorado.
Debido a que las imágenes por Resonancia Magnética (RM) no utilizan rayos X, la mejora del contraste para la RM es un agente de contraste paramagnético, basado en gadolinio, que puede inyectarse por vía intravenosa o intraarticular. El uso de agentes de contraste paramagnéticos para las funciones de RM para alterar la señal de los tejidos en los que se concentra, lo que se logra alterando la respuesta de las moléculas de agua en los tejidos al campo magnético y a las ondas de radio que se utilizan en la MRI.
La ecografía con contraste se realiza con poca frecuencia. El contraste de ultrasonido es una suspensión líquida que contiene microburbujas, o microesferas, para inyección. El gas encapsulado dentro de la capa de la microesfera da como resultado un aumento de la ecogenicidad de los tejidos que albergan el agente de contraste. Cuando se inyectan en el torrente sanguíneo, los ultrasonógrafos pueden visualizar las burbujas o esferas ecogénicas.
Agentes de Contraste en Imagenología:
- Muchas formas de contraste (gas, líquido, suspensión) con muchas formas de parto (por vía oral, por recto, intraluminal, intravenosa e intraarterial)
- La TC utiliza con mayor frecuencia contraste soluble en agua; yodo unido a un agente farmacológico
- MR utiliza agentes de contraste basados en gadolinio (GBCA)
- El ultrasonido puede utilizar microburbujas o microesferas que contienen gas como agente de contraste
Utilización de Contraste Específico de Modalidad
Fluoroscopia
La fluoroscopia es una modalidad basada en rayos X utilizada para una amplia variedad de procedimientos de imagen. Ejemplos de algunos de los procedimientos incluyen, golondrinas de bario, enemas de bario, procedimientos intervencionistas (inserción de catéter, angioplastia y angiografía), mielografía, series gastrointestinales altas y seguimiento y artrografía del intestino delgado. Para los enemas de bario de doble contraste se introducen tanto gas como bario en el colon para adquirir imágenes óptimas de la mucosa intestinal. Por lo tanto, la fluoroscopia puede emplear potencialmente las tres formas de contraste de imagen (soluble en agua, suspensión y gas) para una amplia variedad de procedimientos.
La Figura 4.1 muestra un artrograma de hombro donde se ha inyectado contraste soluble en agua en el espacio articular del hombro como parte de un procedimiento diagnóstico o terapéutico. La aguja se maniobró en el espacio articular mediante fluorocopia y se monitorizó la dispersión del contraste inyectado con fluoroscopia y/o imágenes secuenciales.



Tomografía Computarizada
Existe una gran variedad de indicaciones de contraste en TC. La TC tiene una excelente resolución de contraste y esta característica puede ser utilizada para detectar diferencias sutiles en el realce tisular y ayudar a detectar metástasis hepáticas, necrosis tumoral central y otras patologías que dependen de la concentración diferencial del agente de contraste inyectado. Diariamente, la TC utiliza el mayor volumen de agente de contraste soluble en agua en todo el departamento de Radiología Diagnóstica. Los ejemplos del uso del contraste para la tomografía computarizada incluyen, imágenes de fase arterial, angiografía por TC (CTA) como imágenes arteriales pulmonares para un estudio de émbolos pulmonares (EP) y estadificación del cáncer de pulmón para diferenciar entre ganglios linfáticos, venas y arterias en el hilio pulmonar. El contraste oral, soluble en agua, también se puede usar en el tracto intestinal para facilitar la visualización del estómago, intestino delgado o intestino grueso. Para la TC, el contraste intestinal debe ser soluble en agua ya que el bario crea artefactos muy prominentes debido al número atómico de bario que absorbe una gran cantidad de las radiografías administradas. El gas, en la forma de dióxido de carbono inyectado, se utiliza para la realización de la colonografía por TC.
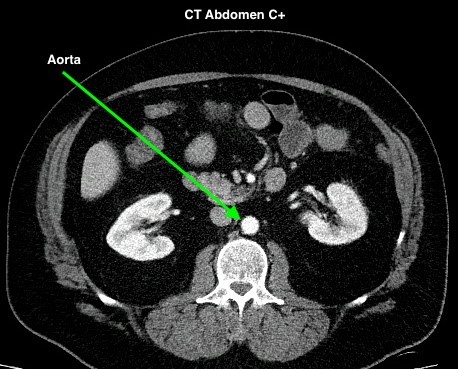
La Figura 4.2 representa dos conjuntos de tomografías computarizadas, un conjunto es sin contraste (denotado como No C) y un conjunto es con contraste intravenoso (denotado como C+). Las imágenes son exploraciones del abdomen, con flechas apuntando a la aorta abdominal y a las arterias ilíacas comunes. El estudio con contraste en las arterias facilita la diferenciación de las arterias de los tejidos circundantes, especialmente aguas abajo de la bifurcación aórtica. Las imágenes se adquirieron bastante temprano después de la inyección intravenosa del agente de contraste en la fase arterial de realce, también se anota contraste en la arteria mesentérica superior, las arterias renales y los riñones.



Sincronización de la fase de medios de contraste para TC
El tiempo de adquisición de la imagen, relativo al tiempo de inyección del agente de contraste, puede impactar qué estructuras anatómicas albergan la mayor concentración del contraste administrado. Este fenómeno es lo más importante para la TC. A continuación se discuten cinco fases de mejora del contraste para la tomografía computarizada.
La fase no mejorada (sin contraste inyectado) permite determinar el estado basal de la anatomía del paciente. Adicionalmente, cualquier estructura que esté calcificada será fácilmente discernible, por ejemplo, cálculos, calcificaciones vasculares y calcificación distrófica en algunos tumores. Estas anomalías aparecerán diferentes de los tejidos circundantes debido al calcio presente en ellos. La administración de contraste puede oscurecer estas estructuras calcificadas, especialmente los cálculos del sistema de recolección urinaria, dificultando la detección.
Una fase arterial temprana, segundos después de la administración del contraste, implica la obtención de imágenes muy rápidamente después de la administración de un bolo de contraste intravenoso, y puede ser útil para detectar ciertas anomalías, específicamente relacionadas con las anomalías arteriales (por ejemplo, disecciones arteriales).
La fase arterial tardía, requiere que las imágenes sean adquiridas entre 15 y 20 segundos después de que haya pasado la fase arterial temprana, y es ideal para obtener imágenes de estructuras anatómicas altamente vascularizadas, como el hígado, el bazo y los riñones. Estos son especialmente útiles para la identificación de masas en estos órganos.
La fase venosa portal, es una adquisición de imagen de fase posterior que aprovecha el hecho de que el contraste ha despejado el árbol arterial y se concentra al máximo en las estructuras venosas mesentéricas, la vena esplénica y la vena porta. Esta es a menudo una fase importante para evaluar la perfusión hepática y los pacientes cirróticos para la hipertensión portal.
Una fase retardada, también conocida como “fase de lavado” o “fase de equilibrio”, ocurre significativamente más tarde después de la administración de contraste. A esto también se le ha llamado la fase de opacificación corporal total de mejora del contraste. La adquisición de imágenes en serie de una masa de glándula suprarrenal es un ejemplo del uso de imágenes “lavables” ya que las lesiones benignas demostrarán un patrón diferente de contraste 'lavado' que los tumores malignos.
Tiempo de los medios de contraste para TC:
- Fase no mejorada — estado basal de la anatomía del paciente, cálculos, calcificación
- Fase Arterial Temprana — para ciertas anomalías arteriales (por ejemplo, disección arterial)
- Fase Arterial Tardía: para estructuras altamente vascularizadas (por ejemplo, hígado, bazo, riñón)
- Fase Venosa Portal — concentrada en estructuras mesentéricas y venosas portales
- Fase Retrasada — fase de lavado/fase de equilibrio. Visualizar lesiones que retienen el contraste (por ejemplo, tumores)
Angiografía por sustracción digital
La Angiografía Digital por Resta (DSA) tiene una amplia variedad de indicaciones, incluyendo sangrado GI activo, estenosis arterial para intervención, intervención para aneurismas y diagnóstico y tratamiento de malformaciones arteriovenosas (MAV). El agente de contraste soluble en agua para DSA se inyecta directamente en la luz arterial a través de un catéter que ha sido insertado por un radiólogo intervencionista. Las imágenes adquiridas para DSA se restan digitalmente usando una computadora para superponer una imagen no mejorada sobre las imágenes mejoradas de contraste, lo que resulta en imágenes restadas que representan solo las arterias a medida que la anatomía de fondo se ha restado.
Resonancia Magnética (MRI) Contraste
Las imágenes por RM con contraste mejorado son útiles para una amplia variedad de aplicaciones, especialmente para evaluar neoplasias neurológicas. Otros usos incluyen caracterizar lesiones que tienen apariencias atípicas en todo el cuerpo, incluyendo anomalías neurológicas como la desmielinización. También es beneficioso para evaluar tipos de tumores hepáticos y diferentes tipos de malformaciones arteriovenosas.
Factores de riesgo asociados a los agentes de contraste
Cualquier fármaco tiene riesgo asociado a él, al igual que los agentes de contraste utilizados en la imagen médica. Una posible situación aguda relacionada con el contraste soluble en agua es el riesgo de una reacción “alérgica” (anafilactoide). Esta reacción es anafilactoide ya que no cumple con los criterios definidos para una verdadera reacción alérgica (es decir, exposición libre de síntomas al antígeno, desarrollo de una respuesta mediada por el sistema inmune al antígeno, reacción anafiláctica a la siguiente exposición al antígeno). Las reacciones anafilactoides a los agentes de contraste solubles en agua pueden ocurrir con la primera exposición al contraste, saltarse las exposiciones al contraste y pueden ser altamente impredecibles, desde respuestas físicas leves hasta colapso cardiovascular y muerte. Aunque las respuestas anafilactoides graves al contraste soluble en agua son muy poco frecuentes, existen varios factores de riesgo que aumentan el riesgo de un paciente de desarrollar una reacción alérgica. El factor de riesgo más significativo para una reacción anafilactoide, o cualquier otro tipo de reacción al agente de contraste soluble en agua, es haber tenido una reacción previa al contraste. Además, tener una alergia conocida a cualquier otra cosa también aumenta el riesgo de un paciente, pero no casi en la misma medida que reaccionar al contraste anterior. Por lo tanto, es probable que se siga administrando contraste si el paciente reporta una alergia no relacionada.
Para los pacientes que se consideran de alto riesgo de una reacción adversa de 'tipo alérgico' al contraste, se puede considerar el uso de premedicación para disminuir la posibilidad de un efecto adverso. Los premedicamentos más comunes utilizados son los corticosteroides orales complementados con un antihistamínico oral no selectivo. Todavía es posible que un paciente pueda tener una reacción de tipo alérgico o no alérgico, independientemente de que se le haya administrado premedicación, y esto se conoce como una “reacción de avance”. Para obtener una orientación más específica sobre cuándo usar la premedicación y para el régimen profiláctico recomendado, consulte el Manual ACR sobre medios de contraste.
Existen otras contraindicaciones relativas a los agentes de contraste que deben tenerse en cuenta, entre ellas: Trastornos de ansiedad severa; Pacientes con Betabloqueantes; Rasgo o Enfermedad de Células Falciformes; e Hipertiroidismo (cuando se usa un medio de contraste yodado).
Existen eventos adversos no alérgicos que pueden afectar al sistema urinario incluyendo Nefrotoxicidad Inducida por Contraste (NIC), así como Fibrosis Sistémica Nefrogénica (NSF).
La nefrotoxicidad inducida por contraste es un resultado directo del efecto adverso que tiene el agente de contraste sobre la filtración glomerular. A menudo hay una reducción transitoria en la función renal para cualquier paciente que reciba agentes de contraste yodados, solubles en agua. Esto se vuelve más problemático si la función renal del paciente se ve afectada antes de la inyección de contraste. A menudo, se requiere una decisión clínica para proceder con el contraste incluso cuando la función renal es deficiente debido a la importancia del examen imagenológico solicitado para el manejo del paciente. La función renal del paciente puede protegerse ligeramente hidratando agresivamente al paciente antes de la inyección de contraste.
La Fibrosis Sistémica Nefrogénica (NSF) está relacionada con el uso de agentes de contraste a base de gadolinio para MRI y involucra principalmente la piel y los tejidos subcutáneos, pero también puede afectar órganos (pulmones, corazón, músculos esqueléticos). La presentación inicialmente implica engrosamiento de la piel y/o puede involucrar prurito. Tenga en cuenta que la NSF no se presenta de forma aguda, y puede tardar días a meses en desarrollarse, y más raramente, años. Los factores de riesgo más significativos para desarrollar NSF incluyen el uso de GBCA en el contexto de la enfermedad renal crónica/etapa final. Otros factores de riesgo para NSF son los pacientes que han experimentado lesión renal aguda (IRA), o han estado expuestos a altas dosis de y/o han tenido múltiples exposiciones a GBCA.
Hay más nuevos, GCBAs del Grupo II, que no aumentan el riesgo de NSF, sin embargo, los agentes del Grupo I sí aumentan el riesgo y los pacientes que reciben agentes del grupo I deben ser examinados debido a la limitada investigación científica sobre los riesgos. Por lo tanto, una forma de mitigar los riesgos de NSF para un paciente con enfermedad renal terminal que requiere una investigación de RM con contraste mejorado, puede ser preferible usar un medio de contraste yodado para una TC, o un GBCA tipo II en su lugar.
Los agentes de contraste por ultrasonido tienen el potencial de causar complicaciones tóxicas directas o similares a las alérgicas, sin embargo, este es un riesgo muy poco frecuente. Puede haber un mayor riesgo de reacción cardiopulmonar si el paciente tiene una condición cardiopulmonar previa, sin embargo, estas reacciones son muy raras.
Embarazo y lactancia
Se debe tener precaución al tomar imágenes de mujeres que están embarazadas, o potencialmente embarazadas, debido a los riesgos potenciales asociados con la exposición del feto a la radiación ionizante. Si se requieren imágenes a pesar de las preocupaciones por la radiación uno debe darse cuenta de que los agentes de contraste solubles en agua, yodados y los agentes de contraste de gadolinio pueden atravesar la placenta, así como, ser excretados en la leche materna. Los efectos de estos fármacos en el feto, o lactante, no se entienden bien.
Si bien los agentes de contraste yodados administrados por vía intravenosa se excretan en la leche materna, menos del 1% de la dosis administrada se excretará por esta vía, y posteriormente menos del 1% de la dosis que reciba el bebé será absorbida por el tracto gastrointestinal del lactante. Para los agentes de contraste de gadolinio, menos del 0.04% de la dosis administrada se excreta en la leche, y menos del 1% del contraste ingerido es absorbido por el tracto gastrointestinal del lactante. Por lo tanto, la exposición relativa del lactante a cualquiera de estos agentes de contraste vía la leche materna es mínima después de una administración materna. Para obtener más información sobre este tema consulte el Manual ACR sobre medios de contraste.
Riesgos de los Agentes de Contraste:
- Potencial de reacciones similares a las alérgicas
- Mayor riesgo con reacción alérgica previa o reacción de tipo desconocido a los agentes de contraste
- Los pacientes con alto riesgo pueden tomar pre-medicamentos para disminuir su riesgo (corticosteroides, antihistamínicos no selectivos)
- Consideración contra el uso de agentes de contraste: Ansiedad severa; Pacientes con Betabloqueantes, Aquellos con células falciformes (rasgo o enfermedad) e Hipertiroidismo
- Potencial de nefrotoxicidad inducida por contraste (NIC) o fibrosis sistémica nefrogénica (NSF)
Embarazo y lactancia
- Se debe tener precaución al tomar imágenes de mujeres que están embarazadas o potencialmente embarazadas
- Los agentes de contraste solubles en agua, yodados y los agentes de gadolinio pueden cruzar las barreras placentarias y se excretan en la leche materna
Para más información:
Manual ACR sobre Contraste — Sitio web — www.acr.org/quality-safety/resources/contrast-manual
Atribuciones
Fig 4.1A Fluoroscopia — Artrograma de Hombro Fase Temprana de Inyección por el Dr. Brent Burbridge MD, FRCPC, University Medical Imaging Consultants, College of Medicine, University of Saskatchewan se utiliza bajo licencia CC-BY-NC-SA 4.0.
Fig 4.1B Artrograma de Hombro Fluoroscopia Fase Media de Inyección por el Dr. Brent Burbridge MD, FRCPC, University Medical Imaging Consultants, College of Medicine, University of Saskatchewan se utiliza bajo licencia CC-BY-NC-SA 4.0.
Fig 4.1C Artrograma de hombro Fase tardía de inyección por el Dr. Brent Burbridge MD, FRCPC, University Medical Imaging Consultants, College of Medicine, University of Saskatchewan se utiliza bajo licencia CC-BY-NC-SA 4.0.
Fig 4.2A CT Aorta, C- por el Dr. Brent Burbridge MD, FRCPC, University Medical Imaging Consultants, College of Medicine, University of Saskatchewan se utiliza bajo una licencia CC-BY-NC-SA 4.0.
Fig 4.2B CT Arterias Ilíacas, C- por el Dr. Brent Burbridge MD, FRCPC, University Medical Imaging Consultants, College of Medicine, University of Saskatchewan se utiliza bajo una licencia CC-BY-NC-SA 4.0.
Fig 4.2C CT Aorta, C+ por el Dr. Brent Burbridge MD, FRCPC, University Medical Imaging Consultants, College of Medicine, University of Saskatchewan se utiliza bajo una licencia CC-BY-NC-SA 4.0.
Fig 4.2D CT Arterias Ilíacas, C+ por el Dr. Brent Burbridge MD, FRCPC, Consultores Universitarios de Imagen Médica, Facultad de Medicina, Universidad de Saskatchewan se utiliza bajo una licencia CC-BY-NC-SA 4.0.


