18.3: Reducción del trastorno Biológicamente- Farmacológico y Terapia Cerebral
- Page ID
- 146481
Charles Stangor y Jennifer Walinga
Objetivos de aprendizaje
- Clasificar los diferentes tipos de fármacos utilizados en el tratamiento de los trastornos mentales y explicar cómo funcionan cada uno para reducir el trastorno.
- Evaluar críticamente los métodos de intervención cerebral directa que pueden usar los médicos para tratar a pacientes que no responden a medicamentos u otra terapia.
Al igual que otros problemas médicos, los trastornos psicológicos pueden en algunos casos ser tratados biológicamente. Las terapias biomédicas son tratamientos diseñados para reducir el trastorno psicológico al influir en la acción del sistema nervioso central. Estas terapias implican principalmente el uso de medicamentos, pero también incluyen métodos directos de intervención cerebral, incluyendo terapia electroconvulsiva (ECT), estimulación magnética transcraneal (TMS) y psicocirugía.
Terapias con medicamentos
Los psicólogos entienden que un adecuado equilibrio de neurotransmisores en el cerebro es necesario para la salud mental. Si hay un equilibrio adecuado de sustancias químicas, entonces la salud mental de la persona será aceptable, pero se producirá un trastorno psicológico si hay un desequilibrio químico. Los tratamientos biológicos más utilizados proporcionan al paciente medicación que influye en la producción y recaptación de neurotransmisores en el sistema nervioso central (SNC). El uso de estos medicamentos está aumentando rápidamente, y la farmacoterapia es ahora el enfoque más común para el tratamiento de la mayoría de los trastornos psicológicos.
A diferencia de algunas terapias médicas que pueden dirigirse hacia síntomas específicos, las terapias farmacológicas psicológicas actuales no son tan específicas; no cambian comportamientos o procesos de pensamiento particulares, y realmente no resuelven trastornos psicológicos. Sin embargo, aunque no pueden “curar” trastornos, las terapias farmacológicas son, sin embargo, enfoques terapéuticos útiles, particularmente cuando se combinan con terapia psicológica, para tratar una variedad de trastornos psicológicos. La mejor combinación de medicamentos para el paciente individual generalmente se encuentra a través de ensayo y error (Biedermann & Fleischhacker, 2009).
En el Cuadro 18.2 se muestran las principales clases y marcas de los fármacos utilizados para tratar los trastornos psicológicos.
| Clase | Tipo | Nombres de marca | Trastorno | Notas |
|---|---|---|---|---|
| Psicoestimulantes | Ritalin, Adderall, Dexedrina | Trastorno por déficit de atención/hiperactividad (TDAH) | Muy efectivo en la mayoría de los casos, al menos a corto plazo, para reducir la hiperactividad y la falta de atención | |
| Antidepresivos | Tricíclicos | Elavil, Tofranilo | Depresión y trastornos de ansiedad | Hoy en día se recetan con menos frecuencia que los inhibidores de la recaptación de serotonina (ISRS) |
| Inhibidores de la monamina oxidasa (MAIO) | Ensam, Nardil, Parnate, Marpaln | Depresión y trastornos de ansiedad | Hoy en día se recetan con menos frecuencia que los ISRS | |
| ISRS | Prozac, Paxil, Zoloft | Depresión y trastornos de ansiedad | Los medicamentos antidepresivos más frecuentemente recetados; funcionan bloqueando la recaptación de serotonina | |
| Otros inhibidores de la recaptación | Effexor, Celexa, Wellbutrin | Depresión y trastornos de ansiedad | Prescrito en algunos casos; trabajo bloqueando la recaptación de serotonina, norepinefrina y dopamina | |
| Estabilizadores de humor | Eskalith, Lithobid, Depakene | Trastorno bipolar | Eficaz en la reducción de los cambios de humor asociados con el trastorno bipolar | |
| Medicamentos contra la ansiedad | Tranquilizantes (benzodiazepinas) | Valium, Xanax | Ansiedad, pánico y trastornos del estado de ánimo | Trabajo incrementando la acción del neurotransmisor GABA (ácido gamma-aminobutírico) |
| Antipsicóticos (neurolépticos) | Torazina, Haldol, Clozaril, Risperdal, Zyprexa | Esquizofrenia | Tratar los síntomas positivos y, en cierta medida, los negativos de la esquizofrenia al reducir la transmisión de dopamina y aumentar la transmisión de la serotonina |
Uso de estimulantes para tratar el TDAH
El trastorno por déficit de atención e hiperactividad (TDAH) se trata frecuentemente con terapia biomédica, generalmente junto con terapia cognitivo-conductual (TCC). Los medicamentos más comúnmente recetados para el TDAH son los psicoestimulantes, incluyendo Ritalin, Adderall y Dexedrine. Las formas de acción corta de los medicamentos se toman como píldoras y duran entre cuatro y 12 horas, pero algunos de los medicamentos también están disponibles en formas de acción prolongada (parches cutáneos) que se pueden usar en la cadera y duran hasta 12 horas. El parche se coloca en el niño temprano en la mañana y se usa todo el día.
Los estimulantes mejoran los principales síntomas del TDAH, incluyendo la falta de atención, impulsividad e hiperactividad, a menudo dramáticamente, en aproximadamente el 75% de los niños que los toman (Greenhill, Halperin y Abikof, 1999). Pero los efectos de las drogas desaparecen rápidamente. Adicionalmente, el mejor medicamento y la mejor dosis varían de niño a niño, por lo que puede llevar algún tiempo encontrar la combinación correcta.
Puede parecerle sorprendente que un trastorno que implica hiperactividad se trate con un psicoestimulante, un fármaco que normalmente aumenta la actividad. La respuesta está en la dosis. Cuando se toman grandes dosis de estimulantes, aumentan la actividad, pero en dosis más pequeñas los mismos estimulantes mejoran la atención y disminuyen la actividad motora (Zahn, Rapoport, & Thompson, 1980).
Los efectos secundarios más comunes de los psicoestimulantes en niños incluyen disminución del apetito, pérdida de peso, problemas para dormir e irritabilidad a medida que el efecto del medicamento disminuye. Los medicamentos estimulantes también pueden estar asociados con una tasa de crecimiento ligeramente reducida en los niños, aunque en la mayoría de los casos el crecimiento no se ve afectado permanentemente (Spencer, Biederman, Harding, & O'Donnell, 1996).
Medicamentos Antidepresivos
Los medicamentos antidepresivos son medicamentos diseñados para mejorar los estados de ánimo. Aunque se utilizan principalmente en el tratamiento de la depresión, también son efectivos para pacientes que sufren de ansiedad, fobias y trastornos obsesivo-compulsivos. Los antidepresivos funcionan influyendo en la producción y recaptación de neurotransmisores que se relacionan con la emoción, incluyendo serotonina, norepinefrina y dopamina. Aunque aún no se conoce exactamente por qué funcionan, ya que la cantidad de neurotransmisores en el SNC se incrementa a través de la acción de los fármacos, la persona suele experimentar menos depresión.
Los antidepresivos originales fueron los antidepresivos tricíclicos, con las marcas de Tofranilo y Elavil, y los inhibidores de la monamina oxidasa (IMAs). Estos medicamentos funcionan al aumentar la cantidad de serotonina, norepinefrina y dopamina en las sinapsis, pero también tienen efectos secundarios severos que incluyen aumentos potenciales en la presión arterial y la necesidad de seguir dietas particulares.
Los antidepresivos más recetados hoy en día son los inhibidores selectivos de la recaptación de serotonina (ISRS), incluyendo Prozac, Paxil y Zoloft, los cuales están diseñados para bloquear selectivamente la recaptación de serotonina en la sinapsis, dejando así más serotonina disponible en el SNC. Los ISRS son más seguros y tienen menos efectos secundarios que los tricíclicos o los IMAs (Fraser, 2000; Hollon, Thase, & Markowitz, 2002). Los ISRS son efectivos, pero los pacientes que los toman suelen sufrir una variedad de efectos secundarios a veces desagradables, incluyendo sequedad de boca, estreñimiento, visión borrosa, dolor de cabeza, agitación, somnolencia, así como una reducción en el disfrute sexual.
Ha habido preocupación de que los ISRS puedan aumentar el riesgo de suicidio entre adolescentes y adultos jóvenes, probablemente porque cuando los medicamentos comienzan a funcionar les dan más energía a los pacientes, lo que puede llevarlos a cometer el suicidio que habían estado planeando pero que carecían de la energía para pasar (Barbui, Esposito, & amp; Cipriani, 2009). Esta preocupación ha llevado a los médicos a ser más selectivos sobre la prescripción de antidepresivos a este grupo de edad (Healy & Whitaker, 2003; Simon, 2006; Simon, Savarino, Operskalski, & Wang, 2006).
Debido a que los efectos de los antidepresivos pueden tardar semanas o incluso meses en desarrollarse, los médicos suelen trabajar con cada paciente para determinar qué medicamentos son más efectivos, y con frecuencia pueden cambiar los medicamentos durante el transcurso de la terapia. En algunos casos se pueden usar otros tipos de antidepresivos en lugar de o además de los ISRS. Estos medicamentos también funcionan bloqueando la recaptación de neurotransmisores, incluyendo serotonina, norepinefrina y dopamina. Las marcas de estos medicamentos incluyen Effexor y Wellbutrin.
Los pacientes que sufren de trastorno bipolar no son ayudados por los ISRS u otros antidepresivos porque su trastorno también implica la experiencia de estados de ánimo demasiado positivos. El tratamiento es más complicado para estos pacientes, a menudo involucrando una combinación de antipsicóticos y antidepresivos junto con medicamentos estabilizadores del estado de ánimo (McElroy y Keck, 2000). El estabilizador del estado de ánimo más conocido, el carbonato de litio (o litio), se usa ampliamente para tratar la manía asociada con el trastorno bipolar. Disponible en Canadá desde hace más de 60 años, el medicamento se utiliza para tratar episodios maníacos agudos y como terapia a largo plazo para reducir su frecuencia y gravedad. Los medicamentos anticonvulsivos también se pueden usar como estabilizadores del estado de ánimo. Otro fármaco, Depakote, también ha demostrado ser muy efectivo, y a algunos pacientes bipolares les va mejor que con el litio (Kowatch et al., 2000).
Las personas que toman litio deben hacerse análisis de sangre regulares para asegurarse de que los niveles del medicamento están en el rango apropiado. Los posibles efectos secundarios negativos del litio son pérdida de coordinación, dificultad para hablar, micción frecuente y sed excesiva. Aunque los efectos secundarios a menudo hacen que los pacientes dejen de tomar su medicamento, es importante que el tratamiento sea continuo, en lugar de intermitente. Recientemente, Health Canada actualizó la información de seguridad y las recomendaciones de tratamiento para el litio después de descubrir que tomar litio conlleva un riesgo de calcio alto en la sangre, o hipercalcemia, y a veces se asocia con un trastorno hormonal conocido como hiperparatiroidismo (Canadian Press, 2014). No hay cura para el trastorno bipolar, pero la farmacoterapia sí ayuda a muchas personas.
Medicamentos contra la ansiedad
Los medicamentos contra la ansiedad son medicamentos que ayudan a aliviar el miedo o la ansiedad. Funcionan incrementando la acción del neurotransmisor GABA. El aumento del nivel de GABA ayuda a inhibir la acción de la división simpática del sistema nervioso autónomo, creando una experiencia calmante.
La clase más común de medicamentos ansiolíticos son los tranquilizantes, conocidos como benzodiazepinas. Estos medicamentos, que se recetan millones de veces al año, incluyen Ativan, Valium y Xanax. Las benzodiazepinas actúan en pocos minutos para tratar los trastornos de ansiedad leves pero también tienen efectos secundarios importantes. Son adictivos, con frecuencia conducen a la tolerancia, y pueden causar somnolencia, mareos y síntomas desagradables de abstinencia, incluyendo recaídas en aumento de la ansiedad (Otto et al., 1993). Además, debido a que los efectos de las benzodiazepinas son muy similares a los del alcohol, son muy peligrosos cuando se combinan con él.
Medicamentos antipsicóticos
Hasta mediados del siglo XX, la esquizofrenia estuvo inevitablemente acompañada por la presencia de síntomas positivos, incluyendo comportamientos extraños, disruptivos y potencialmente peligrosos. En consecuencia, los esquizofrénicos fueron encerrados en asilos para protegerlos de sí mismos y para proteger a la sociedad de ellos. En la década de 1950, se descubrió un medicamento llamado clorpromazina (Thorazine) que podría reducir muchos de los síntomas positivos de la esquizofrenia. La clorpromazina fue la primera de muchas drogas antipsicóticas.
Los fármacos antipsicóticos (neurolépticos) son fármacos que tratan los síntomas de la esquizofrenia y trastornos psicóticos relacionados. Hoy en día hay muchos antipsicóticos, entre ellos Thorazine, Haldol, Clozaril, Risperdal y Zyprexa. Algunos de estos medicamentos tratan los síntomas positivos de la esquizofrenia, y otros tratan los síntomas positivos, negativos y cognitivos.
El descubrimiento de la clorpromazina y su uso en clínicas ha sido descrito como el mayor avance en la atención psiquiátrica, ya que ha mejorado drásticamente el pronóstico de los pacientes en hospitales psiquiátricos a nivel mundial. El uso de medicamentos antipsicóticos ha permitido que cientos de miles de personas se muden de los asilos a hogares individuales o centros comunitarios de salud mental, y en muchos casos vivir vidas casi normales.
Los antipsicóticos reducen los síntomas positivos de la esquizofrenia al reducir la transmisión de dopamina en las sinapsis del sistema límbico, y mejoran los síntomas negativos al influir en los niveles de serotonina (Marangell, Silver, Goff, & Yudofsky, 2003). A pesar de su efectividad, los antipsicóticos tienen algunos efectos secundarios negativos, como inquietud, espasmos musculares, mareos y visión borrosa. Además, su uso a largo plazo puede ocasionar daño neurológico permanente, un padecimiento llamado discinesia retardada que provoca movimientos musculares incontrolables, generalmente en la zona de la boca (Instituto Nacional de Salud Mental, 2008). Los antipsicóticos más nuevos tratan más síntomas con menos efectos secundarios que los medicamentos más antiguos (Casey, 1996).
Terapias de intervención cerebral directa
En casos de trastorno grave puede ser deseable influir directamente en la actividad cerebral a través de la activación eléctrica del cerebro o mediante cirugía cerebral. La terapia electroconvulsiva (ECT) es un procedimiento médico diseñado para aliviar el trastorno psicológico en el que se pasan corrientes eléctricas a través del cerebro, desencadenando deliberadamente una convulsión breve (Figura 18.4, “Terapia Electroconvulsiva (ECT)”). La ECT se ha utilizado desde la década de 1930 para tratar la depresión severa.
Cuando se desarrolló por primera vez, el procedimiento implicó atar al paciente a una mesa antes de que se le administrara la electricidad. El paciente fue noqueado por el choque, entró en fuertes convulsiones, y despertó más tarde, generalmente sin ningún recuerdo de lo sucedido. Hoy en día, la TEC se usa solo en los casos más severos cuando todos los demás tratamientos han fracasado, y la práctica es más humana. Al paciente se le administran primero relajantes musculares y anestesia general, y se utilizan corrientes eléctricas calculadas con precisión para lograr el mayor beneficio con el menor riesgo posible.
La ECT es muy efectiva; alrededor del 80% de las personas que se someten a tres sesiones de ECT reportan alivio dramático de su depresión. La TEC reduce los pensamientos suicidas y se supone que ha prevenido muchos suicidios (Kellner et al., 2005). Por otro lado, los efectos positivos de la ECT no siempre duran; más de la mitad de los pacientes que se someten a ECT experimentan recaída dentro de un año, aunque la medicación antidepresiva puede ayudar a reducir este desenlace (Sackheim et al., 2001). La TEC también puede causar pérdida de memoria a corto plazo o deterioro cognitivo (Abrams, 1997; Sackheim et al., 2007).
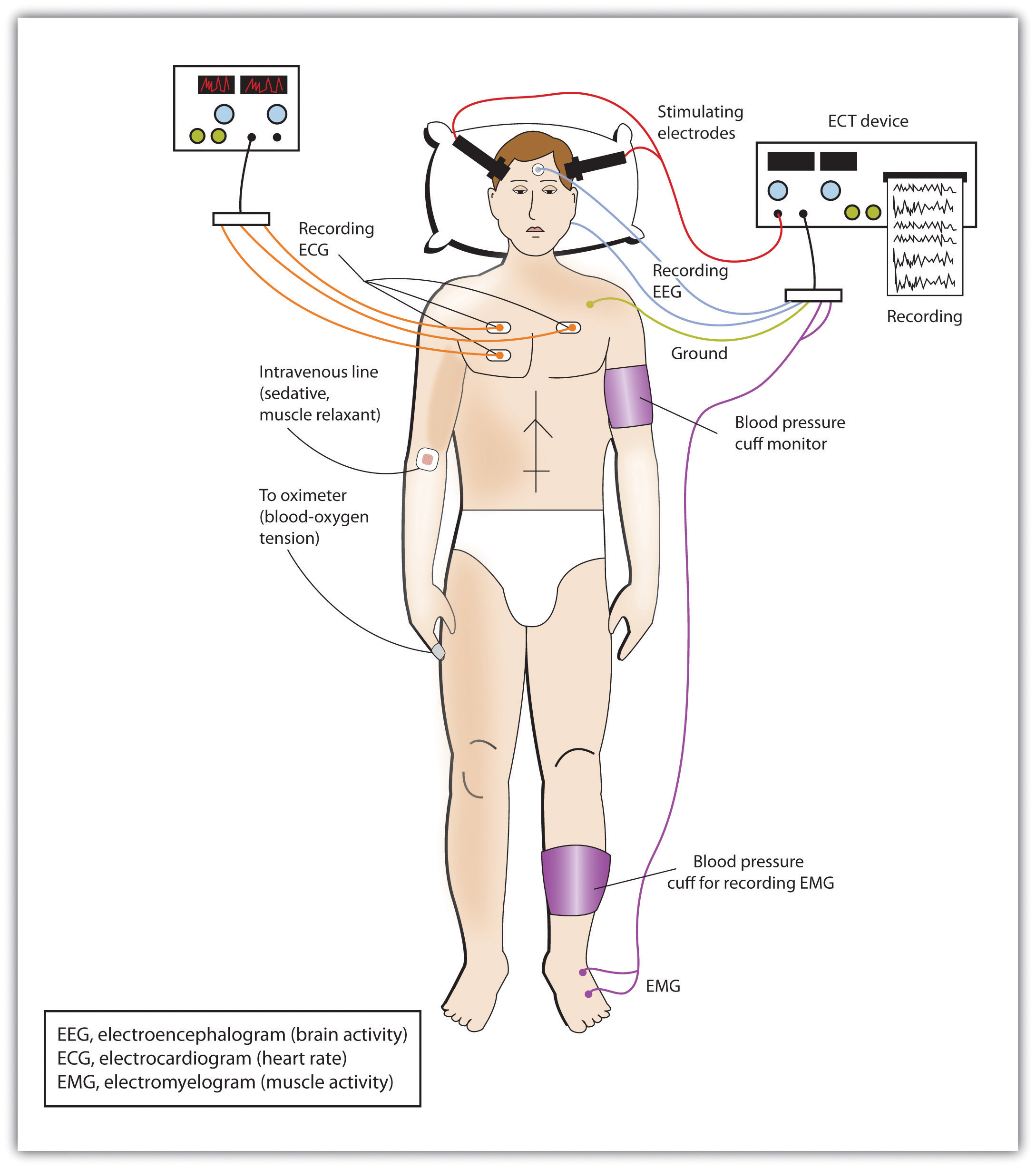
Figura 18.4 Terapia Electroconvulsiva (ECT). La ECT actual utiliza corrientes eléctricas calculadas con precisión para lograr el mayor beneficio con la menor cantidad de riesgos posibles.
Aunque se sigue utilizando la TEC, también se están desarrollando nuevos enfoques para tratar la depresión crónica. Un método más nuevo y más suave de estimulación cerebral es la estimulación magnética transcraneal (TMS), un procedimiento médico diseñado para reducir el trastorno psicológico que utiliza una bobina magnética pulsante para estimular eléctricamente el cerebro (Figura 18.5, “Estimulación Magnética Transcraneal [TMS]”). El TMS parece funcionar activando circuitos neuronales en la corteza prefrontal, que es menos activa en personas con depresión, provocando una elevación del estado de ánimo. El TMS se puede realizar sin sedación, no causa convulsiones ni pérdida de memoria, y puede ser tan efectivo como la ECT (Loo, Schweitzer, & Pratt, 2006; Rado, Dowd, & Janicak, 2008). TMS también se ha utilizado en el tratamiento de la enfermedad de Parkinson y la esquizofrenia.
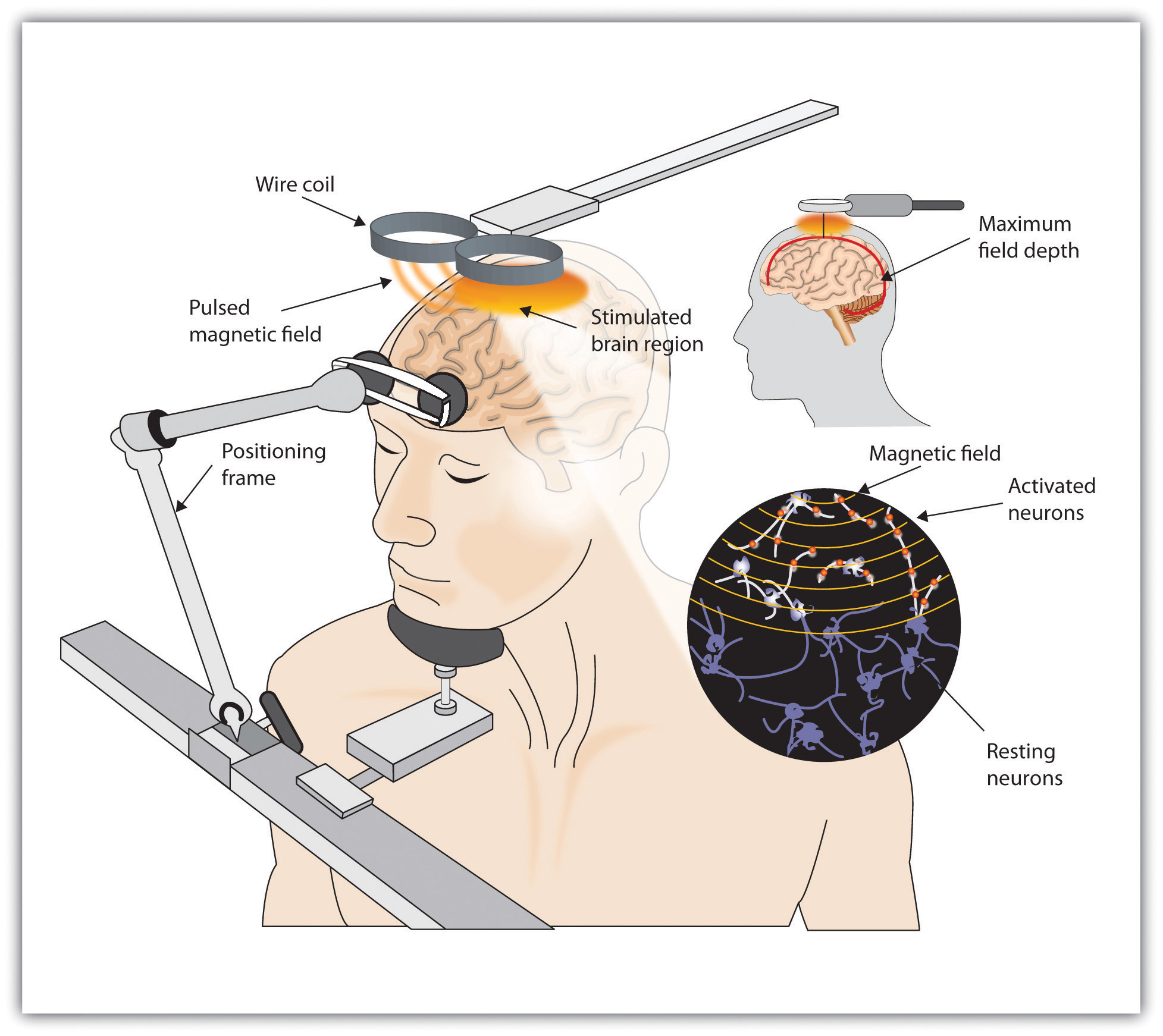
Figura 18.5 Estimulación Magnética Transcraneal (EMT). El TMS es un procedimiento no invasivo que utiliza una bobina magnética pulsante para estimular eléctricamente el cerebro. Recientemente, el TMS se ha utilizado en el tratamiento de la enfermedad de Parkinson.
Aún se están desarrollando otras terapias biomédicas para personas con depresión severa que persiste a lo largo de los años. Un enfoque implica implantar un dispositivo en el pecho que estimula el nervio vago, un nervio mayor que desciende del tronco encefálico hacia el corazón (Corcoran, Thomas, Phillips, & O'Keane, 2006; Nemeroff et al., 2006). Cuando el nervio vago es estimulado por el dispositivo, activa estructuras cerebrales que son menos activas en personas gravemente deprimidas.
La psicocirugía, es decir, la cirugía que extirpa o destruye tejido cerebral con la esperanza de mejorar el trastorno, está reservada para los casos más severos. La psicocirugía más conocida es la lobotomía prefrontal. Desarrollado en 1935 por el ganador del Premio Nobel Egas Moniz para tratar fobias y ansiedad severas, el procedimiento destruye las conexiones entre la corteza prefrontal y el resto del cerebro. Se realizaron lobotomías en miles de pacientes. El procedimiento —que nunca fue validado científicamente— dejó a muchos pacientes en peor estado que antes, sometiendo a los pacientes ya sufridos y a sus familias a un mayor desamor (Valenstein, 1986). Quizás el fracaso más notable fue la lobotomía realizada a Rosemary Kennedy, hermana del presidente estadounidense John F. Kennedy, que la dejó severamente incapacitada.
Son muy pocos los centros que aún realizan psicocirugía en la actualidad, y cuando se realizan tales cirugías son de naturaleza mucho más limitada y se les llama cingulotomía (Dougherty et al., 2002). La capacidad de obtener imágenes y localizar estructuras cerebrales con mayor precisión utilizando técnicas modernas de neuroimagen sugiere que pronto estarán disponibles desarrollos nuevos, más precisos y más beneficiosos en la psicocirugía (Sachdev y Chen, 2009).
Claves para llevar
- Los psicoestimulantes se prescriben comúnmente para reducir los síntomas del TDAH.
- Los antipsicóticos juegan un papel crucial en el tratamiento de la esquizofrenia. No curan la esquizofrenia, pero ayudan a reducir los síntomas positivos, negativos y cognitivos, facilitando la convivencia con la enfermedad.
- Los medicamentos antidepresivos se utilizan en el tratamiento de la depresión, la ansiedad, las fobias y el trastorno obsesivo-compulsivo. Gradualmente elevan el estado de ánimo trabajando para equilibrar los neurotransmisores en el SNC. Los antidepresivos más comúnmente recetados son los ISRS.
- Los medicamentos antiansiedad (tranquilizantes) alivian la aprensión, la tensión y el nerviosismo y se recetan para personas con diagnóstico de trastorno de ansiedad generalizada (TAG), trastorno obsesivo-compulsivo (TOC), trastorno de estrés postraumático (TEPT) y trastorno de pánico. Los medicamentos son efectivos pero tienen efectos secundarios severos incluyendo dependencia y síntomas de abstinencia.
- La terapia electroconvulsiva (ECT) es un procedimiento polémico utilizado para tratar la depresión severa, en la que se pasan corrientes eléctricas a través del cerebro, desencadenando deliberadamente una convulsión breve.
- Un método más nuevo de estimulación cerebral es la estimulación magnética transcraneal (TMS), un procedimiento no invasivo que emplea una bobina magnética pulsante para estimular eléctricamente el cerebro.
Ejercicios y Pensamiento Crítico
- ¿Cuáles son sus opiniones sobre tomar medicamentos para mejorar los trastornos psicológicos? ¿Tomarías un medicamento antidepresivo o ansioso si te sentías deprimido o ansioso? ¿Crees que a los niños con TDAH se les deben administrar estimulantes? ¿Por qué o por qué no?
- En base a lo que acabas de leer, ¿estarías dispuesto a someterte a ECT o TMS si estuvieras crónicamente deprimido y la farmacoterapia hubiera fallado? ¿Por qué o por qué no?
Referencias
Abrams, R. (1997). Terapia electroconvulsiva (3ª ed.). Oxford, Inglaterra: Oxford University Press.
Barbui, C., Esposito, E., & Cipriani, A. (2009). Inhibidores selectivos de la recaptación de serotonina y riesgo de suicidio: una revisión sistemática de estudios observacionales. Revista de la Asociación Médica Canadiense, 180 (3), pp. 291-97.
Biedermann, F., & Fleischhacker, W. W. (2009). Los antipsicóticos en la etapa temprana de desarrollo. Opinión Actual Psiquiatría, 22, 326—330.
Canadian Press. (2014). Health Canada actualiza el perfil de seguridad del fármaco bipolar. Canada.com Recuperado julio 2014 de http://o.canada.com/health/health-ca...r-drug-lithium
Casey, D. E. (1996). Perfiles de efectos secundarios de nuevos agentes antipsicóticos. Revista de Psiquiatría Clínica, 57 (Supl. 11), 40—45.
Corcoran, C. D., Thomas, P., Phillips, J., & O'Keane, V. (2006). Estimulación del nervio vago en la depresión crónica resistente al tratamiento: Hallazgos preliminares de un estudio abierto. The British Journal of Psychiatry, 189, 282—283.
Dougherty, D., Baer, L., Cosgrove, G., Cassem, E., Price, B., Nierenberg, A.,... Rauch, S. L. (2002). Seguimiento prospectivo a largo plazo de 44 pacientes que recibieron cingulotomía por trastorno obsesivo-compulsivo refractario al tratamiento. Revista Americana de Psiquiatría, 159 (2), 269.
Fraser, A. R. (2000). Elección antidepresiva para minimizar la resistencia al tratamiento. The British Journal of Psychiatry, 176, 493.
Greenhill, L. L., Halperin, J. M., & Abikof, H. (1999). Medicamentos estimulantes. Revista de la Academia Americana de Psiquiatría Infantil y Adolescente, 38 (5), 503—512.
Healy, D., & Whitaker, C. J. (2003). Antidepresivos y suicidio: acertijos riesgo-beneficio. Revista de Psiquiatría y Neurociencia, 28, 331—339.
Hollon, S. D., Thase, M. E., & Markowitz, J. C. (2002). Tratamiento y prevención de la depresión. La ciencia psicológica en el interés público, 3, 39—77.
Kellner, C. H., Fink, M., Knapp, R., Petrides, G., Husain, M., Rummans, T.,... Malur, C. (2005). Alivio de intención suicida expresada por ECT: Un consorcio para la investigación en el estudio de ECT. The American Journal of Psychiatry, 162 (5), 977-982.
Kowatch, R. A., Suppes, T., Carmody, T. J., Bucci, J. P., Hume, J. H., Kromelis, M.,... Rush, A. J. (2000). Tamaño del efecto del litio, divalproex sódico y carbamazepina en niños y adolescentes con trastorno bipolar. Revista de la Academia Americana de Psiquiatría Infantil y Adolescente, 39, 713—20.
Loo, C. K., Schweitzer, I., & Pratt, C. (2006). Avances recientes en la optimización de la terapia electroconvulsiva. Revista Australiana y Nueva Zelanda de Psiquiatría, 40, 632—638.
Marangell, L. B., Silver, J. M., Goff, D. C., & Yudofsky, S. C. (2003). Psicofarmacología y terapia electroconvulsiva. En R. E. Hales & S. C. Yudofsky (Eds.), The American Psychiatric Publishing textbook of clinical psychiatry (4ª ed., pp. 1047—1149). Arlington, VA: American Psychiatric Publishing.
McElroy, S. L., & Keck, P. E. (2000). Agentes farmacológicos para el tratamiento de la manía bipolar aguda. Psiquiatría Biológica, 48, 539—557.
Instituto Nacional de Salud Mental. (2008). Medicamentos para la salud mental (Publicación NIH Núm. 08-3929). Recuperado a partir de http://www.nimh.nih.gov/health/publi...dex.shtml#pub4
Nemeroff, C., Mayberg, H., Krahl, S., McNamara, J., Frazer, A., Henry, T.,... Brannan, S. (2006). Terapia del SNV en la depresión resistente al tratamiento: Evidencia clínica y supuestos mecanismos neurobiológicos. Neuropsicofarmacología, 31 (7), 1345—1355.
Otto, M. W., Pollack, M. H., Sachs, G. S., Reiter, S. R., Meltzer-Brody, S., & Rosenbaum, J. F. (1993). Suspensión del tratamiento con benzodiazepinas: Eficacia de la terapia cognitivo-conductual en pacientes con trastorno de pánico. Revista Americana de Psiquiatría, 150, 1485—1490.
Rado, J., Dowd, S. M., & Janicak, P. G. (2008). El papel emergente de la estimulación magnética transcraneal (TMS) en el tratamiento de trastornos psiquiátricos. Direcciones en Psiquiatría, 28 (4), 315—332.
Sachdev, P. S., & Chen, X. (2009). Tratamiento neuroquirúrgico de los trastornos del estado de ánimo: Psicocirugía tradicional y advenimiento de la estimulación cerebral profunda. Opinión Actual en Psiquiatría, 22 (1), 25—31.
Sackheim, H. A., Prudico, J., Fuller, R., Keilp, J., Philip, W., Lavori, P. W., & Olfson, M. (2007). Los efectos cognitivos de la terapia electroconvulsiva en entornos comunitarios. Neuropsicofarmacología, 32, 244—254.
Sackheim, H. A., Haskett, R. F., Mulsant, B. H., Thase, M. E., Mann, J. J., Pettinati, H.,... Prudico, J. (2001). Farmacoterapia de continuación en la prevención de recaídas tras terapia electroconvulsiva: Un ensayo controlado aleatorizado. Revista de la Asociación Médica Americana, 285, 1299—1307.
Simon, G. E. (2006). El dilema antidepresivo: considerar el riesgo de suicidio al tratar la depresión adolescente. The New England Journal of Medicine, 355, 2722—2723.
Simon, G. E., Savarino, J., Operskalski, B., & Wang, P. S. (2006). Riesgo de suicidio durante el tratamiento antidepresivo. Revista Americana de Psiquiatría, 163, 41—47.
Spencer, T. J., Biederman, J., Harding, M., & O'Donnell, D. (1996). Se revisaron los déficits de crecimiento en niños con TDAH: ¿Evidencia de retrasos en el crecimiento asociados a trastornos? Revista de la Academia Americana de Psiquiatría Infantil y Adolescente, 35 (11), 1460—1469.
Valenstein, E. (1986). Grandes y desesperadas curas: El ascenso y declive de la psicocirugía y otros tratamientos radicales para las enfermedades mentales. Nueva York, NY: Libros Básicos.
Zahn, T. P., Rapoport, J. L., & Thompson, C. L. (1980). Efectos autonómicos y conductuales de la dextroanfetamina y placebo en niños prepúberes normales e hiperactivos. Revista de Psicología Infantil Anormal, 8 (2), 145—160.
Colaboradores y Atribuciones
- Introducción a la Psicología por Jorden A. Cummings & Lee Sanders está bajo una Licencia Creative Commons Reconocimiento-NoComercial-CompartirIgual 4.0 Internacional, excepto cuando se indique lo contrario.
- Refiérase a Atribuciones del Capítulo Fuente para obtener más detalles


