15.10: Trastornos en la Infancia
- Page ID
- 149122
Trastorno por déficit de atención/hiperactividad
Diego siempre está activo, desde el momento en que se despierta por la mañana hasta el momento en que se acuesta por la noche. Su madre informa que salió del útero pateando y gritando, y no ha dejado de moverse desde entonces. Tiene una disposición dulce, pero siempre parece estar en problemas con sus maestros, padres y consejeros de programas extracurriculares. Parece que accidentalmente rompe cosas; perdió su chaqueta tres veces el invierno pasado, y nunca parece quedarse quieto. Sus maestros creen que es un niño inteligente, pero nunca termina nada que inicia y es tan impulsivo que no parece aprender mucho en la escuela.
Diego probablemente tiene trastorno por déficit de atención/hiperactividad (TDAH). Los síntomas de este trastorno fueron descritos por primera vez por Hans Hoffman en la década de 1920. Mientras cuidaba a su hijo mientras su esposa estaba en el hospital dando a luz a un segundo hijo, Hoffman notó que el niño tenía problemas para concentrarse en su tarea, tenía una corta capacidad de atención y tuvo que repasar repetidamente tareas fáciles para aprender el material (Jellinek & Herzog, 1999). Posteriormente, se descubrió que muchos niños hiperactivos —los que son inquietos, inquietos, socialmente disruptivos y tienen problemas con el control de impulsos— también muestran cortos períodos de atención, problemas de concentración y distracción. Para la década de 1970, había quedado claro que muchos niños que muestran problemas de atención a menudo también exhiben signos de hiperactividad. En reconocimiento a tales hallazgos, el DSM-III (publicado en 1980) incluyó un nuevo trastorno: el trastorno por déficit de atención con y sin hiperactividad, ahora conocido como trastorno por déficit de atención/hiperactividad (TDAH).
Un niño con TDAH muestra un patrón constante de falta de atención y/o comportamiento hiperactivo e impulsivo que interfiere con el funcionamiento normal (APA, 2013). Algunos de los signos de falta de atención incluyen gran dificultad y evitación de tareas que requieren atención sostenida (como conversaciones o lectura), falta de seguimiento de instrucciones (a menudo resultando en el fracaso para completar el trabajo escolar y otras tareas), desorganización (dificultad para mantener las cosas en orden, pobre gestión del tiempo, trabajo descuidado y desordenado), falta de atención a los detalles, distraírse fácilmente y olvido. La hiperactividad se caracteriza por un movimiento excesivo, e incluye inquietos o sacudidas, dejar el asiento en situaciones en las que se espera permanecer sentado, tener problemas para sentarse quieto (por ejemplo, en un restaurante), correr y escalar cosas, soltar respuestas antes de la pregunta de otra persona o se ha completado la declaración, dificultad para esperar el turno de uno para algo, e interrumpir e inmiscuirse en otros. Frecuentemente, el niño hiperactivo se presenta como ruidoso y bullicioso. El comportamiento del niño es apresurado, impulsivo y parece ocurrir sin mucha previsión; estas características pueden explicar por qué los adolescentes y adultos jóvenes diagnosticados con TDAH reciben más multas de tránsito y tienen más accidentes automovilísticos que otros (Thompson, Molina, Pelham, & Gnagy, 2007).
El TDAH ocurre en aproximadamente 8% de los niños (Danielson et al, 2016), y los estudios estiman que para alrededor del 60% de estas personas, el TDAH continúa hasta la edad adulta (Sibley et al 2016). En promedio, los niños tienen 3 veces más probabilidades de tener TDAH que las niñas; sin embargo, tales hallazgos podrían reflejar la mayor propensión de los niños a participar en conductas agresivas y antisociales y así incurrir en una mayor probabilidad de ser remitidos a clínicas psicológicas (Barkley, 2006). Los niños con TDAH enfrentan graves desafíos académicos y sociales. En comparación con sus homólogos que no son TDAH, los niños con TDAH tienen calificaciones más bajas y puntajes estandarizados en las pruebas y mayores tasas de expulsión, retención de calificaciones y abandono escolar (Loe & Feldman, 2007). También son menos apreciados y más a menudo rechazados por sus compañeros (Hoza et al., 2005).
Un estudio reciente encontró que casi 81% de aquellos cuyo TDAH persistió hasta la edad adulta habían experimentado al menos otro trastorno comórbido, en comparación con 47% de aquellos cuyo TDAH no persistió (Barbaresi et al., 2013).
Problemas de vida por TDAH
Los niños con TDAH enfrentan resultados a largo plazo considerablemente peores que aquellos niños que no tienen TDAH. Se ha reportado que los adultos diagnosticados con TDAH en la infancia, pero no tratados por TDAH, tienen malos resultados en una amplia gama de áreas de la vida, incluyendo función social, educación, criminalidad, consumo de alcohol, consumo de sustancias y resultados ocupacionales (Arnold et al, 2015). En una investigación, 135 adultos que habían sido identificados con síntomas de TDAH en la década de 1970 fueron contactados décadas después y entrevistados (Klein et al., 2012). En comparación con una muestra control de 136 participantes que nunca habían sido diagnosticados con TDAH, los que fueron diagnosticados como niños:
Los estudios longitudinales también muestran que los niños diagnosticados con TDAH tienen un mayor riesgo de padecer problemas de abuso de sustancias. Un estudio informó que el TDAH infantil predijo problemas posteriores al consumo de alcohol, tabaquismo diario y uso de marihuana y otras drogas ilícitas (Molina & Pelham, 2003). El riesgo de problemas de abuso de sustancias parece ser aún mayor para aquellos con TDAH que también exhiben tendencias antisociales (Marshal & Molina, 2006).
El diagnóstico, el tratamiento y la conciencia general del TDAH ciertamente han mejorado en las décadas desde que se diagnosticó a las personas en los estudios anteriores. Los estudios que incluyen resultados más recientes muestran efectos positivos del tratamiento en lugar de no tratamiento (Harpin, 2013; Arnold 2015). En la mayoría de los casos, los mismos estudios indican que es necesario realizar más investigaciones y trabajos para comprender los tratamientos de mayor efecto y sus impactos.
Causas del TDAH
Estudios familiares y gemelos indican que la genética juega un papel importante en el desarrollo del TDAH. Burt (2009), en una revisión de 26 estudios, reportó que la mediana de la tasa de concordancia para gemelos idénticos fue de .66 (un estudio reportó una tasa de .90), mientras que la mediana de la tasa de concordancia para gemelos fraternos fue de .20. Este estudio también encontró que la mediana de la tasa de concordancia para hermanos no emparentados (adoptivos) fue de .09; aunque este número es pequeño, es mayor que 0, lo que sugiere que el ambiente puede tener al menos alguna influencia. Otra revisión de estudios concluyó que la heredabilidad de la falta de atención e hiperactividad fueron 71% y 73%, respectivamente (Nikolas & Burt, 2010).
Se cree que los genes específicos involucrados en el TDAH incluyen al menos dos que son importantes en la regulación del neurotransmisor dopamina (Gizer, Ficks, & Waldman, 2009), lo que sugiere que la dopamina puede ser importante en el TDAH. En efecto, los medicamentos utilizados en el tratamiento del TDAH, como el metilfenidato (Ritalin) y la anfetamina con dextroanfetamina (Adderall), tienen cualidades estimulantes y elevan la actividad de la dopamina. Las personas con TDAH muestran menor actividad dopamina en regiones clave del cerebro, especialmente las asociadas con la motivación y la recompensa (Volkow et al., 2009), lo que da soporte a la teoría de que los déficits de dopamina pueden ser un factor vital en el desarrollo de este trastorno (Swanson et al., 2007).
Los estudios de imágenes cerebrales han demostrado que los niños con TDAH presentan anomalías en sus lóbulos frontales, área en la que la dopamina está en abundancia. En comparación con los niños sin TDAH, aquellos con TDAH parecen tener menor volumen del lóbulo frontal y muestran menos activación del lóbulo frontal al realizar tareas mentales. Recordemos que una de las funciones de los lóbulos frontales es inhibir nuestro comportamiento. Así, las anomalías en esta región pueden contribuir en gran medida a explicar el comportamiento hiperactivo e incontrolado del TDAH.
Para la década de 1970, muchos habían tomado conciencia de la conexión entre los factores nutricionales y el comportamiento infantil. En su momento, gran parte del público creía que la hiperactividad era causada por el azúcar y los aditivos alimentarios, como los colorantes y saborizantes artificiales. Sin lugar a dudas, parte del atractivo de esta hipótesis fue que proporcionaba una simple explicación (y tratamiento) de los problemas de conducta en los niños. Sin embargo, una revisión estadística de 16 estudios concluyó que el consumo de azúcar no tiene ningún efecto sobre el rendimiento conductual y cognitivo de los niños (Wolraich, Wilson, & White, 1995). Adicionalmente, aunque se ha demostrado que los aditivos alimentarios incrementan la hiperactividad en niños sin TDAH, el efecto es bastante pequeño (McCann et al., 2007). Numerosos estudios, sin embargo, han mostrado una relación significativa entre la exposición a la nicotina en el humo del cigarrillo durante el periodo prenatal y el TDAH (Linnet et al., 2003). El tabaquismo materno durante el embarazo se asocia con el desarrollo de síntomas más severos del trastorno (Thakur et al., 2013).
¿El TDAH es causado por una mala paternidad? No. Recuerde, los estudios genéticos discutidos anteriormente sugirieron que el entorno familiar no parece jugar mucho papel en el desarrollo de este trastorno; si lo hiciera, esperaríamos que las tasas de concordancia sean más altas para los gemelos fraternos y hermanos adoptivos de lo que se ha demostrado. Consideradas todas las cosas, la evidencia parece apuntar a la conclusión de que el TDAH es desencadenado más por factores genéticos y neurológicos y menos por factores sociales o ambientales.
Mucha gente cree que las tasas de TDAH han aumentado en los últimos años, y hay evidencia que sustenta esta contención. En un estudio reciente, los investigadores encontraron que la prevalencia de TDAH reportada por los padres entre niños (4-17 años) en Estados Unidos aumentó 22% durante un periodo de 4 años, pasando de 7.8% en 2003 a 9.5% en 2007 (CDC, 2010). Con el tiempo, este incremento en el TDAH reportado por padres se observó en todos los grupos sociodemográficos y se reflejó en incrementos sustanciales en 12 estados (Indiana, Carolina del Norte y Colorado fueron los tres primeros). Los aumentos fueron mayores para adolescentes mayores (edades de 15 a 17 años), niños multirraciales e hispanos, y niños con un idioma primario distinto al inglés. Otra investigación encontró que de 1998 a 2000 a 2007—2009 la prevalencia de TDAH reportada por los padres aumentó entre los niños estadounidenses entre las edades de 5 a 17 años, de 6.9% a 9.0% (Akinbami, Liu, Pastor, & Reuben, 2011).
Una debilidad importante de ambos estudios fue que en realidad no se les dio a los niños un diagnóstico formal. En cambio, simplemente se les preguntó a los padres si un médico u otro proveedor de atención médica les había dicho alguna vez que su hijo tenía TDAH; por lo tanto, las tasas de prevalencia reportadas pueden haberse visto afectadas por la precisión de la memoria de los padres. Sin embargo, los hallazgos de estos estudios plantean importantes interrogantes sobre lo que parece ser un aumento demostrable en la prevalencia del TDAH. Si bien las razones que subyacen a este aparente incremento en las tasas de TDAH a lo largo del tiempo son poco entendidas y, en el mejor de los casos, especulativas, son viables varias explicaciones:
Trastorno del espectro autista
Un artículo seminal publicado en 1943 por el psiquiatra Leo Kanner describió una condición inusual del neurodesarrollo que observó en un grupo de niños. Llamó a esta condición autismo infantil precoz, y se caracterizó principalmente por la incapacidad de formar estrechos vínculos emocionales con los demás, anomalías del habla y lenguaje, conductas repetitivas, y una intolerancia a cambios menores en el ambiente y en las rutinas normales (Bregman, 2005). Lo que el DSM-5 denomina hoy como trastorno del espectro autista, es una extensión directa del trabajo de Kanner.
El trastorno del espectro autista es probablemente el más incomprendido de los trastornos del neurodesarrollo. Los niños con este trastorno muestran signos de alteraciones significativas en tres áreas principales: (a) déficits en la interacción social, (b) déficits en la comunicación y (c) patrones repetitivos de comportamiento o intereses. Estas alteraciones aparecen tempranamente en la vida y provocan graves deficiencias en el funcionamiento (APA, 2013). El niño con trastorno del espectro autista puede exhibir déficits en la interacción social al no iniciar conversaciones con otros niños o apartar la cabeza cuando se le habla. Por lo general, estos niños no hacen contacto visual con los demás y parecen preferir jugar solos en lugar de con otros. En algunos casos, es casi como si estos individuos vivieran en un mundo social personal y aislado, otros simplemente no están al tanto ni son capaces de penetrar. Los déficits de comunicación pueden variar desde una completa falta de expresión, hasta respuestas de una palabra (por ejemplo, decir “Sí” o “No” al responder a preguntas o declaraciones que requieren elaboración adicional), hasta el discurso repetido (por ejemplo, lorar lo que dice otra persona, ya sea inmediatamente o varias horas o incluso días después), hasta dificultad para mantener una conversación debido a la incapacidad de corresponder los comentarios de los demás. Estos déficits también pueden incluir problemas en el uso y comprensión de señales no verbales (por ejemplo, expresiones faciales, gestos y posturas) que facilitan la comunicación normal.
Los patrones repetitivos de comportamiento o intereses se pueden exhibir de varias maneras. El niño puede participar en movimientos estereotipados y repetitivos (mecerse, golpear la cabeza o dejar caer repetidamente un objeto y luego recogerlo), o puede mostrar gran angustia por pequeños cambios en la rutina o el ambiente. En algunos casos, la persona con trastorno del espectro autista podría mostrar intereses altamente restringidos y obsesionados que parecen ser anormales en su intensidad. Por ejemplo, la persona podría aprender y memorizar cada detalle sobre algo aunque hacerlo no tenga un propósito aparente. Es importante destacar que el trastorno del espectro autista no es lo mismo que la discapacidad intelectual, aunque estos dos padecimientos suelen ser comórbidos. El DSM-5 especifica que los síntomas del trastorno del espectro autista no son causados ni explicados por discapacidad intelectual.
Problemas de vida por el trastorno del espectro autista
El trastorno del espectro autista se conoce en el lenguaje cotidiano como autismo; de hecho, el trastorno se denominó “trastorno autista” en ediciones anteriores del DSM, y sus criterios de diagnóstico fueron mucho más estrechos que los del trastorno del espectro autista. El calificador “espectro” en el trastorno del espectro autista se utiliza para indicar que los individuos con el trastorno pueden mostrar un rango, o espectro, de síntomas que varían en su magnitud y gravedad: algunos graves, otros menos graves. La edición anterior del DSM incluyó un diagnóstico de trastorno de Asperger, generalmente reconocido como una forma menos grave de trastorno autista; los individuos diagnosticados con trastorno de Asperger fueron descritos como con inteligencia promedio o alta y un vocabulario fuerte, pero exhibiendo deficiencias en la interacción y comunicación social, como hablar solo de sus intereses especiales (Wing, Gould, & Gillberg, 2011). Sin embargo, debido a que la investigación no ha demostrado que el trastorno de Asperger difiera cualitativamente del trastorno autista, el DSM-5 no lo incluye, lo que está provocando preocupaciones entre algunos padres de que sus hijos ya no sean elegibles para servicios especiales (“Síndrome de Asperger caído”, 2012). Algunos individuos con trastorno del espectro autista, particularmente aquellos con mejores habilidades lingüísticas e intelectuales, pueden vivir y trabajar independientemente como adultos. Sin embargo, la mayoría no lo hace porque los síntomas siguen siendo suficientes para causar deterioro grave en muchos ámbitos de la vida (APA, 2013).
Estimaciones actuales de la Red de Monitoreo de Autismo y Discapacidades del Desarrollo del Centro para el Control y la Prevención de Enfermedades indican que 1 de cada 59 niños en Estados Unidos tiene trastorno del espectro autista; el trastorno es 4 veces más común entre los niños (1 de cada 38) que en las niñas (1 de cada 152) (Baio et al, 2018). Las tasas de trastorno del espectro autista han aumentado dramáticamente desde la década de 1980. Por ejemplo, California vio un incremento de 273% en los casos reportados de 1987 a 1998 (Byrd, 2002); entre 2000 y 2008, la tasa de diagnósticos de autismo en Estados Unidos aumentó 78% (CDC, 2012). Si bien es difícil interpretar este incremento, es posible que el aumento de la prevalencia sea el resultado de la ampliación del diagnóstico, mayores esfuerzos para identificar casos en la comunidad, y una mayor conciencia y aceptación del diagnóstico. Además, los profesionales de la salud mental ahora están más informados sobre el trastorno del espectro autista y están mejor equipados para hacer el diagnóstico, incluso en casos sutiles (Novella, 2008).
Causas del trastorno del espectro autista
Las causas exactas del trastorno del espectro autista siguen siendo desconocidas a pesar de los esfuerzos masivos de investigación realizados en las últimas dos décadas (Meek, Lemery-Chalfant, Jahromi, & Valiente, 2013). El autismo parece estar fuertemente influenciado por la genética, ya que los gemelos idénticos muestran tasas de concordancia de 60% — 90%, mientras que las tasas de concordancia para gemelos y hermanos fraternos son del 5% al 10% (Autism Genome Project Consortium, 2007). Muchos genes y mutaciones genéticas diferentes han sido implicados en el autismo (Meek et al., 2013). Entre los genes involucrados se encuentran aquellos importantes en la formación de circuitos sinápticos que facilitan la comunicación entre diferentes áreas del cerebro (Gauthier et al., 2011). También se cree que una serie de factores ambientales están asociados con un mayor riesgo de trastorno del espectro autista, al menos en parte, porque contribuyen a nuevas mutaciones. Estos factores incluyen la exposición a contaminantes, como las emisiones vegetales y mercurio, la residencia urbana versus rural y la deficiencia de vitamina D (Kinney, Barch, Chayka, Napoleón, & Munir, 2009).
Vacunaciones infantiles y trastorno del espectro autista
A finales de la década de 1990, una prestigiosa revista médica publicó un artículo que supuestamente mostraba que el autismo es desencadenado por la vacuna MMR (sarampión, paperas y rubéola). Estos hallazgos fueron muy polémicos y llamaron la atención, lo que provocó un foro internacional sobre si los niños deberían ser vacunados. En un impactante giro de los acontecimientos, algunos años después el artículo fue retraído por la revista que lo había publicado tras evidencias de fraude y prácticas poco éticas por parte del investigador principal. A pesar de la retracción, los reportajes en medios populares llevaron a que persistan las preocupaciones sobre un posible vínculo entre las vacunas y el autismo. Una encuesta reciente de padres, por ejemplo, encontró que aproximadamente un tercio de los encuestados expresaron tal preocupación (Kennedy, LaVail, Nowak, Basket, & Landry, 2011); y quizás temiendo que sus hijos desarrollen autismo, más del 10% de los padres de niños pequeños se niegan o retrasan las vacunas ( Dempsey et al., 2011). Algunos padres de niños con autismo montaron una campaña contra científicos que refutaron el vínculo vacuna-autismo. Incluso los políticos y varias celebridades conocidas intervinieron; por ejemplo, la actriz Jenny McCarthy (quien creía que una vacuna causó el autismo de su hijo) fue coautora de un libro sobre el asunto. Sin embargo, no hay evidencia científica de que exista un vínculo entre el autismo y las vacunas (Hughes, 2007). De hecho, un estudio reciente comparó los antecedentes de vacunación de 256 niños con trastorno del espectro autista con el de 752 niños control en tres periodos de tiempo durante sus dos primeros años de vida (nacimiento a 3 meses, nacimiento a 7 meses y nacimiento a 2 años) (DeStefano, Price, & Weintraub, 2013). Al momento del estudio, los niños tenían entre 6 y 13 años y se obtuvieron sus registros previos de vacunación. Debido a que las vacunas contienen inmunógenos (sustancias que combaten las infecciones), los investigadores examinaron los registros médicos para ver cuántos inmunógenos recibieron los niños para determinar si aquellos niños que recibieron más inmunógenos tenían mayor riesgo de desarrollar el trastorno del espectro autista. Los resultados de este estudio, una parte del cual se muestran en la Figura 15.19, demuestran claramente que la cantidad de inmunógenos de las vacunas recibidas durante los dos primeros años de vida no se relacionó en absoluto con el desarrollo del trastorno del espectro autista. No existe una relación entre las vacunas y los trastornos del espectro autista.
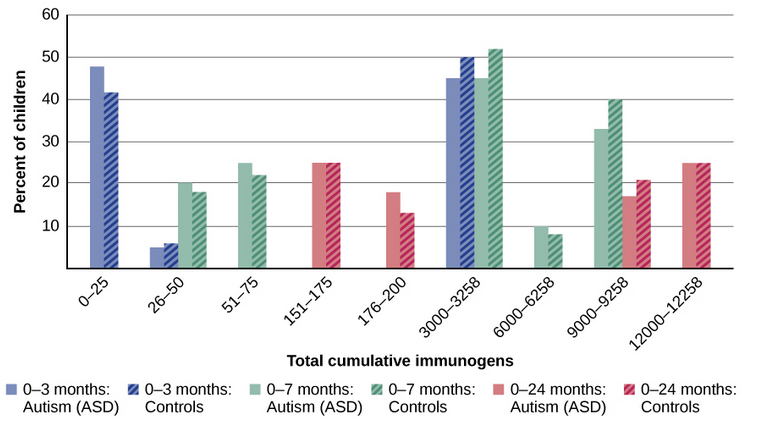
¿Por qué persiste la preocupación por las vacunas y el trastorno del espectro autista? Desde la proliferación de Internet en la década de 1990, los padres han sido constantemente bombardeados con información en línea que puede magnificarse y cobrar vida propia. El enorme volumen de información electrónica perteneciente al trastorno del espectro autista, combinado con lo difícil que puede ser comprender conceptos científicos complejos, puede hacer que separar la buena investigación de la mala sea desafiante (Downs, 2008). Notablemente, el estudio que alimentó la controversia informó que 8 de cada 12 niños —según sus padres— desarrollaron síntomas consistentes con el trastorno del espectro autista poco después de recibir una vacuna. Concluir que las vacunas causan trastorno del espectro autista sobre esta base, como muchos lo hicieron, es claramente incorrecto por una serie de razones, entre las cuales no menos importante es porque la correlación no implica causalidad, como ya has aprendido.
Adicionalmente, como fue el caso de la dieta y el TDAH en la década de 1970, la noción de que el trastorno del espectro autista es causado por las vacunas es atractiva para algunos porque brinda una explicación simple para este padecimiento. Como todos los trastornos, sin embargo, no hay explicaciones simples para el trastorno del espectro autista. Aunque la investigación discutida anteriormente ha arrojado algo de luz sobre sus causas, la ciencia aún está muy lejos de comprender completamente el trastorno.

