1.8: Sialolitiasis- Técnicas Tradicionales y Sialendoscópicas
- Page ID
- 125613
\( \newcommand{\vecs}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vecd}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash {#1}}} \)
\( \newcommand{\id}{\mathrm{id}}\) \( \newcommand{\Span}{\mathrm{span}}\)
( \newcommand{\kernel}{\mathrm{null}\,}\) \( \newcommand{\range}{\mathrm{range}\,}\)
\( \newcommand{\RealPart}{\mathrm{Re}}\) \( \newcommand{\ImaginaryPart}{\mathrm{Im}}\)
\( \newcommand{\Argument}{\mathrm{Arg}}\) \( \newcommand{\norm}[1]{\| #1 \|}\)
\( \newcommand{\inner}[2]{\langle #1, #2 \rangle}\)
\( \newcommand{\Span}{\mathrm{span}}\)
\( \newcommand{\id}{\mathrm{id}}\)
\( \newcommand{\Span}{\mathrm{span}}\)
\( \newcommand{\kernel}{\mathrm{null}\,}\)
\( \newcommand{\range}{\mathrm{range}\,}\)
\( \newcommand{\RealPart}{\mathrm{Re}}\)
\( \newcommand{\ImaginaryPart}{\mathrm{Im}}\)
\( \newcommand{\Argument}{\mathrm{Arg}}\)
\( \newcommand{\norm}[1]{\| #1 \|}\)
\( \newcommand{\inner}[2]{\langle #1, #2 \rangle}\)
\( \newcommand{\Span}{\mathrm{span}}\) \( \newcommand{\AA}{\unicode[.8,0]{x212B}}\)
\( \newcommand{\vectorA}[1]{\vec{#1}} % arrow\)
\( \newcommand{\vectorAt}[1]{\vec{\text{#1}}} % arrow\)
\( \newcommand{\vectorB}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vectorC}[1]{\textbf{#1}} \)
\( \newcommand{\vectorD}[1]{\overrightarrow{#1}} \)
\( \newcommand{\vectorDt}[1]{\overrightarrow{\text{#1}}} \)
\( \newcommand{\vectE}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash{\mathbf {#1}}}} \)
\( \newcommand{\vecs}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vecd}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash {#1}}} \)
ATLAS DE ACCESO ABIERTO DE Otorrinolaringología, Cirugía Operatoria de Cabeza y Cuello
SIALOLITIASIS: TÉCNICAS TRADICIONALES Y
Robert Witt, Oskar Edkins
Los sialolitos varían en tamaño, forma, textura y consistencia; pueden ser solitarios o múltiples. La sialadenitis obstructiva con o sin sialolitiasis representa el principal trastorno inflamatorio de las glándulas salivales mayores. Aproximadamente el 80% de la sialolitiasis involucra las glándulas submandibulares, el 20% ocurre en la glándula parótida y menos del 1% se encuentra en la glándula sublingual. Los pacientes suelen presentar inflamación dolorosa de la glándula a las horas de las comer cuando la obstrucción causada por el cálculo se vuelve más aguda. Cuando falla el manejo conservador con sialogogues, masajes, calor, líquidos y antibióticos, entonces la sialolitiasis necesita ser tratada quirúrgicamente mediante técnicas transorales, sialendoscópicas y asistidas por sialendoscopia; o como último recurso, extirpación de la glándula afectada (sialadenectomía).
Anatomía quirúrgica
Los conductos submandibulares pareados (conductos de Wharton) son inmediatamente profundos a la mucosa del piso anterior y lateral de la boca (FOM) y se abren hacia la cavidad oral a ambos lados del frenillo (Figura 1). El frenillo es un pliegue mucoso que se extiende a lo largo de la línea media entre las aberturas de los conductos submandibulares.

Figura 1: FOM anterior
El FOM anterior tiene una cubierta de delicada mucosa oral a través de la cual son visibles las venas sublinguales/raninas de pared delgada (Figuras 1 y 2). Las venas son visibles en la superficie ventral de la lengua, y acompañan al nervio hipogloso (Figura 2).

Figura 2: Venas raninas
Las glándulas salivales sublinguales pareadas se localizan debajo de la mucosa del FOM anterior, anterior a los conductos submandibulares y por encima de los músculos milohioides y geniohioides (Figuras 3 y 4). Las glándulas drenan a través de 8-20 conductos excretores de Rivinus hacia el conducto submandibular y también directamente en la boca sobre una cresta elevada de membrana mucosa llamada plica fimbriata que está formada por la glándula y se localiza a ambos lados del frenillo de la lengua).
En el piso anterior de la boca el nervio lingual se localiza posterior al conducto; cruza profundamente al conducto submandibular en el piso lateral de la boca (Figuras 3, 4, 5).

Figura 3: Vista sagital del piso de la boca
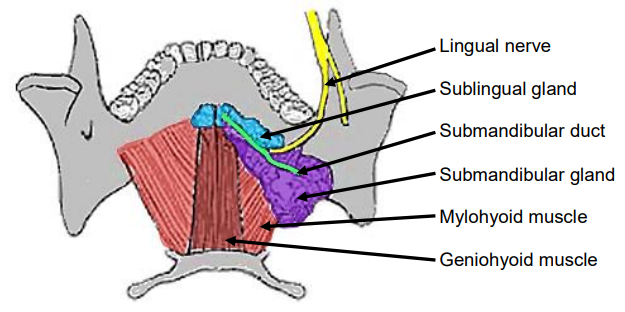
Figura 4: Vista intraoral superior de glándula submandibular, conducto, nervio lingual y músculos milohioides y geniohioides

Figura 5: Vista intraoral de glándula sublingual izquierda con conductos de Rivinus, glándula submandibular y conducto, nervio lingual y músculos milohioides
El conducto parótido (de Stensen) sale del borde anterior de la glándula parótida y cruza la superficie y se engancha alrededor de la cara anterior del masetero, atraviesa la almohadilla de grasa bucal y perfora el músculo buccinador para ingresar a la boca opuesta a la 2ª molar superior (Figura 6).
Evaluación Clínica
La exploración visual de las regiones submandibular, preauricular y postauricular es el primer paso para evaluar la presencia de hinchazón y eritema; esto es seguido de examen intraoral. El orificio ductal salival puede ser rojo y edematoso. Se debe masajear la glándula para ordeñar e inspeccionar la saliva; la infección franca puede estar representada por placas o secreciones blanquecinas que emanan del conducto. La palpación manual de la glándula parótida permite al cirujano determinar la consistencia de la glándula.
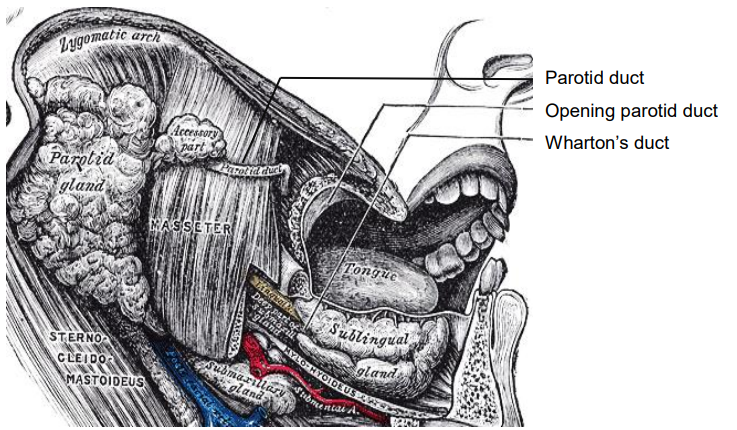
Figura 6: El conducto de Stensen cruza y engancha alrededor de la cara anterior del masetero, y perfora el músculo buccinador para ingresar a la boca (anatomía de Gray)
La palpación bimanual (dedo dentro y fuera de la boca) es particularmente importante cuando se examina la glándula submandibular y su conducto.
Imágenes salivales
Las modalidades de imagen para afecciones inflamatorias de las glándulas son las radiografías simples (Figuras 7a, b), la sialografía (Figura 8), la ecografía (Figura 9) y la tomografía computarizada (Figura 10).
Las radiografías simples tienen menor valor con las piedras parótidas debido al mayor porcentaje (60- 70%) de piedras radiolúcidas; aproximadamente 20% de las piedras submandibulares no son visibles con rayos X simples.
La sialografía proporciona imágenes de la morfología del sistema ductal y permite el diagnóstico de estenosis, dilataciones y defectos de llenado (Figura 8).
La sialografía RM es un buen medio para medir la estenosis ductal. Aunque evita la radiación ionizante, tiene menor resolución que la sialografía convencional, limitando así la visualización de los conductos periféricos.

Figuras 7a, b: Cálculos dentro del conducto (vista oclusal) (a) y dentro de la glándula submandibular (b)

Figura 8: Sialograma que demuestra estenosis del conducto submandibular
La ecografía (Figura 9) es no invasiva y no presenta molestias asociadas. La falta de detección de cálculos con ultrasonido no es infrecuente, ya que la porción distal de los conductos submandibular y parótida puede ser difícil de visualizar mediante ultrasonido extraoral; y la ecografía puede ser de valor limitado para la porción profunda de la glándula submandibular. Un conducto obstruido que de otro modo no sería evidente puede visualizarse mejor después de darle al paciente algo agrio como jugo de limón o dulces agrios ya que esto puede ocasionar dilatación ductal con patología obstructiva (Figura 10).

Figura 9: Ultrasonido: sombra acústica proyectada por cálculo

Figura 10: Cálculo en medio derecho del conducto de Stensen con dilatación del conducto proximal al lado izquierdo de la piedra
La tomografía computarizada (TC) es una buena modalidad de imagen para ver sialolitos (Figuras 11, 12). Otra ventaja es su capacidad para diagnosticar y localizar cálculos intraparenquimales y calcificación.
Las limitaciones de la ecografía y la TC incluyen distinguir cálculos no ecogénicos de estenosis, determinar la longitud de una estenosis y el diámetro del conducto distal a una obstrucción. La ecografía es una investigación dinámica y dependiente del operador y, por lo tanto, se puede pasar por alto la patología.

Figura 11: Tomografía computarizada de cálculo dentro del hilio de glándula submandibular

Figura 12: La tomografía computarizada muestra 2 cálculos pequeños dentro del segmento distal del conducto de Stensen
Abordajes quirúrgicos tradicionales de la sialolitiasis submandibular
Previo a la endoscopia sialógica, los sialolitos en el conducto submandibular y la glándula se dividieron en dos grupos:
- Se puede extirpar mediante abordajes de sialolitotomía intraoral, incluyendo cálculos palpables hasta el primer diente molar
- No se puede extirpar por abordaje intraoral y requieren sialadenectomía; esto incluye cálculos posteriores a la 1ª región molar, o piedras en la parte media del conducto de Wharton que no se pueden palpar intraoralmente
Sialolitotomía Submandibular Intraoral Tradicional (Figura 13)
- Anestesia local o general
- Administrar anestesia local con un vasoconstrictor en el piso de la boca en el sitio de la incisión planeada
- Colocar dos suturas de seda 3/0 alrededor del conducto, posterior a la piedra, para aislar la piedra y evitar el desplazamiento de la piedra a la parte proximal del conducto o hilio de la glándula (Figura 13)

Figura 13: Sutura colocada posteriormente alrededor del conducto submandibular que se ha practicado para exponer el cálculo
- Corte a través de la mucosa directamente sobre la piedra con una cuchilla fría, electrocirugía o láser de CO 2
- Quitar el cálculo
- Marsupializar la abertura en el conducto suturando los bordes cortados del conducto a la mucosa oral con suturas interrumpidas 4/0 Vicryl (Opcional)
Nota: Aunque factible en casos seleccionados, el mismo procedimiento de sialolitotomía para la región ductal más posterior conlleva un riesgo significativo de lesión en el nervio lingual y la posibilidad de sangrado severo de los vasos linguales (Figura 2).
Abordajes quirúrgicos tradicionales de la sialolitiasis parotídea
Previo al advenimiento de la endoscopia sialógica, los sialolitos en el conducto parótido y la glándula se dividieron en dos grupos:
- Se puede extirpar mediante sialolitotomía intraoral; esta técnica es útil solo para cálculos localizados en la parte distal del conducto de Stensen que está delimitado anatómicamente por la curvatura del conducto alrededor del músculo masetero hasta donde el conducto penetra en el buccinador músculo (Figuras 6, 12)
- No se puede extirpar por abordaje intraoral, requiriendo extirpación de la glándula parótida
Por lo tanto, el primer paso es ubicar con precisión la piedra para seleccionar un abordaje quirúrgico.
Sialolitotomía Parotídea Intraoral Tradicional
- Anestesia local o general
- Administrar anestesia local con vasoconstrictor alrededor de la papila del conducto de Stensen
- Avanzar una sonda lagrimal a lo largo del conducto hasta que uno sienta la piedra
- Sostenga la papila y la sonda con un hemostato para asegurar un tracto seguro a la piedra
- Hacer una incisión elíptica circunferencial alrededor de la papila y la sonda
- Diseccionar sin rodeos y bruscamente alrededor del conducto hasta la ubicación de la piedra (Figura 14a)
- Incidir la pared del conducto sobre la piedra (Figura 14b) quitar la piedra con curetas
- Después de la sialolitotomía, masajear la glándula para liberar saliva y placa
- Suturar la capa ductal a la mucosa oral con varias suturas 4/0 Vicryl para mantener la permeabilidad ductal
- Insertar un stent (tubo silástico) para evitar la mayor incidencia de estenosis ductal encontrada con Stensen en comparación con el conducto de Wharton
Parotidectomía para sialolitiasis
La diferencia entre la parotidectomía por sialolitiasis y un tumor benigno es la condición de la glándula; la inflamación, cicatrización y fibrosis tanto dentro de la glándula como alrededor del conducto de Stensen dificultan la operación y aumentan el riesgo de lesión del nervio facial
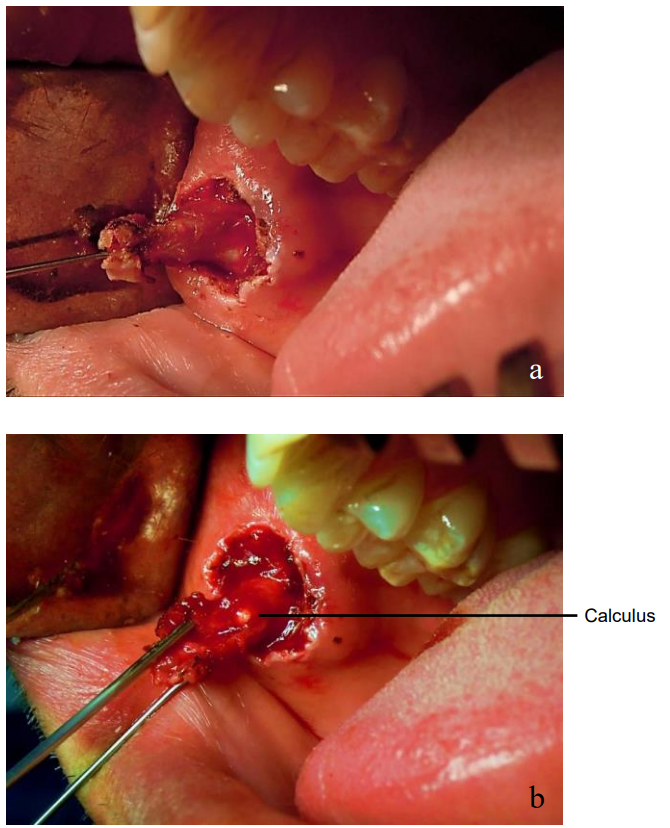
Figuras 14a y b: Exposición del conducto parótido y apertura del conducto para extraer el cálculo
Enfoques sialendoscópicos modernos de la sialolitiasis
La endoscopia de glándulas salivales ha sido un avance importante, no sólo en términos de proporcionar un medio preciso de diagnóstico y localización de la obstrucción intraductal, sino para permitir una cirugía mínimamente invasiva que pueda aliviar con éxito bloqueos no susceptibles de abordajes intraorales. La sialendoscopia también permite tanto la valoración diagnóstica como el tratamiento definitivo en una misma sesión operatoria 1.
Indicaciones para sialendoscopia
- Diagnóstico, por ejemplo, episodios recurrentes de hinchazón de la glándula salival mayor sin una causa obvia
- Tratamiento (endoscopia sialendoscópica intervencionista) de la sialadenitis submandibular y parótida, incluyendo sialolitiasis
- Exploración del sistema ductal tras la extracción de cálculos de las partes anterior o media de los conductos submandibular y parótida
- Estenosis o torceduras del sistema ductal salival
- Patología inflamatoria y obstructiva pediátrica
Contraindicaciones para la sialendoscopia
La sialadenitis aguda es una contraindicación ya que los riesgos de lesión ductal y perforación aumentan debido a la inflamación e incapacidad de visualizar durante el procedimiento a partir de material purulento dentro del conducto.
Equipo de sialendoscopia
Los endoscopios rígidos y semirrígidos tienen mayor diámetro, mayor estabilidad y pueden ser esterilizados en autoclave (Figuras 15, 16).

Figura 15: Ejemplo de endoscopio rígido con puertos de trabajo e irrigación

Figura 16: Endoscopio rígido, cámara y sistema de riego
La instrumentación incluye una serie de pinzas de agarre, globos, cestas, pinzas, rebabas, fibras láseres y stents (Figura 17).

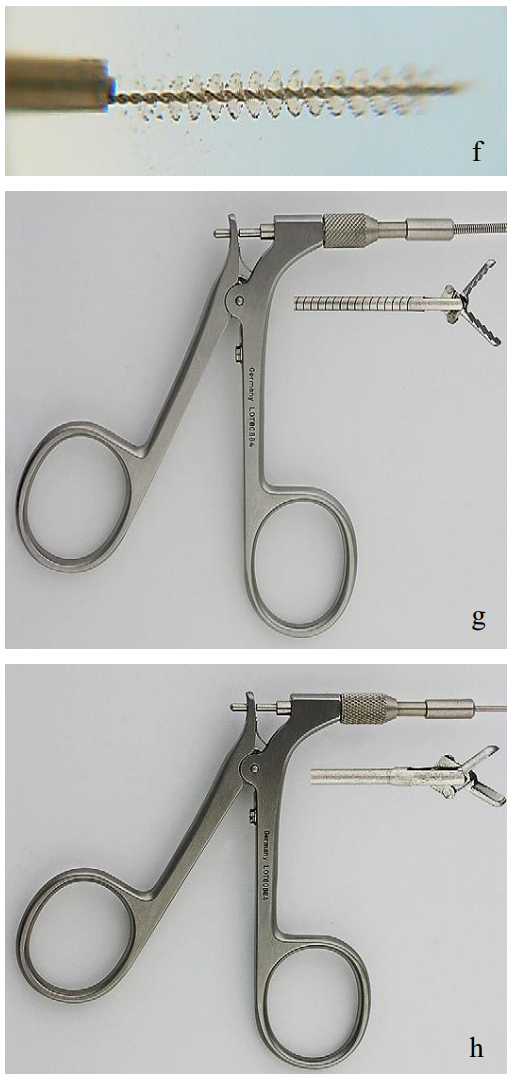
Figuras 17 a-h: Globos, canasta, pinza de agarre, taladro de mano, cepillo de citología, fórceps de agarre y biopsia
Técnica de sialendoscopia
Introducir el endoscopio en la papila ductal, la porción más estrecha del conducto, puede ser un desafío. Los siguientes métodos conducen progresivamente a lograr esto:
- Usar aumento con lupas quirúrgicas para visualizar y dilatar la abertura ductal
- Utilizar dilatadores cónicos y sondas (Figura 18) de diámetro creciente para dilatar el conducto antes de introducir el endoscopio. Alternar el dilatador cónico entre dos tamaños seriales de sondas puede facilitar este acceso
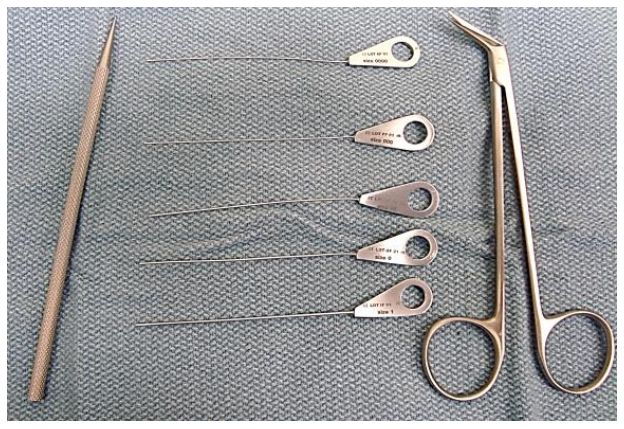
Figura 18: Dilatador cónico, sondas de diferentes diámetros y tijeras de papilotomía
- Con el conducto de Wharton:
- Exponer la cavidad oral con un soporte bucal para permitir una vista sin obstrucciones del piso de la boca
- Estabilizar el piso de la boca con unas pinzas dentadas colocadas posterior y superiormente con relación al punto lacrimal. Un método alternativo es que el cirujano retraiga la lengua posteriormente y hacia el lado opuesto con un dedo, enderezando así el punto lagrimal, el conducto y el ángulo de aproximación
- Después de dilatar el conducto, pasar la punta del endoscopio al conducto (Figura 19)
- Con el conducto de Stenson:
- Exponer la cavidad oral con un soporte bucal para permitir una vista sin obstrucciones de la mejilla y el punto lacrimógeno
- Estabilizar la mucosa bucal retrayendo suavemente la mejilla anterolateralmente en la esquina de la boca
- La negociación de la curva natural en el conducto alrededor del músculo masetero también se ve facilitada por la maniobra
- El paso de un alambre guía a través del canal de trabajo del endoscopio facilita la inserción del endoscopio en una papila apretada (Figura 20)

Figura 19: Observe la luz en la punta del sialendoscopio dentro del conducto

Figura 20: El alambre guía insertado a través del canal de trabajo ayuda con la inserción del endoscopio a través de una papila apretada
Piedras Submandibulares
La estenosis de la papila del conducto de Wharton puede requerir un procedimiento de corte hacia el conducto; diseccionar la glándula sublingual lateralmente y exponer el conducto y el nervio lingual profundamente al conducto; y luego insertar el sialendoscopio. La curación es por intención secundaria, o bien se puede realizar una ductoplastia (sutura de bordes del conducto al piso de la boca al final del procedimiento). Con este enfoque, el conducto se abre mejor a lo largo de su longitud en su parte superior, con el tamaño del corte limitado al tamaño del endoscopio utilizado, en primer lugar para evitar la transección del conducto y en segundo lugar para facilitar no disminuir la presión hidrostática requerida para dilatar el conducto durante el procedimiento debido al escape del lavado alrededor del alcance.
El riego salino se utiliza para expandir el conducto que de otro modo se colapsa distalmente. La solución salina se administra desde una jeringa de 50-100 mL a través de un tubo intravenoso que se une al puerto de irrigación del endoscopio (Figura 16).
Las piedras localizadas distalmente (<1 cm) del punto lagrimal del conducto de Wharton se pueden extraer cortando el conducto a lo largo de su longitud con electrocauterio aislado con punta de aguja, extracción de la lita/piedra, seguido de endoscopia sialendoscópica y lavado del sistema ductal. El conducto se cura por intención secundaria, y no se requieren stents para prevenir la estenosis.
La Figura 21 ilustra la situación inusual de un conducto que se fibrosa completamente en el punto lacrimal después de la extracción de un cálculo localizado distalmente; el conducto distendido ha sido expuesto (nótese el nervio lingual inmediatamente detrás del conducto).

Figura 21: Conducto completamente fibroso en el punto lacrimal
En la Figura 22 el conducto ha sido transeccionado y translocado al piso lateral de la boca; suturas absorbibles anclan las paredes del conducto a la mucosa oral.
Alternativamente, el tratamiento para cálculos distales <5 mm es mediante endoscopia sialendoscópica intervencionista. Con frecuencia se debe realizar papilotomía para entregar el cálculo porque el ostium es la parte más estrecha del conducto.

Figura 22: Conducto translocado al piso lateral de la boca
Las piedras móviles localizadas proximalmente dentro del conducto de Wharton y que miden <5 mm, se eliminan mejor mediante endoscopia sialendoscópica intervencionista usando cestas que pasan por el canal de trabajo del sialendoscopio (Figuras 17c, 23).

Figura 23: Cálculo agarrado por canasta
Una vez que una piedra se engancha en la canasta, a menudo no se puede soltar. Por lo tanto, la canasta se pasa más allá de la piedra y sólo después se abre para evitar el riesgo de atrapar una piedra inmóvil, grande. Otra técnica es sujetar y extraer la piedra con pinzas de agarre, sin pasar por alto la piedra (Figuras 17g, 24).
Figura 24: Cálculo extraído con fórceps de agarre
Las piedras más grandes pueden fragmentarse con un taladro manual (Figura 17e) y con fórceps (Figuras 17g, h)); esto puede llevar mucho tiempo. Los cálculos de >5 mm y ubicados en la parte proximal del conducto de Wharton se pueden extraer mediante el procedimiento de estiramiento ductal 2 de Nahlieli et al. (Figura 25) y mediante incisión limitada del conducto.

Figura 25: Cálculos más grandes en conducto de Wharton proximal extirpados por procedimiento de estiramiento ductal con incisión limitada del conducto
Un abordaje quirúrgico seguro requiere un conocimiento detallado de la anatomía del nervio ductal y lingual, buena exposición con un puntal bucal y retracción lateral de la glándula sublingual con suturas de estancia pasadas entre los dientes 3.
Reparar el conducto proximalmente puede ser técnicamente desafiante; dejarlo abierto generalmente tiene un buen resultado. La incisión del conducto desde el punto lacrimal hasta el hilio y luego suturar el conducto al piso de la boca generalmente evita la estenosis ductal 4. Alternativamente, Marchall 5 stents el conducto. Se pasa un alambre guía a través del canal de trabajo del sialendoscopio y a través de una ductotomía; se retira el sialendoscopio; se hace avanzar un stent sobre el alambre guía; el stent se sutura a la papila con una sutura no absorbible y se deja in situ durante aproximadamente 3 semanas.
Los cálculos submandibulares proximales de >5 mm de diámetro y no capaces de ser removidos por técnicas transorales pueden tratarse con Litotricia Extracorpórea por Ondas de Choque (ESWL) seguida de endoscopia sialendoscópica. Debido al alto contenido de calcio de los cálculos submandibulares, esta técnica es menos exitosa en comparación con los cálculos parotídeos que tienen menor contenido de calcio. ESWL no está disponible ni aprobado para cálculos en muchos países, incluido Estados Unidos.
Piedras parótidas
La disección a lo largo del conducto parótido desde su extremo oral puede causar estenosis. La endoscopia sialendoscópica intervencionista y la extracción de canasta es el tratamiento de elección tanto de cálculos parótidos proximales como distales de 5 mm que se pueden tratar con ESWL (si está disponible) seguido de endoscopia sialendoscópica. Si no se dispone de ESWL, se puede realizar una endoscopia sialendoscópica con cualquiera de las diversas técnicas de fragmentación intracorporial descritas anteriormente. Alternativamente, para cálculos de >5 mm dentro del conducto de Stensen se recomienda un abordaje conservador de glándulas utilizando un abordaje parótido externo combinado con endoscopia sialendoscópica. Los cálculos se localizan endoscópicamente o por ultrasonido intraoperatorio si existe una estenosis distal a la piedra. El tubo silástico coloreado que pasa por el conducto ayuda a estabilizar el conducto. Luego se utiliza un enfoque parotídeo externo para ubicar la piedra. Se utiliza monitoreo nervioso, debido a que el conducto cruza varias ramas del nervio facial. Luego, el conducto de Stensen se corta longitudinalmente y se retira la piedra. El conducto se repara usando 7-0 Prolene. Las estenosis se pueden reparar con un parche de ductoplastia de injerto venoso. Verificar que el cierre sea estanco mediante irrigación transoral con solución salina de contrapresión del conducto de Stensen administrado a través del canal de irrigación del sialendoscopio. El pegamento de fibrina puede ayudar a asegurar un sello salival. La sialostentación introducida externamente o a través de un sialendoscopio y avanzada sobre un alambre guía se recomienda durante 2-4 semanas.
Piedras intraparenquimales o impactadas impalpables de >5 mm
Tanto con cálculos submandibulares como parótidos, se puede realizar ESWL seguida de endoscopia sialendoscópica. Se puede esperar un mejor desenlace para las piedras parótidas (menor contenido de calcio). Múltiples cálculos sintomáticos intraparenquimales no susceptibles de terapia conservadora se tratan con sialoadenectomía. Cuando no se dispone de ESWL, se aboga por la sialoadenectomía para cálculos intraparenquimales fijos y piedras no susceptibles a las técnicas de preservación de la glándula. Una sialoadenectomía realizada por expertos conlleva un bajo riesgo de complicaciones de los nervios craneales (V, VII y XII) y es un evento único para el paciente sin preocupación por la xerostomía. Un consentimiento informado equilibrado debe incluir la sialoadenectomía como abordaje inicial alternativo.
Se han utilizado diversos láseres para la litotricia intracorpórea, entre ellos el excímero XECL-excímero, el colorante pulsado con lámpara de destello, el Ho:YAG y el láser erbio: YAG. Una ventaja importante de la mayoría de los láseres es que las fibras son de pequeño diámetro, a veces solo 200µm, pero permiten entregar intensidades de vatios altos para fragmentar piedras incluso en la periferia del sistema ductal o detrás de segmentos estenóticos. La visibilidad a menudo se ve comprometida por fragmentos flotantes que se eliminan mediante riego, canastas o fórceps antes de continuar. Los láseres utilizados para la litotricia intracorpórea son costosos, consumen mucho tiempo, conllevan un riesgo de perforar el conducto, pueden requerir múltiples procedimientos y pueden resultar en el desarrollo de abscesos que requieren extirpación de glándula.
Complicaciones de la sialendoscopia
La gravedad de las complicaciones es generalmente bastante modesta e incluye perforación ductal, atrapamiento de canasta, avulsión ductal, infección postoperatoria y estenosis ductales, hinchazón en el piso de la boca con potencial compromiso de la vía aérea y recurrencia de síntomas 6. Los riesgos asociados con los abordajes transorales submandibulares incluyen lesión del nervio lingual y sangrado. Los abordajes sialendoscópicos transfaciales pueden resultar en trauma en las ramas bucales del nervio facial y la formación de un sialocoele; esto se maneja con Botox (Allergan, Inc. Irvine, CA) y anticolinérgicos, pero es mejor evitarlo creando un sello hermético y usando pegamento tisular.
Consejos prácticos para el nuevo sialendoscopista
- Asiste a un curso práctico o consigue que un colega sénior se capacite en el procedimiento para ayudarte
- Hay una curva de aprendizaje significativa, así que elija sus casos iniciales cuidadosamente, sea paciente y permita suficiente tiempo de operación
- Acceder a los conductos puede ser un desafío (especialmente el conducto de Wharton) así que use las técnicas adecuadas para estabilizar los conductos al dilatarlos
- Si perfora un conducto, aborta el procedimiento o llama a un colega senior para que lo ayude, ya que el conducto puede requerir colocación de stent
Consejos sobre la configuración y el equipo
- Tenga mucho cuidado al manejar los alcances ya que se dañan fácilmente. El personal de enfermería y médico necesita estar adecuadamente capacitado para evitar roturas.
- Un sialendoscopio de 1.3 mm es el más versátil ya que tiene un canal de trabajo adecuado para la instrumentación más básica
- Al configurar el cabezal de la cámara para que alcance el conducto, es importante que la orientación del endoscopio sea la misma que la del monitor ya que la desorientación hará que sea imposible ubicar el lumen del conducto
- Los alambres guía son muy útiles para acceder a conductos estrechos, así como para dilatar estenosis ductales
Observaciones finales
El éxito se mide por un tratamiento que es eficiente, clínicamente efectivo, rentable y ahorrador de glándulas. La endoscopia sialendoscópica diagnóstica e intervencionista, y las técnicas sialendoscopiasistidas y transorales han sido un avance importante, no solo al proporcionar un medio preciso de diagnóstico y localización de la obstrucción, sino que también permiten un manejo quirúrgico mínimamente invasivo que puede abordar con éxito la sialolitiasis, y Impedir la sialoadenectomía en la mayoría de los casos. Las medidas múltiples o combinadas pueden resultar efectivas. Aún se requiere una metodología flexible 7.
Referencias
- Geisthoff UW. Técnicas para la terapia multimodal de cálculos de glándulas salivales. Oper Tech Otorrinolaringol 2007; 18:332 — 40
- Nahlieli O, Shacham R, Zagury A, et al. La técnica de estiramiento ductal: una técnica asistida por endoscopia para la extirpación de cálculos submandibulares. Laringoscopio 2007; 117:1031 —5
- McGurk M. Tratamiento para la enfermedad no neoplásica de la glándula submandibular. En: McGurk M, Renehan A eds. Controversias en el manejo de la enfermedad de las glándulas salivales. Oxford, Reino Unido: Oxford Univ Press; 2001:297 —309
- Zenk J, Constantinidis J, Al-Kadah B, Iro H. Extracción transoral de cálculos submandibulares. Arco Otorrinolaringol Cabeza Cuello Surg 2001; 127:432—6
- Marchall F. Extirpación de cálculos o estenosis en conductos salivales que no se pueden extirpar por endoscopia sialendoscópica. En: Myers ES, Ferris RL, eds. Trastornos de las Glándulas Salivales. Heidelburg, Alemania: Springer; 2007:149 —58
- Walvekar RR, Razfar A, Carrau RL, Schaitkin B. Sialendoscopia y complicaciones asociadas: una experiencia preliminar. Laringoscopio 2008; 118:776—9
- Witt R. Iro H, Koch M, McGurk M, Nahlieil O, Zenk J. Revisión contemporánea: Opciones mínimamente invasivas para cálculos salivales. Laringoscopio 2012; 122:1306-11
Autores
Robert L Witt MD, FACS
Profesor de Otorrinolaringología-Cirugía de Cabeza y Cuello
Thomas, Jefferson University
Philadelphia, PA, USA
RobertLWitt@gmail.com
Oskar Edkins MBChB, MMed, FCORL
Otorrinolaringólogo
División de Otorrinolaringología
Universidad de Ciudad del
Cabo Town, Sudáfrica
o.edkins@uct.ac.za
Editor
Johan Fagan MBChB, FCS (ORL), MMed
Profesor y Presidente
División de Otorrinolaringología
Universidad de Ciudad del
Cabo Town, Sudáfrica
johannes.fagan@uct.ac.za

El Atlas de Acceso Abierto de Otorrinolaringología, Cirugía Operativa de Cabeza y Cuello por Johan Fagan (Editor) johannes.fagan@uct.ac.za está bajo una Licencia Creative Commons Atribución - No Comercial 3.0 Unported



