1.34: Resección de Cáncer de Piso de Boca
- Page ID
- 125619
\( \newcommand{\vecs}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vecd}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash {#1}}} \)
\( \newcommand{\id}{\mathrm{id}}\) \( \newcommand{\Span}{\mathrm{span}}\)
( \newcommand{\kernel}{\mathrm{null}\,}\) \( \newcommand{\range}{\mathrm{range}\,}\)
\( \newcommand{\RealPart}{\mathrm{Re}}\) \( \newcommand{\ImaginaryPart}{\mathrm{Im}}\)
\( \newcommand{\Argument}{\mathrm{Arg}}\) \( \newcommand{\norm}[1]{\| #1 \|}\)
\( \newcommand{\inner}[2]{\langle #1, #2 \rangle}\)
\( \newcommand{\Span}{\mathrm{span}}\)
\( \newcommand{\id}{\mathrm{id}}\)
\( \newcommand{\Span}{\mathrm{span}}\)
\( \newcommand{\kernel}{\mathrm{null}\,}\)
\( \newcommand{\range}{\mathrm{range}\,}\)
\( \newcommand{\RealPart}{\mathrm{Re}}\)
\( \newcommand{\ImaginaryPart}{\mathrm{Im}}\)
\( \newcommand{\Argument}{\mathrm{Arg}}\)
\( \newcommand{\norm}[1]{\| #1 \|}\)
\( \newcommand{\inner}[2]{\langle #1, #2 \rangle}\)
\( \newcommand{\Span}{\mathrm{span}}\) \( \newcommand{\AA}{\unicode[.8,0]{x212B}}\)
\( \newcommand{\vectorA}[1]{\vec{#1}} % arrow\)
\( \newcommand{\vectorAt}[1]{\vec{\text{#1}}} % arrow\)
\( \newcommand{\vectorB}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vectorC}[1]{\textbf{#1}} \)
\( \newcommand{\vectorD}[1]{\overrightarrow{#1}} \)
\( \newcommand{\vectorDt}[1]{\overrightarrow{\text{#1}}} \)
\( \newcommand{\vectE}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash{\mathbf {#1}}}} \)
\( \newcommand{\vecs}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vecd}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash {#1}}} \)
ATLAS DE ACCESO ABIERTO DE Otorrinolaringología, Cirugía Operatoria de Cabeza y Cuello
RESECCIÓN DE CÁNCER DE PISO DE BOCA
Johan Fagan, Gerrit Viljoen
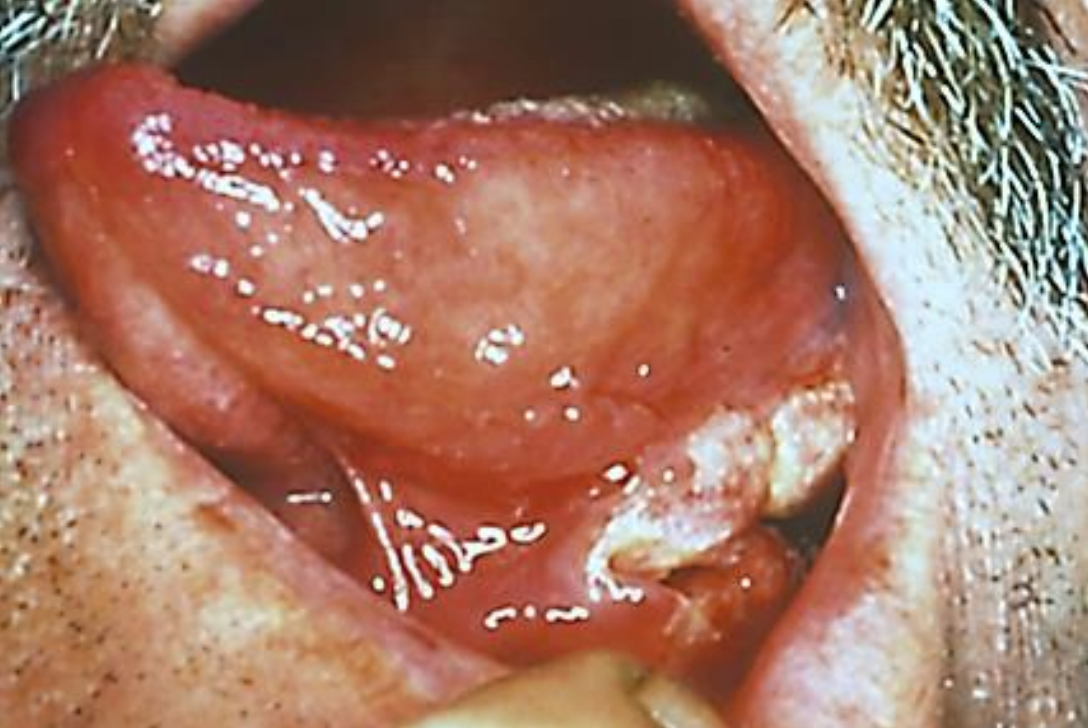
Figura 1: Cáncer de FOM lateral

Figura 2: Cáncer de FOM anterior
Los cánceres del piso de la boca (FOM) generalmente se tratan con resección quirúrgica primaria (Figuras 1 y 2). La irradiación adyuvante está indicada para tumores avanzados, tumores con invasión perineural (PNI) o márgenes inciertos/cercanos.

Figura 3: Deformidad de Andy Gump
La resección de cánceres de la FOM sin tomar conocimiento de la función oral puede paralizar gravemente al paciente en términos de habla, masticación, transporte oral y deglución. Resecar el arco anterior de la mandíbula más allá de la línea media sin reconstruir el hueso con pérdida de las fijaciones anteriores de los músculos suprahioides (digástrico, geniohioides, milohioides, genioglosso) conduce a una deformidad de Andy Gump con pérdida de competencia oral, babeo y un desenlace cosmético muy pobre ( Figura 3).
Anatomía quirúrgica
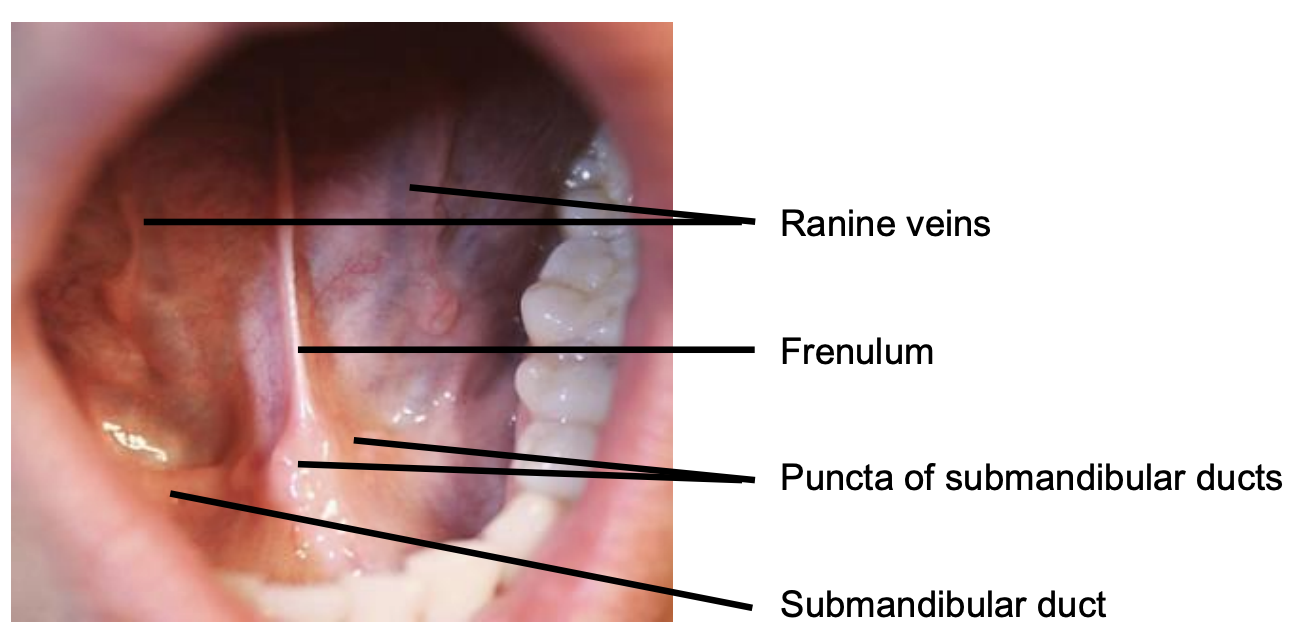
Figura 4: FOM anterior
El FOM es un área en forma de herradura que está confinada periféricamente por el aspecto interno (superficie lingual) de la mandíbula. Se extiende posteriormente hasta donde el pilar amigdalino anterior se encuentra con el surco amigdalingual, y se funde medialmente con la superficie inferior de la lengua oral. Tiene una cubierta de delicada mucosa oral a través de la cual son visibles las venas sublinguales/raninas de paredes delgadas. El frenillo es un pliegue mucoso que se extiende a lo largo de la línea media entre las aberturas de los conductos submandibulares (Figura 4).

Figura 5: Vista superior de FOM y glándula submandibular y conducto, nervio lingual y músculos milohioides y geniohioides
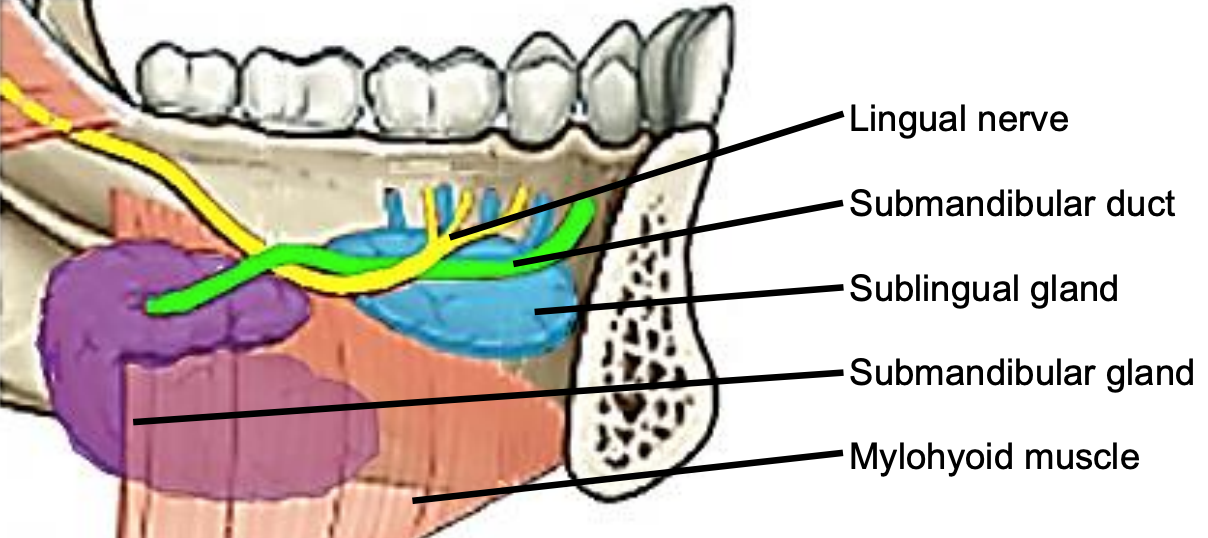
Figura 6: Vista intraoral de glándula sublingual izquierda con conductos de Rivinus, glándula submandibular y conducto, nervio lingual y músculos milohioides
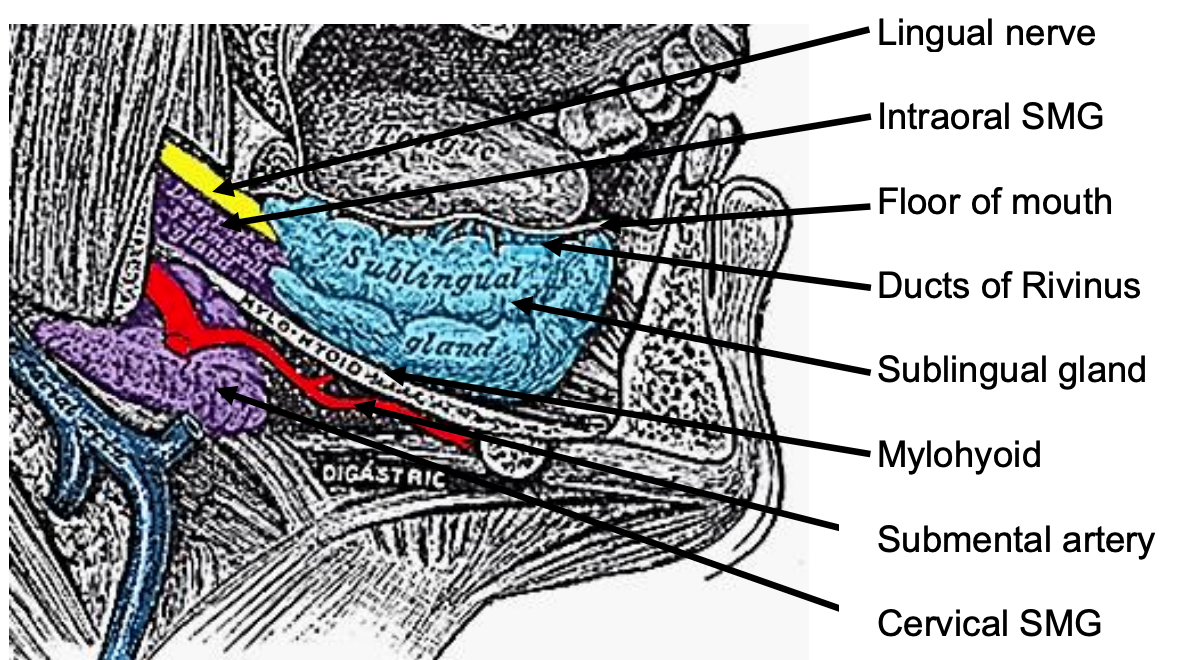
Figura 7: Vista sagital del piso de la boca
El músculo milohoideo forma el diafragma de la boca y separa el FOM de los triángulos submentales y submandibulares del cuello (Figuras 5, 6, 7).

Figura 8: XiIN acompañado de venas raninas
Las siguientes estructuras se localizan entre la mucosa y el músculo milohioideo: músculos geniohioides pareados en la línea media (Figura 5); glándulas salivales sublinguales (Figuras 5-7), conductos submandibulares ( Figuras 5, 6), componente oral de glándulas salivales submandibulares (Figuras 5-7), músculo genioglosso (Figura 8), y el lingual (Figuras 5-7) e hipogloso nervios (Figura 8).
Las glándulas salivales sublinguales pareadas se localizan debajo de la mucosa del piso anterior de la boca, anterior a los conductos submandibulares y por encima de los músculos milohioides y geniohioides (Figuras 5, 6, 7). Las glándulas drenan a través de 8-20 conductos excretores de Rivinus hacia el conducto submandibular y también directamente a la boca sobre una cresta elevada de membrana mucosa llamada plica fimbriata que está formada por la glándula y se localiza a ambos lados del frenillo de la lengua (Figuras 6, 7).
El conducto submandibular se localiza inmediatamente profundo a la mucosa del FOM anterior y lateral y se abre hacia la cavidad oral a ambos lados del frenillo (Figuras 4, 5, 6).
El nervio lingual proporciona sensación al piso de la boca. Cruza profundamente hasta el conducto submandibular en el piso lateral de la boca (Figuras 5, 6, 7). En el FOM anterior se localiza posterior al conducto (Figura 5).
Las venas raninas son visibles en la superficie ventral de la lengua, y acompañan al nervio hipogloso (Figuras 4, 8).

Figura 9: Arteria lingual
El suministro arterial a la lengua y FOM se deriva de la arteria lingual y sus ramas (arteria ranina, dorsalis linguae y arterias sublinguales) (Figuras 8, 9); y los milohioides y ramas submentales de la arteria facial.
La arteria lingual surge de la arteria carótida externa entre las arterias tiroidea superior y facial y discurre oblicuamente hacia adelante y medial hasta el córneo mayor del hioides (Figuras 8, 9).
Luego se enrolla hacia abajo y anteriormente y cruza medial a XiIn y el músculo estilohioideo. Luego discurre directamente anteriormente por debajo del hyoglossus y finalmente asciende como la arteria ranina (linguae profunda) submucosalmente en la superficie inferior de la lengua hasta su punta; yace a ambos lados del genioglossus y va acompañada por el nervio lingual. Dos o tres pequeñas arterias linguales dorsales surgen debajo del hiogloso y ascienden a la parte posterior del dorso de la lengua y suministran la membrana mucosa del FOM posterior y la orofaringe. La arteria sublingual surge de la arteria lingual en el borde anterior del hiogloso y discurre hacia delante entre el genioglosso y el milohioideo y abastece la glándula salival sublingual y la membrana mucosa del FOM y la encía (Figuras 8, 9). Una rama de la arteria sublingual perfora el músculo milohioideo y anastomosis con la rama submental de la arteria facial.
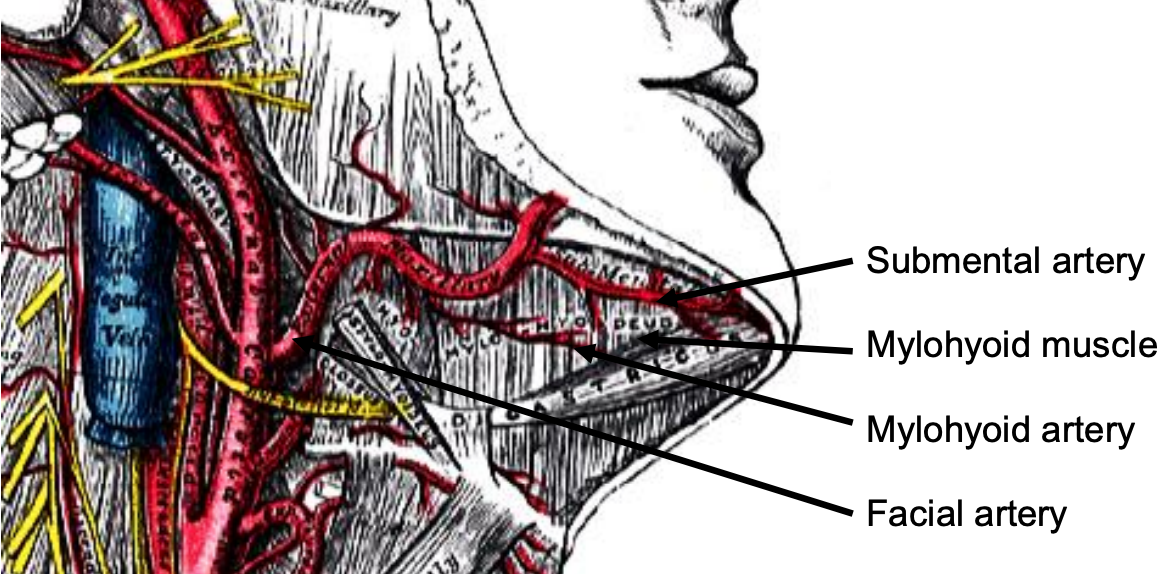
Figura 10: La arteria facial emerge de detrás del vientre posterior del digástrico (extirpado), y da lugar a algunas ramas incluyendo la arteria submental

Figura 11: La arteria milohioidea es una rama de la arteria alveolar inferior
La rama submental de la arteria facial discurre a lo largo del margen inferior interno de la mandíbula (Figura 10). La arteria y vena milohioides se encuentran cuando el cirujano eleva la glándula submandibular desde la superficie lateral del milohioideo (Figuras 10 y 11). Se ramifica desde la arteria alveolar inferior justo antes de entrar en el foramen mandibular, cruza el milohioides y desaparece anteriormente detrás del digástrico. Tiene conexiones con la arteria submental, y a través de un defecto en el mylohioideo con la arteria sublingual en el piso de la boca.

Figura 12a: Adjuntos de músculos milohioides, geniohioides, genioglossos y digástricos a la cara interna de la mandíbula

Figura 12b: Adjuntos de los músculos a la cara externa de la mandíbula y ubicación del foramen mental
La mandíbula forma el borde periférico del FOM y puede estar involucrada por tumores FOM o puede tener que dividirse (mandibulotomía) o resecarse (alveolectomía/mandibulectomía marginal/mandibulectomía segmentaria/hemimandibulectomía). Los rasgos quirúrgicos importantes son la posición de los foraminos mentales a través de los cuales salen los nervios mentales para inervar el labio inferior, la línea milohioidea a la que se une el músculo milohioideo, y al planear una mandibulectomía marginal, la altura del cuerpo de la mandíbula y la profundidad de las raíces dentales ( Figuras 12a, b).

Figura 13: Posición del foramen mental en una mandíbula reabsorbida
El foramen mental y el nervio alveolar inferior pueden estar muy cerca de la superficie superior de una mandíbula reabsorbida como se observa en pacientes mayores desdentados (Figura 13). Una mandibulectomía marginal también puede no ser posible en dicha mandíbula reabsorbida debido a la falta de hueso residual.
Objetivos Quirúrgicos
- Márgenes claros de resección
- Evitar fístulas orocervicales postoperatorias
- Optimizar la estética y la función
- Mantener la longitud y movilidad de la lengua
- Evitar la acumulación de secreciones y alimentos en el FOM reconstruido
- Evitar la obstrucción de los conductos submandibulares
- Evitar lesiones en los nervios linguales e hipoglosos
- Mantener la continuidad y la fuerza mandibular
- Restauración de la dentición
El autor aboga por la disección electiva de cuello (END) niveles I-IV para carcinomas de células escamosas de >4 mm de espesor y/o >T2. Una regla empírica útil es que un tumor palpable es probable que tenga un grosor tumoral que amerite END. Los tumores del FOM anterior que se acercan a la línea media requieren END bilateral.
El resto de este capítulo se centrará en el tratamiento quirúrgico del tumor primario.
Evaluación preoperatoria
- ¿Hay primarias sincrónicas, o metástasis cervicales o distantes?
- ¿El tumor es resecable? Aparte de los tumores que se extienden posteriormente para involucrar la vaina carotídea, muy pocos tumores FOM son irresecables. La consideración clave es la morbilidad quirúrgica; esto a su vez depende del rango y confiabilidad de la cirugía reconstructiva disponible, por ejemplo, la resección de la mandíbula más allá de la línea media solo se puede hacer si es posible reconstruir el hueso con un colgajo libre de peroné para evitar una deformidad de Andy Gump ( Figura 3).
- ¿Existe evidencia clínica de invasión perineural (PNI)? Examinar al paciente en busca de déficits neurológicos de los nervios hipogloso, mental, alveolar inferior y lingual. Se puede observar ensanchamiento del canal alveolar en la ortopantomografía mandibular (Panorex). La resonancia magnética puede demostrar PNI. Si hay evidencia de PNI, entonces el nervio afectado debe ser disecado proximalmente hasta obtener un margen tumoral claro en la sección congelada. En el caso del nervio alveolar inferior, esto requeriría una hemi- o mandibulectomía segmentaria que abarque todo el canal alveolar inferior.
- ¿Estado de la dentición? Los dientes cariados pueden causar osteoradionecrosis. Los dientes cariados vistos en Panorex pueden ser removidos en el momento de la cirugía
- Mandíbula: Los cánceres FOM que involucran mandíbula requieren márgenes oncológicos adecuados, pueden requerir reconstrucción de colgajo óseo y tienen altas tasas de recurrencia local. El tumor puede involucrar periostio, invadir solo la corteza interna o involucrar hueso medular. Los tumores que involucran solo la mucosa alveolar lingual adyacente a la mandíbula, pero que no invaden el hueso, o la erosión de la corteza solamente, requieren solo una mandibulectomía marginal, mientras que la invasión franca de la mandíbula y la afectación de la médula requieren resección segmentaria.
Los factores de riesgo para la invasión tumoral de la mandíbula incluyen el tamaño, el sitio y la profundidad de invasión de los tejidos blandos; los tumores más grandes y profundos tienen más probabilidades de extenderse y eventualmente invadir la mandíbula. El patrón de diseminación dentro del hueso está relacionado con la extensión tumoral, más que con factores anatómicos que proporcionan vías potenciales y barreras para la diseminación del tumor 1. Los tumores ingresan a la mandíbula en los puntos del pilar (a menudo la unión de la mucosa unida y reflejada tanto en las mandíbulas dentadas como desdentadas) en lugar de preferencialmente a través de la superficie oclusal, la foramina neural o las membranas periodontales. La presencia o ausencia de dientes no influye en los patrones de invasión, y el aumento de la altura del hueso alveolar en las mandíbulas dentadas no retrasa los patrones invasivos de afectación ósea.
Hay dos patrones de invasión tumoral de la mandíbula; 1 con un patrón invasivo, dedos e islas de tumor avanzan independientemente hacia los espacios esponjosos con poca actividad osteoclástica y sin tejido conectivo intermedio; con un patrón erosivo , el tumor avanza sobre un frente amplio con una capa de tejido conectivo y osteoclastos activos que separan el tumor del hueso. Un patrón erosivo puede progresar a un patrón invasivo, dependiendo de la extensión y profundidad de la invasión. Un patrón invasivo se asocia con una tasa de recurrencia local significativamente mayor y una menor supervivencia específica de la enfermedad a 5 años 2.
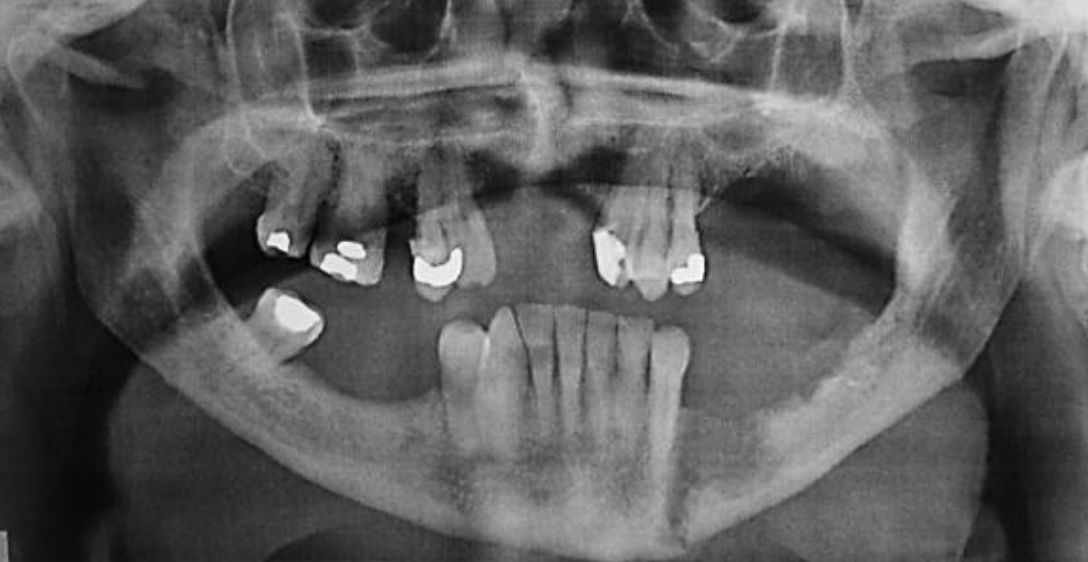
Figura 14: Vista Panorex de erosión y fractura patológica

Figura 15: Erosión cortical visible en TC
La radiografía panorámica (Panorex) es económica y ofrece una excelente vista del cuerpo, rama y canal alveolar inferior (Figura 14). Tiene 80-92% de sensibilidad y 72-88% de especificidad por invasión de mandíbula. 3,4 La columna vertebral suprayacente puede oscurecer la región sinfisaria y puede ser difícil diferenciar entre la enfermedad periodontal y la erosión tumoral. Las tomografías computarizadas (Figura 15) tienden a subestimar la presencia y extensión de la invasión. La resonancia magnética y la TC de emisión de fotón único (SPECT) son mucho más sensibles, pero tienden a sobreestimar el grado de afectación ósea. 5


Figura 16a, b: La extracción periostica revela hueso normal e idoneidad para la mandibulectomía marginal
En ausencia de tomografía computarizada, un cirujano puede optar por realizar la extracción periostica del tumor del hueso al momento de la resección para inspeccionar el hueso en busca de evidencia de infiltración tumoral y decidir cómo proceder. La extracción periostica se realiza fácilmente usando un elevador perióstico y es el método más preciso para determinar la erosión ósea. 6 Tiene una sensibilidad de 96% y especificidad de 65%. 3 (Figuras 16a, b).
Las indicaciones para la resección ósea incluyen hallazgos clínicos o radiográficos preoperatorios que sugieren afectación mandibular; o si el tumor es adherente a la mandíbula y la invasión radiográfica está ausente, se puede realizar una extracción periostica intraoperatoria para evidencia de invasión ósea como la extensión del invasión dictará si se indica una resección marginal o segmentaria.
La mandibulectomía marginal está indicada en cánceres invasivos, adherentes o que invaden superficialmente la corteza mandibular; carcinoma gingival con invasión ósea superficial a nivel del alvéolo dental; y para invasión cortical, pero solo si >1 cm de altura del contorno inferior del restante se retiene la mandíbula. Por lo tanto, es importante determinar la altura vertical de la mandíbula clínicamente o por Panorex para predecir si se requeriría un colgajo compuesto óseo libre para reforzar la mandíbula restante.
La mandibulectomía segmentaria está indicada para invasión medular; radioterapia previa; para mantener el margen de seguridad oncológica del tejido blando en tumores más profundamente invasores; y si el hueso inadecuado permanecería si se realiza una mandibulectomía marginal.
Se requieren márgenes de resección de al menos 1-2 cm de hueso no involucrado medidos a partir del tumor macroscópico o sospecha de afectación ósea. Esto puede requerir la extracción de 1 diente a cada lado del tumor en pacientes dentados. Algunos cirujanos incluyen todo el segmento portador de nervios cuando se presenta invasión de médula ósea.
6. ¿Qué tipo de reconstrucción se requiere?
7. ¿Se requiere una traqueotomía? Los pacientes con tumores pequeños del FOM anterior pueden no requerir traqueostomía temporal. Sin embargo, siempre que se pierda el soporte laríngeo de los músculos milohioides, geniohioides y genioglossos, y especialmente cuando se usa un colgajo para reconstruir un defecto FOM, el paciente está en riesgo de obstrucción de la vía aérea y debe tener una traqueostomía temporal insertada.

Figura 17: Conducto submandibular translocado al piso lateral derecho de la boca y suturado a mucosa con una sutura vicryl
8. Glándulas salivales submandibulares: Un tumor de la FOM puede invadir el conducto submandibular y causar una glándula salival submandibular dura y fibrótica que puede confundirse con metástasis ganglionar. En un tumor FOM anterior T1 pequeño que involucra el conducto en el que no se planea un END, el conducto restante puede tener que ser translocado para preservar el flujo salival. Esto se hace simplemente haciendo un túnel sobre el conducto con un hemostato justo debajo de la mucosa del FOM lateral. El extremo del conducto transectado se agarra con el hemostato y se pasa posteriormente a lo largo del túnel y se entrega a través de una incisión de arma blanca. Se asegura a la mucosa con una sutura absorbible (Figura 17).
Anestesia
A la intubación nasal le sigue la traqueostomía. Los antibióticos perioperatorios se administran durante 24 horas.
Acceso quirúrgico
Figura 18: El bloque de mordida dental se interpone entre los dientes laterales para mantener la boca abierta
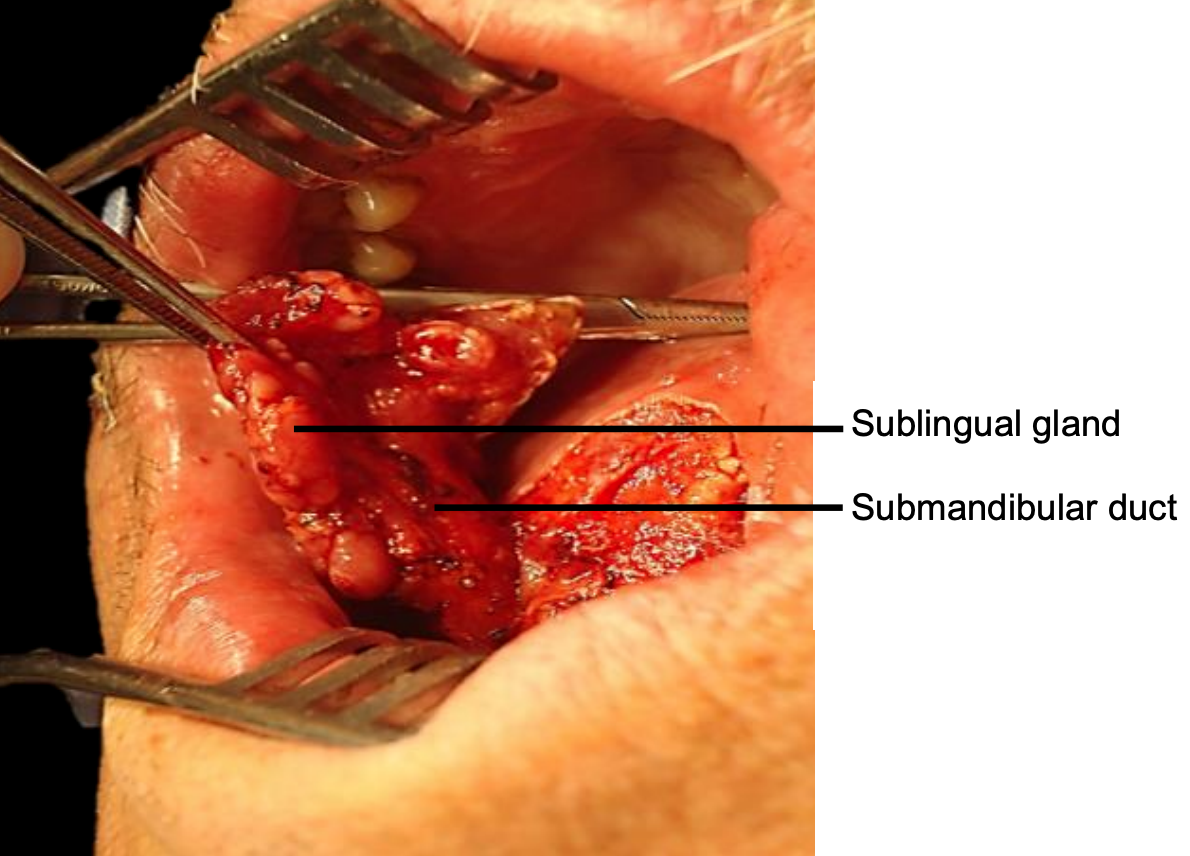
Figura 19: Retractor autorretenedor en su lugar; glándula salival sublingual y conducto submandibular
Transoral: Los tumores más pequeños (T1-T2) generalmente se extirpan fácilmente a través de la boca abierta en un paciente desdentado. La boca se mantiene ampliamente abierta ya sea con un bock de mordida dental (Figura 18) o con un retractor autosuficiente cuidando de proteger los dientes (Figura 19).
Sin embargo, resecar un tumor FOM anterior puede ser bastante desafiante en un paciente con un conjunto completo de dientes inferiores ya que los dientes pueden obstruir el acceso al FOM anterior.

Figura 20: Este defecto de mandibulectomía marginal se cubrió al avanzar la mucosa gingivolabial sobre el hueso y suturarlo al borde del defecto FOM
En tales casos puede ser necesario extraer los dientes inferiores y se puede requerir una mandibulectomía marginal (Figura 20) o una mandibulotomía para el acceso. Cuando un tumor FOM colinda con la mandíbula anterior, hacer una mandibulectomía marginal en continuidad con la resección tumoral facilita enormemente la resección al liberar el tumor.

Figura 21: Incisión de labio en la línea media y preplaqueado de mandíbula antes de realizar mandibulectomía segmentaria y resecar el tumor
División de labios en la línea media: El labio se divide en la línea media después de marcar/marcar el borde bermellón para garantizar una reparación precisa. Los tejidos blandos son despojados de la parte frontal de la mandíbula (Figura 21).
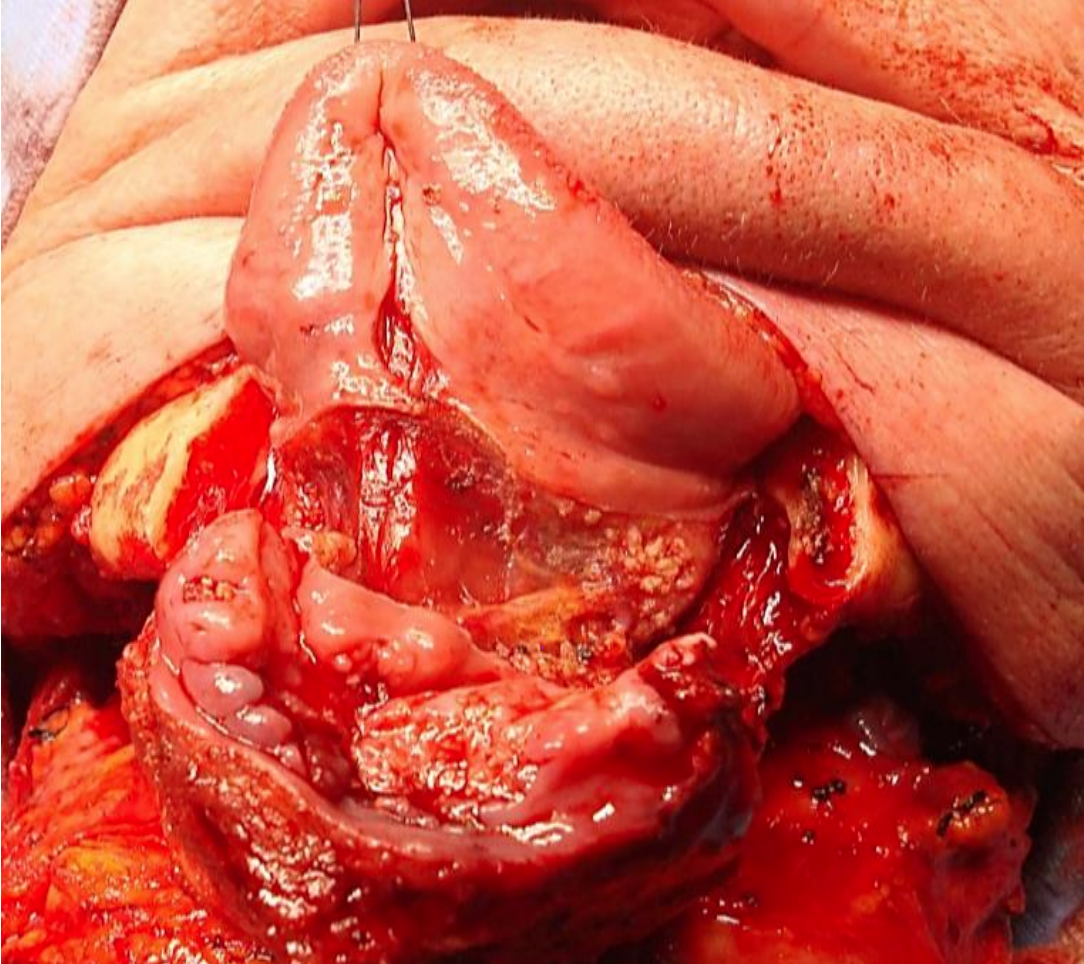
Figura 22: Abordaje de visera con mandibulectomía segmentaria anterior para cáncer de FOM anterior y encía
Colgajo de visera: Esto se logra cortando a lo largo de los surcos gingivolabiales y gingivobucales a aproximadamente 1 cm del hueso para permitir la colocación de suturas al cerrar la herida, y luego separar los tejidos blandos de la cara externa de la mandíbula. Tenga cuidado de no transeccionar los nervios mentales si se pueden salvar. Luego se retrae el colgajo cutáneo superiormente para exponer la mandíbula (Figura 22).
Pull-through: Esto se puede emplear cuando el tumor se detiene a cierta distancia del aspecto interno de la mandíbula. Después de las disecciones bilaterales de cuello de los Niveles 1a y 1b, las uniones mandibulares de los vientres anteriores de digástricos, milohioides, geniohioides y genioglossus se dividen con electrocauterización trabajando desde la parte inferior (Figura 12a). La mucosa del FOM anterior se divide luego a 1 cm de la cara interna de la mandíbula (para facilitar su posterior reparación). Esto permite al cirujano entregar el FOM anterior y la lengua anterior en el cuello y luego proceder con la resección.
Resección Tumoral
Primero completa los Niveles 1a y b de la (s) disección (s) del cuello antes de proceder a la resección. Esto permite al cirujano cortar los músculos del FOM y la lengua conociendo la ubicación del XIin, nervio lingual y arteria lingual.
Mandibulectomía: Si se planea una mandibulectomía marginal o segmentaria, entonces debe hacerse antes de resecar el tumor FOM ya que mejora la exposición quirúrgica. Si se va a realizar una mandibulectomía segmentaria, entonces se preplatea la mandíbula con una placa de reconstrucción para asegurar la alineación de los dientes y un buen contorno óseo (Figura 20). La mandibulectomía marginal se realiza con pequeños osteotomos afilados para evitar la fractura inadvertida de la mandíbula, o con una sierra oscilante o reciprocante motorizada. Con la mandibulectomía marginal el corte se realiza oblicuamente para preservar la altura de la corteza externa para la fuerza mandibular, pero para extirpar la corteza interna que colinda con el tumor. Con la mandibulectomía segmentaria el hueso se corta al menos a 2 cm del tumor visible (Figura 22).
Tumor: Una vez completada la mandibulectomía, mantener el hueso adherido al espécimen tumoral y dividir la mucosa gingival en el interior de los cortes óseos; esto liberará el tumor del hueso y facilitará la entrega del tumor al campo quirúrgico. Identificar y preservar el (los) conducto (s) submandibular (s) y el nervio (s) lingual e hipogloso (s) si es posible. La glándula sublingual se puede encontrar en resecciones de cáncer FOM anterior (Figura 19).
Use diatermia para resecar el tumor con márgenes de al menos 1 cm. Cauterizar los vasos raninos durante la resección. Las ramas más grandes de la arteria lingual se ligan a medida que se encuentran. Obtener confirmación de sección congelada de márgenes tumorales claros si están disponibles.
Reparar
Después de la resección, el cirujano evalúa cuidadosamente el defecto para determinar la mejor manera de restaurar la forma y la función, es decir, la integridad y el contorno mandibular, y la competencia oral, masticación, transporte oral, deglución y habla.
Punteros de reconstrucción
- La movilidad de la lengua es clave para la función oral
- Es imperativo que los cirujanos reconstructivos sigan a los pacientes a largo plazo para aprender cuál es la mejor manera de optimizar el diseño
- La longitud de la lengua es más importante que la anchura
- Nunca suturar el borde de la lengua a la encía; en tales casos mantener siempre la movilidad de la lengua con un colgajo
- Evite atar la punta de la lengua
- Es mejor dejar algunos defectos abiertos para sanar por intención secundaria de retener la movilidad
- Simplemente dar forma a un colgajo para que coincida con el tejido resecado puede restaurar la forma, pero puede tener malos resultados funcionales
- Un colgajo demasiado ancho en el FOM provocará la acumulación de saliva y afectará negativamente el transporte oral
- Se puede realizar una mandibulectomía marginal como parte del procedimiento reconstructivo para que el cirujano pueda suturar la mucosa gingivobucal o gingivolabial a la mucosa o colgajo FOM (Figura 20)
- Reducir el riesgo de fístula orocervical aproximando el milohioides al músculo digástrico en el cuello, y asegurando que el drenaje de succión no se coloque en la parte superior del cuello
Sin reparación: Las resecciones pequeñas y/o superficiales por encima del milohioides que no se comunican con la disección del cuello pueden dejarse abiertas para sanar como una herida de amigdalectomía. Resista la tentación de suturar tales defectos ya que puede alterar la forma de la lengua o fijar la lengua al FOM anterior.
Cierre primario: Evite atar o distorsionar la lengua. Observe el comentario sobre la mandibulectomía marginal anterior (Figura 20).

Figura 23: Injerto cicatrizado de piel dividida sobre defecto de mandibulectomía marginal 7
Injerto de piel dividida: Este puede usarse para cubrir un defecto que de otro modo podría dejarse abierto pero por preocupación por una comunicación pasante con el cuello, o sobre un defecto de mandibulectomía marginal (Figura 23). La piel se sutura a los márgenes del defecto con suturas absorbibles, cuyos extremos quedan de unos centímetros de largo. Se coloca un refuerzo de gasa antisepticimpregnada sobre el injerto de piel y se ata con las suturas largas. El soporte se retira después de aproximadamente 5 días.
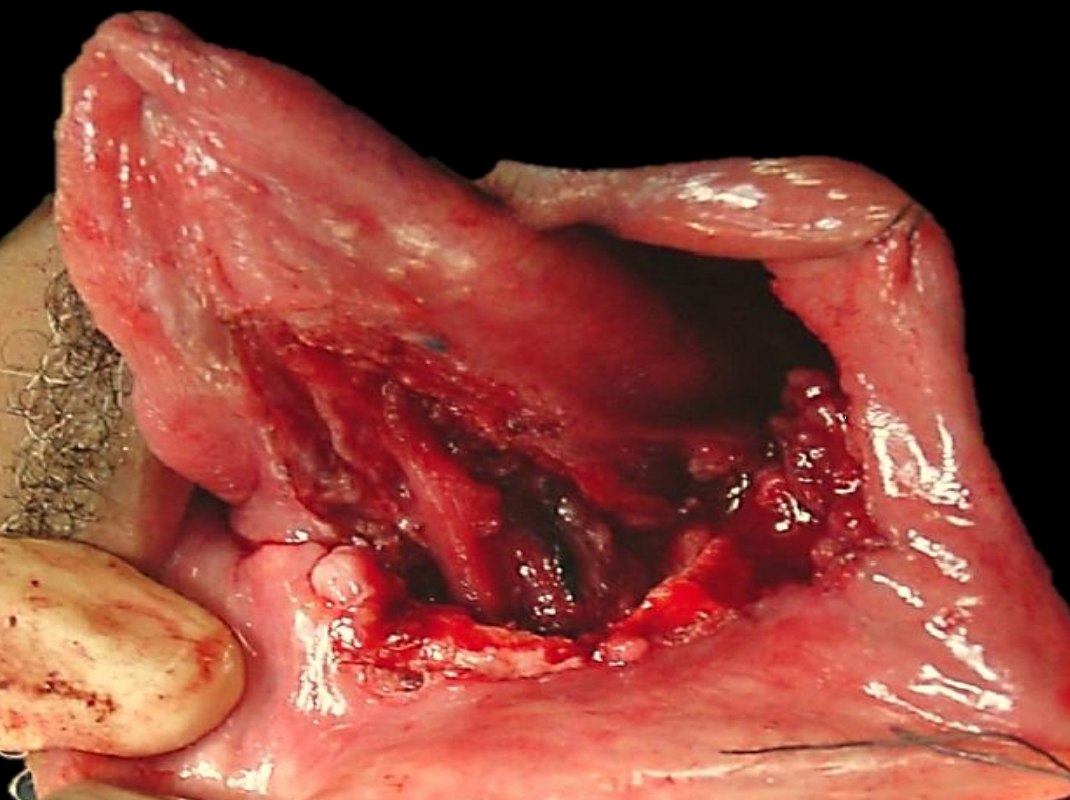
Figura 24a: Defecto FOM con mandibulectomía marginal

Figura 24b: Colgajo Buccinador basado en arteria facial

Figura 24c: Colgajo bucinador para resección FOM con mandibulectomía marginal
Colgajo miomucoso buccinador: (Figuras 24a-c) Este es un excelente colgajo tanto para defectos FOM anteriores como laterales ya que tiene las mismas cualidades físicas que los tejidos del FOM. Sin embargo, el pedículo cruza la mandíbula y, por lo tanto, es el más adecuado para pacientes desdentados, pacientes con falta de dientes o que se han sometido a una mandibulectomía marginal. (Ver capítulo: Colgajo miomucosal Buccinator)

Figura 25: Colgajo nasolabial en FOM lateral
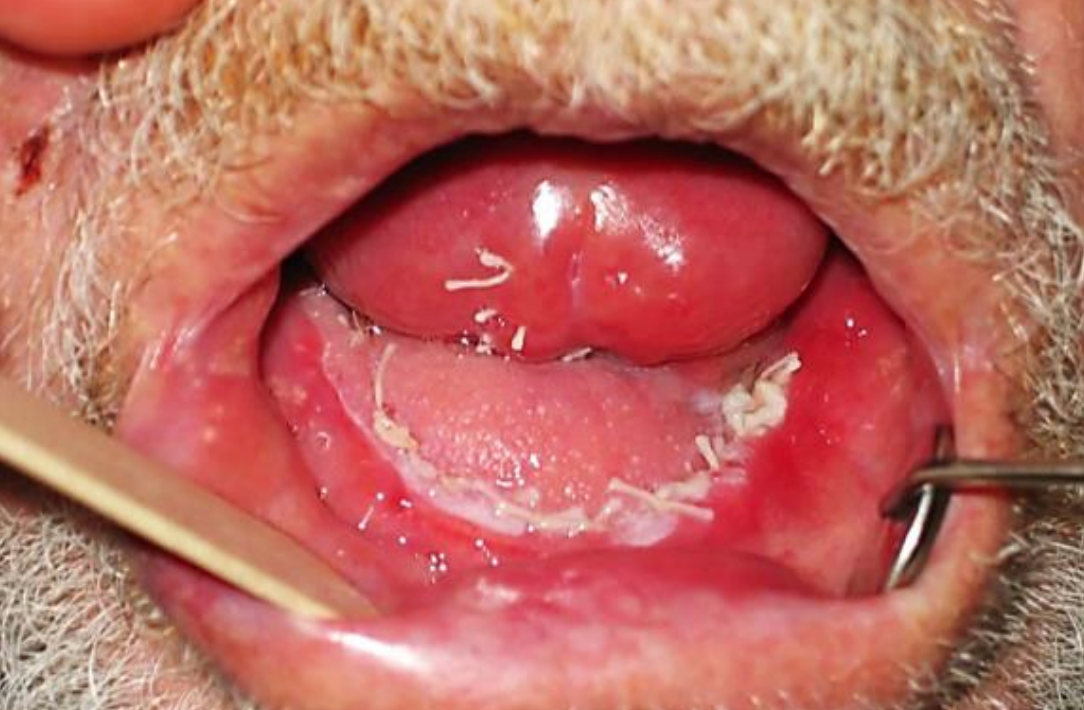
Figura 26: Reconstrucción con colgajo nasolabial del defecto FOM anterior
Colgajo nasolabial: El colgajo nasolabial se puede utilizar tanto para defectos FOM laterales como anteriores (Figuras 25, 26) (Ver capítulo: Colgajo nasolabial para reconstrucción de cavidad oral)
Colgajo de isla de arteria submental: Aunque esta es una opción, existen preocupaciones de despejar los niveles 1a y 1b del cuello (Ver capítulo: Colgajo de isla de arteria submental)
Colgajo supraclavicular: Este tiene excelentes propiedades para el piso de la boca, siendo delgado y flexible como un colgajo radial de antebrazo libre (Ver capítulo: Colgajo supraclavicular)
Colgajo pectoral mayor: Este colgajo solo se usa si no se dispone de otros colgajos listados. (Ver capítulo: Colgajo pectoral mayor)

Figura 27a: Mandibulectomía marginal
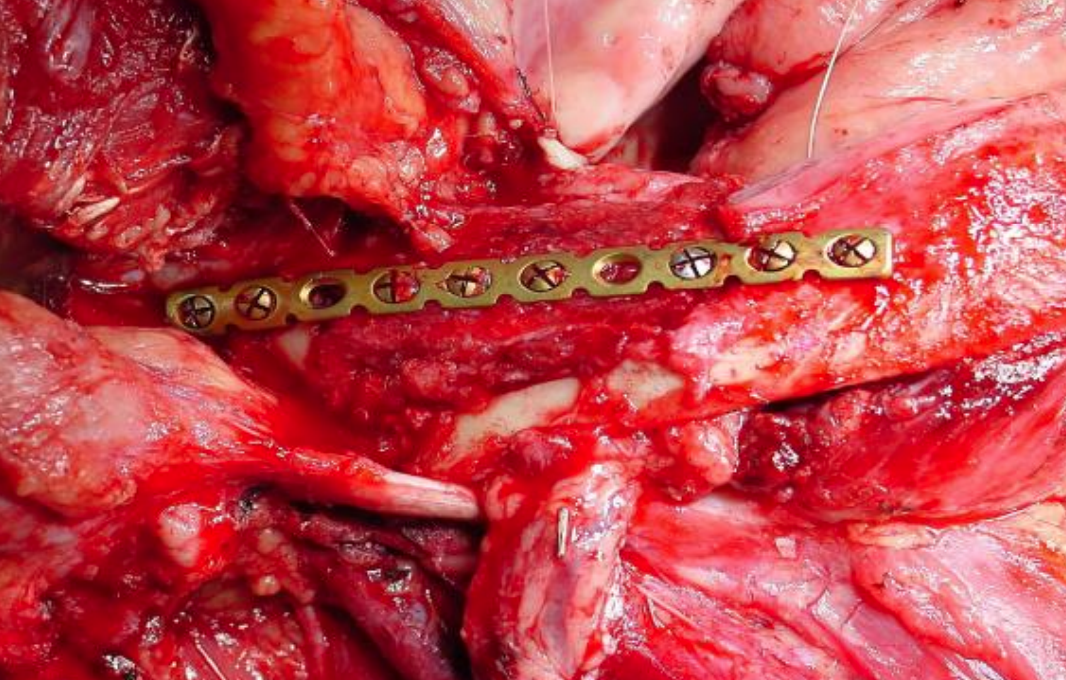
Figura 27b: Colgajo óseo radial onlay
Colgajo radial libre del antebrazo: Esta es una opción popular para la reparación de FOM, ya que el colgajo es delgado y flexible. Se puede utilizar un colgajo oseocutáneo como injerto onlay con defectos marginales de mandibulectomía (Figuras 27a, b) (Ver capítulo: Colgajo radial de antebrazo libre)
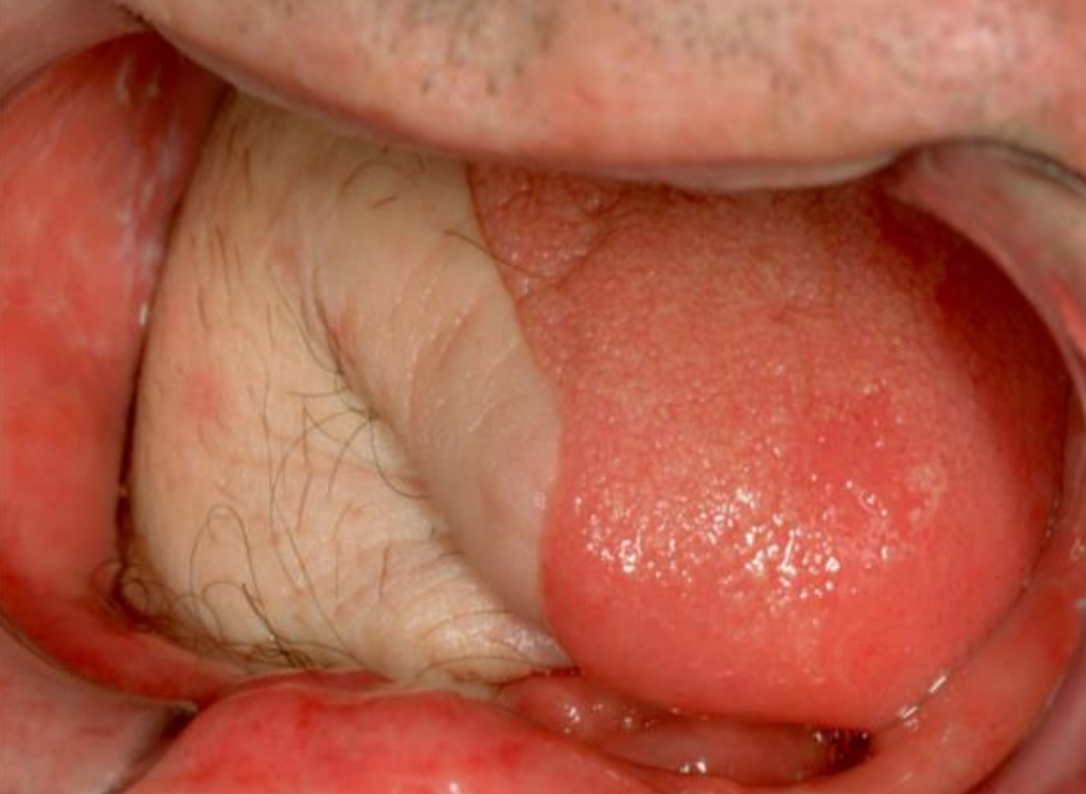
Figura 28: Colgajo anterolateral libre de muslo utilizado para FOM lateral y defecto de lengua
Colgajo anterolateral libre de muslo: (Figura 28) El músculo cosechado con el colgajo se puede adaptar de acuerdo al volumen del defecto a rellenar. Sin embargo, es menos flexible que el colgajo radial libre del antebrazo y solo es adecuado para la reconstrucción oral en pacientes con muslos delgados. (Ver capítulo: Colgajo libre de muslo anterolateral)
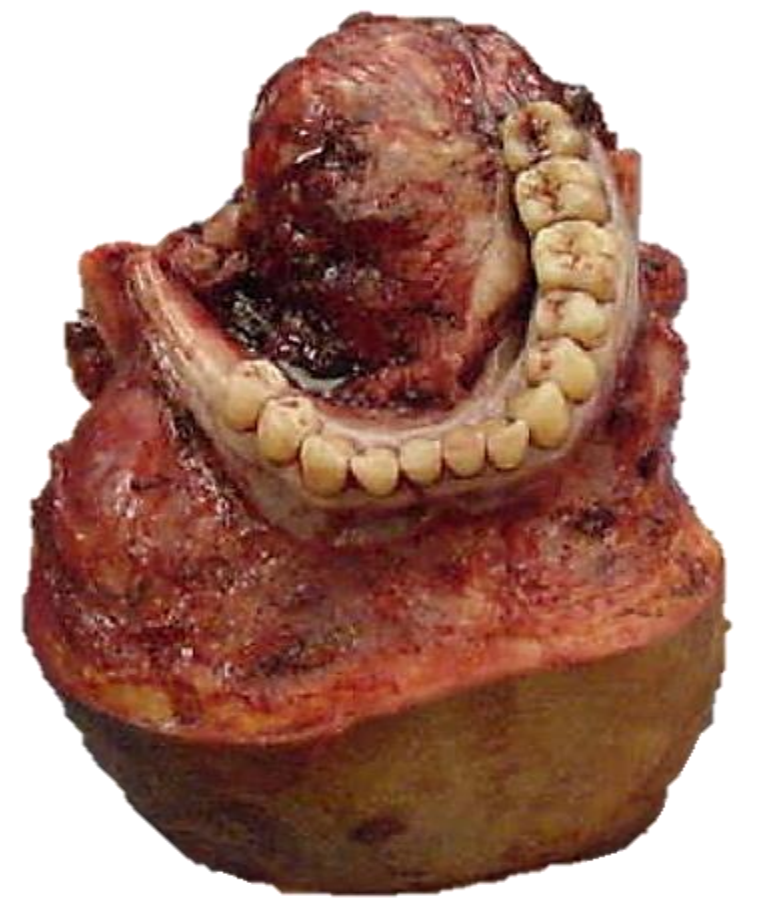
Figura 29a: Tumor resecado de glándula salival menor FOM
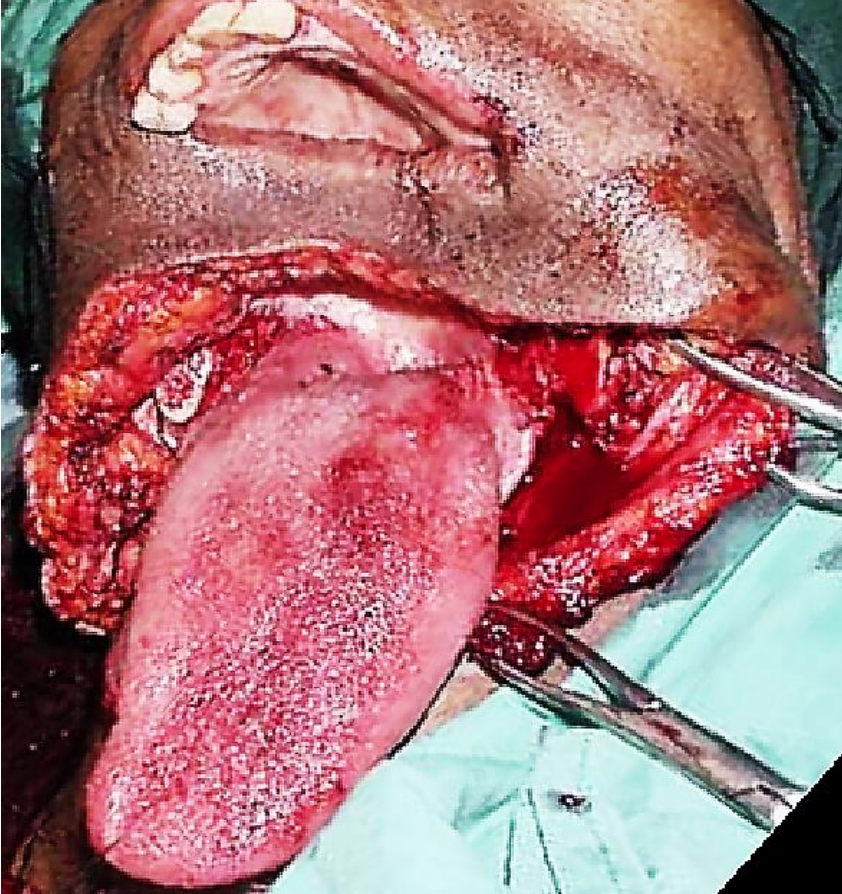
Figura 29b: Nota ausencia de cuerpo mandibular y FOM

Figura 29c: Mandibular reconstruida con colgajo peroné libre
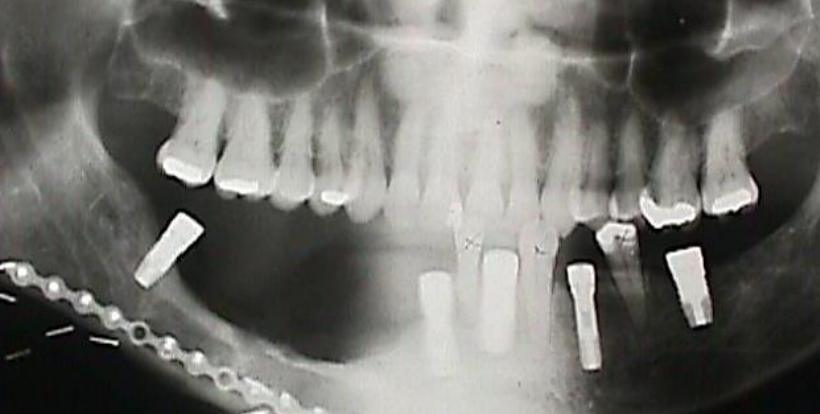
Figura 30a: Implantes dentales después de colgajo de peroné libre para mandibulectomía segmentaria
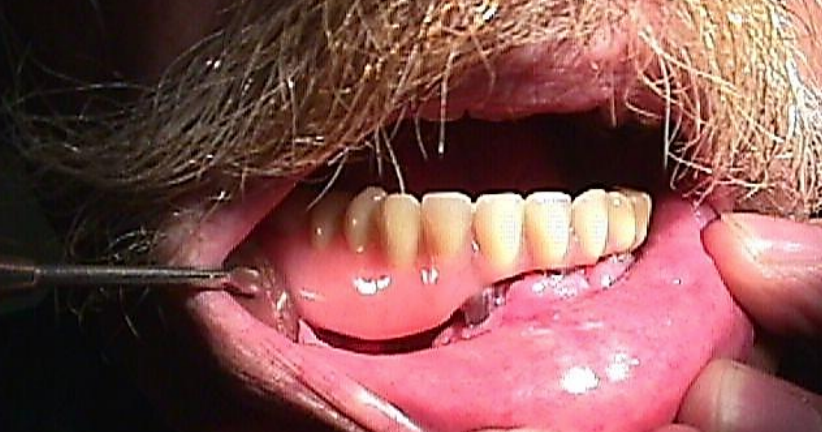
Figura 30b: La dentadura se desliza en su lugar sobre los implantes
Colgajo peroné libre: Este es el caballo de batalla de la reconstrucción mandibular después de la mandibulectomía segmentaria (Figuras 29 a-c). pero también se puede utilizar como colgajo onlay. También es adecuado para implantes dentales (Figuras 30a, b). (Ver capítulo: Colgajo peroné libre)
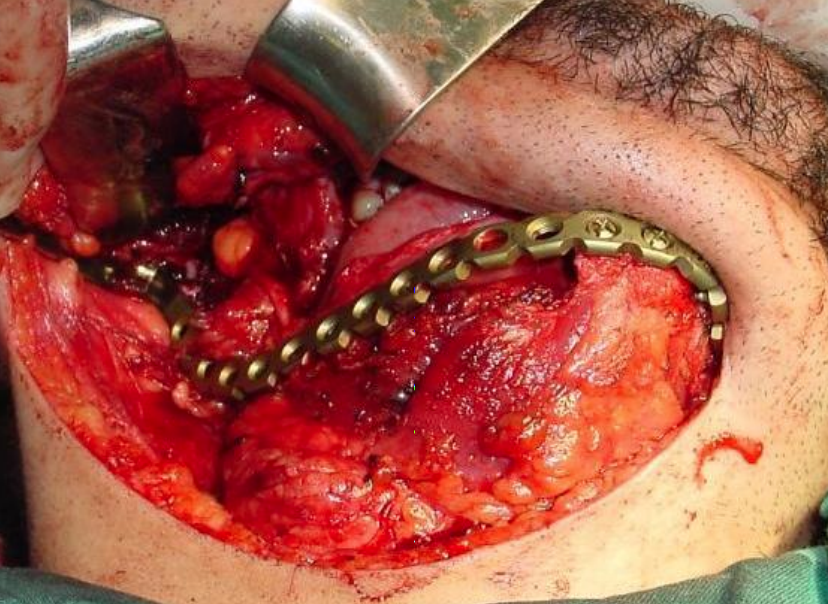
Figura 31: Placa de titanio
Placa de reconstrucción de titanio: Aunque puede ser utilizada para reemplazar la mandíbula, es propensa a la extrusión tanto hacia el interior de la boca como a través de la piel (Figura 31).
Comentarios finales
Resecar tumores de la FOM es un desafío particularmente en términos de optimización de la función oral. El equipo quirúrgico debe dominar una amplia gama de técnicas reconstructivas para asegurar los mejores resultados funcionales y estéticos.
Referencias
- Brown JS, Lowe D, Kalavrezos N, D'Souza J, Magennis P, Woolgar J. Patrones de invasión y vías de entrada tumoral en la mandíbula por carcinoma oral de células escamosas. Cuello de cabeza. 2002; 24 (4) :370-83
- Shaw RJ, Brown JS, Woolgar JA, Lowe D, Rogers SN, Vaughan ED. Influencia del patrón de invasión mandibular en la recurrencia y supervivencia en el carcinoma de células escamosas orales. Cabeza Cuello J Sci Spec Cabeza Cuello. 2004; 26 (10) :861-9
- Rao LP, Das SR, Mathews A, Naik BR, Chacko E, Pandey M. Invasión mandibular en carcinoma de células escamosas orales: investigación por examen clínico y ortopantomograma. Int J Oral Maxilofac Sur. 2004; 33 (5) :454-7
- Acton CHC, Layt C, Gwynne R, Cooke R, Seaton D. Modalidades de investigación de la invasión mandibular por carcinoma de células escamosas. Laringoscopio. 2000; 110 (12) :2050-5
- Marrón JS, Browne RM. Factores que influyen en los patrones de invasión de la mandíbula por carcinoma escamocelular oral. Int J Oral Maxilofac Sur. 1995; 24 (6) :417-26
- Genen EM, Rinaldo A, Jacobson A, et al. Manejo de la invasión mandibular: ¿Cuándo es apropiada una mandibulectomía marginal? Oncol oral. 2005; 41 (8) :776-82
- Deleyiannis F, Dunklebarger J, Lee E, Gastman B, Lai S, Ferris R, Myers EN, Johnson J. Reconstrucción del defecto de mandibulectomía marginal: una actualización. Am J Otorrinolaringol Cabeza Cuello Med Surg. 2007; 28 (6): 363-6
Guías de práctica clínica de AFHNS para cánceres orales en países en desarrollo y entornos de recursos limitados
https://developingworldheadandneckca...e-oral-cavity/
Autor
Gerrit Viljoen MBChB
Residente
División de Otorrinolaringología
Universidad de Ciudad del
Cabo Ciudad del Cabo, Sudáfrica
dr.gerrit.viljoen@gmail.com
Autor y Editor
Johan Fagan
MBChB, FCS (ORL), MMed
Profesor y Presidente
División de Otorrinolaringología
Universidad de Ciudad del
Cabo Ciudad del Cabo, Sudáfrica
johannes.fagan@uct.ac.za


