2.1: Técnicas de Anestesia Local y Regional para Cirugía Otológica de Oído
- Page ID
- 125115
\( \newcommand{\vecs}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vecd}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash {#1}}} \)
\( \newcommand{\id}{\mathrm{id}}\) \( \newcommand{\Span}{\mathrm{span}}\)
( \newcommand{\kernel}{\mathrm{null}\,}\) \( \newcommand{\range}{\mathrm{range}\,}\)
\( \newcommand{\RealPart}{\mathrm{Re}}\) \( \newcommand{\ImaginaryPart}{\mathrm{Im}}\)
\( \newcommand{\Argument}{\mathrm{Arg}}\) \( \newcommand{\norm}[1]{\| #1 \|}\)
\( \newcommand{\inner}[2]{\langle #1, #2 \rangle}\)
\( \newcommand{\Span}{\mathrm{span}}\)
\( \newcommand{\id}{\mathrm{id}}\)
\( \newcommand{\Span}{\mathrm{span}}\)
\( \newcommand{\kernel}{\mathrm{null}\,}\)
\( \newcommand{\range}{\mathrm{range}\,}\)
\( \newcommand{\RealPart}{\mathrm{Re}}\)
\( \newcommand{\ImaginaryPart}{\mathrm{Im}}\)
\( \newcommand{\Argument}{\mathrm{Arg}}\)
\( \newcommand{\norm}[1]{\| #1 \|}\)
\( \newcommand{\inner}[2]{\langle #1, #2 \rangle}\)
\( \newcommand{\Span}{\mathrm{span}}\) \( \newcommand{\AA}{\unicode[.8,0]{x212B}}\)
\( \newcommand{\vectorA}[1]{\vec{#1}} % arrow\)
\( \newcommand{\vectorAt}[1]{\vec{\text{#1}}} % arrow\)
\( \newcommand{\vectorB}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vectorC}[1]{\textbf{#1}} \)
\( \newcommand{\vectorD}[1]{\overrightarrow{#1}} \)
\( \newcommand{\vectorDt}[1]{\overrightarrow{\text{#1}}} \)
\( \newcommand{\vectE}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash{\mathbf {#1}}}} \)
\( \newcommand{\vecs}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vecd}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash {#1}}} \)
ATLAS DE ACCESO ABIERTO DE Otorrinolaringología, Cirugía Operatoria de Cabeza y Cuello
TÉCNICAS DE ANESTESIA LOCAL Y REGIONAL PARA CIRUGÍA OTOLÓGICA (DE OÍDO)
Alejandro Bien, Richard Wagner, Eric Wilkinson
La logística de realizar cirugía otológica (de oído) en países en desarrollo y en entornos humanitarios es un desafío. Implementar el uso de anestesia local para realizar cirugía de oído medio y mastoides en tales situaciones tiene muchas ventajas.
Este artículo esbozará los fundamentos de la anestesia local en cirugía otológica, así como educar al lector sobre los agentes anestésicos locales y la anatomía del oído que permite que la anestesia local sea un medio eficaz para realizar procedimientos otológicos.
Justificación de la anestesia local
Realizar procedimientos otológicos bajo anestesia local, a diferencia de la anestesia general, tiene muchas ventajas en un entorno humanitario. Dependiendo del entorno específico, el ímpetu principal para realizar un procedimiento bajo anestesia local puede ser la falta de apoyo anestésico entrenado. A falta de personal anestésico capacitado en forma de anestesiólogos o enfermeras anestesistas, la anestesia local es la opción más segura. Por lo tanto, la seguridad es una ventaja primaria.
Otra razón es el potencial de la falta de máquinas de anestesia adecuadas y/o funcionales y equipos de monitoreo. No sólo debe haber una máquina de anestesia en funcionamiento que pueda entregar agentes anestésicos inhalados y asumir funciones ventilatorias, sino que también debe haber otros equipos para asegurar la entrega adecuada y monitoreada de estas funciones. Esto incluye un oxímetro de pulso confiable, una máquina de ECG, un monitor de presión arterial y un monitor de CO 2 al final de la marea. Aunque no se utilizaran agentes inhalados y se lograra una anestesia adecuada solo con agentes inyectables, tal como propofol, la mayoría de estos dispositivos de monitoreo “auxiliares” seguirían siendo necesarios. Nuevamente, esto vuelve al tema de la seguridad.
Otra razón es la del tiempo de recuperación y rotación; la capacidad de realizar más casos en menor tiempo. El tiempo es esencial en el ámbito humanitario, más aún que en un entorno médico occidental. Una misión humanitaria puede estar limitada a un cierto número de días o incluso a horas de luz diurna. La capacidad de realizar incluso un caso adicional en un día determinado puede traducirse en el beneficio de muchos -dependiendo de la duración del alcance- más pacientes. No es necesario asignar tiempo para la reversión de la anestesia y las necesidades de monitoreo durante la recuperación son mínimas, limitadas principalmente a la observación. La mayoría, si no todas, de estas preocupaciones se eliminan con el uso de anestesia puramente local.
Anatomía Neurovascular del Oído
El oído es complejo en cuanto a su composición neurovascular, pero la comprensión de estos elementos es crucial en la aplicación exitosa de la anestesia local en cirugía otológica. Con eso en mente, cabe mencionar que el objetivo de la anestesia local (con agentes vasoconstrictores), especialmente en cirugía de oído, no es simplemente anestesia para que el paciente no sienta dolor, sino también hemostasia para que el cirujano no sienta dolor! Por esta razón, una discusión sobre la anatomía relevante para la práctica de la anestesia local en cirugía otológica debe incluir no sólo la inervación neural del oído sino también su suministro vascular.
Suministro vascular

Figura 1: Suministro arterial al oído externo
Como lo demuestra su sangrado enérgico si está lacerado y su capacidad de cicatrización después de una lesión, la aurícula tiene un robusto suministro de sangre. 2 El oído externo recibe su suministro de sangre de las dos ramas terminales de la carótida externa: la arteria auricular posterior y las ramas auriculares pequeñas de la arteria temporal superficial (Figura 1).
Estas mismas dos arterias abastecen el canal auditivo externo con la adición de la arteria auricular profunda. La arteria auricular profunda se ramifica desde la primera parte de la arteria maxilar interna, pasa a través de la sustancia de la glándula parótida y detrás de la articulación temporomandibular para penetrar y abastecer la porción medial del canal auditivo externo.
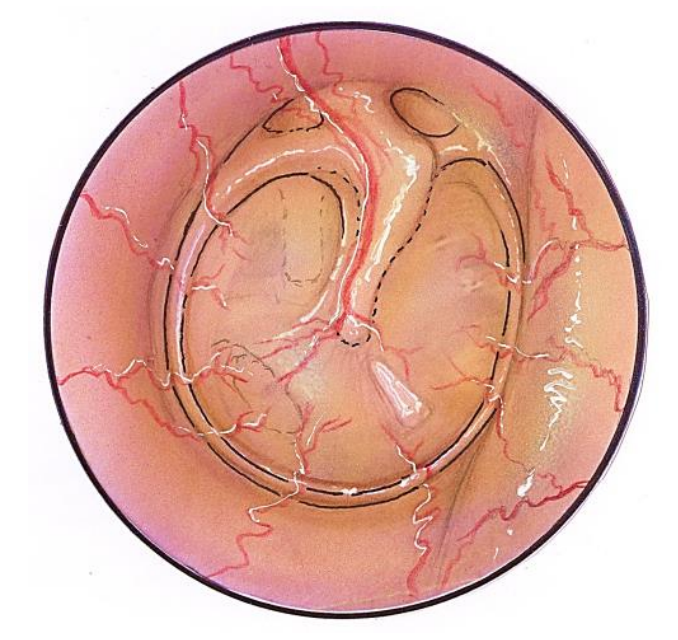
Figura 2: Representación del suministro arterial de la membrana timpánica tanto de las arteriolas periféricas pequeñas como de la arteria manubrial más grande, ambas ramas de la arteria auricular profunda (Adaptado de Hollinshead, 1982)
La membrana timpánica recibe su aporte sanguíneo de varias fuentes. Debido a su posición anatómica, su vasculatura se deriva de aquellos vasos que abastecen al oído medio y al conducto auditivo externo. Trabajando de lateral a medial, la superficie externa tiene el mismo suministro que la porción medial del canal auditivo externo: la arteria auricular profunda. La arteria auricular profunda desprende ramas que forman un anillo vascular alrededor de la membrana timpánica pero también desprende una ramita más prominente, la arteria descendente o manual, que desciende a lo largo del manubrio del maleo (Figura 2).
La superficie medial o mucosa de la membrana timpánica es suministrada por ramas de la rama timpánica anterior de la arteria maxilar interna y de la rama estilomastoidea de la arteria auricular posterior 1 .

Figura 3: Aportes al suministro arterial del oído medio (Adaptado de Hollinshead, 1982)
El suministro de sangre del oído medio y la mastoides surge principalmente del sistema carotídeo externo. Cuatro aportes arteriales surgen de la arteria carótida externa. Dos de estos contribuyentes son la arteria timpánica anterior que surge de la arteria maxilar interna y la arteria timpánica inferior que surge de la arteria faríngea ascendente. Las otras dos son la arteria estilomastoidea que surge ya sea de la arteria auricular posterior u occipital, y la arteria meníngea media que surge de la arteria maxilar interna (Figura 3). Después de ingresar por el foramen estilomastoideo, la arteria estilomastoidea desprende la arteria timpánica posterior que ingresa al oído medio, además de desprender ramas a las células de aire mastoides. La arteria meníngea media suministra dos arterias al oído medio: la petrosal y la timpánica superior. Finalmente, puede haber varias ramas fuera de la arteria carótida interna que ingresan a través del canal caroticotimpánico para abastecer al oído medio.
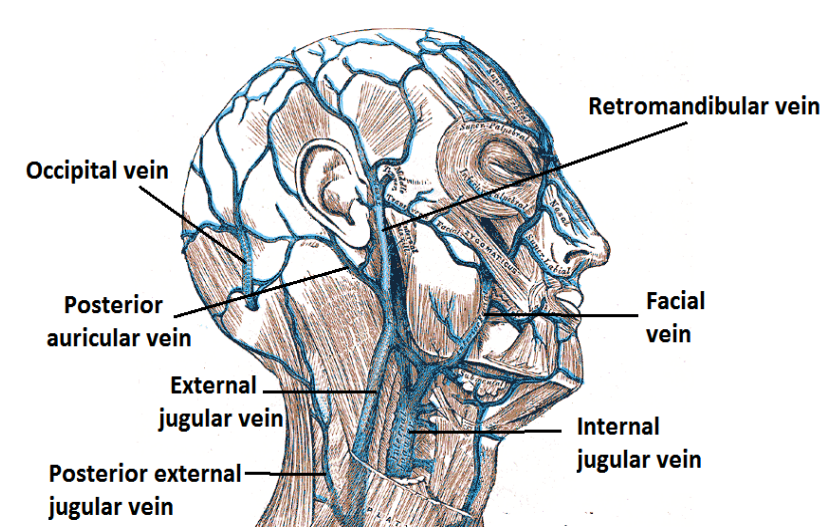
Figura 4: Drenaje venoso del oído externo
El drenaje venoso del oído externo se realiza a través de las venas auriculares superficiales temporales y posteriores hacia las venas retromandibulares y yugulares externas respectivamente (Figura 4). En última instancia, la vena retromandibular se divide para drenar hacia las venas yugulares interna y externa; en ocasiones, la vena auricular posterior drenará directamente al seno sigmoide a través de la vena emisaria mastoide 1.
Suministro de nervios

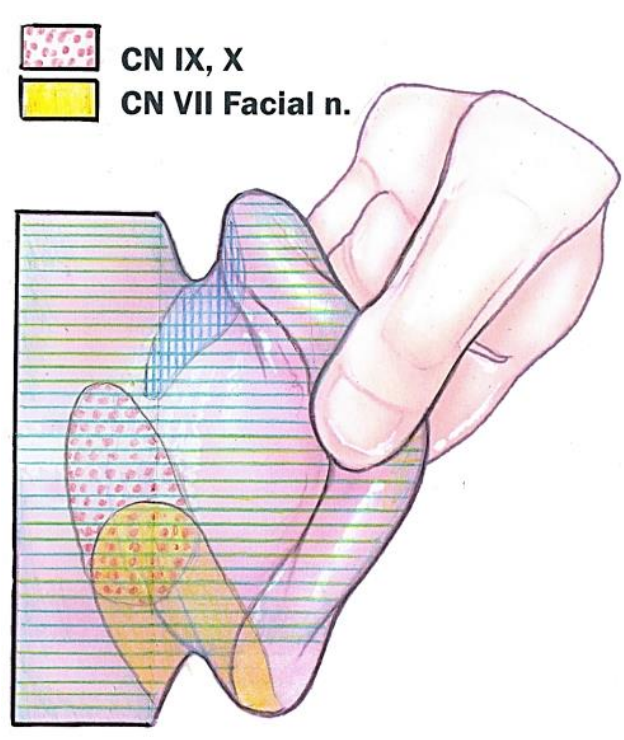
Figuras 5a, b: Inervación cutánea de los aspectos laterales y posteriores de la aurícula por el nervio trigémino, el plexo cervical, el nervio craneal séptimo y los nervios craneales 9 y 10 (Adaptado de Hollinshead, 1982)
La inervación de la aurícula se ha explicado con exquisito detalle en otra parte 2, pero aquí se emprenderá una visión general de los principales nervios contribuyentes. La sensación en el oído externo es proporcionada por varias ramas cutáneas de los nervios craneales así como por ramas cutáneas del plexo cervical. Esto refleja el origen de la piel auricular que se origina tanto de componentes braquiales como posbraquiales 1. Invariablemente existe cierta superposición en la inervación de persona a persona, pero las contribuciones son relativamente constantes (Figuras 5a, b).
Una rama de la división mandibular del nervio trigémino (V3), el nervio auriculotemporal, abastece la porción anterior del oído externo, la crus de la hélice y el trago. Este mismo nervio abastece las paredes anterior y superior del conducto auditivo externo 1, 3. La mayoría de las porciones laterales, posteriores y mediales restantes de la oreja, excluyendo la concha, son suministradas por ramas cutáneas de C2 y C3 a través del nervio auricular grande. Las raíces C2 y C3 del plexo cervical también suministran la piel que recubre el mastoideo a través del nervio occipital menor 1.

Figura 6: Inervación del conducto auditivo externo, membrana timpánica y oído medio (Adaptado de Hollinshead, 1982)

Figura 7: Patrón de inervación neural de la membrana timpánica externa. Observe su similitud con la topografía vascular de la membrana timpánica externa (Figura 3) (Adaptado de Hollinshead, 1982)
La concha del oído externo tiene inervaciones sensoriales igualmente complejas y superpuestas. Ramas de los nervios craneales 7º (facial), 9º (glosofaríngeo) y 10º (vago) abastecen esta área. Al menos dos de estos nervios craneales (7º y 10º), y posiblemente el 9º, también suministran el canal auditivo externo posterior. Los tres nervios alcanzan sus puntos finales de inervación a través de la rama auricular (nervio de Arnold) del nervio vago. El nervio de Arnold surge del ganglio yugular superior y finalmente emerge a través de la fisura timpanomastoide. A lo largo de su curso, recoge la rama auricular (no la rama timpánica) a partir de la 9ª junto con una rama de la rama auricular posterior del nervio facial 1, 3. De manera similar al oído externo, la membrana timpánica está inervada por varios nervios diferentes (Figuras 6, 7). Así como la rama auriculotemporal de V3 suministra los aspectos anterior y superior del canal auditivo externo, también suministra los aspectos anterior y superior de la membrana timpánica externa. En esa línea, los nervios craneales 7º, 9º y 10º inervan la porción posterior del conducto auditivo externo así como la porción posterior de la membrana timpánica a través de la rama auricular del nervio vago 1. La porción medial de la membrana timpánica y el oído medio están inervados de manera similar principalmente por el plexo timpánico del nervio glosofaríngeo (Figura 6).
La topografía de los nervios en la superficie externa de la membrana timpánica sigue de cerca la de su vascularidad (Figuras 4 y 7).
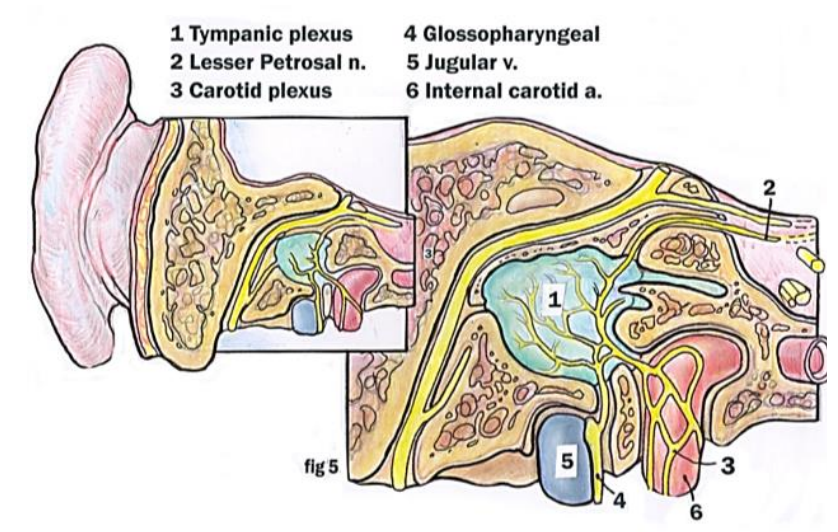
Figura 8: Aportes al plexo timpánico (Adaptado de Hollinshead, 1982)
Como se acaba de mencionar, el oído medio está inervado principalmente por la rama timpánica (nervio de Jacobson) del nervio glosofaríngeo. Al ingresar al oído medio durante la cirugía, este nervio a menudo se puede ver claramente cursando sobre el promontorio. El nervio de Jacobson se combina con los nervios caroticotimpánicos del plexo carotídeo para formar el plexo timpánico (Figura 8).
Además de proporcionar fibras sensoriales a la mucosa del oído medio, el plexo timpánico también desprende ramas a toda la cavidad timpánica, células de aire mastoides y trompa de Eustaquio.
Agentes Anestésicos Locales
Habiendo revisado la anatomía neurovascular del oído, es útil obtener algunos conocimientos generales de las propiedades, variedades y mecanismos de los diversos anestésicos locales antes de explorar algunas aplicaciones específicas de estos agentes.
La acción primaria de los anestésicos locales es bien conocida. El efecto último de los anestésicos locales es la inhibición de la propagación del impulso nervioso. Este bloqueo se produce debido a la inhibición por el anestésico local de la afluencia de iones Na+, evitando así un potencial de acción y despolarización nerviosa. Se cree que el mecanismo preciso que impide la afluencia de sodio involucra sitios de unión específicos dentro de los canales de sodio ubicados en la membrana celular del nervio, pero el mecanismo exacto por el cual esto ocurre es menos claro 4, 5.
Dos clases principales
Existen dos clases principales de anestésicos locales basados en sus estructuras químicas y la forma en que se metabolizan: los aminoésteres y las aminoamidas. Técnicamente existe una clase 3 de anestésico local más reciente, donde un agente en una de las otras clases se transforma en un agente novedoso mediante la creación de una forma quiral. Esto se hace creando uno de los dos estereoisómeros de uno de los anestésicos locales más tradicionales que poseen propiedades novedosas 5.
Los anestésicos locales tipo éster poseen un enlace CO-O o éster, mientras que los anestésicos locales amida poseen un enlace N-H o amida. Los anestésicos locales tipo éster son metabolizados por la enzima plasmática pseudocolinesterasa a ácido paraaminobencóico (PABA). Tres de los anestésicos locales tipo éster más utilizados son la procaína, la tetracaína y la cocaína.
La segunda clase de anestésico local está compuesta por las de tipo amida. Esta clase es metabolizada por enzimas microsomales en el hígado. Algunos de los anestésicos locales tipo amida-más utilizados son lidocaína, bupivacaína y mepivacaína 4. Un estereoisómero de la bupivacaína, llamado ropivacaína, es un miembro de la tercera clase de anestésicos locales en forma quiral.
Duración de la acción
En la mayoría de los procedimientos otológicos, el marco de tiempo generalmente no supera las 3 horas, por lo que cualquiera de los agentes más utilizados, por ejemplo, Lidocaína o Mepivacaína, debería ser suficiente. La duración de la acción de la lidocaína con epinefrina es del orden de 4 horas, tiempo más que suficiente para completar la mayoría de los procedimientos otológicos. La duración de la mepivacaína con epinefrina es aún mayor, alrededor de 6 horas. Tanto la lidocaína como la mepivacaína tienen un rápido inicio de acción. Por otro lado, el agente tipo éster de uso común, la procaína, tiene una duración de acción relativamente corta - 45 minutos sin y aproximadamente 90 minutos con epinefrina 6.
Dosis máxima
Para 1% (10 mg/mL) lidocaína la dosis máxima no debe exceder 4.5 mg/kg, y se usa con epinefrina esta dosis máxima puede ser tan alta como 7 mg/kg. Para mepivacaína, la dosis máxima permitida es de 5 mg/kg sin epinefrina y de 7 mg/kg con epinefrina. Si se va a anestesiar una gran área de piel, entonces se debe usar una concentración relativamente baja del agente para no exceder la dosis máxima permitida. En tal situación, por ejemplo, la concentración de lidocaína podría disminuir de 1% o 2% abajo a 0.5%.
Sensibilidad/alergia
Otro factor muy importante a tener en cuenta al elegir un anestésico local es la sensibilidad de un paciente a, o antecedentes de reacción alérgica a, un anestésico dado. Como clase, los anestésicos locales tipo éster son portadores de un riesgo mucho mayor de reacción adversa o alérgica en comparación con la clase amida de los anestésicos locales. Uno de los metabolitos primarios para dos de los anestésicos locales más utilizados en la clase éster, procaína y tetracaína, es PABA. Por lo tanto, ninguno de estos agentes debe utilizarse en pacientes alérgicos al PABA.
Sedantes y Ansiolíticos
Se pueden usar sedantes preoperatorios o intraoperatorios o agentes ansiolíticos en combinación con anestesia local. Los agentes como las benzodiazepinas (Valium®) son fármacos ansiolíticos muy efectivos y pueden ser utilizados como adyuvantes a la anestesia local. También se pueden usar otros agentes como la meperidina (Demerol®), un analgésico con propiedades sedantes, o la hidroxilzina (Vistaril®), un antihistamínico más antiguo. Sin embargo, si se elige agregar estos otros agentes a un caso anestésico puramente local, entonces es aconsejable un equipo adicional de monitoreo y reanimación como ECG y pulso-oximetría. Además, los medicamentos de rescate como Narcan® deben estar a la mano. En general, la adición de agentes adyuvantes agrega otra capa de complejidad, en parte restando el atractivo de realizar un caso bajo anestesia estrictamente local.
Anestesia Local en Cirugía de Oído
Ventajas de la anestesia local en cirugía de oído
La anestesia local es un método aceptado por el cual realizar cirugía otológica, se usa de manera rutinaria y tiene muchas ventajas sobre la anestesia general.
- La seguridad es superior a la de la anestesia general. Esto incluye evitar la intubación y eliminar la posibilidad remota de complicaciones laringotraqueales así como la eliminación de cualquier potencial de complicaciones cardiopulmonares relacionadas con agentes anestésicos generales
- Menos sangrado (aunque la mayoría de los cirujanos todavía usan anestesia local inyectable y tópica durante la anestesia general)
- Capacidad para evaluar la audición de un paciente y detectar cualquier vértigo durante la cirugía (especialmente valioso durante la estapedectomía)
- Evitar una emergencia potencialmente prolongada y/o disruptiva de la anestesia (ventajosa en cirugía de estribo y procedimientos de reconstrucción osicular)
- Menos náuseas y vómitos postoperatorios
- Menos caro 3
Técnicas de Inyección Auricular
Se han defendido varias técnicas, y generalmente son “variaciones sobre un tema”. De ahí que sólo se abordarán con detalle algunos métodos.
Técnica de inyección Plester (Figuras 9-12)

Figura 9: Técnica de inyección postauricular propuesta por Plester (De Yung 1996)

Figura 10: Inyección postauricular Etapas 2-4 de la técnica Plester (De Yung 1996)

Figura 11: Pasos de inyección de canal 5-8 de la técnica Plester (De Yung 1996)
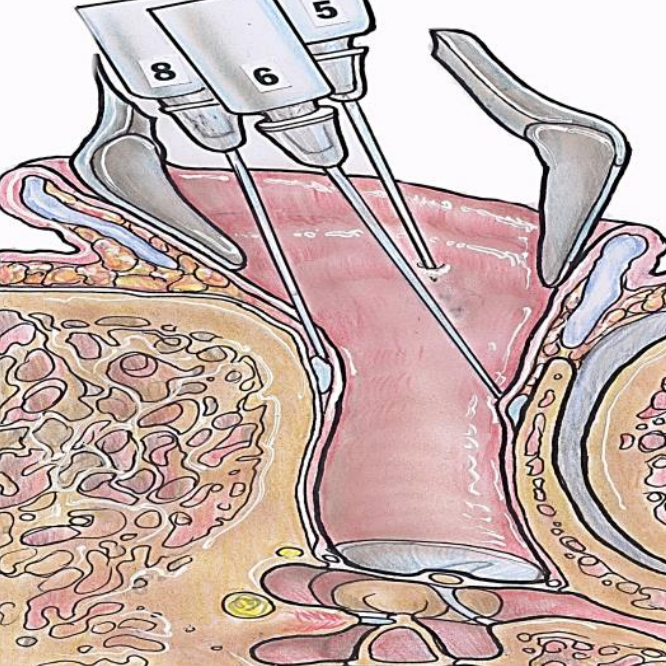
Figura 12: Vista axial de la inyección de canal de la técnica de Plester (De Yung 1996)
- Paso 1: Inyectar la región del pliegue postauricular (Figura 9)
- Pasos 2 - 4: Sin retirar la aguja en el Paso 1, avanzar la aguja en 3 vectores: directamente hacia el canal auditivo externo posterior, superior al canal auditivo externo e inferior al canal auditivo externo (Figura 10)
- Pasos 5 - 8: Inyectar los 4 cuadrantes del canal auditivo de manera escalonada (Figuras 11 y 12) 7. Esto anestesia el canal auditivo externo al tiempo que se logra la hemostasia de la piel del canal auditivo y la membrana timpánica. Tenga cuidado durante cada uno de los pasos de inyección del canal para evitar la formación de hematomas o vesículas que puedan perjudicar la cicatrización u oscurecer la membrana timpánica durante la cirugía 7.
Técnica de inyección de fisch
La técnica de Fisch utiliza menos sitios de inyección y los sitios están ubicados de manera diferente 5.
- Inserte la aguja aproximadamente 1 cm detrás del pliegue postauricular en un punto a medio camino entre la punta mastoidea y la parte superior de la oreja

Figura 13: Técnica de inyección postauricular de Fisch (de Lancer y Fisch 1988)
- Pasar la aguja anterior e inferiormente hacia el surco timpanomastoideo e inyectar anestésico local lateral al foramen estilomastoideo pero suprayacente (Figura 13)
- Dirige un segundo paso de aguja anterosuperiormente hacia la incisura e inyecta más anestésico local (Figura 13)
- Espere 10 minutos 3 (En general, esto es recomendable cuando se trabaja bajo anestesia local también para permitir más tiempo para que se produzca la vasoconstricción
- Inyectar el conducto auditivo externo; la técnica de Fisch difiere de la de Plester en que inicialmente solo se realiza una inyección de canal. Esta inyección inicial se coloca superiormente en la región de la línea de sutura timpanoescamosa. Después de esta inyección inicial del canal, las otras áreas del canal se prueban para determinar la sensibilidad y los otros cuadrantes se inyectan solo si es necesario
Un inconveniente de la técnica Fisch es el alto riesgo de paresia temporal del nervio facial debido a la inyección en la región del foramen estilomastoideo; esto puede ser muy angustiante tanto para el paciente como para el cirujano. Utilizando esta técnica de inyección en una serie de 32 pacientes, Fisch reportó que 97% desarrolló una debilidad facial postoperatoria temporal. Por esta razón recomendamos que no se administren inyecciones por debajo del nivel del conducto auditivo externo.
Analgesia Intraoperatoria Adicional
Se puede administrar más anestésico local en cualquiera de estas técnicas de anestesia local si el paciente siente dolor durante la cirugía. Sin embargo, el cirujano debe asegurarse de que se mantenga un total acumulado de la cantidad de agente anestésico local para no exceder la dosis máxima permitida.
El nervio de Jacobson (abastece la mucosa del oído medio) puede ser anestesiado si un paciente experimenta dolor durante la parte del oído medio del procedimiento, colocando una bola de algodón o espuma de gel empapada con lidocaína al 1% o tetracaína al 4% 7 en el promontorio.
Bloques de campo

Figura 14: Nervios adecuados para bloqueo de campo: nervios auricular mayor, auriculotemporal y occipital menor (“menor”); nota arteria temporal superficial
El bloqueo de campo es una forma de anestesia regional que aprovecha el curso subcutáneo de ramas nerviosas cutáneas somatosensoriales. Un área más grande puede ser anestesiada con menos inyecciones infiltrando la región del curso de cualquier nervio dado. Idealmente, esta inyección se realiza en un área más proximal que la zona en la que se va a realizar una incisión para proporcionar anestesia distal al sitio de inyección. Requiere menos agente anestésico para ser utilizado así como mantener el sitio de la incisión sin distorsionar 5. Los bloqueos de campo requieren una comprensión de la anatomía de la inervación auricular. Los nervios susceptibles de bloqueo de campo para cirugía de oído son los nervios auriculotemporal, auricular mayor y occipital menor (Figura 14).
Bloqueo del campo nervioso auriculotemporal

Figura 15: Bloqueo del nervio auriculotemporal.
El nervio auriculotemporal sale de la glándula parótida frente a la oreja (Figura 15). El área a infiltrar se localiza palpando la arteria temporal superficial a medida que pasa sobre el cigoma (Figura 14). La inyección se coloca entre este punto y la incisura, cerca de la raíz del zygoma. Se utilizan alrededor de 2-3 mL de anestésico local para bloquear el nervio 5.
Bloqueo regional del nervio V3
Un bloqueo nervioso auriculotemporal más completo y verdaderamente regional se puede lograr mediante la realización de un bloqueo nervioso V3. Este bloqueo proporciona una excelente anestesia sobre la mayor parte de la mejilla junto con las regiones cubiertas de pelo preauricular y auriculotemporal superior. El área anestesiada colinda con la región suministrada por el gran nervio auricular más posteriormente 8.
- Palpar la muesca sigmoidea de la mandíbula como punto de referencia inicial. La muesca se ubica inferior al arco cigomático aproximadamente 2.5 cm anterior al trago
- Al colocar un dedo en el área de la muesca y pedirle al paciente que abra la boca; el cóndilo mandibular se siente deslizándose debajo del dedo del examinador
- Pídale al paciente que cierre la boca; el dedo examinador permanecerá en la muesca
- Marcar este punto con un rotulador
- Inyectar un pequeño volumen de anestésico local en esta área antes de proceder a realizar el bloqueo
- Inserte una aguja espinal de 5 cm perpendicular a la piel en el sitio donde marcó la muesca sigmoidea (Figura 15)
- A una profundidad de aproximadamente 4 cm, la aguja golpeará la placa pterigoidea lateral
- Retirar la aguja casi a la piel y redirigirla 1 cm posterior al primer paso, y a la misma profundidad
- Aspirar para asegurar que la punta de la aguja no esté en un vaso
- Inyectar lentamente 3-4 ml de anestésico local
Mayor bloqueo del campo nervioso auricular
El gran bloqueo del nervio auricular adormece el tercio inferior de la oreja y la piel postauricular inferior (Figura 14). A continuación se describen dos técnicas.
La primera técnica bloquea el nervio más proximalmente y, por lo tanto, es más un bloqueo regional.
- Identificar los bordes anterior y posterior del músculo esternocleidomastoideo y trazar líneas paralelas para delinear estos bordes del músculo
- Dibuja una tercera línea paralela a y en el medio de estas dos líneas para marcar la mitad del músculo
- Dibuja una línea desde el borde inferior del conducto auditivo externo 6.5 cm en la parte inferior para cumplir con la marca de la línea media en el esternocleidomastoide
- En este punto, inyectar unos ml de anestésico local 8
La técnica alternativa aprovecha que el nervio sale de alrededor del borde posterior del músculo esternocleidomastoideo y luego se divide en ramas anterior y posterior (Figura 14). Al localizar la punta mastoidea e inyectar anestésico local tanto anterior como posterior al mastoideo se pueden bloquear las dos ramas del nervio 5.
Bloqueo del nervio occipital menor
Un bloqueo nervioso occipital menor anestesia la mayor parte de la piel que recubre el mastoideo.
- Localizar el borde posterior del origen del músculo esternocleidomastoideo en la base del cráneo (Figura 14)
- Introducir una aguja en este punto directamente posteromedial y ligeramente cefalada hasta alcanzar el hueso del calvario
- Retirar la aguja por pocos milímetros
- Aspirar para asegurar que la punta no esté en la arteria occipital
- Inyectar unos ml de anestésico local
Bloqueo del campo del nervio vago
Aunque suele anestesiarse durante la infiltración de otras regiones del surco postauricular, la rama auricular del vago puede ser señalada y bloqueada inyectando anestesia local donde el nervio sale de la base del cráneo entre el proceso mastoideo y la placa timpánica 9.
Otros nervios
Aunque la concha y la mucosa del oído medio están inervadas por los nervios craneales 7º y 9º, estos nervios no son susceptibles de bloqueo regional. La anestesia en la distribución de estos nervios se puede lograr mediante la infiltración local del conducto auditivo externo y la anestesia tópica al oído medio.
Efectividad de la anestesia local para cirugía del oído medio
Varios autores han comentado la efectividad de la anestesia local para cirugía otológica. Caner reportó sobre 100 pacientes consecutivos sometidos a diversos procedimientos del oído medio bajo anestesia local con sedación IV, incluyendo mastoidectomía 10. En este trabajo, 96% de los pacientes que se sometieron a cirugía de estribo o timpanoplastia solos dijeron que no tenían dolor durante la cirugía; de todos los pacientes 22% dijo que el dolor era angustiante. Las experiencias más angustiantes fueron la ansiedad (44%) y el ruido creado por el procedimiento (33%). Sin embargo, 73% de los pacientes en este estudio dijeron que volverían a realizarse una operación similar bajo anestesia local. Además, solo un paciente presentó una debilidad facial transitoria. En un artículo similar de Yung, 108 pacientes que se sometieron a diversos procedimientos otológicos incluyendo mastoidectomía reportaron resultados igualmente favorables 7. Las quejas más frecuentes fueron las de ruido durante la operación (30%) y ansiedad (24%). Curiosamente, la otalgia fue reportada como la menor molestia especificada (2%). Al igual que en el artículo de Caner, un alto porcentaje (89%) reportó que preferirían la anestesia local para un procedimiento similar. Lancer y Fisch también reportaron una alta tasa de éxito con anestesia local y que tanto los pacientes como los cirujanos estaban muy satisfechos con la anestesia local que no había habido efectos adversos 3. Una de las principales preocupaciones de este último artículo fue la tasa de 97% de parálisis del nervio facial transitoria (parcial a total). Aunque transitoria, seguía siendo desagradable para un número significativo (55%) de pacientes. Estos pocos estudios corroboran la noción de que la cirugía otológica realizada bajo anestesia local no es una técnica única y efectiva, sino que fue aceptable tanto para el paciente como para el cirujano. Cabe señalar, sin embargo, que en todos estos estudios se utilizó sedación adyuvante además de la anestesia local.
Referencias
- Hollinshead WH. Anatomía para surgeons: Vol 1. La cabeza y el cuello. Filadelfia: Lippincott Williams y Wilkins; 1982
- Peuker ET, Relleno TJ. El aporte nervioso de la aurícula humana. Clin Anat 2002; 15:35-7
- Lancer JM, Fisch U. Anestesia local para cirugía del oído medio. Clin Otorrinolarín gol 1988; 13:367-74
- Auletta MJ, Grekin RC. Anestesia local para cirugía dermatológica. Nueva York: Churchill Livingstone; 1991
- Raj PP. Libro de texto de anestesia regional. Nueva York: Churchill Livingstone; 2002
- McLeod IK, Gallagher DJ III, Revis DR, Seagle MB. “Anestésicos Locales”. eMedicina. 22 de julio de 2008. 28 de mayo de 2010 http://emedicine.medscape.com/article/873879-overview
- Yung MW. Anestesia local en cirugía del oído medio: encuesta a pacientes y cirujanos. Clin Otorrinolaringol 1996; 21:404-8
- Zide BM, Swift R. Cómo bloquear y hacer frente a la cara. Plast Reconstr Surg 1998; 101:840-51
- Primos MJ, Bridenbaugh PO. Bloqueo neural en anestesia clínica y manejo del dolor, 3 rd Ed. Filadelfia: Lippincott-Raven; 1998
- Caner G, Olgun L, Gültekin G, Aydar L. Anestesia local para cirugía del oído medio. Otorrinolaringol Cabeza Cuello Surg 2005; 295-7
Autores
Alexander G. Bien, M.D
St. Louis
Missouri, EE. UU.
bienag@gmail.com
Richard Wagner, M.D., F.A.C.S.
Director
Global ENT Outreach
Coupeville, WA, 98239, USA
rwagner@geoutreach.org
Eric P. Wilkinson, M.D., F.A.C.S.
House Clinic 2100 W. Third Street, #111
Los Angeles, CA 900 USA
ewilkinson@hei.org
Editor
Johan Fagan MBChB, FCS (ORL), MMed
Profesor y Presidente
División de Otorrinolaringología
Universidad de Ciudad del
Cabo Ciudad del Cabo, Sudáfrica
johannes.fagan@uct.ac.za


