2.8: Incus- y Malleostapedotomía
- Page ID
- 125200
\( \newcommand{\vecs}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vecd}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash {#1}}} \)
\( \newcommand{\id}{\mathrm{id}}\) \( \newcommand{\Span}{\mathrm{span}}\)
( \newcommand{\kernel}{\mathrm{null}\,}\) \( \newcommand{\range}{\mathrm{range}\,}\)
\( \newcommand{\RealPart}{\mathrm{Re}}\) \( \newcommand{\ImaginaryPart}{\mathrm{Im}}\)
\( \newcommand{\Argument}{\mathrm{Arg}}\) \( \newcommand{\norm}[1]{\| #1 \|}\)
\( \newcommand{\inner}[2]{\langle #1, #2 \rangle}\)
\( \newcommand{\Span}{\mathrm{span}}\)
\( \newcommand{\id}{\mathrm{id}}\)
\( \newcommand{\Span}{\mathrm{span}}\)
\( \newcommand{\kernel}{\mathrm{null}\,}\)
\( \newcommand{\range}{\mathrm{range}\,}\)
\( \newcommand{\RealPart}{\mathrm{Re}}\)
\( \newcommand{\ImaginaryPart}{\mathrm{Im}}\)
\( \newcommand{\Argument}{\mathrm{Arg}}\)
\( \newcommand{\norm}[1]{\| #1 \|}\)
\( \newcommand{\inner}[2]{\langle #1, #2 \rangle}\)
\( \newcommand{\Span}{\mathrm{span}}\) \( \newcommand{\AA}{\unicode[.8,0]{x212B}}\)
\( \newcommand{\vectorA}[1]{\vec{#1}} % arrow\)
\( \newcommand{\vectorAt}[1]{\vec{\text{#1}}} % arrow\)
\( \newcommand{\vectorB}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vectorC}[1]{\textbf{#1}} \)
\( \newcommand{\vectorD}[1]{\overrightarrow{#1}} \)
\( \newcommand{\vectorDt}[1]{\overrightarrow{\text{#1}}} \)
\( \newcommand{\vectE}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash{\mathbf {#1}}}} \)
\( \newcommand{\vecs}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vecd}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash {#1}}} \)
ATLAS DE ACCESO ABIERTO DE Otorrinolaringología, Cirugía Operatoria de Cabeza y Cuello
INCUS- Y MALLEOSTAPEDOTOMÍA
Tashneem Harris & Thomas Linder
La estapedotomía se refiere a la fenestración calibrada de un estribo fijo y la inserción de una prótesis. El profesor Ugo Fisch introdujo por primera vez los términos incus-stapedotomía donde la prótesis se une al largo proceso del incus, vs. malleostapedotomía donde la prótesis se adhiere al mango del maleo. 1 Se describirán los pasos quirúrgicos de ambos procedimientos descritos por el Prof Fisch.
La otoesclerosis es la indicación más común para la estapedotomía. La histología de los especímenes óseos temporales muestran que puede haber una incidencia bastante alta (hasta 30%) de fijación malleal adicional en otosclerosis. 2 La hialinización y osificación del ligamento malleal anterior están relacionadas con la duración de la otosclerosis. 2 La fijación de la cabeza del maleo y el cuerpo del incus se encuentran generalmente en canales auditivos externos estrechos. La incidencia reportada de fijación malleal en estudios clínicos varía significativamente tanto para la cirugía primaria (0.6-6%) 3,4 como para la cirugía de revisión (3-37%). 5,6 En un estudio reciente (datos inéditos) realizado por el autor senior (T.L), se encontró que la incidencia fue del 5% con cirugía primaria.
La mejor manera de evaluar la movilidad de los huesecillos y del ligamento malleal anterior es mediante la evaluación visual de la movilidad de los huesecillos a la palpación directa. Esto requiere una exposición quirúrgica adecuada; es difícil de evaluar a través de un abordaje transcanal limitado. La fijación parcial puede pasarse por alto cuando se utiliza un enfoque limitado.
Es práctica del autor senior (T.L) utilizar rutinariamente el abordaje endural y exponer sistemáticamente el ligamento malleal anterior ya que esto permite una adecuada evaluación e identificación de la movilidad osicular alterada en el momento de la cirugía primaria. Si incluso hay una fijación parcial del maleo o incus en la cirugía primaria, entonces se realiza una malleostapedotomía. La justificación del abordaje endural con colgajo timpanomeatal agrandado y canalplastia parcial anterosuperior descrita por Fisch es principalmente mejorar la exposición quirúrgica para evaluar adecuadamente la movilidad osicular. 7
Indicación para cirugía
Los pacientes con otoesclerosis y hipoacusia conductiva con una brecha aire-ósea (ABG) >20 dB son candidatos a cirugía.
Objetivos de la cirugía
El objetivo de la cirugía es lograr la máxima ganancia auditiva con un mínimo daño al laberinto membranoso; puede considerarse en 3 categorías diferentes dependiendo de la reserva coclear del paciente:
- Lograr audición normal en pacientes con reserva coclear normal (<10 dB brecha aire-hueso postoperatoria)
- Lograr una audición útil en pacientes con una reducción mínima de la reserva coclear y posiblemente eliminar la necesidad de un audífono
- Para mejorar la satisfacción de los audífonos
Tenga en cuenta que los pacientes con otosclerosis avanzada y mala reserva coclear que ya no se benefician de la amplificación son candidatos para la implantación coclear.
Evaluación preoperatoria
Otomicroscopia: Se debe confirmar una membrana timpánica normal estable sin bolsas de retracción en otomicroscopía.
Pruebas de diapasón: Las pruebas de diapasón son un medio sencillo para confirmar una pérdida auditiva conductiva y pueden ayudar a confirmar la validez del audiograma. Solo evalúan una sola frecuencia (comúnmente 440Hz) a la vez y deben ser realizadas por el cirujano.
Evaluación Audiológica
- Las pruebas audiométricas deben ser recientes (15 dB a 2 kHz)
- Permite al cirujano decidir qué oído requiere cirugía 8
- Incluye audiometría de tono puro que normalmente indica pérdida auditiva conductiva que involucra las frecuencias más bajas con una muesca Carhart a 2 kHz
- El tamaño del ABG proporciona una indicación de la ganancia que se puede lograr mediante cirugía 7
- Un audiograma típico para otosclerosis tiene un ABG mayor en las frecuencias bajas y una buena transmisión de sonido a altas frecuencias (4 kHz). ¡Un ABG pancoclear consistente no es típico de la otosclerosis!
- Una muesca de Carhart se caracteriza por la elevación aparente del umbral de conducción ósea de 15 dB a 2 kHz y es el signo audiológico distintivo de la otosclerosis
- Se puede determinar con precisión el grado de pérdida coclear secundaria teniendo en cuenta la muesca de Carhart al interpretar los umbrales de conducción ósea; si el umbral de conducción ósea es mayor de 15 dB a 2 kHz sugiere otoesclerosis coclear subyacente. Esto puede ayudar al médico con asesoramiento preoperatorio sobre el resultado anticipado de la cirugía
- En ausencia de una muesca Carhart es importante excluir otras causas de pérdida auditiva conductiva que puedan imitar la otoesclerosis
- La discriminación del habla es especialmente útil para determinar la presencia de otoesclerosis coclear cuando el ABG es >15 dB a 2 kHz)
Timpanometría: Curva tipo A
Reflejos estapediales: Ausente en otosclerosis
CT de alta resolución (HRCT)
Es importante enfatizar en este punto que la otosclerosis es un diagnóstico clínico realizado sobre la historia, hallazgos audiométricos y confirmado en la cirugía. Sin embargo, no se puede subestimar el papel de la TCAR en la planificación preoperatoria y el asesoramiento del paciente.
La TCAR (0.5 mm) es útil (pero no obligatoria) porque puede ayudar a confirmar la presencia de otosclerosis 9; puede identificar otros trastornos del oído medio que pueden imitar a la otoesclerosis o ser coexistentes; puede confirmar la afectación coclear por el foco otoesclerótico; es útil para evaluar postoperatorio fallas y complicaciones, por ejemplo, pérdida auditiva neurosensorial (SNHL) o vértigo incapacitante y pueden identificar problemas que deben manejarse rápidamente, por ejemplo, una prótesis demasiado larga. 10
La ausencia de una muesca Carhart sugiere otra causa para la pérdida auditiva conductiva. También se han reportado numerosos casos y series de dehiscencia del canal semicircular superior y otras patologías que pueden imitar la otoesclerosis y se desenmascaran por estapedotomía (el reflejo estapedial se presenta solo en casos de dehiscencia). 11,12,13,14
Es práctica del autor senior (T.L.) realizar una TCAR (0.5 mm-1 mm) siempre que los pacientes tengan las siguientes características en el audiograma de tono puro:
- Hipoacusia conductiva pero ausencia de muesca Carhart
- Igual ABG en todas las frecuencias
- Hipoacusia mixta
- Todos los casos de cirugía de estribo de revisión
Con la TCAR preoperatoria se pueden excluir las siguientes patologías:
- Hipoacusia conductiva con reflejo estapedial ausente:
- Fijación de cabeza de maleo a pared timpánica lateral
- Fijación de incus o erosión de incus
- Deformidad osicular congénita
- Atresia de ventana redonda
- Timpanosclerosis causante de obliteración de la placa del pie
- Hipoacusia conductiva con reflejo estapedial intacto:
- Una tercera ventana: dehiscencia de canal semicircular superior o posterior
- Neuroma timpánico del nervio facial bloqueando el estribo
- Síndrome Gusher: meato auditivo interno agrandado, acueducto endolinfático agrandado
- Nervio facial anómalo
Lista de verificación de tomografía computarizada antes de realizar una estap
- ¿Se puede ver un foco otoesclerótico (fissula ante fenestrum)?
- ¿Hay obliteración de las ventanas ovaladas y redondas?
- ¿Hay otosclerosis coclear? (Es posible tener otosclerosis coclear bastante extensa con pérdida auditiva mínimamente reducida)
- ¿Existe riesgo de un gusher de LCR (acueducto agrandado, meato auditivo interno agrandado)?
- ¿Hay dehiscencia de canal semicircular?
- ¿Cuál es la posición del segmento timpánico del nervio facial?
- ¿Hay alguna otra anomalía osicular, por ejemplo, la fijación del maleo a la pared lateral del epitímpano?
- ¿Hay una arteria estapedial?
Lista de verificación de TC para cirugía de revisión
- ¿La prótesis está en la posición correcta o está desplazada?
- En casos de vértigo, ¿cuál es la profundidad de inserción en el vestíbulo?
- ¿Hay evidencia de otoesclerosis obliterativa, particularmente de la ventana redonda, que puede haberse pasado por alto en la cirugía primaria?
- ¿Hay dehiscencia de canal superior o alguna otra ventana 3ª?
- ¿Hay fijación adicional del maleo y/o incus?
Anestesia
- Se puede usar anestesia general o local
- Realizar el procedimiento bajo anestesia local depende del paciente y nivel de experiencia y nivel de comodidad del cirujano
- Los antibióticos no se utilizan de forma rutinaria
- Los antieméticos se administran intraoperatoriamente
Pasos quirúrgicos
Abordaje endaural (oído derecho)
- Infiltrarse en el sitio de la incisión cutánea endural con anestesia local (lidocaína 1% y adrenalina diluida a 1:200 000)
- Insertar un espéculo nasal en el canal auditivo externo para mejorar la exposición
Infiltrarse en la piel del conducto auditivo externo anterior y posterior

Figura 1: Incisión Helicotragal
- Se realiza una incisión helicotragal usando una cuchilla #15 (Figura 1)
- Es vital lograr una hemostasia adecuada en este punto para evitar hemorragias molestas posteriores

Figura 2: Exponer la oreja con dos retractores
- Colocar dos retractores endaurales en la entrada del canal auditivo externo. El primer retractor se coloca verticalmente; el segundo se coloca horizontalmente (Figura 2)
Colgajo meatal
- Hacer una incisión posterior en la piel del canal auditivo usando una cuchilla #11, comenzando en el anillo a las 7 en punto (5 en punto para la oreja izquierda) y ascendiendo hacia arriba hasta terminar a las 12 horas
- Una 2ª incisión inicia anterior al proceso lateral del maleo a las 3 en punto (oreja derecha) y pasa por encima de la sutura timpanoescamosa para encontrarse con el final de la incisión endaural a las 12 horas
- Es importante que el colgajo timpanomeatal se realice lo suficientemente largo anteriormente y que la incisión permanezca medial a las placas de cartílago
- Se utiliza un raspatorio endural para separar la piel y el tejido blando del hueso tanto anterior como posteriormente
- El colgajo meatal se eleva mediante un microraspatorio Fisch y una succión de otosclerosis con gasa de adrenalina para separar el tejido blando del hueso de la manera más atraumática posible. El extremo de trabajo del micro-raspatorio Fisch se mantiene en ángulo recto con el hueso y el hombro del instrumento empuja la tira de gasa de adrenalina hacia el tejido blando. La succión nunca toca el colgajo timpanomeatal, sino que chupa la gasa
Canalplastia anterosuperior
- La exposición puede estar limitada ocasionalmente por una sutura timpanoescamosa muy prominente que requiere extracción con una cureta o un taladro de diamante
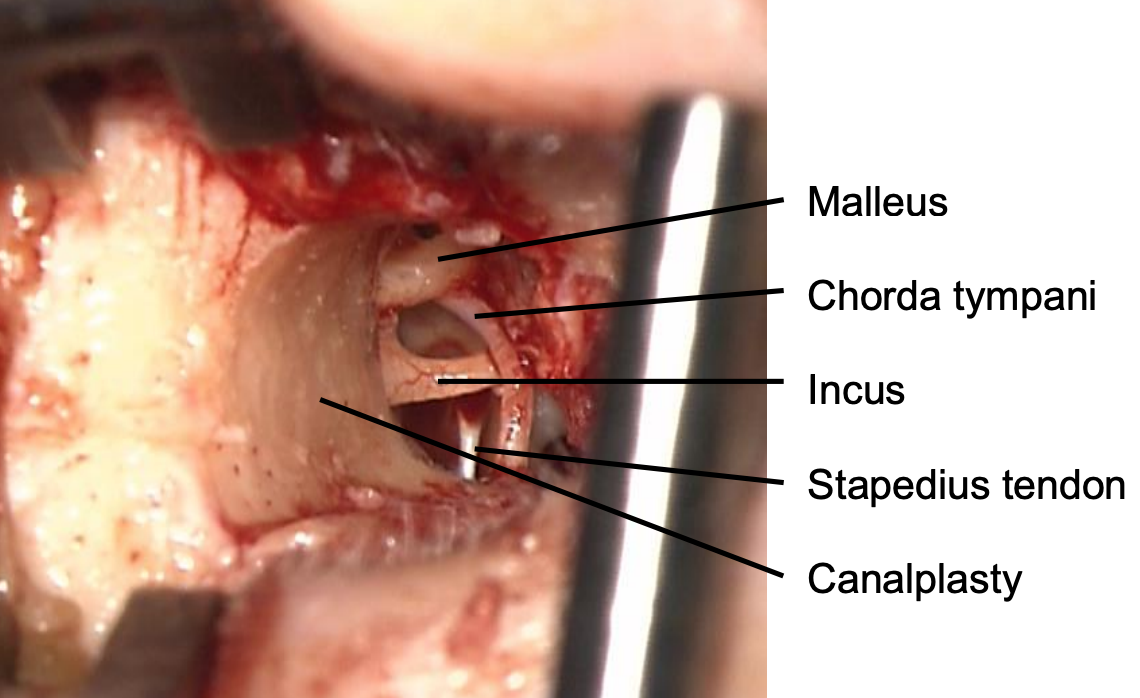
Figura 3: Canalplastia anterosuperior mejora la exposición
- En los casos en que existe un saliente óseo anterior muy prominente que impide la exposición adecuada de la columna timpánica anterior, se realiza una canalplastia anterior limitada utilizando una fresa de diamante de 3 mm (Figura 3).
- Es muy importante que todo el trabajo óseo se realice antes de levantar la parte timpánica del colgajo timpanomeatal para evitar la contaminación del oído medio con polvo óseo
Exposición de ventana ovalada
- Elevar el colgajo timpanomeatal hacia la columna timpánica posterior para elevar el anillo desde el surco
- La pars flaccida se eleva hasta que el proceso lateral del maleo y el ligamento malleal anterior son visibles

Figura 4: Cureta pequeña utilizada para extirpar la columna timpánica posterior
- Se utiliza una pequeña cureta para extirpar la columna timpánica posterior teniendo cuidado de evitar daños en el tímpano de la corda subyacente (Figura 4)

Figura 5: Manejo correcto de la cureta
- Retire el borde del hueso oscureciendo la porción inferior de la articulación incudomalear con una cureta. Es importante al usar la cureta, para evitar subluxar el incus. Se utiliza el extremo pequeño de la cureta. El dedo índice de la mano no dominante estabiliza la cureta anteriormente (Figura 5)
- Conservar siempre los tímbales de la chorda. Se moviliza pero se mantiene adherida a la membrana timpánica; esto facilita la retracción de la corda lejos del campo quirúrgico

Figura 6: Exposición final correcta
- z
- Inspeccionar la ventana redonda es importante para excluir la otosclerosis obliterativa que llega a la membrana de la ventana redonda y raramente, la atresia congénita de la ventana redonda 11
Comprobación de la movilidad de la cadena osicular

Figura 7: Comprobación de la movilidad de la cadena osicular lateral
- Comprobar la movilidad del maleo e incus con un gancho de 1.5mm, 45° (Figura 7)

Figura 8: Comprobación de la movilidad de los estribos
- Comprobar la movilidad de los estribos (Figura 8)
- Si se fijan malleus y/o incus, luego proceder a la malleostapedotomía
- Si el maleo y el incus son móviles y el estribo se fija entonces, utilizando el gancho de 1.5 mm 45°, elevar el mango del maleo para determinar dónde está la articulación incudoestapedial
- Use una cuchilla para juntas para separar la articulación incudoestapedial
- Revisar nuevamente la movilidad del estribo
Extirpación del arco del estribo
- Cortar el tendón del estribo con tijeras finas Bellucci
- Cortar el crus posterior del estribo con tijeras de crurotomía (izquierda o derecha)
- La exposición del proceso piramidal es esencial para proporcionar suficiente espacio para las tijeras de crurotomía
- Fractura el crus anterior al nivel del estribo, usando un gancho de 2.5 mm, 45°
- Para fracturar el crus anterior, inserte el gancho de 2.5 mm, 45° entre el incus y el cuello del maleo, cerca del reposapiés. La punta del gancho está cerca del nivel del estribo, incluso si no es visible todo el crus anterior
- El gancho se gira hacia el promontorio
- Si se fracturan correctamente, la superestructura del estribo tiene un crus anterior largo y otro posterior corto
- Se puede producir sangrado de la mucosa cuando se retira la superestructura, en cuyo caso se coloca espuma de gel con lactato de Ringer o solución diluida de adrenalina sobre la placa del pie para lograr la hemostasia (esperar 2-3 minutos)
Determinación de la longitud de la prótesis
- La medición precisa de la longitud de la prótesis es crucial
- Un pistón que es demasiado largo puede entrar en contacto o incluso perforar el laberinto membranoso subyacente
- Un pistón demasiado corto se desplazará fácilmente cuando el paciente estornuda o realice una maniobra de Valsalva

Figura 9: Varilla de medición utilizada para determinar la longitud de la prótesis
- Se utiliza una varilla de medición maleable para determinar la distancia entre el reposapiés y la superficie lateral del proceso largo de los incus (Figura 9)
- Agregar 0.5 mm a la distancia medida para dar cuenta de la protrusión de la prótesis en el vestíbulo
Recorte de prótesis

Figura 10: Prótesis de alambre de teflón

Figura 11: Bloque de corte
- El pistón de estribo de titanio Storz se coloca sobre un bloque de corte especial que sujeta la prótesis (Figuras 10, 11)
- La prótesis recortada se maneja con fórceps de relojero y se coloca erguida en el orificio de 4 mm del bloque de corte mientras se procede a la estapedotomía
- El pistón de estribo de titanio Storz es higroscópico y, por lo tanto, es más fácil de trabajar cuando está mojado. Por lo tanto, el bloque de corte se humedece con unas gotas de agua antes de colocar el pistón sobre él
Perforación del reposapiés
- Se utiliza un conjunto de cuatro perforadores manuales (0.3-0.6 mm) para realizar la stapedotomía

Figura 12: Estapedotomía inicial pequeña
- Comience con el perforador más pequeño (0.3 mm) y asegúrese de que no haya evidencia de un gusher de LCR antes de agrandar la estapedotomía con los perforadores más grandes (Figura 12)
- El lugar más seguro para hacer la abertura de la estapedotomía es en los dos tercios posteriores de la placa del estribo (ver abajo)

Figura 13: Realización de la estapedotomía final de 0.5 mm
- Para una prótesis de 0.4 mm el diámetro ideal es una estapedotomía de 0.5 mm (Figura 13)
- La punta del perforador se aplica suavemente al reposapiés sin usar ninguna fuerza

Figura 14: El perforador se gira suavemente entre el pulgar y el dedo índice de la mano derecha mientras que la mano izquierda lo estabiliza
- El perforador se sujeta verticalmente al estribo del estribo y se gira suavemente entre el pulgar y el dedo índice de la mano derecha mientras que la mano izquierda lo estabiliza (Figura 14)
- La punta del perforador solo ingresa parcialmente al vestíbulo ya que la abertura de estapedotomía es creada por el hombro del perforador
Puntos importantes adicionales y escenarios clínicos
Posición más segura para la estapedotomía
- El riesgo de estapedotomía es el daño al utrículo membranoso y al sáculo que se encuentran muy cerca de la placa del estribo
- Los cirujanos deben conocer los márgenes de seguridad requeridos para realizar el procedimiento sin dañar el vestíbulo subyacente
- Las distancias mínimas al utrículo se encuentran en los bordes posterior (0.58 mm) y superior (0.62 mm) del reposapiés; por lo tanto, colocar una prótesis a una profundidad de 0.5 mm en esta región del reposapiés colocará al utrículo en riesgo de lesión 15
- La distancia mínima al sáculo se encuentra en el borde anterior del reposapiés (0.76-1 mm) 14
- Todas las demás medidas desde el reposapiés hasta el utrículo membranoso subyacente y el sáculo son >1 mm
- El área más segura para la manipulación es, por lo tanto, el tercio central en el segmento inferior del reposapiés
Elección del instrumento para la estapedotomía
- En la experiencia del autor senior (T.L.), el tipo de estribo es importante a la hora de seleccionar un perforador
- Una alternativa a los perforadores manuales es un taladro láser o un taladro Skeeter. Los láseres que se han utilizado para la cirugía del estribo incluyen los láseres CO 2, KTP, argón, diodo y erbio: YAG
- Cuando uno encuentra un estribo de galleta (grueso), o un estribo grueso que solo está parcialmente fijo, entonces existe el riesgo de causar un estribo flotante
- Si el reposapiés es demasiado grueso, entonces es preferible usar un taladro
Fractura del reposapiés durante la estap

Figura 15: Elevar cuidadosamente los fragmentos óseos con elevador de placa de pie de 0.2mm
- Si solo pequeños fragmentos óseos rodean la abertura de la estapedotomía y la abertura es del tamaño deseado, entonces se pueden elevar cuidadosamente los fragmentos con un elevador de reposapiés de 0.2 mm para evitar que los fragmentos entren en el vestíbulo y causen vértigo postoperatorio (Figura 15)

Figura 16: Estapedectomía parcial sellada con un injerto antes de insertar prótesis
- Si el reposapiés se ha fracturado pero la estapedotomía aún es demasiado pequeña y no es posible agrandar la abertura sin desplazar los fragmentos óseos, entonces los segmentos fracturados se pueden extraer con un elevador de reposapiés de 0.2 mm o un gancho de 0.5 mm, 45°, de tal manera que se realiza una estapedectomía parcial o total realizado. Luego se coloca un injerto sobre la estapedectomía (parcial) antes de insertar la prótesis (Figura 16)
Reposapiés flotante
El reposapiés puede volverse completamente móvil antes de que se haya realizado la estapedotomía. Las opciones de gestión en esta situación son:
- Proceder con la estapedotomía con láser
- Proceder con una estapedectomía total y sellará la ventana oval un injerto (pericondrio/vena/fascia) antes de colocar la prótesis de pistón
- Posponer la cirugía por un año si la superestructura del estribo aún está intacta; el ligamento anular se volverá progresivamente revuelto debido a la otoesclerosis
Inserción y engarzado de la prótesis
- La prótesis se recoge con un gran fórceps de cocodrilo de su agujero en el bloque de corte por su lazo de alambre
- Para la colocación correcta por primera vez del bucle sobre el largo proceso del incus es esencial recoger la prótesis en el ángulo correcto
- La prótesis se coloca sobre la placa del pie con el lazo sobre el incus
- Se puede estimar en este punto si la prótesis es demasiado larga y necesita ser acortada, o demasiado corta y necesita ser reemplazada

Figura 17: El bucle se engancha sobre incus con el pistón descansando sobre el reposapiés
- Usando un gancho de 1 mm, 45°, mueva el bucle de la prótesis a lo largo del largo proceso del íncus para guiar el eje del pistón hacia la abertura de la estapedotomía (Figura 17)

Figura 18: Prótesis engarzada con pistón en estapedotomía; anote la posición del nervio facial inmediatamente adyacente a la prótesis
- Una vez que el pistón se coloca dentro de la abertura de estapedotomía, el bucle de la prótesis se engarza con un gran fórceps de cocodrilo liso para lograr un acoplamiento más estable de la prótesis al incus; esto se repite con pinzas de cocodrilo lisas más pequeñas (Figura 18)
- Usando un gancho de 1.5 mm 45°, verificar la movilidad de la cadena osicular con la prótesis en su lugar
- No debe haber libre movimiento de la prótesis en el incus cuando se mueve el incus
Técnica de engaste
- Para lograr buenos resultados, el correcto engaste es absolutamente esencial
- El acoplamiento flojo de la prótesis al incus dará como resultado una transmisión de sonido reducida y resultados acústicos inferiores 16

Figura 19: Pinzas de cocodrilo se sujetan con la mano derecha y se estabilizan con la mano izquierda con el pulgar y el índice
- Para engarzar el bucle de la prótesis, el fórceps de cocodrilo se sujeta con la mano derecha y se estabiliza con la mano izquierda usando el pulgar y el dedo índice (Figura 19)
- Puede ser necesario retirar el retractor horizontal para ganar más espacio para engarzar la prótesis correctamente

Figura 20: El engaste se realiza desde la parte más superior del bucle
- El engaste se realiza desde el bucle de la parte más superior, de manera que el bucle de la prótesis hace contacto uniforme con los incus (Figura 20)

Figura 21: La prótesis debe estar en ángulo recto con la placa del pie para obtener resultados auditivos óptimos
- La angulación correcta del pistón en relación con el reposapiés es crucial para lograr buenos resultados acústicos. El pistón debe estar en ángulo recto con el reposapiés para evitar el contacto del pistón con los bordes óseos de la estapedotomía, lo que dará como resultado una atenuación de la vibración y una transmisión de sonido reducida 17 (Figura 21)
- Kwok, Fisch et al reportaron que los resultados del engaste dependen del instrumento utilizado para engarzar y del material de la prótesis del estribo, pero no del cirujano. Se demostró en su estudio que el fórceps recto de cocodrilo produce mejores resultados de engaste que el engarzador McGee 17
Sellado apertura de estapedotomía
El tejido conectivo colocado alrededor del pistón sirve como sello para evitar fugas de perilinfa. Una vez que el sello ha madurado también evita el desplazamiento del pistón. El sello del tejido conectivo también aumenta el área de transmisión de sonido, de manera que un pistón de 4 mm es equivalente a la superficie de un pistón de 6 mm, mejorando así la transmisión del sonido y logrando mejores resultados acústicos. Si uno realiza timpanometría a las 2 semanas y no se induce vértigo, entonces el sello es adecuado y es seguro que los pacientes vuelen.
- El tejido conectivo de la incisión endural se utiliza para sellar la abertura de la estapedotomía
- Use un gancho de 1.5 mm, 45° para colocar trozos de tejido conectivo alrededor de la estapedotomía
- La sangre venosa extraída del paciente al inicio del procedimiento se almacena a 3-4°C para evitar que la sangre se coagule hasta que sea necesaria; esta sangre ahora se usa para sellar la abertura de la estapedotomía
Colgajo timpanomeatal de reposicionamiento
- Se reposiciona el colgajo timpanomeatal
- Si se notan pequeños desgarros en el colgajo timpanomeatal, entonces se cosecha la fascia temporal y se realiza el injerto de la capa base
Empaque y cierre de heridas
- Colgetas de espuma de gel se colocan en el canal óseo para asegurar la parte meatal del colgajo
- No coloque las placas de gelfoam sobre la membrana timpánica ya que podrían hincharse y desplazar la prótesis hacia adentro causando vértigo
- Dos piezas de Ivalon® se colocan en el canal auditivo externo
- La incisión endural se cierra con suturas de nylon 4/0. Una puntada subcutánea puede ayudar a readaptar los bordes de la herida
- Se coloca una tira externa de gasa impregnada con ungüento antibiótico (Terracortril) en la parte lateral del conducto auditivo externo
Cuidados postoperatorios
- El apósito de gasa exterior se retira después de una semana junto con la mecha de oreja Ivalon®
- Los audiogramas postoperatorios se realizan a los 1-2 meses, 1 año y 5 años
Reversión de la estapedotomía
Fisch describió revertir los pasos del procedimiento de estapedotomía con el fin de reducir las complicaciones relacionadas tanto con los incus (luxaciones/subluxaciones) como con la placa base (subluxaciones/fracturas/estribo flotante). El punto de partida para la siguiente descripción de la cirugía es la exposición de la ventana oval como se describió anteriormente.
- Verificar la movilidad de la cadena osicular y confirmar la fijación del estribo
- Determinar la longitud de la prótesis y recortar la prótesis en consecuencia
- Se realiza estapedotomía
- Introducir la prótesis y engarzarla al incus con el arco del estribo aún intacto

Figura 22: El tendón estapedio y la crus posterior se cortan con prótesis de estribo ya en posición final y engarzadas a incus
- Cortar el tendón estapedio y quitar el arco del estribo (Figura 22)
- Comprobar la movilidad de la cadena osicular con la prótesis en su lugar
- Selle la abertura de estapedotomía como se describió anteriormente
Malleostapedotomía
Se trata de una técnica mediante la cual tanto el ínco como el estribo son reemplazados por una sola prótesis con el fin de establecer una conexión directa entre el maleo y el vestíbulo. Está indicado para la fijación del estribo con patología del incus y/o cabeza del maleo que descarta una incus-estapedotomía.
Exposición quirúrgica
Los pasos quirúrgicos iniciales relacionados con el abordaje endaural, la elevación de un colgajo timpanomeatal y la exposición son idénticos a los que ya hemos descrito en este capítulo para incus-estapedotomía. El punto de partida de la descripción de la cirugía que sigue es la exposición de cadena osicular y ventana ovalada.
- Elevar el anillo, comenzando en la columna timpánica posterior
- El tímpano corda se deja unido a la membrana timpánica
- La membrana timpánica se refleja hasta que se expone el proceso malleal anterior y el ligamento
- Evaluar la movilidad del maleo mediante un gancho de 1.5 mm 45°
- Use una cuchilla para juntas para separar la articulación incudoestapedial
- Se reevalúa la movilidad del maleo y del ínco

Figura 23: Elevación de la membrana de Shrapnell desde la parte proximal del mango del maleo
- Use un gancho de 2.5 mm a 45° para elevar la membrana de Shrapnell desde la parte proxima del mango del maleo (apenas 1 mm distal al proceso malleal lateral) (Figura 23)

Figura 24: Vista final de las estructuras del oído medio antes de proceder a la eliminación de los incus
- La exposición final para la malleostapedotomía incluye el proceso piramidal, el nicho de ventana oval, el segmento timpánico del nervio facial, la parte inferior de la articulación incudomalear y el proceso malleal anterior y el ligamento (Figura 24)
Retiro de incus y cabeza malleal
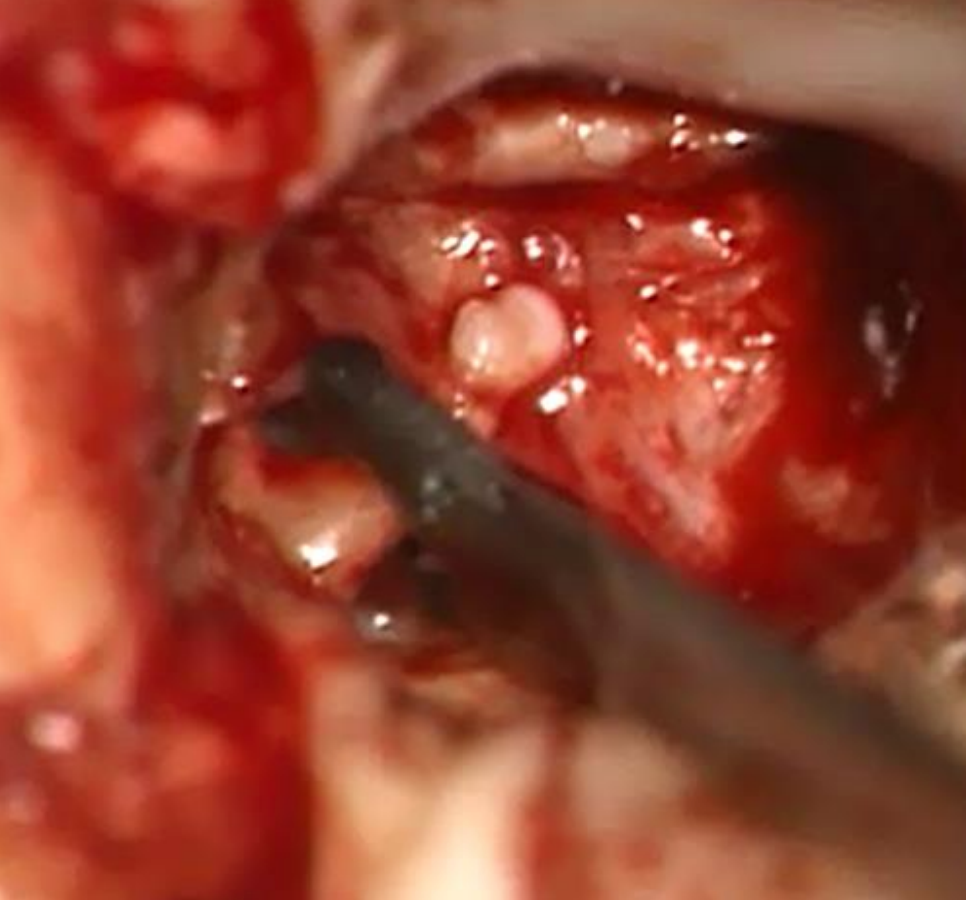
Figura 25: Extracción de incus con fórceps de cocodrilo
- Girar lateralmente y movilizar el incus con un gancho de 1.5 mm 45°, y retirarlo con fórceps de cocodrilo (Figura 25)
- Si el incus es voluminoso entonces el largo proceso del incus se corta con una pinza de maleo para no lesionar la chorda tímpano

Figura 26: Rebabas de diamante que se utilizan para extirpar el cuello y el proceso anterior del maleo para que se pueda extraer la cabeza del maleo
- Si el ligamento del maleo está osificado, entonces se utiliza una fresa de diamante de 0.8 mm para extirpar el cuello y el proceso anterior; separar la corda tímpano de la superficie inferior del cuello del maleo con un gancho de 2.5 mm, 45° antes de perforar (Figura 26)
- Luego se retira la cabeza del maleo
Eliminación de arco de estribo

Figura 27: La crura anterior y posterior se han cortado cerca de la placa base
Se utilizan tijeras de crurotomía para cortar la crura anterior y posterior cerca del reposapiés. Obsérvese en la Figura 27 que la crura anterior y posterior son de igual longitud; en incus-estapedotomía la crus posterior sería más corta que la crus anterior.
Preparación de prótesis
- Se utiliza un pistón de titanio de 0.4 mm de diámetro con una longitud total de 8.5 mm
- La distancia entre el estribo del estribo y la superficie lateral del mango del maleo (justo debajo del proceso lateral) se mide con una varilla de medición maleable; se agrega 0.5 mm a esta medida
- Usando la técnica descrita para incus-stapedotomía se logra la longitud deseada cortando la prótesis en un bloque de corte especial

Figura 28: Prótesis colocada en oído medio para verificar su longitud
- Para confirmar la longitud correcta, la prótesis se introduce en el oído medio con un fórceps grande de cocodrilo, de manera que se extiende entre el mango del maleo y la placa de estribo (Figura 28)
- Si la prótesis se extiende por encima del mango del maleo 0.5 mm, entonces la longitud es correcta. Una prótesis que es demasiado larga puede necesitar ser cortada más corta. Si es demasiado corto entonces necesita ser reemplazado.
- Para acomodar la posición ligeramente descentrada del maleo en relación con el estribo del estribo, el eje del pistón debe adaptarse de manera que quede perpendicular al estribo del estribo
- El lazo de la prótesis debe ser agrandado para que se ajuste sobre el mango del maleo estirándolo para abrirlo moviéndolo a lo largo de 1.5 mm, gancho de 45° con fórceps de relojero
- Es posible que sea necesario adaptar el lazo para que esté orientado a 90° con respecto al mango del maleo
Realización de la estapedotomía

Figura 29: Estapedotomía inicial pequeña
- Se realiza una perforación entre el tercio medio e inferior del reposapiés con un perforador manual o láser como para incus-estapedotomía (Figura 29)
Introducción y engarzado de la prótesis
- El engarzado preciso es crucial para obtener buenos resultados; la mayor exposición proporcionada por el enfoque descrito facilita el engaste preciso
- La prótesis se recoge por su asa con un gran fórceps de cocodrilo en el ángulo requerido y se coloca en la placa del pie
- El asa de la prótesis se coloca sobre el maleo justo distal al proceso malleal lateral
- El lazo se engarza al maleo mediante la aplicación de las pinzas de cocodrilo perpendicularmente al mango del maleo. Un fórceps de cierre McGee Crimper/Wire puede ser útil para lidiar con el ángulo entre la estapedotomía y el maleo

Figura 30: El lazo es perpendicular al mango del maleo y el eje es perpendicular al reposapiés
- Si está correctamente engarzado, el bucle de la prótesis debe ser perpendicular a la inclinación del mango del maleo y el eje debe ser perpendicular a la placa del estribo (Figura 30)
Sellado de la estapedotomía
La abertura de la estapedotomía se sella con tejido conectivo de la incisión endural y se extrae sangre del paciente como se describe para la estapedotomía de incus.
Reposicionamiento del colgajo timpanomeatal y cierre de la herida: En cuanto a la incusstapedotomía
Cuidados postoperatorios
- En cuanto a la incus-estapedotomía
- Los pacientes pueden volar después de 2 semanas (como para incus-estapedotomía)
- No se permite bucear a los pacientes que se han sometido a malleostapedotomía
Referencias
- Fisch U, May J. Timpanoplastia, Mastoidectomía y Cirugía del Estapelo. Nueva York: Thieme; 1994.
- Nandapalan V, Pollak A, Langner A, Fisch U. Los ligamentos malleales anterior y superior en otosclerosis. Otol Neurotol. 2002; 23 (6) :854-61
- Vincent R, Sperling NM, Oates J, Jindal M. Hallazgos quirúrgicos y resultados auditivos a largo plazo en 3,050 estapedotomías para otoesclerosis primaria: un estudio prospectivo con la base de datos de otología-neurotología. Otol Neurotol. 2006; 27 (8 Supl 2) :S25-47
- Vincent R, López A, Sperling NM. Anquilosis Malleus: Estudio Clínico, Audiométrico, Histológico y Quirúrgico de 123 Casos. Am J Otol. 1999; 20:717 - 25
- Dalchow CV, Dünne AA, Sesterhenn A, Teymoortash A, Werner JA. Malleostapedotomía: La experiencia de Marburg. Adv Otorrinolaringol. 2007; 65:215-21
- Fisch U, Acar GO, Huber AM. Malleostapedotomía en cirugía de revisión para otosclerosis. Otol. Neurotol. 2001; 22:776-85
- Linder TE, Fisch U. Una lista de verificación para la exposición quirúrgica en cirugía de estribo: cómo evitar la malaprensión. Adv Otorrinolaringol. 2007; 65:158-63
- Probst R. Evaluación audiológica de pacientes con otoesclerosis. En cirugía de otosclerosis y estribo. Arnold W, Häusler R (eds): otosclerosis y cirugía de estribo. Adv Otorrinolaringol. Basilea Karger, 2007, vol. 65, pp 119-26
- Ayacha D. Lejeune D, Williams. Imagen de las complicaciones postoperatorias de la cirugía de estribo. En Otosclerosis y Cirugía del Estapelo. Arnold W, Häusler R (eds): Otosclerosis y Cirugía de Estapes. Adv Otorrinolaringol. Basilea Karger, 2007, vol. 65, 308-13
- Linder TE, Ma F, Huber A. Atresia de ventana redonda y efecto ist en la transmisión de sonido. Otol Neurotol. 2003; 24 (2) :259-63
- Van Rompaey V, Offeciers E, De Foer B, Somers T. Bulbo yugular divertículo dehiscencia hacia el acueducto vestibular en un paciente con otosclerosis. J Laryngol Otol. 2012 Mar; 126 (3) :313-5
- Neyt P, Govaere F, Forton GE. Fijación simultánea del estribo verdadero y dehiscencia ósea bilateral entre la arteria carótida interna y el ápice de la cóclea: el escollo último. Otol Neurotol. 2011.32 (6) :909-13
- Comerciante SN, Rosowski JJ, McKenna MJ. Dehiscencia del canal semicircular superior que imita hipoacusia otoesclerótica en cirugía de otosclerosis y estribo. Adv Otorrinolaringol. Basilea Karger, 2007, vol. 65, 137-45
- Pauw BK, Pollak AM, Fisch U. Utricle, sáculo y conducto coclear en relación con la estapedotomía. Estudio histológico óseo temporal humano. Ann Otol Rhinol Laringol.1991; 100 (12) :966-70
- Huber AM, MA F, Felix H, Linder T. Fijación de prótesis de estribo: el efecto del engaste sobre la transferencia de sonido en cirugía de otoesclerosis. Laringoscopio. 2003; 113 (5) :853-8
- Hüttenbrink KB. Biomecánica de la estapesplastia: Una revisión. Otol Neurotol. 2003; 24:548-59
- Kwok P, Fisch U, Strutz J, May J: Cirugía de estribo: ¿con qué precisión se unen diferentes prótesis al largo proceso de los incus con diferentes instrumentos y diferentes cirujanos? Otol Neurotol 2002; 23:289-95
Agradecimientos
Esta guía está basada en el texto del profesor Fisch (Timpanoplastia, Mastoidectomía y Cirugía de Estapes) y la experiencia personal del profesor Linder, así como materiales del curso avanzado de hueso temporal realizado anualmente por los profesores Fisch y Linder del Departamento de Anatomía de la Universidad de Zurich, Suiza
Autor
Tashneem Harris MBChB, FCORL, MMed (Otol), Fisch Instrument Microsurgical Fellow
Otorrinolaringología
División de Otorrinolaringología
Universidad de Ciudad del
Cabo Ciudad del Cabo, Sudáfrica
harristasneem@yahoo.com
Autor Senior
Thomas Linder, M.D.
Profesor, Presidente y Jefe del Departamento de Otorrinolaringología, Cirugía Plástica de Cabeza, Cuello y Facial
Lucerna Canton Hospital, Suiza
thomas.linder@ksl.ch
Editor
Johan Fagan MBChB, FCS (ORL), MMed
Profesor y Presidente
División de Otorrinolaringología
Universidad de Ciudad del
Cabo Ciudad del Cabo, Sudáfrica
johannes.fagan@uct.ac.za


