4.2: Resección endoscópica de tumor hipofisario transesfenoidal
- Page ID
- 125274
\( \newcommand{\vecs}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vecd}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash {#1}}} \)
\( \newcommand{\id}{\mathrm{id}}\) \( \newcommand{\Span}{\mathrm{span}}\)
( \newcommand{\kernel}{\mathrm{null}\,}\) \( \newcommand{\range}{\mathrm{range}\,}\)
\( \newcommand{\RealPart}{\mathrm{Re}}\) \( \newcommand{\ImaginaryPart}{\mathrm{Im}}\)
\( \newcommand{\Argument}{\mathrm{Arg}}\) \( \newcommand{\norm}[1]{\| #1 \|}\)
\( \newcommand{\inner}[2]{\langle #1, #2 \rangle}\)
\( \newcommand{\Span}{\mathrm{span}}\)
\( \newcommand{\id}{\mathrm{id}}\)
\( \newcommand{\Span}{\mathrm{span}}\)
\( \newcommand{\kernel}{\mathrm{null}\,}\)
\( \newcommand{\range}{\mathrm{range}\,}\)
\( \newcommand{\RealPart}{\mathrm{Re}}\)
\( \newcommand{\ImaginaryPart}{\mathrm{Im}}\)
\( \newcommand{\Argument}{\mathrm{Arg}}\)
\( \newcommand{\norm}[1]{\| #1 \|}\)
\( \newcommand{\inner}[2]{\langle #1, #2 \rangle}\)
\( \newcommand{\Span}{\mathrm{span}}\) \( \newcommand{\AA}{\unicode[.8,0]{x212B}}\)
\( \newcommand{\vectorA}[1]{\vec{#1}} % arrow\)
\( \newcommand{\vectorAt}[1]{\vec{\text{#1}}} % arrow\)
\( \newcommand{\vectorB}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vectorC}[1]{\textbf{#1}} \)
\( \newcommand{\vectorD}[1]{\overrightarrow{#1}} \)
\( \newcommand{\vectorDt}[1]{\overrightarrow{\text{#1}}} \)
\( \newcommand{\vectE}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash{\mathbf {#1}}}} \)
\( \newcommand{\vecs}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vecd}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash {#1}}} \)
ATLAS DE ACCESO ABIERTO DE Otorrinolaringología, Cirugía Operatoria de Cabeza y Cuello
TÉCNICA DE CIRUGÍA HIPOFISARIA ENDOSCÓPICA TRANSESFENOIDAL (ETSS)
Moisés Penduka, Patrick Semple, Darlene Lubbe
La cirugía endoscópica transesfenoidal hipofisaria (ETSS) generalmente está indicada para pacientes con micro y macroadenomas hipofisarios sintomáticos que causan síntomas como pérdida visual, dolores de cabeza o problemas asociados a hormonas. Se ha convertido en el enfoque estándar, superando los enfoques microscópicos tradicionales, aunque la literatura no demuestra de manera concluyente cuál es el enfoque superior en cuanto a complicaciones y resultados. La superioridad del abordaje endoscópico radica en una mejor penetración de la luz en el área objetivo, mejor visualización proporcionada por telescopios angulados, daño tisular colateral mínimo con recuperación más rápida que con un enfoque abierto y preservación de la anatomía y función intranasal. El acceso a la fosa pituitaria en revisión la cirugía endoscópica transesfenoidal es mucho más rápido y menos invasivo que otros abordajes debido a que ya se ha realizado el corredor quirúrgico óseo.
Anatomía Endoscópica
El abordaje transesfenoidal transnasal de la hipófisis implica que el corredor quirúrgico se crea trabajando medial a los cornetes medios. Se puede utilizar una sola fosa nasal o bilateral dependiendo de si uno o dos cirujanos están trabajando simultáneamente y si es necesario manipular múltiples instrumentos en el área objetivo. Para microadenomas pequeños, algunos cirujanos utilizan un solo abordaje de fosa nasal. Esto generalmente significa que se puede conservar el mucopericondrio del tabique por un lado. Para un abordaje bilateral se requiere una septicectomía posterior parcial.
ETSS se divide en 3 etapas
- Etapa nasal
- Esfenoides
- Etapa Sellar

Figura 1: Vista inicial durante la etapa nasal

Figura 2: Septo nasal. QC: Cartílago cuadrangular, EB: Hueso etmoideo, V: Vomer, SB: Hueso esfenoidal, MB: Hueso maxilar

Figura 3: Espolón septal derecho
Durante la etapa nasal, es importante identificar la anatomía de las estructuras relacionadas e identificar cualquier anomalía que pueda obstaculizar el acceso a la fosa pituitaria (Figuras 1-3)
- Septo nasal: desviaciones septales, perforaciones o cornetes septales
- Cornetes inferiores: cornetes hipertrofiados
- Cornetes medios: concha bullosa, cornetes paradójico
- Estructuras de cornetes laterales a medios: proceso uncinado, bullas etmoideas - signos de infección que drena del seno maxilar, pólipos nasales
- A nivel de la base del cráneo: fijación del tabique a la placa cribriforme. Mucosa olfativa a 1 cm de aspecto superior del tabique a conservar
Los capítulos del Atlas de acceso abierto sobre etmoidectomía endoscópica y ligadura de la arteria esfenopalatina proporcionan más detalles sobre la anatomía de estas estructuras.
Septo nasal
Las anomalías anatómicas son comunes y que pueden afectar el acceso y dificultar la creación de un corredor quirúrgico adecuado para la manipulación de múltiples instrumentos utilizando un abordaje binasal. Es importante realizar una rinoscopia anterior en la consulta otorrinolaringológica inicial para evaluar la necesidad de una septoplastia. Realizar una septoplastia puede alargar el tiempo del procedimiento y es importante planificarlo de antemano. Las anomalías septales pueden incluir:

Figura 4: Radiografía TC que muestra espolón septal derecho

Figura 5: Radiografía TC que muestra un cornetado septal
- Los espolones septales se pueden extraer con una simple incisión de Killian colocada anterior al espolón (Figuras 3, 4; Videoclip)
- Las desviaciones septales pueden requerir una septoplastia formal a través de una incisión de hemitransfixión antes de crear el corredor quirúrgico. La recolección de un colgajo mucopericondrial septal debe tenerse en cuenta ya que es más fácil elevar el colgajo con la placa perpendicular del etmoide y el vómero aún intacta. Por lo tanto, elevar el colgajo antes de realizar una septoplastia
- Cornetes septales: Es importante reconocer la presencia de un tabique posterior neumatizado ya que ingresar a esta 'cavidad' puede ser engañoso y un cirujano inexperto puede pensar que se ha ingresado al seno esfenoidal (Figura 5)
Pared lateral de la cavidad nasal

Figuras 6a, b: Anatomía de la pared lateral. La figura superior ilustra los diversos huesos que forman la pared lateral; IT (cornete inferior), EB (hueso etmoideo), SB (hueso esfenoide), PB (hueso palatino), LB (hueso lagrimal). La figura inferior ilustra los cornetes inferior, medio y superior (1, 2 y 3) y las células de aire relacionadas; frontal (4), agger nasi (5), células etmoides (6) y seno esfenoidal (7). El cornetado superior es un hito importante para el ostium del seno esfenoidal

Figura 7: Fijación del cornetado medio a la base del cráneo
Las figuras 6ab ilustran la anatomía de la pared nasal lateral de la nariz. Es importante recordar que el cornete medio se adhiere a la base del cráneo y que la manipulación indebida del cornetado medio podría provocar una fractura en el punto donde el cornetado medio se une a la lámina lateral de la placa cribiforme (Figura 7). Esto puede causar una fuga de LCR.
Las anomalías anatómicas que involucran a los cornetes también son comunes e incluyen

Figura 8: Concha ampollosa de cornete medio

Figuras 9ab: Conchas de cornetes superiores
- Hipertrofia de cornetes inferiores
- Conchas cornetes (concha ampollosa) (Figuras 7, 8, 9ab)
- Cornetes medios paradójicas/dúplex
Es importante que se proteja el epitelio olfativo cuando se trabaja en estas estructuras. La mucosa olfativa debe conservarse en las siguientes áreas:
- Mucosa de aspecto superior-medial del cornetado medio
- Aspecto superior de cornetes superiores
- Aspecto superior de la mucosa septal (½ superior en relación con la altura del cornetado medio)
Seno esfenoidal
El seno esfenoidal debe ser abordado después de revisar cuidadosamente las radiografías preoperatorias ya que las variaciones anatómicas son comunes. El ostium debe localizarse antes de elevar el colgajo septal mucopericondrial.

Figura 10: Vista del ostium del seno esfenoidal (SO) en el receso esfenoetmoidal; este ostium es de 2½ puntas de ventosa por encima de la choana posterior (PC)
El ostium esfenoide se localiza medial al cornetado superior en aproximadamente 85% de los individuos a un nivel horizontal al borde superior del ostium natural del seno maxilar (Figura 10).
También se puede ubicar fácilmente contando alrededor de 2½ puntas de ventosa por encima de la choana posterior.
- Pasar el endoscopio a la cara posterior de la cavidad nasal
- Localizar la cara posterior del cornete medio
- Luego lateralizar suavemente la cara posterior del cornete medio
- Deslice el endoscopio de 0 grados en el área entre el cornetado medio y el tabique nasal
- Identificar el cornete superior
- Use un elevador de succión Freer para palpar suavemente la cara esfenoidal justo en la mitad de donde la mitad del 1/3 del cornetado superior se encuentra con los 2/3 inferiores del cornete
- El Freer debe deslizarse fácilmente en el ostium natural
- Gire el Freer hacia los lados para abrir la parte membranosa del ostium esfenoidal
- Iniciar el colgajo septal mucopericondrial a este nivel para evitar lesiones en la arteria septal posterior que se encuentra justo debajo del ostium

Figura 11: Variaciones en las configuraciones selares
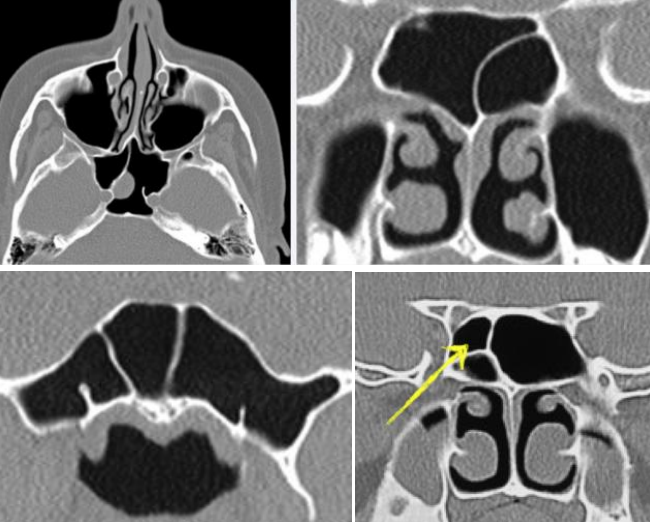
Figura 12: Variedad de configuraciones de tabique intersinusal esfenoidal
En un estudio de Ossama et al, las variaciones del seno esfenoidal incluyen la neumatización, la configuración selar (Figura 11) y la septación (Figura 12).
La neumatización afecta el acceso a la silla, especialmente si el bulto selar está mal definido. Los septos interesfenoides y accesorios pueden unirse lateralmente a la prominencia carotídea (Figura 12). Como regla general, se debe asumir que cualquier septo puede adherirse al canal carotídeo y evaluar este riesgo cuidadosamente en imágenes antes del ETSS.
La rama posterior de la arteria esfenopalatina (arteria septal posterior) debe conservarse ya que es la base del colgajo de Hadad Bassagastagy. Corre a través de la cara del esfenoide debajo del ostium esfenoidal para abastecer el tabique posterior. Este vaso sanguíneo se puede sacrificar en el lado opuesto, pero siempre se debe tener cuidado con este vaso ya que es la razón más común de hemorragia postoperatoria significativa que requiere cirugía adicional para detener el sangrado.
Consentimiento preoperatorio
Un enfoque de equipo para el trabajo de un paciente es de suma importancia y debe incluir al neurocirujano y al rinólogo. El paciente debe ser informado de las complicaciones tanto médicas como quirúrgicas que puedan seguir a la cirugía pituitaria que incluyen:
- Diabetes insípida
- Anomalías endocrinas y los resultados
- Resultados visuales
- Fugas postoperatorias de LCR y su manejo, incluyendo meningitis
- Complicaciones rinológicas como adherencias, perforaciones, sinusitis, formación de mucocoele
- Lesión de la arteria carótida
- Hematoma selar postoperatorio
- Mortalidad
Anestesia, posicionamiento y drapeado
- Los autores administran Cefazolina intravenosa 1 gm al inicio de la inducción de la anestesia
- La configuración quirúrgica es similar a la mayoría de los procedimientos endoscópicos sinonasales (ver capítulo sobre Etmoidectomía Endoscópica)
- Se prefiere la anestesia general con anestesia total intravenosa (TIVA) para lograr un estado normotensivo con baja frecuencia de pulso
- Un paquete de garganta no se usa rutinariamente en nuestra unidad debido a las molestias posteriores en la garganta y al riesgo de que los pacientes se tragen el paquete durante el final de la anestesia. Otros insertan un paquete de garganta para minimizar el riesgo de aspiración y deglución de sangre que puede causar gastritis con náuseas y vómitos postoperatorios
- El paciente se coloca en decúbito supino con la cabeza ligeramente flexionada, elevada y girada hacia el cirujano operatorio que suele estar de pie a la derecha del paciente (cirujano diestro)
- Cubra los ojos con láminas de plástico adhesivo transparente

Figura 13: Preparación hipofisaria con los ojos y la nariz visibles después del drapeado
- Se colocan cortinas para que ambos ojos y la cavidad nasal sean visibles (Figura 13)
Pasos quirúrgicos
Se deben seguir numerosos pasos quirúrgicos para asegurar una exposición quirúrgica sin incidentes y resección hipofisaria:
- Preparación en campo: empaque preoperatorio e infiltración
- Optimización del acceso: septoplastia, cirugía de cornetes
- Identificar ostium esfenoides
- Colgajo mucoperióstico
- Septectomía posterior y esfenoidectomía
- Reducción de las septaciones esfenoides y exposición de la silla
- Etapa selar de la cirugía endoscópica hipofisaria
- Cierre de corredor quirúrgico
- Cuidados postoperatorios
1. Preparación de campo
La descongestión tópica se logra tal como se describe en el capítulo sobre Etmoidectomía Endoscópica.
- Neuropatties empapadas con una mezcla de 2 ampollas de adrenalina 1:1000 diluidas con 1 mL de oximetazolina, logran una descongestión óptima
- Colocar las empanadas entre el tabique y los cornetes inferior y medio
- Si es posible, coloque una empanada entre el tabique y el cornete medio. Esto facilita la elevación del ostium esfenoidal
- Permita al menos 10 minutos de descongestión empacando la cavidad nasal antes de que la enfermera de matorral prepare y cubra al paciente
- Se logra una mayor descongestión al inicio del procedimiento quirúrgico mediante inyección submucosa con Xylotox en el cornetado inferior, cornetes medio y tabique. Esto da la ventaja añadida de la hidrodisección para el colgajo de Hadad que se elevará del tabique. Tenga cuidado de no inyectarse demasiado rápido ya que esto puede causar un rápido aumento de la presión arterial que puede ser perjudicial especialmente en el paciente hipertenso anciano. Se inyecta muy poco Xylotox (0.1 mL) en el cornete inferior, y muy lentamente, ya que esta estructura es extremadamente vascular
2. Optimización del acceso
- Inspeccionar la nariz con el endoscopio utilizando la estrategia tradicional de 2 pasadas. Esto es importante para apreciar la anatomía y características de cualquier anomalía que pudiera estar presente
- Fractura los cornetes inferiores usando un disector de Freer para mejorar el acceso. Colocado en el meato inferior, se utiliza el disector de Freer para primero infracturar el cornetes inferior y luego se coloca medialmente para fracturar

Figuras 14 ab: Incisión en una concha bullosa
- Si se ha identificado una concha ampollosa se reduce en su aspecto medial para ensanchar el corredor transnasal (vs reducción lateral requerida durante la cirugía FESS). Primero confirmar su presencia ingresando a la concha usando la aguja de una jeringa dental. Un “dar” se siente fácilmente y se confirma por el flujo sin restricciones al inyectar en este espacio. Entra en la concha con una hoja de 12 bisturí y divídala a lo largo de su longitud anterior e inferior (Figura 14). Luego se usa un instrumento de mordedura pasante para eliminar la cara medial de la concha
- Es posible que no se requiera septoplastia si se ha reducido una concha ampollosa. Sin embargo, se requerirá si un espolón septal compromete el acceso. La técnica de septoplastia se describe en el capítulo sobre septoplastia. Es importante recordar que se levantará el colgajo de Hadad y se debe tener precaución para no comprometer el suministro de sangre al colgajo al realizar la septoplastia. Es importante mantenerse por encima del nivel del ostium esfenoidal al realizar el corte superior del colgajo septal mucopericondrial. Se requiere una septicectomía posterior para el abordaje binasal después de que el colgajo mucopericondrial se haya elevado en un lado. La placa perpendicular del etmoide y el vómero y la mucosa septal opuesta se pueden extraer para crear la septectomía posterior y el corredor al seno esfenoidal.
3. Identificar el ostium esfenoidal
El ostium del seno esfenoidal se puede identificar fácilmente mediante los corredores transethmoidal o transnasal. Sin embargo, en esta instancia apenas se indica una antrostomía meatal media y una etmoidectomía. La única indicación para realizar una antrostomía meatal media y etmoidectomía sería que los pacientes con enfermedad sinusal concomitante evitaran la infección posoperatoria de estos senos infectados.
- Usando el corredor transnasal de la línea media entre el cornetado medio y el tabique nasal (Figura 1), se identifica el ostium medial al 1/3 inferior del cornetado superior
- La distancia entre el ostium del seno esfenoidal y la coana posterior se califica contando 2½ puntas de ventosa desde el choana superiormente, permaneciendo medial al cornetado superior (entre el cornetado superior y el tabique) (Figura 10)
- Una vez localizado el ostium se ensancha inicialmente superior y medialmente
- En la parte inferior, se encontrará la arteria septal posterior
- En el lado en que se ha elevado el colgajo mucopericondrial, se debe conservar la arteria
- En el lado opuesto se puede sacrificar para perforar la tribuna hasta el piso del seno esfenoidal
- La esfenoidotomía se ensancha mediante fórceps de punzón de hongo, un punzón Kerrison o un taladro endonasal
4. Colgajo mucoperióstico

Figura 15: Recolección del colgajo de Hadad del tabique nasal izquierdo
El colgajo de Hadad es importante para reparar fugas de LCR, una complicación conocida de la cirugía de la base del cráneo (Figura 15). Se trata de un colgajo vascularizado robusto basado en la arteria septal posterior. Recuerde las relaciones anatómicas de la arteria septal posterior con el ostium del seno esfenoidal y el epitelio olfativo para preservar el suministro de sangre al colgajo.
- Los autores prefieren crear el colgajo en el lado izquierdo para evitar que los instrumentos neuroquirúrgicos dañen el colgajo. El endoscopio suele sujetarse del mismo lado que el colgajo por el cirujano otorrinolaringólogo mientras que el neurocirujano trabaja en el lado opuesto, evitando así daños en el colgajo
- Los límites del colgajo son
- Aspecto medial del ostium del seno esfenoidal
- Anteriormente, justo delante del extremo anterior del cornete medio a un nivel del punto medio de su altura
- Si se requiere longitud adicional para una gran fuga de LCR, el colgajo se puede extender a través de una incisión de hemitransfixión en el piso de la nariz, lateral al cornete inferior
- Delinee el colgajo usando diatermia de succión para asegurar un sangrado mínimo
- Cortar el mucoperiostio hasta el hueso/cartílago a lo largo de los límites descritos anteriormente, usando un disector de 15 cuchillas o un disector Cottle
- Elevar el colgajo en un plano submucoperióstico como durante una septoplastia
- Diseccionar de anterior a posterior hasta la tribuna
- Una vez realizado el corte anterior y levantado la mucosa, se puede utilizar una tijera de turbinectomía para hacer el corte superior
- El corte inferior solo se realiza si el colgajo se va a usar para reparar una fuga de LCR
- Si solo se realizó un corte superior, entonces el colgajo se enrolla en la parte inferior y se sale del camino del corredor quirúrgico
- Si no se produce una fuga de LCR, se reemplaza el colgajo para cerrar el defecto de septicectomía
- Suturar los cornetes medios a cada lado del colgajo (Videoclip)
5. Septectomía posterior y esfenoidectomía
- Se requiere una septicectomía posterior para exponer completamente la cara anterior del seno esfenoidal (Videoclip)
- Una vez levantado el colgajo, se exponen partes de la cara esfenoidal y del tabique óseo
- El tabique posterior óseo es bastante delgado

Figura 16: Septectomía posterior. Tenga en cuenta el mucoperiostio septal contralateral que puede ser sacrificado usando fórceps mordeduras o un microdesbridador
- Por lo tanto, se realiza una septectomía posterior simplemente fracturando la placa perpendicular del etmoide con un elevador de Freer y con fórceps mordedores. Quitar hueso con fórceps Blakesley (Figura 16)
- Elevar la mucosa del ostium del seno esfenoidal contralateral mediante un elevador de Freer
- Cauterizar la mucosa de los ostia esfenoides mediante cauterización de succión monopolar

Figura 17: Punzón Kerrison (arriba) y punta de ponche de seta
- Retire el hueso entre los ostia con un punzón Kerrison, un punzón de hongo (Figura 17), un taladro endonasal o un martillo y un cincel
- Bajar la cara esfenoidal hasta el suelo del seno esfenoidal para permitir la instrumentación de la fosa pituitaria
- Exponer completamente la silla

Figura 18: Sella, clívus y arterias carótidas internas (ICA)
- Identificar las arterias carótidas internas dentro de los senos esfenoides (Figura 18)
6. Reducción de las septaciones esfenoides y exposición de la silla
- Todas las septaciones esfenoides adheridas a la fosa pituitaria se perforan para exponer toda la fosa pituitaria
- Tenga mucho cuidado al reducir las septaciones esfenoidales ya que pueden estar adheridas a las arterias carótidas internas (Figura 12). Por lo tanto, las septaciones esfenoidales deben reducirse utilizando instrumentos de mordedura pasante o un taladro de diamante
- Perforar la pared anterior de la fosa pituitaria hasta que solo quede una fina cáscara de huevo sobre el tumor o la glándula pituitaria
7. Etapa selar de la cirugía endoscópica hipofisaria
El neurocirujano realiza la segunda parte de la cirugía es decir, resección del tumor hipofisario. Por lo tanto, el cirujano otorrinolaringólogo se mueve hacia el lado opuesto de la mesa o hacia la cabeza para manipular el endoscopio de 30 cm de grado cero para el neurocirujano.
- Es nuestra práctica que el otorrinolaringólogo sostenga el endoscopio mientras que el neurocirujano utiliza dos instrumentos en ambas manos para resecar el tumor hipofisario
- Ambas fosas nasales se utilizan para el acceso (abordaje binasal)
- Con experiencia, los dos cirujanos se acostumbran a trabajar en equipo y el movimiento del endoscopio y los instrumentos se coordinan bien
- Con el piso de la silla expuesta, el neurocirujano identifica el plano, las prominencias ópticas, los recesos opticocarotídeos, las prominencias carotídeas y puede identificar el punto de entrada para iniciar la disección hipofisaria (Figura 18)
- Utilizar la neuronavegación para confirmar las estructuras óseas y la trayectoria de la abertura propuesta en el piso de la silla
- El piso suele ser muy delgado con macroadenomas
- Abrir el piso de la silla inicialmente usando un disector y luego un fórceps de corte ascendente Kerrison (Figura 17)
- Si el piso es más grueso, se puede adelgazar de manera segura usando un taladro antes de abrirlo
- El tamaño de la abertura depende del tamaño de la silla y la distancia entre las dos arterias carótidas, pero debe ser lo suficientemente grande para la inserción de instrumentos y presentar una visión adecuada del adenoma para su extirpación
- La neuronavegación proporciona mayor seguridad al utilizarla para definir el tamaño de la abertura, particularmente en relación con las arterias carótidas internas, los nervios ópticos y el piso de la fosa anterior
- Si la neuronavegación no está disponible, entonces se puede usar la fluoroscopia aunque se limita a una vista lateral
- Una vez que se ha realizado una abertura adecuada en el piso de la silla, se realiza una incisión en la duramadre
- Antes de realizar una incisión en la duramadre, nuestra práctica es usar un Doppler en el sitio de incisión propuesto para asegurar que la arteria carótida no esté subyacente y donde pueda lesionarse
- Abrir la duramadre con una incisión cruzada o como colgajo dural de base inferior
- El tumor/adenoma ahora se hace visible, prolapsando a través de la abertura
- Obtener una biopsia con una rongeur
- La mayoría de los adenomas hipofisarios son blandos; el uso de un abordaje endoscópico depende de esta característica
- Si el adenoma hipofisario es duro y firme y no se puede extirpar mediante una combinación de legrado y succión, entonces este enfoque debe abandonarse ya que existe un riesgo extremadamente alto de lesiones en las estructuras circundantes cuando el tumor se entrega por la fuerza
- Idealmente, usar 2 cánulas de succión para extirpar metódicamente el tumor de la silla hasta que se vea la cápsula posterior
- Luego proceder a extirpar el tumor lateralmente hasta la pared del seno cavernoso
- Se utiliza una cureta junto con las 2 cánulas de succión para extirpar el tumor que es difícil de aspirar
- El objetivo es vaciar completamente la silla del tumor y permitir que el tumor supraselar descienda al campo selar y ser removido
- La mayor parte de la cirugía se realiza con un endoscopio de 0 grados, pero se puede usar un endoscopio de 30 grados para ver y extirpar tumor supraselar y lateral
- La neuronavegación también se puede utilizar en esta etapa para confirmar la posición de los instrumentos con respecto a la imagen del tumor así como la posición de otras estructuras óseas y neurológicas. Sin embargo, es importante darse cuenta de que la navegación no es en tiempo real y a medida que se retira el tumor la posición en la imagen ya no es precisa, excepto por los puntos de referencia óseos
- Cuando se trabaja lateralmente en la región de los senos cavernosos, un Doppler puede ser de nuevo útil para localizar las arterias carótidas internas y protegerlas de lesiones
- Una vez que se ha extirpado la mayor parte del tumor, la cápsula aracnoidea a menudo descenderá al campo operatorio/silla de montar. Esto se inspecciona y se identifican y eliminan suavemente las bolsas residuales del tumor
- Es importante darse cuenta si el tumor es blando, se puede extirpar rápidamente y la cápsula puede aparecer muy temprano en el procedimiento, por lo que el operador debe ser consciente de esto para evitar un desgarro aracnoideo y una fuga innecesaria de líquido cefalorraquídeo (LCR)
- Obtener hemostasia por riego suave
- Si el tumor se ha extirpado por completo, entonces el sangrado es generalmente mínimo
- Se puede requerir más tiempo para asegurar la hemostasia cuando hay tumor residual
- Inspeccionar el campo quirúrgico para detectar una fuga de LCR
- El anestesista puede proporcionar presión positiva al final de la espiración (PEEP) para ayudar al descenso del adenoma supraselar y asegurar que no haya fugas de LCR
- Si se identifica una fuga de LCR, entonces se debe hacer una reparación
- Generalmente no reconstruimos el defecto en el piso de la silla, sino que generalmente llenamos el seno esfenoidal con grasa o Surgiflo
8. Cierre de corredor quirúrgico
- El otorrinolaringólogo retoma ahora el control de la cirugía para reparar y reconstruir las estructuras nasales según sea necesario
- Si no se ha producido ninguna fuga de LCR durante la cirugía, el colgajo de Hadad se coloca sobre el defecto septal. Se coloca anteriormente una sutura para anclar el colgajo donde se realizó la incisión anterior y asegurarlo al tabique nasal, similar a la cirugía de septoplastia. También se puede colocar una sutura a través del cornetado medio y el tabique para asegurar el colgajo
- No se usa taponamiento nasal, sino que se aplica un apósito simple en la nariz externa
9. Cuidados postoperatorios
- Los antibióticos posoperatorios no se administran de forma rutinaria
- Los pacientes son trasladados a la unidad de cuidados intensivos neuroquirúrgicos para su observación, específicamente para monitorear una fuga de LCR, nivel de conciencia (GCS), signos de compromiso visual y secreción inadecuada de hormona antidiurética (SIADH)
- Los pacientes suelen permanecer en UCI durante 3-5 días después de la cirugía para monitorear el SIADH. El SIADH es la razón más importante para el monitoreo postoperatorio en la UCI. Los electrolitos y el fluido deben ser reemplazados si ocurre SIADH
- La oximetazolina tópica y un aerosol nasal salino se inician el Día 1 después de la cirugía por un periodo de 5 días
- Si se nota una fuga de LCR postoperatoria
- Se requiere reparación inmediata con grasa cosechada del abdomen

- Figura 19: Reparación de una fuga de LCR
- Esto puede ser seguido por una capa de fascia lata o Duragen (Figura 19)
- Se usa un colgajo Hadad si es necesario
- Los drenajes lumbares no se utilizan de forma rutinaria
- Los pacientes son seguidos en una clínica hipofisaria combinada donde el neurocirujano, endocrinólogo y oncólogo toman decisiones respecto a la necesidad de reemplazo hormonal, radioterapia y seguimiento a largo plazo
- Los pacientes acuden regularmente a un endocrinólogo para hablar sobre la terapia de reemplazo hormonal
- Una resonancia magnética de seguimiento se realiza a los 3 meses
- Por lo general, no es necesario para el seguimiento otorrinolaringológico si el corredor quirúrgico ha sido cerrado. Sin embargo, si se han realizado turbinectomías o una septectomía posterior, será necesario un desbridamiento regular. Esto se puede evitar mediante una cuidadosa creación y cierre del corredor quirúrgico (Video despegando adherencias)
Autores
Moses Penduka MBChB, FCORL
Universidad de Ciudad del Cabo Karl Storz Becario de Rinología
División de Otorrinolaringología
Universidad de Ciudad del
Cabo Ciudad del Cabo, Sudáfrica
mfpenduka@yahoo.co.uk
Patrick Semple MMed, FCS (Neurosurg), PhD
Professor
División de Neurocirugía
Universidad de Ciudad del
Cabo Ciudad del Cabo, Sudáfrica
patrick.semple@uct.ac.za
Darlene Lubbe MBChB, FCORL Profesora
Asociada
División de Otorrinolaringología
Universidad de Ciudad del
Cabo Ciudad del Cabo, Sudáfrica
doclubbe@gmail.com
Editor
Johan Fagan MBChB, FCS (ORL), MMed
Profesor y Presidente
División de Otorrinolaringología
Universidad de Ciudad del
Cabo Ciudad del Cabo, Sudáfrica
johannes.fagan@uct.ac.za


