4.8: Técnica de descompresión endoscópica del nervio óptico transnasal
- Page ID
- 125231
\( \newcommand{\vecs}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vecd}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash {#1}}} \)
\( \newcommand{\id}{\mathrm{id}}\) \( \newcommand{\Span}{\mathrm{span}}\)
( \newcommand{\kernel}{\mathrm{null}\,}\) \( \newcommand{\range}{\mathrm{range}\,}\)
\( \newcommand{\RealPart}{\mathrm{Re}}\) \( \newcommand{\ImaginaryPart}{\mathrm{Im}}\)
\( \newcommand{\Argument}{\mathrm{Arg}}\) \( \newcommand{\norm}[1]{\| #1 \|}\)
\( \newcommand{\inner}[2]{\langle #1, #2 \rangle}\)
\( \newcommand{\Span}{\mathrm{span}}\)
\( \newcommand{\id}{\mathrm{id}}\)
\( \newcommand{\Span}{\mathrm{span}}\)
\( \newcommand{\kernel}{\mathrm{null}\,}\)
\( \newcommand{\range}{\mathrm{range}\,}\)
\( \newcommand{\RealPart}{\mathrm{Re}}\)
\( \newcommand{\ImaginaryPart}{\mathrm{Im}}\)
\( \newcommand{\Argument}{\mathrm{Arg}}\)
\( \newcommand{\norm}[1]{\| #1 \|}\)
\( \newcommand{\inner}[2]{\langle #1, #2 \rangle}\)
\( \newcommand{\Span}{\mathrm{span}}\) \( \newcommand{\AA}{\unicode[.8,0]{x212B}}\)
\( \newcommand{\vectorA}[1]{\vec{#1}} % arrow\)
\( \newcommand{\vectorAt}[1]{\vec{\text{#1}}} % arrow\)
\( \newcommand{\vectorB}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vectorC}[1]{\textbf{#1}} \)
\( \newcommand{\vectorD}[1]{\overrightarrow{#1}} \)
\( \newcommand{\vectorDt}[1]{\overrightarrow{\text{#1}}} \)
\( \newcommand{\vectE}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash{\mathbf {#1}}}} \)
\( \newcommand{\vecs}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vecd}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash {#1}}} \)
ATLAS DE ACCESO ABIERTO DE Otorrinolaringología, Cirugía Operatoria de Cabeza y Cuello
DESCOMPRESIÓN ENDOSCÓPICA DEL NERVIO ÓPTICO TRANSNASAL
Boštjan Lanišnik, Janez Ravnik
Este capítulo se centra en las indicaciones, la toma de decisiones y la técnica quirúrgica de la descompresión endoscópica del nervio óptico transnasal y presenta algunas controversias relacionadas con la descompresión por neuropatía óptica traumática. La descompresión endoscópica del nervio óptico se puede realizar con poca o ninguna morbilidad. Se realiza principalmente para neuropatía óptica traumática. Otras indicaciones incluyen tumores de la base del cráneo, por ejemplo, meningiomas que crecen en el canal óptico. o lesiones fibroóseas de la base del cráneo. La descompresión endoscópica del nervio óptico es la más adecuada para la patología localizada medial al nervio óptico. Las fracturas laterales del ala esfenoidal, por ejemplo del clinoide, son más fáciles de acceder a través de un abordaje pterional.
Anatomía quirúrgica
Canal óptico

Figura 1: Pared orbital medial derecha

Figura 2: Primer plano de la órbita derecha que demuestra la posición del canal óptico en relación con el foramen etmoidal posterior, la fisura orbital superior y el puntal óptico
El nervio óptico ingresa al canal óptico por la esquina superomedial del ápice orbital. El canal tiene aproximadamente 10 mm de longitud y contiene el nervio óptico, la arteria oftálmica y el plexo simpático. Lateralmente está separada de la fisura orbital superior por un puente óseo llamado puntal óptico (Figuras 1, 2).

Figura 3: Los músculos oculares se unen al anillo de Zin 1
El anillo tendinoso de Zinn está unido en los márgenes superior, medial e inferior del canal óptico (12 a 6 horas). Es la inserción para los músculos extraoculares es decir, recto superior, medial, inferior y lateral (Figura 3).

Figura 4: Anote el curso posteromedial del canal óptico

Figura 5: Relaciones del canal óptico con esfenoides y clinoides

Figura 6: CT coronales y fotografía intraoperatoria que demuestra las relaciones de la óptica (ON) con el ala menor del hueso esfenoidal, el esfenoide y el seno esfenoidal (SS) o alternativamente en la célula Onodi (OC) del etmoide posterior
El canal óptico discurre en dirección posteromedial (Figura 4). Las paredes están formadas por el cuerpo del esfenoide y el ala esfenoidal menor. En el extremo intracraneal está blindado lateralmente por el clinoide anterior. La pared lateral del canal óptico está formada por el puntal óptico que se mezcla superolateralmente con el clinoide anterior (Figuras 4, 5, 6). La pared superior está formada por la raíz anterior del ala menor del hueso esfenoidal; la pared medial está formada por el hueso esfenoide (Figura 5).
Esta pared se proyecta hacia la pared lateral superior del seno esfenoidal o alternativamente hacia la célula Onodi del etmoide posterior (Figura 6).

Figura 7: Nervio óptico izquierdo (ON) y receso óptico-carotídeo lateral (LOR)
Arteria oftálmica (Figura 8)

Figura 8: La arteria oftálmica da lugar a las arterias etmoidales anterior y posterior y las arterias supratroclear y supraorbital
La arteria oftálmica surge del aspecto medial del asa anterior de la arteria carótida interna (ICA) justo por encima del seno cavernoso. Intracranealmente se localiza medialmente y por debajo del nervio óptico. En el canal óptico la arteria pasa dentro de la vaina del nervio óptico y por debajo del nervio óptico.
Existen variaciones de la posición de la arteria oftálmica dentro del canal. Se puede encontrar en cualquier lugar entre las 3 y las 6 en punto, por lo que se debe tener precaución al realizar una incisión en la vaina del nervio óptico.
Nervio óptico

Figura 9: Sección transversal del nervio óptico
El nervio óptico sale de la órbita a través del canal óptico y discurre posteromedialmente hacia el quiasma óptico donde hay una decusación parcial (cruce) de sus fibras desde los campos visuales temporales de ambos ojos (Figura 9). A diferencia de los nervios periféricos que contienen epi, peri y endoneurio, el nervio óptico está enfundado en las tres capas meníngeas, es decir, dura, aracnoidea y pia mater (Figura 9). La razón de esta estructura diferente es que los nervios ópticos son parte del sistema nervioso central ya que son salidas del diencéfalo (tallos ópticos) durante el desarrollo embrionario. Debido a que los tractos fibrosos de la central, a diferencia del sistema nervioso periférico, son incapaces de regeneración, el daño del nervio óptico produce ceguera irreversible.
Neuropatía óptica traumática (TON): clasificación y terminología
TON se refiere a la lesión del nervio óptico por traumatismo craneofacial. La lesión puede ser directa, por ejemplo, traumatismo penetrante e interrupción física de la continuidad del nervio óptico, o indirecta cuando las fuerzas de trauma se transmiten al nervio óptico sin interrupción mínima de las estructuras circundantes.
La TON se puede clasificar según la ubicación de la lesión: cabeza del nervio óptico, segmento intraorbital, segmento intracanalicular o segmentos intracraneales. Los dos sitios más comunes de TON indirecta son el segmento intracanalicular (la vaina del nervio óptico es adherente al periostio) y el segmento intracraneal (muy próximo a los anillos durales).
El nervio óptico también se puede descomprimir a otros niveles, por ejemplo, el segmento intracraneal y el quiasma óptico. Los síntomas compresivos en estos niveles son causados predominantemente por tumores como meningiomas y adenomas hipofisarios. La descompresión de estos segmentos requiere enfoques transplanos y transselares que no se discuten en este capítulo.
Controversias relacionadas con la descompresión del nervio óptico en TON
La descompresión nerviosa es un procedimiento controvertido cuando se realiza para TON. Se realiza solo para TON indirecta, ya que la TON directa con alteración del nervio óptico es por definición una lesión irreversible. Existe una estrecha asociación entre la agudeza visual inicial y los resultados finales. Los pacientes que son ciegos y no tienen percepción de la luz cuando se examinan por primera vez tienen una probabilidad extremadamente pobre o nula de beneficiarse de la descompresión. Las fracturas del canal óptico así como el pinzamiento de fragmentos también conllevan un peor pronóstico en algunos estudios, aunque no en todos.
A pesar de que no hay evidencia científica de que la descompresión del nervio óptico por TON indirecta mejore los resultados visuales, todavía se realiza en casos seleccionados. El International Optic Nerve Trauma Study pretendía ser un ensayo de control aleatorizado, pero por no reclutar suficientes pacientes se convirtió en un estudio observacional. No hubo diferencia estadísticamente significativa en los resultados de agudeza visual entre los grupos observacional, esteroideo y quirúrgico.
Papel de los corticosteroides en TON
Los esteroides se han utilizado para la lesión medular desde la década de 1990 después de los estudios NASCIS 2 y 3 los cuales demostraron algunos beneficios relacionados con los síntomas neurológicos si se administró metilprednisolona (MP) dentro de las 8 horas de una lesión medular con un bolo inicial de 30 mg/kg de MP, seguido de infusión de 5.4 mg/kg/hr durante las próximas 23 horas. Ambos estudios fueron fuertemente criticados por sus diseños y el cuestionable beneficio de MP en la mejora de los déficits neurológicos. Recomendaciones revisadas de la Asociación Americana de Cirujanos Neurológicos (AANS) recomendadas contra el uso de esteroides en las primeras 24 a 48 horas después de la lesión medular.
Después de publicar los resultados del estudio CRASH de MRC que muestran los posibles efectos nocivos de los esteroides en pacientes con trauma craneofacial, el uso de esteroides para TON se ha vuelto más limitado, ya que la mayoría de los pacientes con TON tienen algún tipo de lesión intracraneal concomitante.
A Cochrane Review de Yu-Wai-Man y Griffiths en 2011 comparó 31 ensayos aleatorizados controlados con placebo, doble ciego, elegibles de dosis altas de esteroides intravenosos en pacientes con TON indirecta. Los autores concluyeron que existe una alta tasa de recuperación visual espontánea y que no hay datos convincentes que sugieran algún beneficio adicional de los esteroides sobre la observación sola. Sin embargo, muchos practicantes siguen utilizando esteroides como manejo conservador de la TON, pero la decisión debe tomarse caso por caso.
Indicaciones y contraindicaciones para la descompresión del nervio óptico
La descompresión del nervio óptico generalmente está siempre indicada si la continuidad del nervio óptico no se altera y hay evidencia de empeoramiento de la agudeza visual.
Las indicaciones para la descompresión del nervio óptico incluyen (de Palmer JN, Chiu AG)
- Neuropatía óptica traumática
- Oftalmopatía de Graves asociada a neuropatía óptica
- Hipertensión intracraneal idiopática
- Lesiones fibroóseas
- Neoplasias (tumor sinonasal, meningioma, tumor del ápice orbitario)
Las contraindicaciones para la descompresión del nervio óptico incluyen
- Interrupción completa del nervio o quiasma
- Atrofia completa del nervio
- Fístula carótida cavernosa
- Comorbilidades médicas que excluyen la anestesia general
La TON es una de las indicaciones más frecuentes para la descompresión del nervio óptico. Debido a la poca probabilidad de que un paciente ciego recupere visión útil después de la descompresión, consideramos la descompresión solo en los casos en los que hay una fractura desplazada del canal, pero no hay evidencia de que el nervio haya sido cortado. En pacientes con percepción de luz conservada siempre consideramos la descompresión quirúrgica con/o sin esteroides.

Tabla 1: Algoritmo de manejo para TON
Con todas las controversias del procedimiento quirúrgico así como los corticosteroides, utilizamos el siguiente algoritmo para TON (Cuadro 1).
El momento de la intervención también es polémico, pero la lógica dicta que la descompresión debe hacerse lo antes posible después de que se diagnostique la neuropatía óptica, especialmente si es de inicio repentino. En pacientes con TON y fracturas del ala esfenoidal y clinoide anterior que se desplazan, se debe considerar la descompresión lateral vía abordaje pterional.
Presentación clínica de neuropatía óptica
La historia de un paciente revelará la etiología de una neuropatía óptica, por ejemplo, trauma, tumor o cirugía. Los pacientes también reportarán cuán rápido se ha deteriorado la visión, por ejemplo, lentamente durante meses con tumores de la base del cráneo, y rápidamente después de un trauma. En pacientes comatosos es difícil establecer si un paciente tiene TON, ya que no existen pruebas electrofisiológicas confiables que puedan ser utilizadas.
Técnica de descompresión del nervio óptico transnasal
Se requieren instrumentos estándar utilizados para la cirugía endoscópica de los senos paranasales, por ejemplo, instrumentos de corte pasante, disección e instrumentación motorizada. Se puede usar un taladro de diamante regular de alta velocidad generalmente con una fresa de diamante fino de 4 mm, o instrumentos especiales con una pieza de mano que permite el riego y succión simultáneos. Es importante utilizar riego abundante durante la perforación para evitar daños térmicos al nervio.
Técnica quirúrgica

Figura 10: Lámina papirácea expuesta hasta la cara del esfenoide
- Realizar una etmoidectomía posterior con una antrostomía amplia; para cirujanos menos experimentados lo mejor es realizar una etmoidectomía completa y exponer la lámina papiracea (Figura 10)
- Realizar una esfenoidotomía ancha con la pared esfenoidal anterior resecada a la base del cráneo y a la lámina papiracea; esto ayuda a identificar el eje orbital y el ápice orbitario
- Identificar el ápice orbital y el canal óptico
- La forma más fácil y segura de lograrlo es resecar la lámina papiracea posteriormente, comenzando 10-15 mm anterior a la cara del esfenoide
- A veces se puede eliminar la lámina papirácea con un elevador Freer, pero si es demasiado gruesa, primero se usa un taladro de alta velocidad para diluirla hasta un grosor de cáscara de huevo
- Tenga cuidado de no lesionar la periorbita y los músculos extraoculares subyacentes; si la periorbita está lesionada, la grasa sobresale hacia el campo de visión; es seguro bipolar cuidadosamente pequeños trozos de grasa

Figura 11: Anote el curso posteromedial del canal óptico
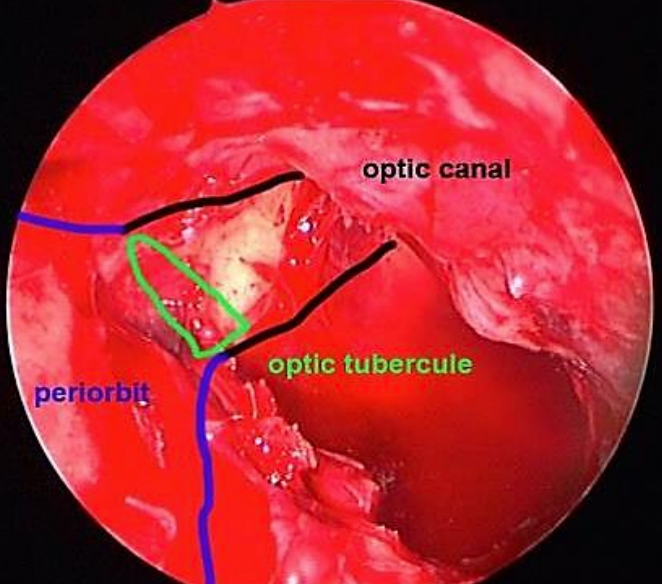
Figura 12: Se ha extirpado la lámina papirácea; periorbita expuesta; esfenoidotomía ancha; tubérculo óptico visible
4. Después de extirpar la lámina papirácea posterior, siga la periorbita posteriormente hasta donde convergen en el ápice orbital; el hueso grueso entre el etmoide posterior y el esfenoide se conoce como tubérculo óptico (Figuras 11, 12)
5. El anillo de Zinn (Figura 3) está unido a los márgenes superior, inferior y medial de la unión orbital con el canal óptico y puede identificarse después de la resección completa de la lámina papiracea a nivel del tubérculo óptico
6. El anillo de Zinn (Figura 3) está unido a los márgenes superior, inferior y medial de la unión orbital con el canal óptico y puede identificarse después de la resección completa de la lámina papiracea a nivel del tubérculo óptico

Figura 13: Vista endoscópica de senos esfenoides derecho e izquierdo que demuestra el nervio óptico (ON), la arteria carótida interna (ICA) y el rebaje óptico-carotídeo lateral (LOR)
7. Identificar la protrusión ósea del canal óptico en el seno esfenoidal; es una continuación del tubérculo óptico (Figura 13)
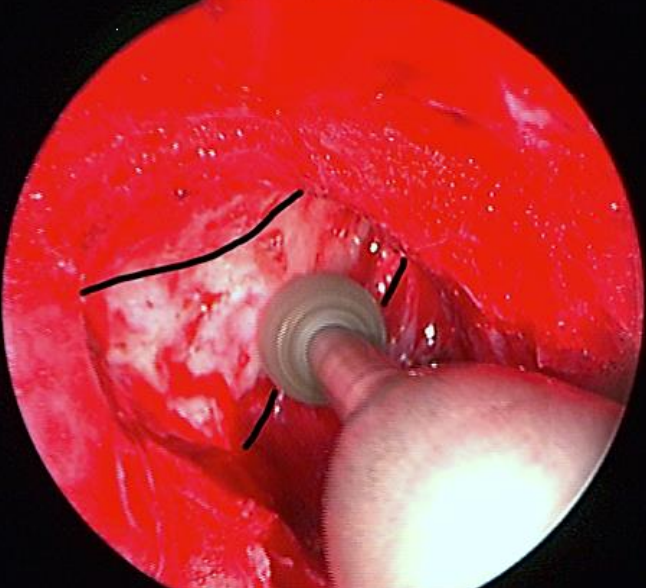
Figura 14: Adelgazamiento del hueso hasta un espesor de cáscara de huevo con un taladro de alta velocidad
8. Use una fresa de diamante unida a un taladro de alta velocidad o una pieza manual endonasal motorizada para adelgazar el hueso hasta un grosor de cáscara de huevo (Figura 14)

Figura 15: Adelgazamiento del hueso hasta un espesor de cáscara de huevo con un taladro de alta velocidad

Figura 16: Nervio óptico expuesto
9. Retirar el hueso adelgazado con un elevador Freer o Beale y exponer la vaina del nervio óptico (Figuras 15, 16)
10. Incidir la vaina del nervio óptico a lo largo del nervio óptico y a través del anillo de Zinn. Colocar la (s) incisión (es) en el cuadrante superomedial, ya que la arteria oftálmica se localiza en el cuadrante inferomedial del canal óptico
11. Empaque la nariz y la cavidad quirúrgica con material hemostático; en caso de sangrado, empacar ligeramente la nariz con esponjas. Retirar el empaque el día 1 o 2
12. Cuidados postoperatorios: Instruir al paciente a irrigar la nariz con solución salina y gotas de corticosteroides. Los autores abogan por los antibióticos sistémicos mientras el empaque está en su lugar (en ausencia de una fuga de LCR)
Referencias
- “Orbita ocular anterior” de Patrick J. Lynch, ilustrador médico. Licenciado bajo CC By 2.5 vía Wikimedia Commons - http://commons.wikimedia.org/wiki/Fi...t_anterior.jpg
Autores
Boštjan Lanišnik, MD, PhD
Dept. de Cirugía ENT de Cabeza y Cuello Centro Médico
Universitario Maribor Ljubljanska 5
SI-2000 Maribor, Eslovenia
blanisnik@me.com
Janez Ravnik, MD, PhD
Departamento de Neurocirugía Centro Médico
Universitario Maribor
Eslovenia
jravnik@planet.si
Editor
Johan Fagan MBChB, FCS (ORL), MMed
Profesor y Presidente
División de Otorrinolaringología
Universidad de Ciudad del
Cabo Ciudad del Cabo, Sudáfrica
johannes.fagan@uct.ac.za


