6.4: Formación y Desarrollo Óseo
- Page ID
- 122711
\( \newcommand{\vecs}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vecd}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash {#1}}} \)
\( \newcommand{\id}{\mathrm{id}}\) \( \newcommand{\Span}{\mathrm{span}}\)
( \newcommand{\kernel}{\mathrm{null}\,}\) \( \newcommand{\range}{\mathrm{range}\,}\)
\( \newcommand{\RealPart}{\mathrm{Re}}\) \( \newcommand{\ImaginaryPart}{\mathrm{Im}}\)
\( \newcommand{\Argument}{\mathrm{Arg}}\) \( \newcommand{\norm}[1]{\| #1 \|}\)
\( \newcommand{\inner}[2]{\langle #1, #2 \rangle}\)
\( \newcommand{\Span}{\mathrm{span}}\)
\( \newcommand{\id}{\mathrm{id}}\)
\( \newcommand{\Span}{\mathrm{span}}\)
\( \newcommand{\kernel}{\mathrm{null}\,}\)
\( \newcommand{\range}{\mathrm{range}\,}\)
\( \newcommand{\RealPart}{\mathrm{Re}}\)
\( \newcommand{\ImaginaryPart}{\mathrm{Im}}\)
\( \newcommand{\Argument}{\mathrm{Arg}}\)
\( \newcommand{\norm}[1]{\| #1 \|}\)
\( \newcommand{\inner}[2]{\langle #1, #2 \rangle}\)
\( \newcommand{\Span}{\mathrm{span}}\) \( \newcommand{\AA}{\unicode[.8,0]{x212B}}\)
\( \newcommand{\vectorA}[1]{\vec{#1}} % arrow\)
\( \newcommand{\vectorAt}[1]{\vec{\text{#1}}} % arrow\)
\( \newcommand{\vectorB}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vectorC}[1]{\textbf{#1}} \)
\( \newcommand{\vectorD}[1]{\overrightarrow{#1}} \)
\( \newcommand{\vectorDt}[1]{\overrightarrow{\text{#1}}} \)
\( \newcommand{\vectE}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash{\mathbf {#1}}}} \)
\( \newcommand{\vecs}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vecd}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash {#1}}} \)
\(\newcommand{\avec}{\mathbf a}\) \(\newcommand{\bvec}{\mathbf b}\) \(\newcommand{\cvec}{\mathbf c}\) \(\newcommand{\dvec}{\mathbf d}\) \(\newcommand{\dtil}{\widetilde{\mathbf d}}\) \(\newcommand{\evec}{\mathbf e}\) \(\newcommand{\fvec}{\mathbf f}\) \(\newcommand{\nvec}{\mathbf n}\) \(\newcommand{\pvec}{\mathbf p}\) \(\newcommand{\qvec}{\mathbf q}\) \(\newcommand{\svec}{\mathbf s}\) \(\newcommand{\tvec}{\mathbf t}\) \(\newcommand{\uvec}{\mathbf u}\) \(\newcommand{\vvec}{\mathbf v}\) \(\newcommand{\wvec}{\mathbf w}\) \(\newcommand{\xvec}{\mathbf x}\) \(\newcommand{\yvec}{\mathbf y}\) \(\newcommand{\zvec}{\mathbf z}\) \(\newcommand{\rvec}{\mathbf r}\) \(\newcommand{\mvec}{\mathbf m}\) \(\newcommand{\zerovec}{\mathbf 0}\) \(\newcommand{\onevec}{\mathbf 1}\) \(\newcommand{\real}{\mathbb R}\) \(\newcommand{\twovec}[2]{\left[\begin{array}{r}#1 \\ #2 \end{array}\right]}\) \(\newcommand{\ctwovec}[2]{\left[\begin{array}{c}#1 \\ #2 \end{array}\right]}\) \(\newcommand{\threevec}[3]{\left[\begin{array}{r}#1 \\ #2 \\ #3 \end{array}\right]}\) \(\newcommand{\cthreevec}[3]{\left[\begin{array}{c}#1 \\ #2 \\ #3 \end{array}\right]}\) \(\newcommand{\fourvec}[4]{\left[\begin{array}{r}#1 \\ #2 \\ #3 \\ #4 \end{array}\right]}\) \(\newcommand{\cfourvec}[4]{\left[\begin{array}{c}#1 \\ #2 \\ #3 \\ #4 \end{array}\right]}\) \(\newcommand{\fivevec}[5]{\left[\begin{array}{r}#1 \\ #2 \\ #3 \\ #4 \\ #5 \\ \end{array}\right]}\) \(\newcommand{\cfivevec}[5]{\left[\begin{array}{c}#1 \\ #2 \\ #3 \\ #4 \\ #5 \\ \end{array}\right]}\) \(\newcommand{\mattwo}[4]{\left[\begin{array}{rr}#1 \amp #2 \\ #3 \amp #4 \\ \end{array}\right]}\) \(\newcommand{\laspan}[1]{\text{Span}\{#1\}}\) \(\newcommand{\bcal}{\cal B}\) \(\newcommand{\ccal}{\cal C}\) \(\newcommand{\scal}{\cal S}\) \(\newcommand{\wcal}{\cal W}\) \(\newcommand{\ecal}{\cal E}\) \(\newcommand{\coords}[2]{\left\{#1\right\}_{#2}}\) \(\newcommand{\gray}[1]{\color{gray}{#1}}\) \(\newcommand{\lgray}[1]{\color{lightgray}{#1}}\) \(\newcommand{\rank}{\operatorname{rank}}\) \(\newcommand{\row}{\text{Row}}\) \(\newcommand{\col}{\text{Col}}\) \(\renewcommand{\row}{\text{Row}}\) \(\newcommand{\nul}{\text{Nul}}\) \(\newcommand{\var}{\text{Var}}\) \(\newcommand{\corr}{\text{corr}}\) \(\newcommand{\len}[1]{\left|#1\right|}\) \(\newcommand{\bbar}{\overline{\bvec}}\) \(\newcommand{\bhat}{\widehat{\bvec}}\) \(\newcommand{\bperp}{\bvec^\perp}\) \(\newcommand{\xhat}{\widehat{\xvec}}\) \(\newcommand{\vhat}{\widehat{\vvec}}\) \(\newcommand{\uhat}{\widehat{\uvec}}\) \(\newcommand{\what}{\widehat{\wvec}}\) \(\newcommand{\Sighat}{\widehat{\Sigma}}\) \(\newcommand{\lt}{<}\) \(\newcommand{\gt}{>}\) \(\newcommand{\amp}{&}\) \(\definecolor{fillinmathshade}{gray}{0.9}\)Objetivos de aprendizaje
- Explicar la función del cartílago
- Enumerar los pasos de la osificación intramembranosa
- Enumerar los pasos de la osificación endocondral
- Explicar la actividad de crecimiento en la placa epifisaria
- Comparar y contrastar los procesos de modelado y remodelación
En las primeras etapas del desarrollo embrionario, el esqueleto del embrión consiste en membranas fibrosas y cartílago hialino. A la sexta o séptima semana de vida embrionaria, comienza el proceso real de desarrollo óseo, osificación (osteogénesis). Existen dos vías osteogénicas, la osificación intramembranosa y la osificación endocondral, pero el hueso es el mismo independientemente de la vía que lo produzca.
Plantillas de Cartílago
El hueso es un tejido de reemplazo; es decir, utiliza un tejido modelo sobre el que depositar su matriz mineral. Para el desarrollo esquelético, la plantilla más común es el cartílago. Durante el desarrollo fetal, se establece un marco que determina dónde se formarán los huesos. Este marco es una matriz semisólida flexible producida por condroblastos y consiste en ácido hialurónico, sulfato de condroitina, fibras de colágeno y agua. Como la matriz rodea y aísla los condroblastos, se les llama condrocitos. A diferencia de la mayoría de los tejidos conectivos, el cartílago es avascular, lo que significa que no tiene vasos sanguíneos que suministran nutrientes y eliminan los desechos metabólicos. Todas estas funciones son llevadas a cabo por difusión a través de la matriz. Es por ello que el cartílago dañado no se repara tan fácilmente como lo hacen la mayoría de los tejidos.
A lo largo del desarrollo fetal y en el crecimiento y desarrollo infantil, se forma hueso en la matriz cartilaginosa. Para cuando nace un feto, la mayor parte del cartílago ha sido reemplazado por hueso. Algunos cartílagos adicionales serán reemplazados a lo largo de la infancia, y algunos cartílagos permanecen en el esqueleto adulto.
Osificación intramembranosa
Durante la osificación intramembranosa, el hueso compacto y esponjoso se desarrolla directamente a partir de láminas de tejido conectivo mesenquimatoso (indiferenciado). Los huesos planos de la cara, la mayoría de los huesos craneales y las clavículas (clavículas) se forman a través de osificación intramembranosa.
El proceso comienza cuando las células mesenquimales en el esqueleto embrionario se reúnen y comienzan a diferenciarse en células especializadas (Figura\(\PageIndex{1.a}\)). Algunas de estas células se diferenciarán en capilares, mientras que otras se convertirán en células osteogénicas y luego osteoblastos. Aunque en última instancia se extenderán por la formación de tejido óseo, los osteoblastos tempranos aparecen en un racimo llamado centro de osificación.
Los osteoblastos secretan matriz osteoide, no calcificada, que se calcifica (endurece) en pocos días a medida que se depositan sales minerales sobre ella, atrapando así a los osteoblastos en su interior. Una vez atrapados, los osteoblastos se convierten en osteocitos (Figura\(\PageIndex{1.b}\)). A medida que los osteoblastos se transforman en osteocitos, las células osteogénicas del tejido conectivo circundante se diferencian en nuevos osteoblastos.
El osteoide (matriz ósea no mineralizada) secretada alrededor de los capilares da como resultado una matriz trabecular, mientras que los osteoblastos en la superficie del hueso esponjoso se convierten en el periostio (Figura\(\PageIndex{1.c}\)). El periostio crea entonces una capa protectora de hueso compacto superficial al hueso trabecular. El hueso trabecular se apiñe cerca de los vasos sanguíneos, los cuales finalmente se condensan en médula roja (Figura\(\PageIndex{1.d}\)).
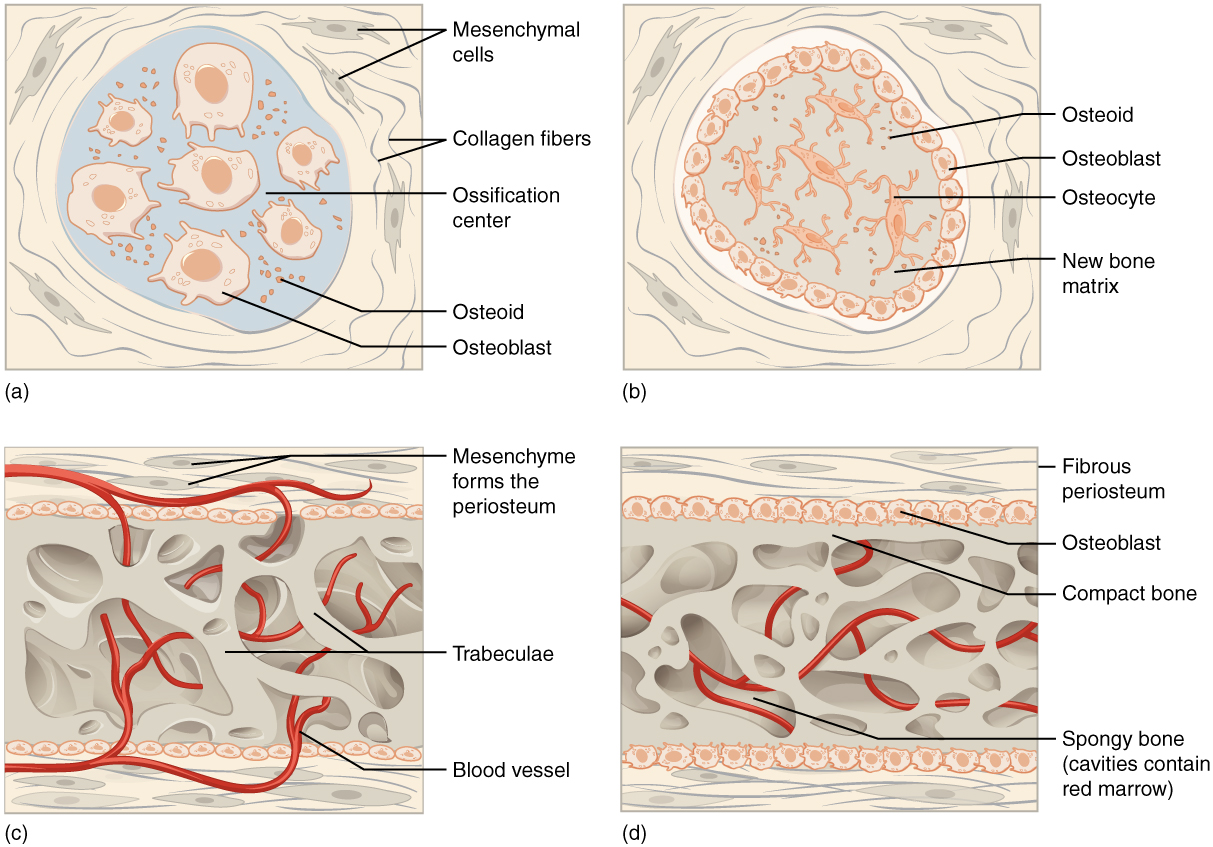
La osificación intramembranosa comienza en el útero durante el desarrollo fetal y continúa hasta la adolescencia. Al nacer, el cráneo y las clavículas no están completamente osificadas ni se cierran las suturas del cráneo. Esto permite que el cráneo y los hombros se deformen durante el paso por el canal de parto. Los últimos huesos en osificar vía osificación intramembranosa son los huesos planos de la cara, los cuales alcanzan su tamaño adulto al final del brote de crecimiento adolescente.
Osificación endocondral
En la osificación endocondral, el hueso se desarrolla reemplazando el cartílago hialino. El cartílago no se convierte en hueso. En cambio, el cartílago sirve como plantilla para ser reemplazado completamente por hueso nuevo. La osificación endocondral lleva mucho más tiempo que la osificación intramembranosa. Los huesos en la base del cráneo y los huesos largos se forman mediante osificación endocondral.
En un hueso largo, por ejemplo, aproximadamente a las 6 a 8 semanas después de la concepción, algunas de las células mesenquimales se diferencian en condrocitos (células cartilaginosas) que forman el precursor esquelético cartilaginoso de los huesos (Figura\(\PageIndex{2.a}\)). Poco después, aparece el pericondrio, una membrana que cubre el cartílago Figura\(\PageIndex{2.b}\)).
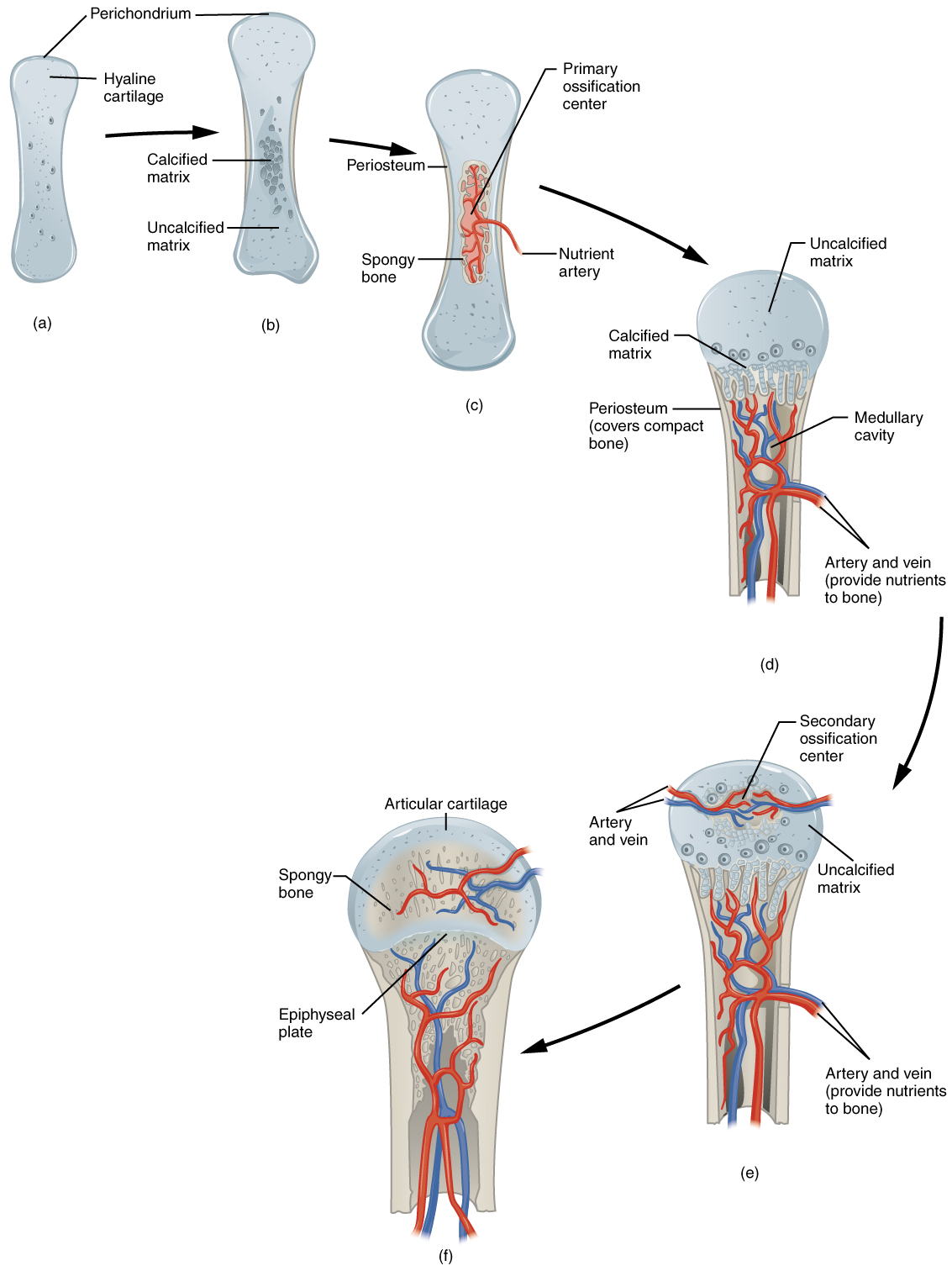
A medida que se produce más matriz, los condrocitos en el centro del modelo cartilaginoso crecen en tamaño. A medida que la matriz se calcifica, los nutrientes ya no pueden llegar a los condrocitos. Esto da como resultado su muerte y la desintegración del cartílago circundante. Los vasos sanguíneos invaden los espacios resultantes, no sólo agrandando las cavidades sino que también transportan con ellos células osteogénicas, muchas de las cuales se convertirán en osteoblastos. Estos espacios agrandados eventualmente se combinan para convertirse en la cavidad medular.
A medida que el cartílago crece, los capilares lo penetran. Esta penetración inicia la transformación del pericondrio en el periostio productor de hueso. Aquí, los osteoblastos forman un collar perióstico de hueso compacto alrededor del cartílago de la diáfisis. Al segundo o tercer mes de vida fetal, el desarrollo de las células óseas y la osificación se intensifican y crean el centro de osificación primario, una región profunda en el collar perióstico donde comienza la osificación (Figura\(\PageIndex{2.c}\)).
Mientras se producen estos profundos cambios, los condrocitos y el cartílago continúan creciendo en los extremos del hueso (las futuras epífisis), lo que aumenta la longitud del hueso al mismo tiempo que el hueso está reemplazando el cartílago en las diáfisis. Para cuando el esqueleto fetal esté completamente formado, el cartílago solo permanece en la superficie articular como cartílago articular y entre la diáfisis y epífisis como la placa epifisaria, esta última de la cual es responsable del crecimiento longitudinal de los huesos. Después del nacimiento, esta misma secuencia de eventos (mineralización de la matriz, muerte de condrocitos, invasión de vasos sanguíneos del periostio y siembra con células osteogénicas que se convierten en osteoblastos) ocurre en las regiones epifisarias, y cada uno de estos centros de actividad se denomina secundario centro de osificación (Figura\(\PageIndex{2.e}\)).
Cómo crecen los huesos en longitud
La placa epifisaria es el área de crecimiento en un hueso largo. Es una capa de cartílago hialino donde ocurre la osificación en huesos inmaduros. En el lado epifisario de la placa epifisaria, se forma cartílago. En el lado diafisario, el cartílago se osifica y la diáfisis crece en longitud. La placa epifisaria está compuesta por cuatro zonas de células y actividad (Figura\(\PageIndex{3}\)). La zona de reserva es la región más cercana al extremo epifisario de la placa y contiene pequeños condrocitos dentro de la matriz. Estos condrocitos no participan en el crecimiento óseo sino que aseguran la placa epifisaria al tejido óseo de la epífisis.
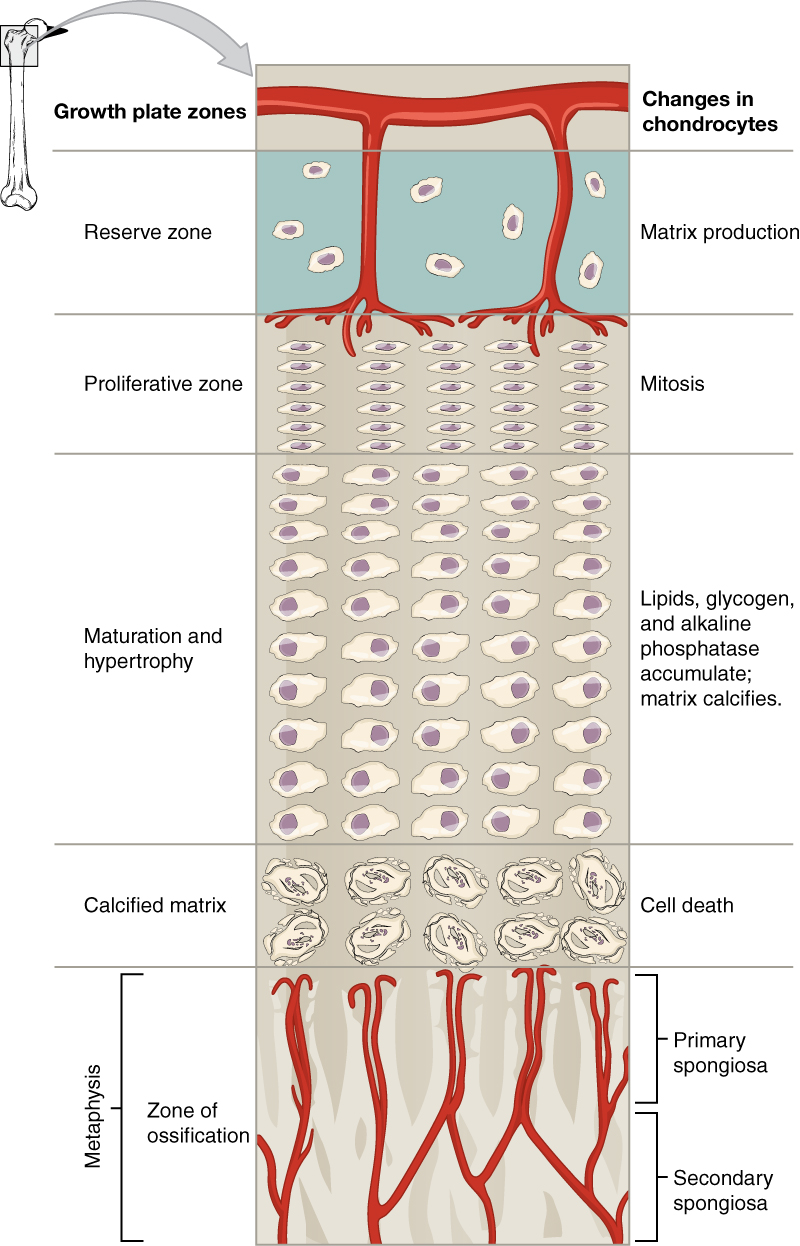
La zona proliferativa es la siguiente capa hacia la diáfisis y contiene pilas de condrocitos ligeramente más grandes. Hace nuevos condrocitos (vía mitosis) para sustituir a los que mueren en el extremo diafisario de la placa. Los condrocitos en la siguiente capa, la zona de maduración e hipertrofia, son más antiguos y mayores que los de la zona proliferativa. Las células más maduras se sitúan más cerca del extremo diafisario de la placa. El crecimiento longitudinal del hueso es resultado de la división celular en la zona proliferativa y la maduración de las células en la zona de maduración e hipertrofia.
La mayoría de los condrocitos en la zona de matriz calcificada, la zona más cercana a la diáfisis, están muertos porque la matriz alrededor de ellos se ha calcificado. Los capilares y osteoblastos de la diáfisis penetran en esta zona, y los osteoblastos secretan tejido óseo en el cartílago calcificado restante. Así, la zona de matriz calcificada conecta la placa epifisaria con la diáfisis. Un hueso crece en longitud cuando se agrega tejido óseo a la diáfisis.
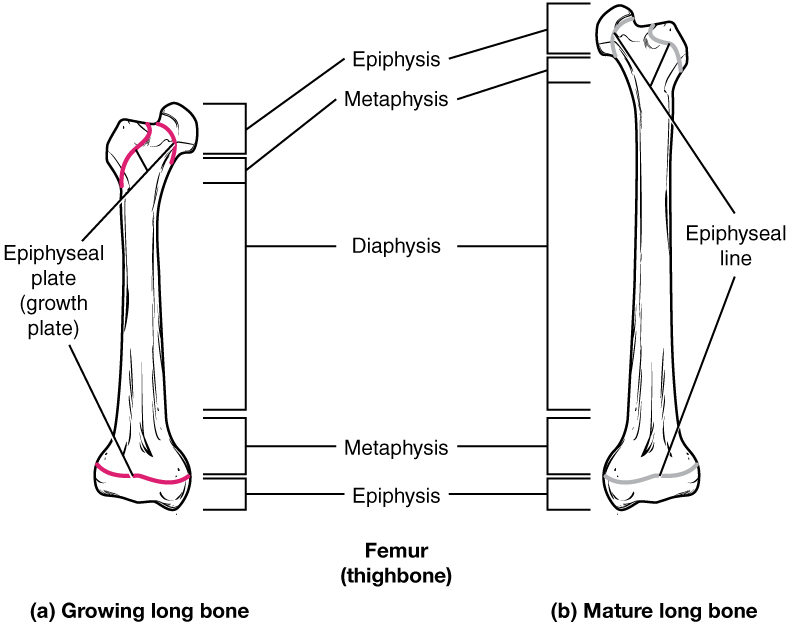
Los huesos continúan creciendo en longitud hasta principios de la edad adulta. La tasa de crecimiento está controlada por las hormonas, que se discutirán más adelante. Cuando los condrocitos en la placa epifisaria cesan su proliferación y el hueso reemplaza al cartílago, el crecimiento longitudinal se detiene. Todo lo que queda de la placa epifisaria es la línea epifisaria (Figura\(\PageIndex{4}\)).
Cómo crecen los huesos en diámetro
Si bien los huesos están aumentando en longitud, también están aumentando en diámetro; el crecimiento en diámetro puede continuar incluso después de que cesa el crecimiento longitudinal. Esto se llama crecimiento aposicional. Los osteoclastos reabsorben el hueso viejo que recubre la cavidad medular, mientras que los osteoblastos, a través de la osificación intramembranosa, producen nuevo tejido óseo debajo del periostio. La erosión del hueso viejo a lo largo de la cavidad medular y la deposición de hueso nuevo debajo del periostio no solo aumentan el diámetro de la diáfisis sino que también aumentan el diámetro de la cavidad medular. Este proceso se llama modelado.
Remodelación Ósea
El proceso en el que la matriz es reabsorbida sobre una superficie de un hueso y depositada sobre otra se conoce como modelado óseo. El modelado se lleva a cabo principalmente durante el crecimiento de un hueso. Sin embargo, en la vida adulta, el hueso se somete a remodelación, en la que la reabsorción de hueso viejo o dañado tiene lugar en la misma superficie donde los osteoblastos colocan hueso nuevo para reemplazar lo que es reabsorbido. Las lesiones, el ejercicio y otras actividades conducen a la remodelación. Esas influencias se discuten más adelante en el capítulo, pero incluso sin lesión ni ejercicio, alrededor del 5 al 10 por ciento del esqueleto se remodela anualmente simplemente destruyendo hueso viejo y renovándolo con hueso fresco.
ENFERMEDADES DE LA... Sistema esquelético
La osteogénesis imperfecta (OI) es una enfermedad genética en la que los huesos no se forman adecuadamente y por lo tanto son frágiles y se rompen fácilmente. También se le llama enfermedad ósea quebradiza. La enfermedad está presente desde el nacimiento y afecta a una persona a lo largo de la vida.
La mutación genética que causa la OI afecta la producción corporal de colágeno, uno de los componentes críticos de la matriz ósea. La gravedad de la enfermedad puede variar de leve a grave. Aquellos con las formas más graves de la enfermedad sufren muchas más fracturas que aquellos con una forma leve. Las fracturas frecuentes y múltiples suelen provocar deformidades óseas y baja estatura. El arqueamiento de los huesos largos y la curvatura de la columna vertebral también son comunes en personas que padecen OI. La curvatura de la columna vertebral dificulta la respiración debido a que los pulmones están comprimidos.
Debido a que el colágeno es una proteína estructural tan importante en muchas partes del cuerpo, las personas con OI también pueden experimentar piel frágil, músculos débiles, articulaciones sueltas, moretones fáciles, hemorragias nasales frecuentes, dientes quebradizos, esclerótica azul y pérdida auditiva. No se conoce cura para la OI. El tratamiento se enfoca en ayudar a la persona a conservar la mayor independencia posible al tiempo que minimiza las fracturas y maximiza la movilidad. Hacia ese fin, se recomiendan ejercicios seguros, como la natación, en los que el cuerpo es menos probable que experimente colisiones o fuerzas de compresión. Se utilizan aparatos ortopédicos para apoyar las piernas, los tobillos, las rodillas y las muñecas según sea necesario. Bastones, andadores o sillas de ruedas también pueden ayudar a compensar las debilidades.
Cuando los huesos se rompen, se usan yesos, férulas o envolturas. En algunos casos, las varillas metálicas pueden implantarse quirúrgicamente en los huesos largos de los brazos y las piernas. Actualmente se están realizando investigaciones sobre el uso de bisfosfonatos para tratar la OI. Fumar y tener sobrepeso son especialmente riesgosos en las personas con OI, ya que se sabe que fumar debilita los huesos, y el peso corporal extra pone un estrés adicional en los huesos.

Mira este video para ver cómo crece un hueso
Revisión del Capítulo
Toda la formación ósea es un proceso de reemplazo. Los embriones desarrollan un esqueleto cartilaginoso y diversas membranas. Durante el desarrollo, estos son reemplazados por hueso durante el proceso de osificación. En la osificación intramembranosa, el hueso se desarrolla directamente a partir de láminas de tejido conectivo mesenquimatoso. En la osificación endocondral, el hueso se desarrolla reemplazando el cartílago hialino. La actividad en la placa epifisaria permite que los huesos crezcan en longitud. El modelado permite que los huesos crezcan en diámetro. La remodelación ocurre a medida que el hueso es reabsorbido y reemplazado por hueso nuevo. La osteogénesis imperfecta es una enfermedad genética en la que se altera la producción de colágeno, dando como resultado huesos frágiles y quebradizos.
Preguntas de revisión
P: ¿Por qué el cartílago tarda en sanar?
A. porque eventualmente se convierte en hueso
B. porque es semisólido y flexible
C. porque no tiene suministro de sangre
D. porque la osificación endocondral reemplaza todo el cartílago con hueso
Respuesta: C
P. ¿Por qué se diseminan los osteocitos en el tejido óseo?
A. Se desarrollan a partir de células mesenquimales.
B. Están rodeados de osteoides.
C. Viajan a través de los capilares.
D. La formación de osteoides extiende los osteoblastos que formaron los centros de osificación.
Respuesta: D
P. En la osificación endocondral, ¿qué sucede con los condrocitos?
A. Se desarrollan en osteocitos.
B. Mueren en la matriz calcificada que los rodea y forman la cavidad medular.
C. Crecen y forman el periostio.
D. Se agrupan para formar el centro de osificación primaria.
Respuesta: B
P. ¿Cuál de los siguientes huesos está (están) formados por osificación intramembranosa?
A. los metatarsianos
B. el fémur
C. las costillas
D. los huesos planos del cráneo
Respuesta: D
P. Los huesos crecen en longitud debido a la actividad en el ________.
A. placa epifisaria
B. pericondrio
C. periostio
D. cavidad medular
Respuesta: A
P. Los huesos crecen en diámetro debido a la formación ósea ________.
A. en la cavidad medular
B. debajo del periostio
C. en la placa epifisaria
D. dentro de la metáfisis
Respuesta: B
P. ¿Cuál de las siguientes representa la secuencia correcta de zonas en la placa epifisaria?
A. proliferación, reserva, maduración, calcificación
B. maduración, proliferación, reserva, calcificación
C. calcificación, maduración, proliferación, reservada
D. calcificación, reservada, proliferación, maduración
Respuesta: C
Preguntas de Pensamiento Crítico
P. ¿En qué formas difieren la osificación intramembranosa y endocondral?
A. En la osificación intramembranosa, el hueso se desarrolla directamente a partir de láminas de tejido conectivo mesenquimatoso, pero en la osificación endocondral, el hueso se desarrolla reemplazando el cartílago hialino. La osificación intramembranosa se completa al final del brote de crecimiento adolescente, mientras que la osificación endocondral dura hasta la edad adulta joven. Los huesos planos de la cara, la mayoría de los huesos craneales y una buena parte de las clavículas (clavículas) se forman a través de osificación intramembranosa, mientras que los huesos en la base del cráneo y los huesos largos se forman por osificación endocondral.
P. Considerando cómo se desarrolla un hueso largo, ¿cuáles son las similitudes y diferencias entre un centro de osificación primario y otro secundario?
A. Un solo centro de osificación primaria está presente, durante la osificación endocondral, profundo en el collar perióstico. Al igual que el centro de osificación primaria, los centros de osificación secundaria están presentes durante la osificación endocondral, pero se forman más tarde, y hay dos de ellos, uno en cada epífisis.
Glosario
- osificación endocondral
- proceso en el que se forma hueso reemplazando el cartílago hialino
- línea epifisaria
- remanente completamente osificado de la placa epifisaria
- osificación intramembranosa
- proceso por el cual el hueso se forma directamente a partir del tejido mesenquimatoso
- modelado
- proceso, durante el crecimiento óseo, por el cual el hueso es reabsorbido en una superficie de un hueso y depositado sobre otra
- osificación
- (también, osteogénesis) formación ósea
- centro de osificación
- racimo de osteoblastos encontrados en las primeras etapas de osificación intramembranosa
- osteoide
- matriz ósea no calcificada secretada por osteoblastos
- pericondrio
- membrana que cubre el cartílago
- centro de osificación primaria
- región, profunda en el cuello perióstico, donde comienza el desarrollo óseo durante la osificación endocondral
- zona proliferativa
- región de la placa epifisaria que fabrica nuevos condrocitos para reemplazar a los que mueren en el extremo diafisario de la placa y contribuye al crecimiento longitudinal de la placa epifisaria
- remodelación
- proceso por el cual los osteoclastos reabsorben hueso viejo o dañado al mismo tiempo y sobre la misma superficie donde los osteoblastos forman hueso nuevo para reemplazar el que se reabsorbe
- zona de reserva
- región de la placa epifisaria que ancla la placa al tejido óseo de la epífisis
- centro de osificación secundaria
- región de desarrollo óseo en las epífisis
- zona de matriz calcificada
- región de la placa epifisaria más cercana al extremo diafisario; funciona para conectar la placa epifisaria a la diáfisis
- zona de maduración e hipertrofia
- región de la placa epifisaria donde los condrocitos de la zona proliferativa crecen y maduran y contribuyen al crecimiento longitudinal de la placa epifisaria


