22.3: El Proceso de Respiración
( \newcommand{\kernel}{\mathrm{null}\,}\)
Objetivos de aprendizaje
- Describir los mecanismos que impulsan la respiración
- Discutir cómo se relacionan la presión, el volumen y la resistencia
- Enumerar los pasos involucrados en la ventilación pulmonar
- Discutir los factores físicos relacionados con la respiración
- Discutir el significado del volumen y las capacidades respiratorias
- Definir frecuencia respiratoria
- Esbozar los mecanismos detrás del control de la respiración
- Describir los centros respiratorios del bulbo raquídeo
- Describir los centros respiratorios de los pons
- Discutir los factores que pueden influir en la frecuencia respiratoria
La ventilación pulmonar es el acto de respirar, que puede describirse como el movimiento del aire dentro y fuera de los pulmones. Los principales mecanismos que impulsan la ventilación pulmonar son la presión atmosférica (P atm); la presión del aire dentro de los alvéolos, llamada presión alveolar (P alv); y la presión dentro de la cavidad pleural, llamada presión intrapleural (P ip ).
Mecanismos de Respiración
Las presiones alveolar e intrapleural dependen de ciertas características físicas del pulmón. Sin embargo, la capacidad de respirar, para que el aire entre en los pulmones durante la inspiración y el aire salga de los pulmones durante la espiración, depende de la presión del aire de la atmósfera y de la presión del aire dentro de los pulmones.
Relaciones de presión
La inspiración (o inhalación) y la espiración (o exhalación) dependen de las diferencias de presión entre la atmósfera y los pulmones. En un gas, la presión es una fuerza creada por el movimiento de las moléculas de gas que están confinadas. Por ejemplo, un cierto número de moléculas de gas en un recipiente de dos litros tiene más espacio que el mismo número de moléculas de gas en un recipiente de un litro (Figura\PageIndex{1}). En este caso, la fuerza ejercida por el movimiento de las moléculas de gas contra las paredes del contenedor de dos litros es menor que la fuerza ejercida por las moléculas de gas en el contenedor de un litro. Por lo tanto, la presión es menor en el contenedor de dos litros y mayor en el contenedor de un litro. A temperatura constante, cambiar el volumen ocupado por el gas cambia la presión, al igual que cambia el número de moléculas de gas. La ley de Boyle describe la relación entre volumen y presión en un gas a temperatura constante. Boyle descubrió que la presión de un gas es inversamente proporcional a su volumen: Si el volumen aumenta, la presión disminuye. Asimismo, si el volumen disminuye, la presión aumenta. La presión y el volumen están inversamente relacionados (P = k/ V). Por lo tanto, la presión en el contenedor de un litro (la mitad del volumen del contenedor de dos litros) sería el doble de la presión en el contenedor de dos litros. La ley de Boyle se expresa con la siguiente fórmula:
P_1V_1=P_2V_2
En esta fórmula, P1 representa la presión inicial y V 1 representa el volumen inicial, mientras que la presión y el volumen finales están representados por P 2 y V 2, respectivamente. Si los recipientes de dos y un litro estuvieran conectados por un tubo y se cambiara el volumen de uno de los recipientes, entonces los gases pasarían de mayor presión (menor volumen) a menor presión (mayor volumen).

La ventilación pulmonar depende de tres tipos de presión: atmosférica, intraalveolar e interpleural. La presión atmosférica es la cantidad de fuerza que ejercen los gases en el aire que rodean cualquier superficie dada, como el cuerpo. La presión atmosférica se puede expresar en términos de la atmósfera unitaria, abreviada atm, o en milímetros de mercurio (mm Hg). Un atm es igual a 760 mm Hg, que es la presión atmosférica al nivel del mar. Típicamente, para la respiración, se discuten otros valores de presión en relación con la presión atmosférica. Por lo tanto, la presión negativa es una presión menor que la presión atmosférica, mientras que la presión positiva es la presión que es mayor que la presión atmosférica. Una presión que es igual a la presión atmosférica se expresa como cero.
La presión intraalveolar es la presión del aire dentro de los alvéolos, que cambia durante las diferentes fases de la respiración (Figura\PageIndex{2}). Debido a que los alvéolos están conectados a la atmósfera a través del tubo de las vías respiratorias (similar a los recipientes de dos y un litro en el ejemplo anterior), la presión interpulmonar de los alvéolos siempre se iguala con la presión atmosférica.

La presión intrapleural es la presión del aire dentro de la cavidad pleural, entre la pleura visceral y parietal. Similar a la presión intraalveolar, la presión intrapleural también cambia durante las diferentes fases de la respiración. Sin embargo, debido a ciertas características de los pulmones, la presión intrapleural siempre es menor o negativa a la presión intraalveolar (y por lo tanto también a la presión atmosférica). Aunque fluctúa durante la inspiración y la espiración, la presión intrapleural permanece aproximadamente —4 mm Hg a lo largo del ciclo respiratorio.
Las fuerzas competidoras dentro del tórax provocan la formación de la presión intrapleural negativa. Una de estas fuerzas se relaciona con la elasticidad de los propios pulmones: el tejido elástico tira de los pulmones hacia adentro, alejándolos de la pared torácica. La tensión superficial del líquido alveolar, que es principalmente agua, también crea una tracción hacia adentro del tejido pulmonar. Esta tensión hacia el interior de los pulmones es contrarrestada por fuerzas opuestas del líquido pleural y la pared torácica. La tensión superficial dentro de la cavidad pleural tira de los pulmones hacia afuera. Demasiado o muy poco líquido pleural dificultaría la creación de la presión intrapleural negativa; por lo tanto, el nivel debe ser monitoreado de cerca por las células mesoteliales y drenado por el sistema linfático. Dado que la pleura parietal está adherida a la pared torácica, la elasticidad natural de la pared torácica se opone a la tracción interna de los pulmones. En última instancia, la tracción hacia afuera es ligeramente mayor que la tracción hacia adentro, creando la presión intrapleural de —4 mm Hg en relación con la presión intraalveolar. La presión transpulmonar es la diferencia entre las presiones intrapleural e intraalveolar, y determina el tamaño de los pulmones. Una mayor presión transpulmonar corresponde a un pulmón más grande.
Factores físicos que afectan la ventilación
Además de las diferencias de presiones, la respiración también depende de la contracción y relajación de las fibras musculares tanto del diafragma como del tórax. Los pulmones mismos son pasivos durante la respiración, lo que significa que no están involucrados en la creación del movimiento que ayuda a la inspiración y a la espiración. Esto se debe a la naturaleza adhesiva del líquido pleural, que permite tirar de los pulmones hacia afuera cuando la pared torácica se mueve durante la inspiración. El retroceso de la pared torácica durante la espiración provoca la compresión de los pulmones. La contracción y relajación del diafragma y los músculos intercostales (que se encuentran entre las costillas) causan la mayoría de los cambios de presión que resultan en inspiración y espiración. Estos movimientos musculares y los posteriores cambios de presión hacen que el aire entre o sea forzado a salir de los pulmones.
Otras características de los pulmones influyen en el esfuerzo que se debe gastar para ventilar. La resistencia es una fuerza que ralentiza el movimiento, en este caso, el flujo de gases. El tamaño de la vía aérea es el principal factor que afecta la resistencia. Un pequeño diámetro tubular fuerza el aire a través de un espacio más pequeño, provocando más colisiones de moléculas de aire con las paredes de las vías respiratorias. La siguiente fórmula ayuda a describir la relación entre la resistencia de las vías respiratorias y los cambios de presión:
F=\dfrac{P}{R}
Como se señaló anteriormente, existe tensión superficial dentro de los alvéolos causada por el agua presente en el revestimiento de los alvéolos. Esta tensión superficial tiende a inhibir la expansión de los alvéolos. Sin embargo, el surfactante pulmonar secretado por las células alveolares tipo II se mezcla con esa agua y ayuda a reducir esta tensión superficial. Sin surfactante pulmonar, los alvéolos colapsarían durante la espiración.
El cumplimiento de la pared torácica es la capacidad de la pared torácica para estirarse bajo presión. Esto también puede afectar el esfuerzo que se gasta en el proceso de respiración. Para que se produzca la inspiración, la cavidad torácica debe expandirse. La expansión de la cavidad torácica influye directamente en la capacidad de expansión de los pulmones. Si los tejidos de la pared torácica no son muy conformes, será difícil expandir el tórax para aumentar el tamaño de los pulmones.
Ventilación Pulmonar
La diferencia de presiones impulsa la ventilación pulmonar porque el aire fluye por un gradiente de presión, es decir, el aire fluye de un área de mayor presión a un área de menor presión. El aire fluye hacia los pulmones debido en gran parte a una diferencia de presión; la presión atmosférica es mayor que la presión intraalveolar y la presión intraalveolar es mayor que la presión intrapleural. El aire sale de los pulmones durante la espiración basado en el mismo principio; la presión dentro de los pulmones se vuelve mayor que la presión atmosférica.
La ventilación pulmonar comprende dos etapas principales: la inspiración y la espiración. La inspiración es el proceso que hace que el aire entre a los pulmones, y la espiración es el proceso que hace que el aire salga de los pulmones (Figura\PageIndex{3}). Un ciclo respiratorio es una secuencia de inspiración y espiración. En general, se utilizan dos grupos musculares durante la inspiración normal: el diafragma y los músculos intercostales externos. Se pueden usar músculos adicionales si se requiere una respiración más grande. Cuando el diafragma se contrae, se mueve inferiormente hacia la cavidad abdominal, creando una cavidad torácica más grande y más espacio para los pulmones. La contracción de los músculos intercostales externos mueve las costillas hacia arriba y hacia afuera, haciendo que la caja torácica se expanda, lo que aumenta el volumen de la cavidad torácica. Debido a la fuerza adhesiva del líquido pleural, la expansión de la cavidad torácica obliga a los pulmones a estirarse y expandirse también. Este aumento de volumen conduce a una disminución de la presión intraalveolar, creando una presión inferior a la presión atmosférica. Como resultado, se crea un gradiente de presión que impulsa el aire hacia los pulmones.
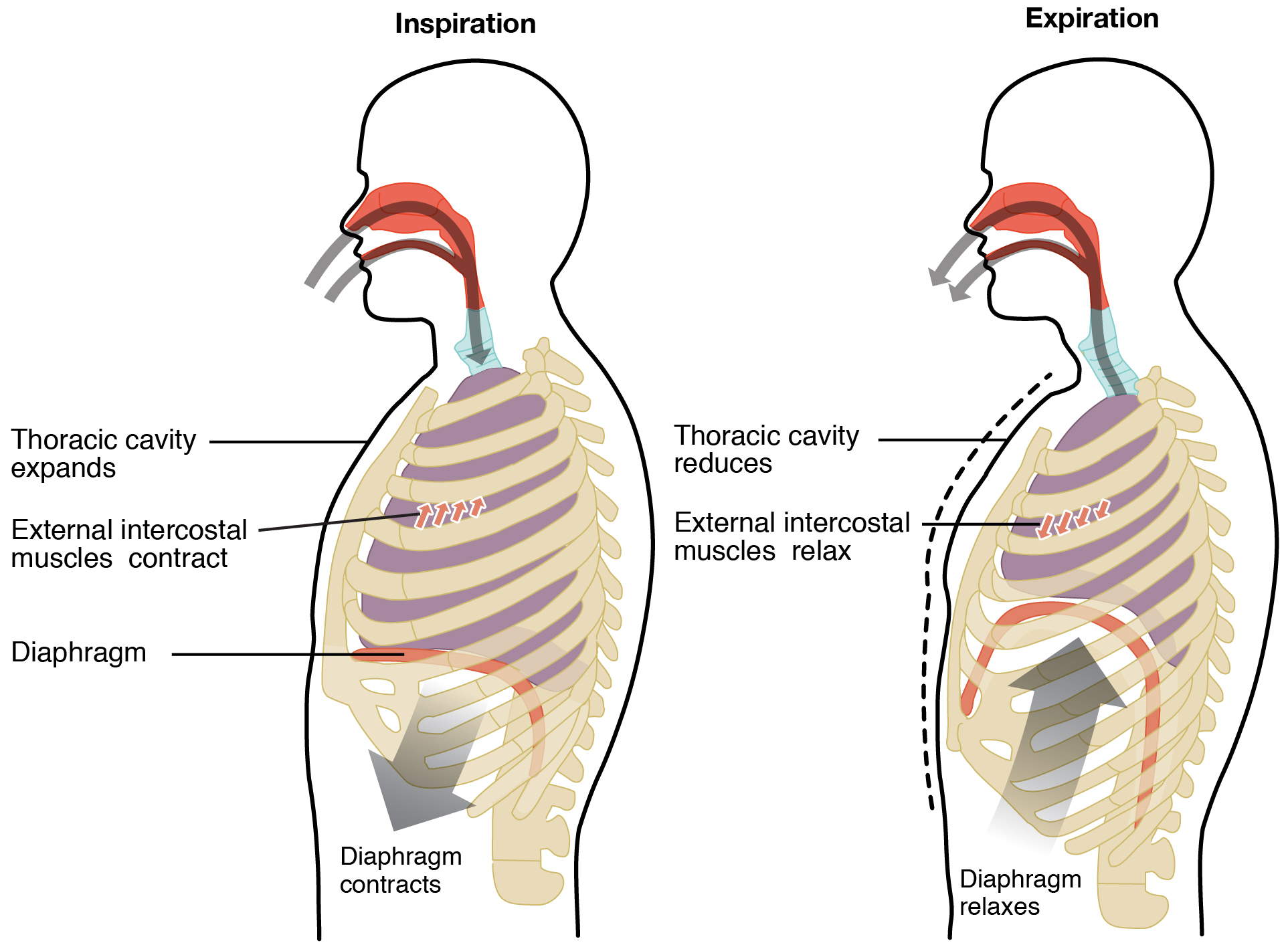
El proceso de espiración normal es pasivo, lo que significa que no se requiere energía para expulsar el aire de los pulmones. En cambio, la elasticidad del tejido pulmonar hace que el pulmón retroceda, ya que el diafragma y los músculos intercostales se relajan después de la inspiración. A su vez, la cavidad torácica y los pulmones disminuyen de volumen, provocando un aumento de la presión interpulmonar. La presión interpulmonar se eleva por encima de la presión atmosférica, creando un gradiente de presión que hace que el aire salga de los pulmones.
Existen diferentes tipos, o modos, de respiración que requieren un proceso ligeramente diferente para permitir la inspiración y la espiración. La respiración tranquila, también conocida como eupnea, es un modo de respiración que ocurre en reposo y no requiere del pensamiento cognitivo del individuo. Durante la respiración tranquila, el diafragma y los intercostales externos deben contraerse.
Una respiración profunda, llamada respiración diafragmática, requiere que el diafragma se contraiga. A medida que el diafragma se relaja, el aire sale pasivamente de los pulmones. Una respiración superficial, llamada respiración costal, requiere la contracción de los músculos intercostales. A medida que los músculos intercostales se relajan, el aire sale pasivamente de los pulmones.
En contraste, la respiración forzada, también conocida como hiperpnea, es un modo de respiración que puede ocurrir durante el ejercicio o acciones que requieren la manipulación activa de la respiración, como el canto. Durante la respiración forzada, la inspiración y la espiración ocurren ambas debido a contracciones musculares. Además de la contracción del diafragma y los músculos intercostales, otros músculos accesorios también deben contraerse. Durante la inspiración forzada, los músculos del cuello, incluidos los escalenos, se contraen y levantan la pared torácica, aumentando el volumen pulmonar. Durante la espiración forzada, los músculos accesorios del abdomen, incluidos los oblicuos, se contraen, forzando a los órganos abdominales hacia arriba contra el diafragma. Esto ayuda a empujar el diafragma más hacia el tórax, empujando más aire hacia afuera. Además, los músculos accesorios (principalmente los intercostales internos) ayudan a comprimir la caja torácica, lo que también reduce el volumen de la cavidad torácica.
Volúmenes y capacidades respiratorias
Volumen respiratorio es el término utilizado para diversos volúmenes de aire movidos por o asociados con los pulmones en un punto dado del ciclo respiratorio. Existen cuatro tipos principales de volúmenes respiratorios: mareomotriz, residual, reserva inspiratoria y reserva espiratoria (Figura\PageIndex{4}). El volumen de marea (TV) es la cantidad de aire que normalmente ingresa a los pulmones durante la respiración tranquila, que es de unos 500 mililitros. El volumen de reserva espiratoria (ERV) es la cantidad de aire que puedes exhalar con fuerza más allá de un vencimiento normal de marea, hasta 1200 mililitros para los hombres. El volumen de reserva inspiratorio (IRV) es producido por una inhalación profunda, más allá de una inspiración mareomotriz. Este es el volumen extra que se puede llevar a los pulmones durante una inspiración forzada. El volumen residual (RV) es el aire que queda en los pulmones si exhalas tanto aire como sea posible. El volumen residual facilita la respiración al evitar que los alvéolos colapsen. El volumen respiratorio depende de una variedad de factores, y medir los diferentes tipos de volúmenes respiratorios puede proporcionar pistas importantes sobre la salud respiratoria de una persona.

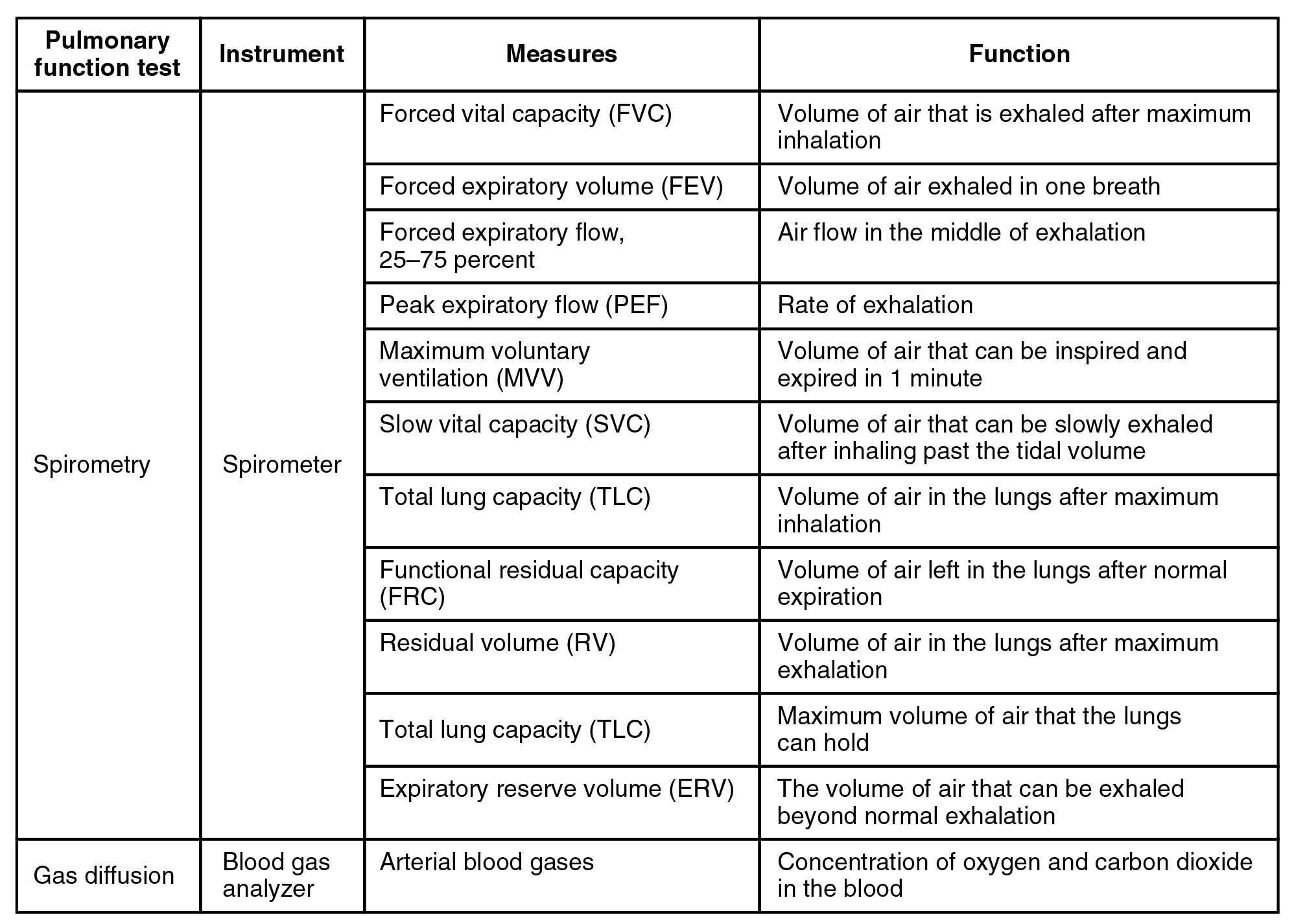
La capacidad respiratoria es la combinación de dos o más volúmenes seleccionados, que describen más a fondo la cantidad de aire en los pulmones durante un tiempo determinado. Por ejemplo, la capacidad pulmonar total (TLC) es la suma de todos los volúmenes pulmonares (TV, ERV, IRV y RV), lo que representa la cantidad total de aire que una persona puede retener en los pulmones después de una inhalación contundente. TLC es de aproximadamente 6000 mL de aire para los hombres, y alrededor de 4200 mL para las mujeres. La capacidad vital (VC) es la cantidad de aire que una persona puede entrar o salir de sus pulmones, y es la suma de todos los volúmenes excepto el volumen residual (TV, ERV e IRV), que está entre 4000 y 5000 mililitros. La capacidad inspiratoria (CI) es la cantidad máxima de aire que se puede inhalar después de una espiración mareal normal, es la suma del volumen mareario y el volumen de reserva inspiratoria. Por otro lado, la capacidad residual funcional (FRC) es la cantidad de aire que queda en el pulmón después de una espiración mareal normal; es la suma del volumen de reserva espiratoria y el volumen residual (ver Figura\PageIndex{4}).
Además del aire que crea volúmenes respiratorios, el sistema respiratorio también contiene espacio muerto anatómico, que es aire que está presente en la vía aérea que nunca llega a los alvéolos y por lo tanto nunca participa en el intercambio de gases. El espacio muerto alveolar involucra aire que se encuentra dentro de los alvéolos que son incapaces de funcionar, como los afectados por enfermedad o flujo sanguíneo anormal. El espacio muerto total es el espacio muerto anatómico y el espacio muerto alveolar juntos, y representa todo el aire del sistema respiratorio que no se está utilizando en el proceso de intercambio de gases.
Frecuencia Respiratoria y Control de Ventilación
La respiración suele ocurrir sin pensarlo, aunque a veces puedes controlarla conscientemente, como cuando nadas bajo el agua, cantas una canción o haces burbujas. La frecuencia respiratoria es el número total de respiraciones, o ciclos respiratorios, que ocurren cada minuto. La frecuencia respiratoria puede ser un indicador importante de enfermedad, ya que la tasa puede aumentar o disminuir durante una enfermedad o en una condición de enfermedad. La frecuencia respiratoria es controlada por el centro respiratorio ubicado dentro del bulbo raquídeo en el cerebro, que responde principalmente a cambios en los niveles de dióxido de carbono, oxígeno y pH en la sangre.
La frecuencia respiratoria normal de un niño disminuye desde el nacimiento hasta la adolescencia. Un niño menor de 1 año tiene una frecuencia respiratoria normal entre 30 y 60 respiraciones por minuto, pero para cuando un niño tiene aproximadamente 10 años, la tasa normal está más cerca de 18 a 30. Por la adolescencia, la frecuencia respiratoria normal es similar a la de los adultos, de 12 a 18 respiraciones por minuto.
Centros de Control de Ventilación
El control de la ventilación es una interacción compleja de múltiples regiones en el cerebro que señalan que los músculos utilizados en la ventilación pulmonar se contraen (Tabla). El resultado suele ser una tasa de ventilación rítmica y consistente que proporciona al cuerpo cantidades suficientes de oxígeno, al tiempo que elimina adecuadamente el dióxido de carbono.
| Resumen de Regulación de Ventilación | |
|---|---|
| Componente del sistema | Función |
| Inquilino respiratorio medular | Establece el ritmo básico de la respiración |
| Grupo respiratorio ventral (VRG) | Genera el ritmo respiratorio e integra los datos que llegan a la médula |
| Grupo respiratorio dorsal (DRG) | Integra la entrada de los receptores de estiramiento y los quimiorreceptores en la periferia |
| Grupo respiratorio pontino (PRG) | Influye y modifica las funciones del bulbo raquídeo |
| Cuerpo aórtico | Monitorea PCO 2, PO 2 y pH en sangre |
| Cuerpo carotídeo | Monitorea PCO 2, PO 2 y pH en sangre |
| Hipotálamo | Monitorea el estado emocional y la temperatura corporal |
| Áreas corticales del cerebro | Controlar la respiración voluntaria |
| Propioceptores | Enviar impulsos con respecto a los movimientos articulares y musculares |
| Reflejos irritantes pulmonares | Proteger las zonas respiratorias del sistema de material extraño |
| Reflejo de inflación | Protege los pulmones de inflar demasiado |
Las neuronas que inervan los músculos del sistema respiratorio son las encargadas de controlar y regular la ventilación pulmonar. Los principales centros cerebrales involucrados en la ventilación pulmonar son el bulbo raquídeo y el grupo respiratorio pontino (Figura\PageIndex{6}).

El bulbo raquídeo contiene el grupo respiratorio dorsal (DRG) y el grupo respiratorio ventral (VRG). El DRG está involucrado en mantener un ritmo de respiración constante estimulando el diafragma y los músculos intercostales para que se contraigan, resultando en inspiración. Cuando cesa la actividad en el DRG, ya no estimula el diafragma y los intercostales para que se contraigan, permitiendo que se relajen, resultando en caducidad. El VRG está involucrado en la respiración forzada, ya que las neuronas en el VRG estimulan que los músculos accesorios involucrados en la respiración forzada se contraigan, resultando en inspiración forzada. El VRG también estimula los músculos accesorios involucrados en la expiración forzada para que se contraigan.
El segundo centro respiratorio del cerebro se localiza dentro de los pones, llamado grupo respiratorio pontino, y consiste en los centros apneústicos y neumotáxicos. El centro apneústico es un doble cúmulo de cuerpos celulares neuronales que estimulan las neuronas en el DRG, controlando la profundidad de inspiración, particularmente para la respiración profunda. El centro neumotáxico es una red de neuronas que inhibe la actividad de las neuronas en el DRG, permitiendo la relajación después de la inspiración, y controlando así la tasa general.
Factores que afectan la tasa y profundidad de la respiración
La frecuencia respiratoria y la profundidad de inspiración están reguladas por el bulbo raquídeo y los pones; sin embargo, estas regiones del cerebro lo hacen en respuesta a estímulos sistémicos. Se trata de una relación dosis-respuesta, positivo-retroalimentación en la que cuanto mayor es el estímulo, mayor es la respuesta. Así, el aumento de los estímulos da como resultado la respiración forzada. Múltiples factores sistémicos están involucrados en estimular el cerebro para producir ventilación pulmonar.
Sorprendentemente, el factor principal que estimula la médula oblongata y los pones para producir respiración no es la concentración de oxígeno, sino la concentración de dióxido de carbono en la sangre. Como recuerdas, el dióxido de carbono es un producto de desecho de la respiración celular y puede ser tóxico. Las concentraciones de sustancias químicas son detectadas por los quimiorreceptores. Un quimiorreceptor central es uno de los receptores especializados que se localizan en el cerebro y el tronco encefálico, mientras que un quimiorreceptor periférico es uno de los receptores especializados ubicados en las arterias carótidas y el arco aórtico. Los cambios de concentración en ciertas sustancias, como el dióxido de carbono o los iones hidrógeno, estimulan estos receptores, que a su vez señalan los centros respiratorios del cerebro. En el caso del dióxido de carbono, a medida que aumenta la concentración de CO 2 en la sangre, se difunde fácilmente a través de la barrera hematoencefálica, donde se acumula en el líquido extracelular. Como se explicará con más detalle más adelante, el aumento de los niveles de dióxido de carbono conduce a un aumento de los niveles de iones hidrógeno, disminuyendo el pH. El aumento de iones de hidrógeno en el cerebro desencadena los quimiorreceptores centrales para estimular los centros respiratorios para iniciar la contracción del diafragma y los músculos intercostales. Como resultado, la velocidad y profundidad de la respiración aumentan, permitiendo expulsar más dióxido de carbono, lo que trae más aire dentro y fuera de los pulmones promoviendo una reducción en los niveles sanguíneos de dióxido de carbono, y por lo tanto iones hidrógeno, en la sangre. En contraste, los bajos niveles de dióxido de carbono en la sangre provocan bajos niveles de iones de hidrógeno en el cerebro, lo que lleva a una disminución en la velocidad y profundidad de la ventilación pulmonar, produciendo respiración poco profunda y lenta.
Otro factor que interviene en influir en la actividad respiratoria del cerebro son las concentraciones arteriales sistémicas de iones hidrógeno. El aumento de los niveles de dióxido de carbono puede conducir a un aumento de los niveles de H +, como se mencionó anteriormente, así como otras actividades metabólicas, como la acumulación de ácido láctico después del ejercicio extenuante. Los quimiorreceptores periféricos del arco aórtico y las arterias carótidas perciben los niveles arteriales de iones de hidrógeno. Cuando los quimiorreceptores periféricos perciben niveles de pH decrecientes o más ácidos, estimulan un aumento en la ventilación para eliminar el dióxido de carbono de la sangre a un ritmo más rápido. La eliminación del dióxido de carbono de la sangre ayuda a reducir los iones de hidrógeno, aumentando así el pH sistémico.
Los niveles sanguíneos de oxígeno también son importantes para influir en la frecuencia respiratoria. Los quimiorreceptores periféricos son responsables de detectar grandes cambios en los niveles de oxígeno en sangre. Si los niveles de oxígeno en la sangre se vuelven bastante bajos, aproximadamente 60 mm Hg o menos, entonces los quimiorreceptores periféricos estimulan un aumento de la actividad respiratoria. Los quimiorreceptores solo son capaces de detectar moléculas de oxígeno disuelto, no el oxígeno que está unido a la hemoglobina. Como recuerdas, la mayor parte del oxígeno está ligado por la hemoglobina; cuando los niveles disueltos de oxígeno bajan, la hemoglobina libera oxígeno. Por lo tanto, se requiere una gran caída en los niveles de oxígeno para estimular los quimiorreceptores del arco aórtico y las arterias carótidas.
El hipotálamo y otras regiones cerebrales asociadas con el sistema límbico también juegan un papel en influir en la regulación de la respiración al interactuar con los centros respiratorios. El hipotálamo y otras regiones asociadas con el sistema límbico están involucradas en la regulación de la respiración en respuesta a las emociones, el dolor y la temperatura. Por ejemplo, un aumento en la temperatura corporal provoca un aumento en la frecuencia respiratoria. Sentirse excitado o la respuesta de lucha o huida también resultará en un aumento en la frecuencia respiratoria.
TRASTORNOS DE LA...
Sistema Respiratorio: Apnea del Sueño
La apnea del sueño es un trastorno crónico que puede ocurrir en niños o adultos, y se caracteriza por el cese de la respiración durante el sueño. Estos episodios pueden durar varios segundos o varios minutos, y pueden diferir en la frecuencia con la que se experimentan. La apnea del sueño conduce a un sueño deficiente, lo que se refleja en los síntomas de fatiga, siesta vespertina, irritabilidad, problemas de memoria y dolores de cabeza matutinos. Además, muchas personas con apnea del sueño experimentan una garganta seca por la mañana después de despertarse del sueño, lo que puede deberse a ronquidos excesivos.
Existen dos tipos de apnea del sueño: apnea obstructiva del sueño y apnea central del sueño. La apnea obstructiva del sueño es causada por una obstrucción de la vía aérea durante el sueño, la cual puede ocurrir en diferentes puntos de la vía aérea, dependiendo de la causa subyacente de la obstrucción. Por ejemplo, los músculos de la lengua y la garganta de algunas personas con apnea obstructiva del sueño pueden relajarse excesivamente, haciendo que los músculos empujen hacia las vías respiratorias. Otro ejemplo es la obesidad, que es un conocido factor de riesgo para la apnea del sueño, ya que el exceso de tejido adiposo en la región del cuello puede empujar los tejidos blandos hacia el lumen de la vía aérea, haciendo que la tráquea se estreche.
En la apnea central del sueño, los centros respiratorios del cerebro no responden adecuadamente al aumento de los niveles de dióxido de carbono y por lo tanto no estimulan la contracción del diafragma y los músculos intercostales con regularidad. Como resultado, la inspiración no ocurre y la respiración se detiene por un corto período. En algunos casos, se desconoce la causa de la apnea central del sueño. Sin embargo, algunas afecciones médicas, como el accidente cerebrovascular y la insuficiencia cardíaca congestiva, pueden causar daños en el bulón o bulbo raquídeo. Además, algunos agentes farmacológicos, como la morfina, pueden afectar los centros respiratorios, provocando una disminución en la frecuencia respiratoria. Los síntomas de la apnea central del sueño son similares a los de la apnea obstructiva del sueño.
Un diagnóstico de apnea del sueño generalmente se realiza durante un estudio del sueño, donde el paciente es monitoreado en un laboratorio del sueño durante varias noches. Se monitorean los niveles de oxígeno en sangre, frecuencia cardíaca, frecuencia respiratoria y presión arterial del paciente, así como la actividad cerebral y el volumen de aire que se inhala y exhala. El tratamiento de la apnea del sueño comúnmente incluye el uso de un dispositivo llamado máquina de presión positiva continua en las vías respiratorias (CPAP) durante el sueño. La máquina CPAP tiene una máscara que cubre la nariz, o la nariz y la boca, y fuerza el aire a la vía aérea a intervalos regulares. Este aire presurizado puede ayudar a forzar suavemente la vía aérea a permanecer abierta, permitiendo que se produzca una ventilación más normal. Otros tratamientos incluyen cambios en el estilo de vida para disminuir el peso, eliminar el alcohol y otras drogas que promueven la apnea del sueño y cambios en la posición del sueño. Además de estos tratamientos, los pacientes con apnea central del sueño pueden necesitar oxígeno suplementario durante el sueño.
Revisión del Capítulo
La ventilación pulmonar es el proceso de respiración, que es impulsado por las diferencias de presión entre los pulmones y la atmósfera. La presión atmosférica es la fuerza ejercida por los gases presentes en la atmósfera. La fuerza ejercida por los gases dentro de los alvéolos se denomina presión intraalveolar (intrapulmonar), mientras que la fuerza ejercida por los gases en la cavidad pleural se denomina presión intrapleural. Por lo general, la presión intrapleural es menor o negativa a la presión intraalveolar. La diferencia de presión entre presiones intrapleurales e intraalveolares se denomina presión transpulmonar. Además, la presión intraalveolar se igualará con la presión atmosférica. La presión está determinada por el volumen del espacio ocupado por un gas y está influenciada por la resistencia. El aire fluye cuando se crea un gradiente de presión, desde un espacio de mayor presión a un espacio de menor presión. La ley de Boyle describe la relación entre volumen y presión. Un gas se encuentra a menor presión en un volumen mayor debido a que las moléculas de gas tienen más espacio para moverse. La misma cantidad de gas en un volumen menor da como resultado que las moléculas de gas se apiñen juntas, produciendo una mayor presión.
La resistencia es creada por superficies inelásticas, así como el diámetro de las vías respiratorias. La resistencia reduce el flujo de gases. La tensión superficial de los alvéolos también influye en la presión, ya que se opone a la expansión de los alvéolos. Sin embargo, el surfactante pulmonar ayuda a reducir la tensión superficial para que los alvéolos no colapsen durante la espiración. La capacidad de los pulmones para estirarse, llamada distensión pulmonar, también juega un papel en el flujo de gas. Cuanto más se puedan estirar los pulmones, mayor será el volumen potencial de los pulmones. Cuanto mayor sea el volumen de los pulmones, menor será la presión del aire dentro de los pulmones.
La ventilación pulmonar consiste en el proceso de inspiración (o inhalación), donde el aire ingresa a los pulmones, y la espiración (o exhalación), donde el aire sale de los pulmones. Durante la inspiración, el diafragma y los músculos intercostales externos se contraen, haciendo que la caja torácica se expanda y se mueva hacia afuera, y expandiendo la cavidad torácica y el volumen pulmonar. Esto crea una presión más baja dentro del pulmón que la de la atmósfera, provocando que el aire sea aspirado a los pulmones. Durante la espiración, el diafragma y los intercostales se relajan, haciendo que el tórax y los pulmones retrocedan. La presión del aire dentro de los pulmones aumenta hasta por encima de la presión de la atmósfera, provocando que el aire sea forzado a salir de los pulmones. Sin embargo, durante la exhalación forzada, los intercostales internos y los músculos abdominales pueden estar involucrados en forzar el aire fuera de los pulmones.
El volumen respiratorio describe la cantidad de aire en un espacio dado dentro de los pulmones, o que puede ser movido por el pulmón, y depende de una variedad de factores. El volumen de marea se refiere a la cantidad de aire que ingresa a los pulmones durante la respiración tranquila, mientras que el volumen de reserva inspiratorio es la cantidad de aire que ingresa a los pulmones cuando una persona inhala más allá del volumen mareal. El volumen de reserva espiratoria es la cantidad extra de aire que puede salir con vencimiento contundente, tras el vencimiento de las mareas. El volumen residual es la cantidad de aire que queda en los pulmones después de expulsar el volumen de reserva espiratorio. La capacidad respiratoria es la combinación de dos o más volúmenes. El espacio muerto anatómico se refiere al aire dentro de las estructuras respiratorias que nunca participa en el intercambio de gases, porque no llega a los alvéolos funcionales. La frecuencia respiratoria es el número de respiraciones tomadas por minuto, que pueden cambiar durante ciertas enfermedades o afecciones.
Tanto la frecuencia respiratoria como la profundidad están controladas por los centros respiratorios del cerebro, los cuales son estimulados por factores como los cambios químicos y de pH en la sangre. Estos cambios son detectados por los quimiorreceptores centrales, que se encuentran en el cerebro, y los quimiorreceptores periféricos, que se localizan en el arco aórtico y las arterias carótidas. Un aumento en el dióxido de carbono o una disminución en los niveles de oxígeno en la sangre estimula un aumento en la frecuencia respiratoria y la profundidad.
Preguntas de Enlace Interactivo
Mira este video para conocer más sobre los volúmenes pulmonares y los espirómetros. Explicar cómo se pueden utilizar los resultados de las pruebas de espirometría para diagnosticar enfermedades respiratorias o determinar la efectividad del tratamiento de la enfermedad.
Respuesta: Los pacientes con dolencias respiratorias (como asma, enfisema, EPOC, etc.) tienen problemas con la resistencia de las vías respiratorias y/o el cumplimiento pulmonar. Ambos factores pueden interferir con la capacidad del paciente para mover el aire de manera efectiva. Una prueba de espirometría puede determinar la cantidad de aire que el paciente puede entrar y salir de los pulmones. Si los volúmenes de aire son bajos, esto puede indicar que el paciente tiene una enfermedad respiratoria o que puede ser necesario ajustar el régimen de tratamiento. Si los números son normales, el paciente no presenta una enfermedad respiratoria significativa o el régimen de tratamiento está funcionando como se esperaba.
Preguntas de revisión
P. ¿En cuál de los siguientes procesos juega un papel la presión atmosférica?
A. ventilación pulmonar
B. producción de surfactante pulmonar
C. resistencia
D. tensión superficial
Respuesta: A
P. Una disminución en el volumen conduce a una (n) ________ presión.
A. disminución de
B. ecualización de
C. aumento de
D. cero
Respuesta: C
P. La diferencia de presión entre las presiones intraalveolar e intrapleural se denomina ________.
A. presión atmosférica
B. presión pulmonar
C. presión negativa
D. presión transpulmonar
Respuesta: D
P. El flujo de gas disminuye a medida que ________ aumenta.
A. resistencia
B. presión
C. diámetro de la vía aérea
D. fricción
Respuesta: A
P. ¿La contracción de los músculos intercostales externos provoca cuál de los siguientes ocurre?
A. El diafragma se mueve hacia abajo.
B. La caja torácica está comprimida.
C. El volumen de la cavidad torácica disminuye.
D. Las costillas y el esternón se mueven hacia arriba.
Respuesta: D
P. ¿Cuál de los siguientes evita que los alvéolos colapsen?
A. volumen residual
B. volumen mareal
C. volumen de reserva espiratoria
D. volumen de reserva inspiratorio
Respuesta: A
Preguntas de Pensamiento Crítico
P. Describir lo que se entiende por el término “cumplimiento pulmonar”.
A. El cumplimiento pulmonar se refiere a la capacidad del tejido pulmonar para estirarse bajo presión, la cual está determinada en parte por la tensión superficial de los alvéolos y la capacidad del tejido conectivo para estirarse. El cumplimiento pulmonar juega un papel en la determinación de cuánto pueden cambiar los pulmones en volumen, lo que a su vez ayuda a determinar la presión y el movimiento del aire.
P. Esbozar los pasos que implica la respiración tranquila.
A. La respiración tranquila ocurre en reposo y sin pensamiento activo. Durante la respiración tranquila, el diafragma y los músculos intercostales externos trabajan en diferentes grados, dependiendo de la situación. Para la inspiración, el diafragma se contrae, haciendo que el diafragma se aplane y caiga hacia la cavidad abdominal, ayudando a expandir la cavidad torácica. Los músculos intercostales externos también se contraen, haciendo que la caja torácica se expanda, y la caja torácica y el esternón se muevan hacia afuera, expandiendo también la cavidad torácica. La expansión de la cavidad torácica también provoca que los pulmones se expandan, debido a la adhesividad del líquido pleural. Como resultado, la presión dentro de los pulmones cae por debajo de la de la atmósfera, provocando que el aire se precipite hacia los pulmones. En contraste, la caducidad es un proceso pasivo. A medida que el diafragma y los músculos intercostales se relajan, los pulmones y los tejidos torácicos retroceden, y el volumen de los pulmones disminuye. Esto hace que la presión dentro de los pulmones aumente por encima de la de la atmósfera, haciendo que el aire salga de los pulmones.
P. ¿Qué es la frecuencia respiratoria y cómo se controla?
A. La frecuencia respiratoria se define como el número de respiraciones realizadas por minuto. La frecuencia respiratoria es controlada por el centro respiratorio, localizado en el bulbo raquídeo. El pensamiento consciente puede alterar la frecuencia respiratoria normal a través del control por el músculo esquelético, aunque no se puede detener conscientemente la tasa por completo. Una frecuencia respiratoria típica en reposo es de aproximadamente 14 respiraciones por minuto.
Glosario
- espacio muerto alveolar
- espacio aéreo dentro de alvéolos que no pueden participar en el intercambio de gases
- espacio muerto anatómico
- espacio aéreo presente en la vía aérea que nunca llega a los alvéolos y por lo tanto nunca participa en el intercambio de gases
- centro apneústico
- red de neuronas dentro de los pones que estimulan las neuronas en el grupo respiratorio dorsal; controla la profundidad de inspiración
- presión atmosférica
- cantidad de fuerza ejercida por los gases en el aire que rodea cualquier superficie dada
- Ley de Boyle
- relación entre volumen y presión como se describe por la fórmula: P 1 V 1 = P 2 V 2
- quimiorreceptor central
- uno de los receptores especializados que se encuentran en el cerebro que detecta cambios en las concentraciones de iones de hidrógeno, oxígeno o dióxido de carbono en el cerebro
- grupo respiratorio dorsal (DRG)
- región del bulbo raquídeo que estimula la contracción del diafragma y los músculos intercostales para inducir inspiración
- vencimiento
- (también, exhalación) proceso que hace que el aire salga de los pulmones
- volumen de reserva espiratoria (ERV)
- cantidad de aire que se puede exhalar con fuerza después de una exhalación de marea normal
- respiración forzada
- (también, hiperpnea) modo de respiración que ocurre durante el ejercicio o por pensamiento activo que requiere contracción muscular tanto para la inspiración como para la espiración
- capacidad residual funcional (FRC)
- suma de ERV y RV, que es la cantidad de aire que queda en los pulmones después de una espiración de marea
- inspiración
- (también, inhalación) proceso que hace que el aire entre en los pulmones
- capacidad inspiratoria (IC)
- suma de la TV y el IRV, que es la cantidad de aire que se puede inhalar al máximo después de una expiración de marea
- volumen de reserva inspiratorio (IRV)
- cantidad de aire que ingresa a los pulmones debido a la inhalación profunda más allá del volumen mareal
- presión intraalveolar
- (presión intrapulmonar) presión del aire dentro de los alvéolos
- presión intrapleural
- presión del aire dentro de la cavidad pleural
- quimiorreceptor periférico
- uno de los receptores especializados ubicados en el arco aórtico y las arterias carótidas que detectan cambios en el pH, dióxido de carbono u niveles de oxígeno en sangre
- centro neumotáxico
- red de neuronas dentro de los pones que inhiben la actividad de las neuronas en el grupo respiratorio dorsal; controla la frecuencia respiratoria
- ventilación pulmonar
- intercambio de gases entre los pulmones y la atmósfera; respiración
- respiración tranquila
- (también, eupnea) modo de respiración que ocurre en reposo y no requiere el pensamiento cognitivo del individuo
- volumen residual (RV)
- cantidad de aire que permanece en los pulmones después de la máxima exhalación
- ciclo respiratorio
- una secuencia de inspiración y caducidad
- frecuencia respiratoria
- número total de respiraciones tomadas cada minuto
- volumen respiratorio
- cantidades variables de aire dentro del pulmón en un momento dado
- cumplimiento de la pared torácica
- capacidad de la pared torácica para estirarse bajo presión
- volumen mareomotriz (TV)
- cantidad de aire que normalmente ingresa a los pulmones durante la respiración tranquila
- espacio muerto total
- suma del espacio muerto anatómico y del espacio muerto alveolar
- capacidad pulmonar total (TLC)
- cantidad total de aire que se puede mantener en los pulmones; suma de TV, ERV, IRV y RV
- presión transpulmonar
- diferencia de presión entre las presiones intrapleural e intraalveolar
- grupo respiratorio ventral (VRG)
- región del bulbo raquídeo que estimula la contracción de los músculos accesorios involucrados en la respiración para inducir inspiración forzada y espiración
Colaboradores y Atribuciones
- vital capacity (VC)
- sum of TV, ERV, and IRV, which is all the volumes that participate in gas exchange
- Template:ContribOpenStaxAP



