1.2: Salud Mental y Enfermedad Mental
- Page ID
- 125195
\( \newcommand{\vecs}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vecd}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash {#1}}} \)
\( \newcommand{\id}{\mathrm{id}}\) \( \newcommand{\Span}{\mathrm{span}}\)
( \newcommand{\kernel}{\mathrm{null}\,}\) \( \newcommand{\range}{\mathrm{range}\,}\)
\( \newcommand{\RealPart}{\mathrm{Re}}\) \( \newcommand{\ImaginaryPart}{\mathrm{Im}}\)
\( \newcommand{\Argument}{\mathrm{Arg}}\) \( \newcommand{\norm}[1]{\| #1 \|}\)
\( \newcommand{\inner}[2]{\langle #1, #2 \rangle}\)
\( \newcommand{\Span}{\mathrm{span}}\)
\( \newcommand{\id}{\mathrm{id}}\)
\( \newcommand{\Span}{\mathrm{span}}\)
\( \newcommand{\kernel}{\mathrm{null}\,}\)
\( \newcommand{\range}{\mathrm{range}\,}\)
\( \newcommand{\RealPart}{\mathrm{Re}}\)
\( \newcommand{\ImaginaryPart}{\mathrm{Im}}\)
\( \newcommand{\Argument}{\mathrm{Arg}}\)
\( \newcommand{\norm}[1]{\| #1 \|}\)
\( \newcommand{\inner}[2]{\langle #1, #2 \rangle}\)
\( \newcommand{\Span}{\mathrm{span}}\) \( \newcommand{\AA}{\unicode[.8,0]{x212B}}\)
\( \newcommand{\vectorA}[1]{\vec{#1}} % arrow\)
\( \newcommand{\vectorAt}[1]{\vec{\text{#1}}} % arrow\)
\( \newcommand{\vectorB}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vectorC}[1]{\textbf{#1}} \)
\( \newcommand{\vectorD}[1]{\overrightarrow{#1}} \)
\( \newcommand{\vectorDt}[1]{\overrightarrow{\text{#1}}} \)
\( \newcommand{\vectE}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash{\mathbf {#1}}}} \)
\( \newcommand{\vecs}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vecd}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash {#1}}} \)
La salud mental es un componente esencial de la salud. La Organización Mundial de la Salud (OMS) define la salud como un estado de completo bienestar físico, mental y social y no simplemente la ausencia de enfermedad o enfermedad. La salud mental es un estado de bienestar en el que un individuo realiza sus propias habilidades, hace frente a las tensiones normales de la vida, trabaja productivamente y contribuye a su comunidad. La promoción, protección y restauración de la salud mental es una preocupación vital de individuos, enfermeras, comunidades y sociedades de todo el mundo. [1]
Según la Asociación Americana de Psiquiatría, la enfermedad mental es una condición de salud que involucra cambios en la emoción, el pensamiento o el comportamiento (o una combinación de estos) asociados con la angustia emocional y los problemas que funcionan en las actividades sociales, laborales o familiares. [2] La enfermedad mental es común en Estados Unidos. Casi uno de cada cinco (19 por ciento) de los adultos experimenta alguna forma de enfermedad mental, uno de cada doce (8.5 por ciento) tiene un trastorno por consumo de sustancias y uno de cada 24 (4 por ciento) tiene una enfermedad mental grave. [3]
La mala salud mental aumenta el riesgo de enfermedades físicas crónicas, como enfermedades cardíacas, cáncer y accidentes cerebrovasculares, y puede conducir a pensamientos e intenciones de suicidio. El suicidio es un síntoma común asociado con la enfermedad mental y es la segunda causa principal de muerte en estadounidenses de 15 a 34 años. [4]
Vea el siguiente video de YouTube sobre la Iniciativa Especial de Salud Mental de la OMS (2019-2023) [5]: Iniciativa Especial de la OMS sobre Salud Mental (2019-2023)
Continuo de Salud Mental
La salud mental fluctúa a lo largo de la vida de un individuo y puede variar desde el bienestar hasta los problemas emocionales y/o enfermedades mentales como se indica en el continuo de salud mental ilustrado en la Figura 1.1. [6], [7], [8]
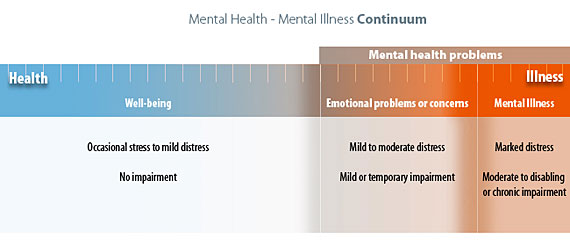
El bienestar se encuentra en el rango “saludable” del continuo de salud mental en el que los individuos están experimentando un estado de buena salud mental y emocional. Pueden experimentar estrés e incomodidad como resultado de problemas ocasionales de la vida cotidiana, pero son capaces de hacer frente de manera efectiva a estos factores estresantes y no experimentan impedimentos en el funcionamiento diario.
En el otro extremo del continuum de salud mental se encuentran los problemas de salud mental donde los individuos tienen progresivamente más dificultades para enfrentar problemas graves y estresantes. Dentro de este rango se encuentran dos categorías: problemas/preocupaciones emocionales y enfermedades mentales. Para las personas que experimentan problemas emocionales, la incomodidad ha aumentado a un nivel de angustia leve a moderada, y están experimentando deficiencias leves o temporales en el funcionamiento, como insomnio, falta de concentración o pérdida de apetito. A medida que aumenta su nivel de angustia, pueden buscar tratamiento y, a menudo, comenzar a visitar a su proveedor de atención primaria de salud.
Los problemas emocionales se clasifican como “enfermedades mentales” cuando el nivel de angustia de un individuo se vuelve significativo y tienen un deterioro moderado a grave en el funcionamiento diario en el trabajo, la escuela o el hogar. La enfermedad mental incluye trastornos relativamente comunes, como depresión y ansiedad, así como trastornos menos comunes como la esquizofrenia. La enfermedad mental se caracteriza por alteraciones en el pensamiento, el estado de ánimo o el comportamiento. El término enfermedad mental grave se refiere a la enfermedad mental que causa un deterioro funcional incapacitante que interfiere sustancialmente con una o más actividades importantes de la vida. La Ley de Estadounidenses con Discapacidades define las principales actividades de la vida como, “cuidarse a sí mismo, realizar tareas manuales, ver, escuchar, comer, dormir, caminar, pararse, levantar, inclinarse, hablar, respirar, aprender, leer, concentrarse, pensar, comunicarse y trabajar”. [9] Algunos ejemplos de enfermedades mentales graves que suelen interferir con las principales actividades de la vida incluyen el trastorno depresivo mayor, la esquizofrenia y el trastorno bipolar. [10] Las personas con enfermedades mentales graves pueden experimentar deficiencias a largo plazo que van de naturaleza moderada a incapacitante, pero muchas pueden llevar vidas productivas con un tratamiento efectivo. Aproximadamente la mitad de los pacientes con esquizofrenia se recuperaron o mejoraron significativamente a largo plazo, sugiriendo que la remisión funcional es posible. [11], [12]
Los proveedores de salud mental, como psiquiatras, psicólogos, terapeutas, trabajadores sociales o enfermeras de salud mental de práctica avanzada, utilizan el Manual Diagnóstico y Estadístico de Trastornos Mentales, Quinta Edición (DSM-5) publicado por la Asociación Americana de Psiquiatría para evaluar los signos de un cliente y síntomas y determinar un diagnóstico de salud mental. El manual enumera los criterios diagnósticos que incluyen sentimientos, comportamientos y plazos para ser clasificados oficialmente como un trastorno de salud mental. [13]
Existen más de 200 tipos de enfermedades mentales. Las personas pueden experimentar diferentes tipos de trastornos de salud mental, y diferentes trastornos pueden ocurrir al mismo tiempo o variar en intensidad con el tiempo. La enfermedad mental puede ser continua, ocurrir en un corto período de tiempo o ser episódica (es decir, viene y va con comienzos y fines discretos). [14]
Lee más información sobre trastornos específicos de salud mental en la página web de Medline Plus Mental Health and Behavior.
Evaluación de la disfunción y el deterioro
Los trastornos de salud mental se han definido como un tipo de disfunción que causa angustia o deterioro del funcionamiento y se desvía del comportamiento típico o esperado de acuerdo con los estándares sociales o culturales. Esta definición incluye tres componentes denominados disfunción, angustia y desviación. [15]
La disfunción incluye alteraciones en el pensamiento, la regulación emocional o el comportamiento de una persona que refleja una disfunción significativa en los procesos psicológicos, biológicos o de desarrollo subyacentes al funcionamiento mental. En otras palabras, la disfunción se refiere a una ruptura en la cognición, emoción y/o comportamiento. Por ejemplo, un individuo que experimenta una ilusión de que es una deidad omnipotente tiene una ruptura en la cognición porque sus procesos de pensamiento no son consistentes con la realidad. Un individuo que no puede experimentar placer tiene un colapso en la emoción, y un individuo que no puede salir de casa y asistir al trabajo por miedo a sufrir un ataque de pánico está exhibiendo una ruptura en el comportamiento. [16]
La angustia se refiere al dolor psicológico y/o físico. En pocas palabras, la angustia se refiere al sufrimiento. Por ejemplo, la pérdida de un ser querido hace que cualquier persona experimente dolor emocional, angustia y un deterioro temporal en el funcionamiento. El deterioro se refiere a una capacidad limitada para participar en actividades de la vida diaria (es decir, no pueden mantener la higiene personal, preparar comidas o pagar facturas) o participar en eventos sociales, trabajo o escuela. El deterioro también puede interferir con la capacidad de desempeñar funciones importantes en la vida, como cuidador, padre o estudiante. [17]
La desviación se refiere a un comportamiento que viola las normas sociales o expectativas culturales porque la propia cultura determina lo que es “normal”. Cuando una persona es descrita como “desviada”, significa que no está siguiendo las reglas declaradas y no declaradas de su sociedad (denominadas normas sociales). [18]
Las enfermeras completan y documentan evaluaciones iniciales y continuas de disfunción, angustia y comportamiento asociados con el trastorno de salud mental diagnosticado de un individuo. La Escala de Evaluación de Discapacidad de la Organización Mundial de la Salud (WODAS) es una herramienta recomendada en el DSM-5 para evaluar las deficiencias derivadas de enfermedades mentales. [19] El WODAS es un instrumento de evaluación genérico que proporciona un método estandarizado para medir la salud y la discapacidad entre culturas. [20] El WHODAS evalúa el funcionamiento en seis dominios: cognición, movilidad, autocuidado, llevarse bien, actividades de la vida y participación. [21]
Ver la página web de WODAS 2.0.
La Evaluación Global del Funcionamiento (GAF) se utilizó históricamente para calificar la gravedad de una enfermedad mental y medir cómo los síntomas afectan la vida cotidiana de un individuo en una escala de 0 a 100. Es una medida general (global) de cómo les va a los clientes y califica el funcionamiento psicológico, social y ocupacional en el continuo desde el bienestar mental hasta la enfermedad mental grave. Cuanto mayor sea la puntuación, mejor será el funcionamiento diario. El GAF se omitió del DSM-5 porque tenía una validez y confiabilidad cuestionables, pero algunas agencias gubernamentales y compañías de seguros continúan incluyéndolo en los trámites para evaluar el funcionamiento del cliente. [22]
Recuperación
La enfermedad mental es tratable. Las investigaciones muestran que las personas con enfermedades mentales pueden mejorar, y muchas se recuperan por completo. [23] La mayoría de los individuos con enfermedades mentales continúan funcionando en su vida diaria. La recuperación se refiere a un proceso de cambio a través del cual los individuos mejoran su salud y bienestar, viven una vida autodirigida y se esfuerzan por alcanzar su máximo potencial. [24] Las dimensiones que sustentan una vida en recuperación incluyen las siguientes:
- Salud: Superar o manejar la (s) enfermedad (s) propia (s), así como vivir de una manera física y emocionalmente saludable
- Inicio: Tener un lugar estable y seguro para vivir
- Propósito: Participar en actividades diarias significativas, como un trabajo, escuela, voluntariado, cuidado familiar o esfuerzos creativos, y la independencia, ingresos y recursos para participar en la sociedad
- Comunidad: Disfrutar de relaciones y redes sociales que brindan apoyo, amistad, amor y esperanza
Signos tempranos de problemas de salud mental
Los problemas de salud mental son comunes. Todos experimentamos problemas y factores estresantes de la vida diaria en el extremo más suave del continuo de salud mental, y en algún momento de nuestras vidas, es probable que experimentemos problemas o preocupaciones emocionales. La enfermedad mental, aunque menos común, es sin embargo una ocurrencia frecuente, y se estima que aproximadamente uno de cada cinco estadounidenses experimentará personalmente una enfermedad mental en su vida. [25], [26]
Las enfermeras en todos los entornos de atención deben reconocer los signos y síntomas de problemas de salud emocional y mental diagnosticados y no diagnosticados en los clientes. Cada trastorno de salud mental tiene signos y síntomas específicos, pero los signos comunes de problemas de salud mental en adultos y adolescentes son los siguientes [27]:
- Preocupación excesiva o miedo
- Sentimientos excesivos de tristeza o bajos
- Pensamiento confuso o problemas para concentrarse y aprender
- Cambios extremos de humor, incluyendo “subidas” incontrolables o sentimientos de euforia
- Sentimientos prolongados o fuertes de irritabilidad o ira
- Evitación de amigos y actividades sociales
- Dificultad para entender o relacionarse con otras personas
- Cambios en los hábitos de sueño o sensación de cansancio y baja energía
- Cambios en los hábitos alimenticios, como aumento del hambre o falta de apetito
- Cambios en el impulso sexual
- Alteraciones en la percepción de la realidad referidas como alucinaciones (es decir, cuando una persona siente cosas que no existen en la realidad)
- Incapacidad para percibir cambios en los propios sentimientos, comportamiento o personalidad (es decir, falta de conocimiento)
- Uso indebido de sustancias como alcohol, drogas o medicamentos recetados
- Múltiples dolencias físicas sin causas obvias (como dolores de cabeza, dolores de estómago o “dolores” vagos y continuos)
- Pensamientos de suicidio
- Incapacidad para realizar actividades diarias o manejar problemas diarios y estrés
- Miedo intenso al aumento de peso o estar demasiado preocupado por la apariencia
Los trastornos de salud mental también pueden estar presentes en niños pequeños. Debido a que los niños todavía están aprendiendo a identificarse y a hablar de pensamientos y emociones, sus síntomas más obvios son los de comportamiento o las quejas de síntomas físicos. Los síntomas conductuales en los niños pueden incluir los siguientes [28]:
- Cambios en el desempeño escolar
- Preocupación o ansiedad excesiva, por ejemplo luchar para evitar ir a la cama o a la escuela
- Comportamiento hiperactivo
- Pesadillas frecuentes
- Desobediencia o agresión frecuentes
- Rabietas frecuentes
Ver el siguiente video de YouTube sobre señales de advertencia de problemas de salud mental [29]: 10 Señales de advertencia comunes de una afección de salud mental
Impacto Cultural
Los valores y creencias culturales impactan la forma en que una persona ve ciertas ideas o comportamientos. En el caso de la salud mental, puede impactar si el individuo busca o no ayuda, el tipo de ayuda buscada y el apoyo disponible. Cada individuo tiene diferentes creencias culturales y se enfrenta a un viaje único hacia la recuperación. En general, las comunidades históricamente marginadas en Estados Unidos tienen menos probabilidades de acceder al tratamiento de salud mental, o esperan hasta que los síntomas sean severos antes de buscar asistencia. [30]
Cuatro formas en que la cultura puede impactar el bienestar mental son las siguientes [31]:
- El estigma cultural. Cada cultura tiene una perspectiva diferente sobre la salud mental, y la mayoría de las culturas tienen un estigma en torno a la salud mental. Los desafíos de salud mental pueden considerarse una debilidad y algo que ocultar, lo que puede hacer que sea más difícil para quienes luchan por hablar abiertamente y pedir ayuda.
- Describiendo los síntomas. La cultura puede influir en cómo las personas describen o sienten acerca de sus síntomas. Puede afectar si alguien elige reconocer y hablar abiertamente sobre los síntomas físicos, los síntomas emocionales, o ambos. Por ejemplo, los miembros de la comunidad Amish suelen ser estoicos y soportan dolores físicos y emocionales sin quejarse.
- Apoyo comunitario. Los factores culturales pueden determinar cuánto apoyo recibe alguien de su familia y comunidad cuando se trata de salud mental. Debido al estigma existente, puede ser un desafío para las personas encontrar tratamiento y apoyo para la salud mental.
- Recursos. Al buscar tratamiento de salud mental, puede ser difícil encontrar recursos y opciones de tratamiento que tengan en cuenta las preocupaciones y necesidades de una cultura específica.
Las enfermeras pueden ayudar a los clientes al comprender el papel que juega la cultura en su salud mental. Si hay signos potenciales de trastornos de salud mental no diagnosticados o mal manejados, las enfermeras deben hacer las derivaciones adecuadas para su posterior evaluación y seguimiento.
Lee más sobre la diversidad cultural y la prestación de atención culturalmente receptiva en el capítulo “Pacientes diversos” de Fundamentos de Enfermería Open RN.
Causas de la Enfermedad Mental
Los investigadores de salud mental han desarrollado varias teorías para explicar las causas de los trastornos de salud mental, pero no han llegado a un consenso. Un factor en el que todos están de acuerdo es que un individuo no tiene la culpa del padecimiento, y no puede simplemente encender o apagar los síntomas a voluntad. Es probable que haya varios factores que se combinan para desencadenar un trastorno de salud mental, incluidos factores ambientales, biológicos y genéticos. [32]
Factores Ambientales
Los individuos se ven afectados por factores sociales y culturales amplios, así como por factores únicos en sus entornos personales. Los factores sociales como el racismo, la discriminación, la pobreza y la violencia (a menudo denominados “determinantes sociales de la salud”) pueden contribuir a la enfermedad mental.
Lee más sobre abordar los determinantes sociales de la salud en el capítulo “Abogacía” de Open RN Nursing Management and Professional Concepts.
Adicionalmente, se estima que 61% de los adultos han experimentado experiencias tempranas adversas en la infancia (ACE) como abuso, negligencia o crecimiento en un hogar con violencia, enfermedad mental, abuso de sustancias, encarcelamiento o divorcio. El estrés crónico de los ACE puede cambiar el desarrollo del cerebro y afectar la forma en que el cuerpo responde al estrés. Los ACE están vinculados a problemas crónicos de salud, enfermedades mentales y uso indebido de sustancias en la edad adulta. [33], [34] Ver Figura 1.2 [35] para una imagen de experiencias adversas en la infancia.

El trauma individual resultante de un evento, serie de eventos o conjunto de circunstancias que se experimenta como física o emocionalmente dañino puede tener efectos adversos duraderos en el funcionamiento y el bienestar mental, físico, social, emocional o espiritual del individuo. [36] Lee más sobre ACE y abordaje del trauma individual en la sección “Introducción a la Atención Informada por Trauma” de este capítulo.
Tome el Cuestionario de Experiencias Infantiles Adversas para Adultos para comprender mejor cómo las experiencias previas pueden afectar el bienestar de uno.
Los factores estresantes actuales como las dificultades de relación, la pérdida de un trabajo, el nacimiento de un hijo, una mudanza o problemas prolongados en el trabajo también pueden ser factores ambientales contribuyentes importantes. [37]
Lee más sobre el estrés en el capítulo “Estrés, afrontamiento e intervención en crisis”.Factores Biológicos
Los científicos creen que el cerebro puede tener un desequilibrio de neurotransmisores, como dopamina, acetilcolina, ácido gamma-aminobutírico (GABA), norepinefrina, glutamato y serotonina, lo que resulta en cambios en el comportamiento, el estado de ánimo y el pensamiento. Si bien las causas de las fluctuaciones en las sustancias químicas cerebrales no se comprenden completamente, los factores contribuyentes pueden incluir enfermedades físicas, cambios hormonales, reacciones a medicamentos, uso indebido de sustancias, dieta y estrés. [38]
Lee más sobre los neurotransmisores y el sistema nervioso central en el capítulo “Medicamentos Psicotrópicos”.Algunos estudios también sugieren que los trastornos depresivos y bipolares van acompañados de desregulación e inflamación del sistema inmunitario. [39]
Genética
Parece haber un patrón hereditario en algunas enfermedades mentales. Por ejemplo, las personas con trastorno depresivo mayor a menudo tienen padres u otros parientes cercanos con la misma enfermedad. La investigación continúa investigando genes involucrados en trastornos específicos para que el tratamiento pueda ser dirigido eficazmente al individuo. [40]
Ver el siguiente video de YouTube sobre las causas de las enfermedades mentales [41]: Entendiendo la Biología de las Enfermedades Mentales
Guías de la OMS para el Cuidado de la Salud
Es vital que las enfermeras protejan y promuevan el bienestar mental de todas las personas y atiendan las necesidades de las personas con trastornos mentales diagnosticados. [42] La Organización Mundial de la Salud (OMS) publicó la Guía de Intervención en Salud Mental para enfermeras y proveedores de atención primaria de salud que proporciona orientación basada en evidencia y herramientas para evaluar y manejar trastornos prioritarios de salud mental y consumo de sustancias. utilizando protocolos de toma de decisiones clínicas. Los principios esenciales para brindar atención de salud mental incluyen promover el respeto y la dignidad de las personas que buscan atención; usar habilidades de comunicación efectivas para garantizar que la atención se brinde de manera sin prejuicios, sin estigmatización y apoyo; y realizar evaluaciones integrales. [43]
Promoviendo el respeto y la dignidad
Las personas con condiciones de salud mental y consumo de sustancias deben ser tratadas con respeto y dignidad de manera culturalmente apropiada. Los profesionales de la salud deben promover las preferencias de las personas con trastornos de salud mental y consumo de sustancias y apoyarlas, sus familiares y sus seres queridos de manera inclusiva y equitativa. Estos son algunos consejos discutidos en la Guía de Intervención en Salud Mental de la OMS [44]:
Hacer:
- Tratar con respeto y dignidad a las personas con condiciones de salud mental y consumo de sustancias.
- Proteger la confidencialidad.
- Garantizar la privacidad.
- Brindar acceso a la información y explicar los riesgos y beneficios del tratamiento propuestos por escrito cuando sea posible.
- Asegúrese de que la persona brinde su consentimiento para el tratamiento.
- Promover la autonomía y la vida independiente en la comunidad.
- Brindar acceso a opciones de toma de decisiones.
No:
- Discriminar a personas con condiciones de salud mental y consumo de sustancias.
- Ignorar las preferencias individuales.
- Tomar decisiones a favor o en nombre de los individuos.
- Utilizar un lenguaje excesivamente técnico al explicar el tratamiento propuesto.
Uso de habilidades de comunicación efectivas
El uso de habilidades de comunicación efectivas promueve atención de salud mental de calidad. Los consejos para una comunicación efectiva de la Guía de Intervención en Salud Mental de la OMS incluyen los siguientes [45]:
- Crear un ambiente que facilite la comunicación abierta.
- Conoce a la persona en un espacio privado, si es posible.
- Sea acogedor y realice presentaciones de una manera culturalmente apropiada.
- Utilice el contacto visual, el lenguaje corporal y las expresiones faciales culturalmente apropiados que faciliten la confianza.
- Explique a los adultos que la información discutida durante la visita se mantendrá confidencial. (Consideraciones especiales en cuanto a la “confidencialidad condicional” y reporte obligatorio para menores se discuten en el capítulo “Trastornos de la Infancia y la Adolescencia”).
- Si hay cuidadores presentes, sugiera hablar solo con el cliente (excepto los niños pequeños) y obtener el consentimiento del cliente para compartir información clínica.
- Al entrevistar a un joven, considere tener presente otra persona que se identifique con el mismo género para mantener sentimientos de un ambiente psicológicamente seguro.
- Implicar a la persona.
- Incluir a la persona (y con su consentimiento, a sus cuidadores y familiares) en todos los aspectos de la evaluación y manejo en la medida de lo posible. Esto incluye a niños, adolescentes, adultos y adultos mayores.
- Empieza por escuchar.
- Escucha activamente. Ser empático y sensible. (Lea más sobre la escucha activa en el capítulo “La comunicación terapéutica y la relación enfermera-cliente”.)
- Permitir que la persona hable sin interrupción.
- Sea paciente y pida aclaración de información poco clara.
- Para los niños, usen un lenguaje que puedan entender. Por ejemplo, preguntar por sus intereses (juguetes, amigos, escuela, etc.).
- Para los adolescentes, transmita que entiendes sus sentimientos y situación.
- Sea amable, respetuoso y sin juzgar.
- Siempre sea respetuoso.
- No juzgue los comportamientos y las apariencias de un individuo.
- Permanecer tranquilo y profesional.
- Utilizar buenas habilidades de comunicación verbal.
- Usa un lenguaje sencillo. Sea claro y conciso. Evitar la terminología médica sólo entendida por los profesionales de la salud.
- Utilizar preguntas abiertas y otras técnicas de comunicación terapéutica. (Lea más sobre técnicas específicas en el capítulo “La comunicación terapéutica y la relación enfermera-cliente”.) Por ejemplo:
- Usa preguntas abiertas: “¿Cuéntame más sobre lo que pasó?”
- Resumir: “Entonces, ¿tu hermano te empujó de tu bicicleta y luego se rió cuando te caíste y empezaste a llorar?”
- Aclarar: “Para aclarar, ¿estabas en casa o en casa de un vecino cuando sucedió esto?”
- Resumir y repetir puntos clave al final de la conversación.
- Permitir que la persona haga preguntas sobre la información proporcionada. Por ejemplo, “¿Qué preguntas tienes sobre lo que hemos comentado hoy?”
- Responda con sensibilidad cuando las personas revelen experiencias traumáticas (por ejemplo, agresión sexual, violencia o autolesión).
- Agradécele a la persona por compartir esta información sensible.
- Mostrar sensibilidad extra a la hora de discutir temas difíciles.
- Recuérdele a la persona que lo que te diga solo se compartirá con el equipo de tratamiento inmediato para brindar la mejor atención posible.
- Reconocer que puede haber sido difícil para la persona revelar la información.
Relación Terapéutica
En todos los cuidados de enfermería, la relación terapéutica con el cliente es esencial. Esto es especialmente así en la atención psiquiátrica, donde se considera que la relación terapéutica es la base de la atención al cliente y la curación. [46] Aunque no se espera que las enfermeras generalistas realicen intervenciones psiquiátricas avanzadas, se espera que todas las enfermeras entablen relaciones compasivas y de apoyo con sus pacientes y utilicen la comunicación terapéutica como parte del “arte de la enfermería”. [47]
La relación enfermera-cliente establece confianza y relación con un propósito específico. Facilita la comunicación terapéutica e involucra al cliente en la toma de decisiones respecto a su plan de atención. Lee más sobre la comunicación terapéutica y la relación enfermera-cliente en el capítulo “La comunicación terapéutica y la relación enfermera-cliente”.
Realización de evaluaciones integrales
Los clientes se someten a evaluaciones integrales relacionadas con su trastorno, incluyendo examen de estado mental, evaluación psicosocial, examen físico y revisión de resultados de laboratorio. Las evaluaciones específicas de enfermería se discuten en el capítulo “Aplicación del Proceso de Enfermería en la Atención a la Salud Mental”, así como en cada capítulo “Trastorno”. Las personas con trastornos graves de salud mental y consumo de sustancias tienen dos o tres veces más probabilidades de morir de enfermedades prevenibles como infecciones y trastornos cardiovasculares, por lo que también es importante que las enfermeras abogen por el tratamiento médico de los trastornos físicos existentes. [48]
Consulta la Guía de Intervención de la Brecha de Salud Mental de
- Organización Mundial de la Salud. (2018, 30 de marzo). Salud mental: Fortaleciendo nuestra respuesta. [1]https://www.who.int/news-room/fact-sheets/detail/mental-health-strengthening-our-response
- Asociación Americana de Psiquiatría. (n.d.). ¿Qué es la enfermedad mental? [2]https://www.psychiatry.org/patients-families/what-is-mental-illness
- Asociación Americana de Psiquiatría. (n.d.). ¿Qué es la enfermedad mental? [3]https://www.psychiatry.org/patients-families/what-is-mental-illness
- Centros para el Control y la Prevención de Enfermedades. (2021, 20 de julio). Salud mental. [4]https://www.cdc.gov/mentalhealth/index.htm
- Organización Mundial de la Salud (OMS). (2020, 20 de julio). Iniciativa especial de la OMS sobre salud mental (2019-2023) [Video]. YouTube. Todos los derechos reservados. [5]https://youtu.be/ti7OIMq7V9I
- “continuum.jpg” de la Universidad de Michigan se utiliza con permiso. Accede al original en https://hr.umich.edu/benefits-wellness/health-well-being/mhealthy/faculty-staff-well-being/mental-emotional-health/mental-emotional-health-classes-training-events/online-tutorial-supervisors/section-1-what-you-need-know-about-mental-health-problems-substance-misuse
- William, S. (2021, 18 de enero). El continuo entre temperamento y enfermedad mental como fases dinámicas y transiciones. Fronteras en Psiquiatría, 11, 1617. https://doi.org/10.3389/fpsyt.2020.614982
- Recursos Humanos de la Universidad de Michigan. (n.d.). Sección 1: Lo que necesitas saber sobre los problemas de salud mental y el uso indebido de sustancias. [6]https://hr.umich.edu/benefits-wellness/health-well-being/mhealthy/faculty-staff-well-being/mental-emotional-health/mental-emotional-health-classes-training-events/online-tutorial-supervisors/section-1-what-you-need-know-about-mental-health-problems-substance-misuse
- Oficina de Programas Federales de Cumplimiento de Contratos. (2009, 1 de enero). Ley de Enmiendas de la ADA de 2008 preguntas frecuentes. Departamento de Trabajo de los Estados Unidos. [7]https://www.dol.gov/agencies/ofccp/faqs/americans-with-disabilities-act-amendments
- Asociación Americana de Psiquiatría. (n.d.). ¿Qué es la enfermedad mental? [8]https://www.psychiatry.org/patients-families/what-is-mental-illness
- Vita, A., & Barlati, S. (2018). Recuperación de la esquizofrenia: ¿Es posible? Opinión Actual en Psiquiatría, 31 (3), 246—255. [9]https://doi.org/10.1097/YCO.0000000000000407
- Rakitzi, S., Georgila, P., & Becker-Woitag, A. P. (2021). El proceso de recuperación de personas con esquizofrenia en el contexto de la psicoterapia basada en la evidencia y la rehabilitación: una revisión sistemática. Psicólogo Europeo, 26 (2), 96—111. [10]https://doi.org/10.1027/1016-9040/a000400
- Asociación Americana de Psiquiatría. (2013). Referencia de escritorio a los criterios diagnósticos del DSM-5.
- Centros para el Control y la Prevención de Enfermedades. (2021, 20 de julio). Salud mental. [11]https://www.cdc.gov/mentalhealth/index.htm
- Cultura y Psicología por Worthy, Lavigne y Romero está licenciado bajo CC BY-NC-SA 4.0
- Cultura y Psicología por Worthy, Lavigne y Romero está licenciado bajo CC BY-NC-SA 4.0
- Cultura y Psicología por Worthy, Lavigne y Romero está licenciado bajo CC BY-NC-SA 4.0
- Cultura y Psicología por Worthy, Lavigne y Romero está licenciado bajo CC BY-NC-SA 4.0
- Oficina de Programas Federales de Cumplimiento de Contratos. (2009, 1 de enero). Ley de Enmiendas de la ADA de 2008 preguntas frecuentes. Departamento de Trabajo de los Estados Unidos. [12]https://www.dol.gov/agencies/ofccp/faqs/americans-with-disabilities-act-amendments
- Organización Mundial de la Salud. (2012). Medición de la salud y la discapacidad: Manual para el calendario de evaluación de discapacidad de la OMS (WODAS 2.0 [Manual]. https://www.who.int/publications/i/item/measuring-health-and-disability-manual-for-who-disability-assessment-schedule-(-whodas-2.0)
- Academias Nacionales de Ciencias, Ingeniería y Medicina. (2016). Medición de diagnósticos específicos de enfermedad mental con deterioro funcional: Resumen del taller. J. C. Rivard y K. Marton, Relatores. Comité de Estadística Nacional y Consejo de Ciencias del Comportamiento, Cognitivo y Sensorial, División de Ciencias Sociales y del Comportamiento y Educación. Consejo de Política de Ciencias de la Salud, Instituto de Medicina. La Prensa de Academias Nacionales. [13]http://elibrary.pcu.edu.ph:9000/digi/NA02/2016/21920.pdf
- Smith, M. (2021, 6 de febrero). ¿Cuál es la escala de evaluación global del funcionamiento (GAF)? WebMD. [14]https://www.webmd.com/mental-health/gaf-scale-facts
- Centros para el Control y la Prevención de Enfermedades. (2021, 20 de julio). Salud mental. [15]https://www.cdc.gov/mentalhealth/index.htm
- Centro de Tratamiento por Abuso de Sustancias (US). (2014). Atención informada sobre traumas en servicios de salud conductual. [16]https://www.ncbi.nlm.nih.gov/books/NBK207201/
- William, S. (2021, 18 de enero). El continuo entre temperamento y enfermedad mental como fases dinámicas y transiciones. Fronteras en Psiquiatría, 11, 1617. https://doi.org/10.3389/fpsyt.2020.614982
- Alianza Nacional sobre Enfermedades Mentales (NAMI). (2022, junio). Salud mental por los números. [17]https://www.nami.org/mhstats#:~:text=21%25%20of%20U.S.%20adults%20experienced,represents%201%20in%2020%20adults
- Alianza Nacional de Enfermedades Mentales. (n.d.). Señales y síntomas de advertencia. [18]https://nami.org/About-Mental-Illness/Warning-Signs-and-Symptoms
- Alianza Nacional de Enfermedades Mentales. (n.d.). Señales y síntomas de advertencia. [19]https://nami.org/About-Mental-Illness/Warning-Signs-and-Symptoms
- NAMI. (2015, 2 de febrero). 10 señales comunes de advertencia de un padecimiento de salud mental [Video]. YouTube. Todos los derechos reservados. [20]https://youtu.be/zt4sOjWwV3M
- Mental Health First Aid USA. (2019, 11 de julio). Cuatro formas en que la cultura afecta la salud mental. Consejo Nacional para el Bienestar Mental. [21]https://www.mentalhealthfirstaid.org/2019/07/four-ways-culture-impacts-mental-health/
- Mental Health First Aid USA. (2019, 11 de julio). Cuatro formas en que la cultura afecta la salud mental. Consejo Nacional para el Bienestar Mental. [22]https://www.mentalhealthfirstaid.org/2019/07/four-ways-culture-impacts-mental-health/
- Recursos Humanos de la Universidad de Michigan. (n.d.). Sección 1: Lo que necesitas saber sobre los problemas de salud mental y el uso indebido de sustancias. [23]https://hr.umich.edu/benefits-wellness/health-well-being/mhealthy/faculty-staff-well-being/mental-emotional-health/mental-emotional-health-classes-training-events/online-tutorial-supervisors/section-1-what-you-need-know-about-mental-health-problems-substance-misuse
- Recursos Humanos de la Universidad de Michigan. (n.d.). Sección 1: Lo que necesitas saber sobre los problemas de salud mental y el uso indebido de sustancias. [24]https://hr.umich.edu/benefits-wellness/health-well-being/mhealthy/faculty-staff-well-being/mental-emotional-health/mental-emotional-health-classes-training-events/online-tutorial-supervisors/section-1-what-you-need-know-about-mental-health-problems-substance-misuse
- Centro Nacional de Capacitación y Asistencia Técnica en Trata de Personas. (n.d.) El estudio ACE original. [25]https://nhttac.acf.hhs.gov/soar/eguide/stop/adverse_childhood_experiences
- “ACEs.png” de autor desconocido para Centros para el Control y la Prevención de Enfermedades está licenciado en el Dominio Público. Accede de forma gratuita en [26]https://www.cdc.gov/injury/pdfs/priority/ACEs-Strategic-Plan_Final_508.pdf
- Departamento de Salud y Servicios Humanos de Estados Unidos. (2020, 24 de enero). Objetivo estratégico 3: Fortalecer el bienestar económico y social de los estadounidenses a lo largo de la vida. [27]https://www.hhs.gov/about/strategic-plan/strategic-goal-3/index.html
- Recursos Humanos de la Universidad de Michigan. (n.d.). Sección 1: Lo que necesitas saber sobre los problemas de salud mental y el uso indebido de sustancias. [28]https://hr.umich.edu/benefits-wellness/health-well-being/mhealthy/faculty-staff-well-being/mental-emotional-health/mental-emotional-health-classes-training-events/online-tutorial-supervisors/section-1-what-you-need-know-about-mental-health-problems-substance-misuse
- Recursos Humanos de la Universidad de Michigan. (n.d.). Sección 1: Lo que necesitas saber sobre los problemas de salud mental y el uso indebido de sustancias. [29]https://hr.umich.edu/benefits-wellness/health-well-being/mhealthy/faculty-staff-well-being/mental-emotional-health/mental-emotional-health-classes-training-events/online-tutorial-supervisors/section-1-what-you-need-know-about-mental-health-problems-substance-misuse
- Kraybill, O. (2019, 31 de mayo). Inflamación y síntomas de salud mental. Psicología Hoy. [30]https://www.psychologytoday.com/us/blog/expressive-trauma-integration/201905/inflammation-and-mental-health-symptoms
- Recursos Humanos de la Universidad de Michigan. (n.d.). Sección 1: Lo que necesitas saber sobre los problemas de salud mental y el uso indebido de sustancias. [31]https://hr.umich.edu/benefits-wellness/health-well-being/mhealthy/faculty-staff-well-being/mental-emotional-health/mental-emotional-health-classes-training-events/online-tutorial-supervisors/section-1-what-you-need-know-about-mental-health-problems-substance-misuse
- Departamento de Salud de Alabama. (2011, 29 de julio). Comprender la biología de la enfermedad mental [Video]. YouTube. Todos los derechos reservados. https://youtu.be/LLUoG9Se77w.
- Organización Mundial de la Salud. (2018, 30 de marzo). Salud mental: Fortaleciendo nuestra respuesta. [32]https://www.who.int/news-room/fact-sheets/detail/mental-health-strengthening-our-response
- Guía de Intervención MHGAP - Versión 2.0 de la Organización Mundial de la Salud está licenciada bajo CC BY-NC-SA 3.0 IGO
- Guía de Intervención MHGAP - Versión 2.0 de la Organización Mundial de la Salud está licenciada bajo CC BY-NC-SA 3.0 IGO
- Guía de Intervención MHGAP - Versión 2.0 de la Organización Mundial de la Salud está licenciada bajo CC BY-NC-SA 3.0 IGO
- Ross, C. A., & Goldner, E. M. (2009). Estigma, actitudes negativas y discriminación hacia la enfermedad mental dentro de la profesión de enfermería: Una revisión de la literatura. Revista de Enfermería Psiquiátrica y de Salud Mental, 16 (6), 558-567. [33]https://doi.org/10.1111/j.1365-2850.2009.01399.x
- Centros para el Control y la Prevención de Enfermedades. (2021, 22 de julio). Hacer frente al estrés. [34]https://www.cdc.gov/mentalhealth/stress-coping/cope-with-stress/index.html
- Guía de Intervención MHGAP - Versión 2.0 de la Organización Mundial de la Salud está licenciada bajo CC BY-NC-SA 3.0 IGO


