18.4: Administración de medicamentos intradérmicos
- Page ID
- 121300
\( \newcommand{\vecs}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vecd}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash {#1}}} \)
\( \newcommand{\id}{\mathrm{id}}\) \( \newcommand{\Span}{\mathrm{span}}\)
( \newcommand{\kernel}{\mathrm{null}\,}\) \( \newcommand{\range}{\mathrm{range}\,}\)
\( \newcommand{\RealPart}{\mathrm{Re}}\) \( \newcommand{\ImaginaryPart}{\mathrm{Im}}\)
\( \newcommand{\Argument}{\mathrm{Arg}}\) \( \newcommand{\norm}[1]{\| #1 \|}\)
\( \newcommand{\inner}[2]{\langle #1, #2 \rangle}\)
\( \newcommand{\Span}{\mathrm{span}}\)
\( \newcommand{\id}{\mathrm{id}}\)
\( \newcommand{\Span}{\mathrm{span}}\)
\( \newcommand{\kernel}{\mathrm{null}\,}\)
\( \newcommand{\range}{\mathrm{range}\,}\)
\( \newcommand{\RealPart}{\mathrm{Re}}\)
\( \newcommand{\ImaginaryPart}{\mathrm{Im}}\)
\( \newcommand{\Argument}{\mathrm{Arg}}\)
\( \newcommand{\norm}[1]{\| #1 \|}\)
\( \newcommand{\inner}[2]{\langle #1, #2 \rangle}\)
\( \newcommand{\Span}{\mathrm{span}}\) \( \newcommand{\AA}{\unicode[.8,0]{x212B}}\)
\( \newcommand{\vectorA}[1]{\vec{#1}} % arrow\)
\( \newcommand{\vectorAt}[1]{\vec{\text{#1}}} % arrow\)
\( \newcommand{\vectorB}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vectorC}[1]{\textbf{#1}} \)
\( \newcommand{\vectorD}[1]{\overrightarrow{#1}} \)
\( \newcommand{\vectorDt}[1]{\overrightarrow{\text{#1}}} \)
\( \newcommand{\vectE}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash{\mathbf {#1}}}} \)
\( \newcommand{\vecs}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vecd}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash {#1}}} \)
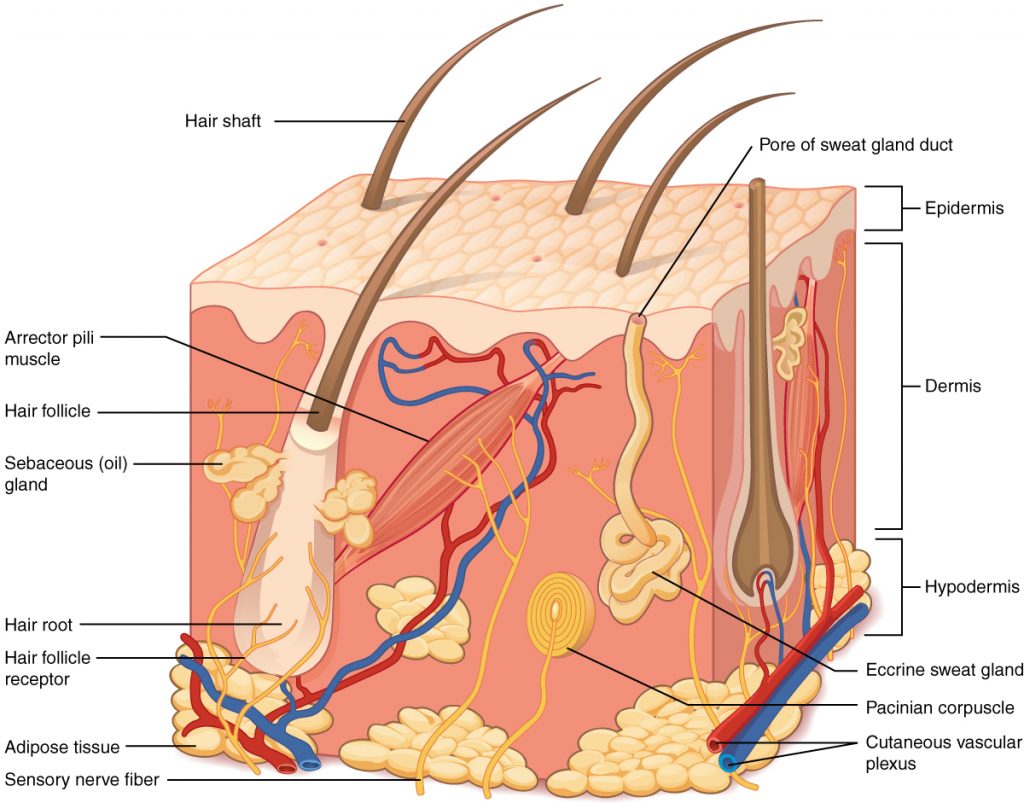
Las inyecciones intradérmicas (ID) se administran en la dermis justo debajo de la epidermis. Ver Figura\(\PageIndex{1}\) [1] para una imagen de las capas de la piel. Las inyecciones intradérmicas (ID) tienen el tiempo de absorción más largo de todas las vías parenterales porque hay menos vasos sanguíneos y no hay tejido muscular. Este tipo de inyecciones se utilizan para las pruebas de sensibilidad porque la reacción del paciente es fácil de visualizar y se puede evaluar el grado de reacción. Ejemplos de inyecciones intradérmicas incluyen tuberculosis (TB) y pruebas de alergia. [2]
Sitios anatómicos
Los sitios anatómicos más comunes utilizados para las inyecciones intradérmicas son la superficie interna del antebrazo y la parte superior de la espalda debajo de la escápula. La enfermera debe seleccionar un sitio de inyección que esté libre de lesiones, erupciones, lunares o cicatrices que puedan alterar la inspección visual de los resultados de la prueba. Ver Figura\(\PageIndex{2}\) [3] para una imagen de la enfermera inspeccionando el sitio del antebrazo de un paciente antes de la inyección.

Descripción del Procedimiento
Limpie el sitio con un hisopo con alcohol o un hisopo antiséptico durante 30 segundos con un movimiento firme y circular. Permita que el sitio se seque. Permitir que la piel se seque evita introducir alcohol en el tejido, lo que puede ser irritante e incómodo. [4]
Use una jeringa de tuberculina, calibrada en décimas y centésimas de mililitro, con una longitud de aguja de 1/4 pulgadas a 1/2 pulgadas y un calibre de 26 o 27. [5] Ver Figura\(\PageIndex{3}\) [6] para una imagen de una jeringa de tuberculina. Retire la tapa de la aguja tirando de ella en un movimiento recto. Un movimiento recto ayuda a prevenir lesiones por pinchazo de aguja.

La dosis de una inyección intradérmica suele ser inferior a 0.5 mL, y el ángulo de administración para una inyección ID es de 5 a 15 grados. Usando su mano no dominante, extienda la piel tensa sobre el sitio de la inyección. La piel tensa proporciona fácil entrada para la aguja y también es importante para los adultos mayores, cuya piel es menos elástica. Ver Figura\(\PageIndex{4}\) [7] de una imagen de una enfermera sosteniendo la piel tensa antes de la inyección. [8]

Sostenga la jeringa en la mano dominante entre el pulgar y el índice, con el bisel de la aguja hacia arriba en un ángulo de 5 a 15 grados en el sitio seleccionado. Coloque la aguja casi plana contra la piel del paciente, con el lado biselado hacia arriba e inserte la aguja en la piel. Mantener el lado biselado hacia arriba permite una perforación suave de la piel y la inducción de la medicación en la dermis. Avanzar la aguja no más de un octavo de pulgada para cubrir el bisel. Una vez que la jeringa esté en su lugar, use el pulgar de la mano no dominante para empujar el émbolo para inyectar lentamente el medicamento. [9] Ver Figura\(\PageIndex{5}\) [10] para una imagen de una enfermera administrando una inyección intradérmica.

Una vez completada la inyección de ID, debe aparecer una ampolla (pequeña ampolla) debajo de la piel. La presencia de la ampolla indica que el medicamento se ha colocado correctamente en la dermis. Ver Figura\(\PageIndex{6}\) [11] para una imagen de una ampolla.

Retirar cuidadosamente la aguja del sitio de inserción utilizando el mismo ángulo en el que se colocó para no perturbar la ampolla. Retirarse en el mismo ángulo que la inserción también minimiza las molestias al paciente y el daño al tejido. No masajear ni cubrir el sitio. Masajear el área puede extender la solución al tejido subcutáneo subyacente. Deseche la jeringa en el recipiente para objetos punzantes. Si le administra una prueba de TB, aconseje al paciente que regrese para una lectura en 48-72 horas. Deseche los suministros usados, quítese los guantes, realice la higiene de las manos y documente. [12]
- “501 Estructura del skin.jpg” de OpenStax está licenciado bajo CC BY 3.0. Accede de forma gratuita en https://openstax.org/books/anatomy-and-physiology/pages/5-1-layers-of-the-skin.
- Este trabajo es un derivado de Procedimientos Clínicos para una Atención al Paciente más Segura por el Instituto Tecnológico de Columbia Británica y está licenciado bajo CC BY 4.0.
- “Inspeccionando el antebrazo” de Meredith Pomietlo para Chippewa Valley Technical College está licenciado bajo CC BY 4.0
- Este trabajo es un derivado de Procedimientos Clínicos para una Atención al Paciente más Segura por el Instituto Tecnológico de Columbia Británica y está licenciado bajo CC BY 4.0.
- Este trabajo es un derivado de Procedimientos Clínicos para una Atención al Paciente más Segura por el Instituto Tecnológico de Columbia Británica y está licenciado bajo CC BY 4.0.
- “Book-pictures-2015-544.jpg” del Instituto Tecnológico de Columbia Británica está licenciado bajo CC BY 4.0. Acceso gratuito en opentextbc.ca/clinicalskills/capter/6-7-inyecciones intradérmicas-subcutáneas-e intramusculares/ .
- “Book-pictures-2015-623.jpg” del Instituto Tecnológico de Columbia Británica está licenciado bajo CC BY 4.0. Accede de forma gratuita en https://opentextbc.ca/clinicalskills/chapter/6-7-intradermal-subcutaneous-and-intramuscular-injections/.
- Este trabajo es un derivado de Procedimientos Clínicos para una Atención al Paciente más Segura por el Instituto Tecnológico de Columbia Británica y está licenciado bajo CC BY 4.0.
- Este trabajo es un derivado de Procedimientos clínicos para una atención más segura al paciente por el Instituto Tecnológico de Columbia Británica y está licenciado bajo CC BY 4.0
- “Intradermal_injection.jpg “del Instituto Tecnológico de Columbia Británica está licenciado bajo CC BY 4.0. Accede de forma gratuita en https://opentextbc.ca/clinicalskills/chapter/6-7-intradermal-subcutaneous-and-intramuscular-injections/.
- Este trabajo es derivado de “Book-pictures-2015-636.jpg” del Instituto Tecnológico de Columbia Británica y está licenciado bajo CC BY 4.0. Accede de forma gratuita en https://opentextbc.ca/clinicalskills/chapter/6-7-intradermal-subcutaneous-and-intramuscular-injections/
- Este trabajo es un derivado de Procedimientos clínicos para una atención más segura al paciente por el Instituto Tecnológico de Columbia Británica y está licenciado bajo CC BY 4.0


