17.4: Bases biológicas del trastorno del espectro de esquizofrenia
- Page ID
- 148246
- Describir las principales características de los trastornos del espectro de esquizofrenia.
- Identificar la diferencia entre síntomas positivos y negativos en la esquizofrenia.
- Identificar el pensamiento biológico que subyace a la etiología de la esquizofrenia.
- Describir la hipótesis de la dopamina de la esquizofrenia.
Descripción general de la sección
El espectro de esquizofrenia y otros trastornos psicóticos son una categoría de trastornos psicológicos que abarcan una gama increíblemente diversa de características, incluyendo distorsiones en la percepción, deficiencias en la cognición y actividad motora anormal. Además, los síntomas varían mucho entre los individuos, ya que rara vez hay dos casos similares en presentación, curso, o respuesta al tratamiento (APA, 2013).
Esta categoría también incluye el trastorno esquizofreniforme (una versión más breve de la esquizofrenia), el trastorno esquizoafectivo (una mezcla de psicosis y síntomas de depresión/manía), el trastorno delirante (la experiencia de solo delirios) y el trastorno psicótico breve (síntomas psicóticos que duran solo unos días o semanas). Sin embargo, como muchos de los síntomas de estos trastornos se superponen con la esquizofrenia, este trastorno es el foco principal de esta sección.
Introducción a la Esquizofrenia
Originalmente denominada demencia praecox (latín para demencia prematura), la esquizofrenia involucra un conjunto diverso y complejo de síntomas, como delirios, alucinaciones, habla y comportamiento desorganizados, comportamiento motor anormal (incluida la catatonía), anhedonia/amotivación y afecto embotado/habla reducida (APA, 2013). Dada esta diversidad de síntomas, y el hecho de que la presentación de los síntomas puede variar ampliamente de un caso a otro, ha sido difícil para investigadores y médicos definir con precisión la esquizofrenia como un trastorno (Tandor, 2013). La creciente evidencia sugiere que la esquizofrenia representa un síndrome amplio y heterogéneo, más que un trastorno específico, y se clasifica mejor a lo largo de un espectro de psicosis (APA, 2013, Cuthbert & Morris, 2021).
Al considerar los síntomas de la esquizofrenia, es una práctica común dividir los síntomas en síntomas positivos (síntomas que demuestran un exceso de función) y síntomas negativos (síntomas que representan una pérdida o reducción de la función) (ver Figura 17.4.2.1).
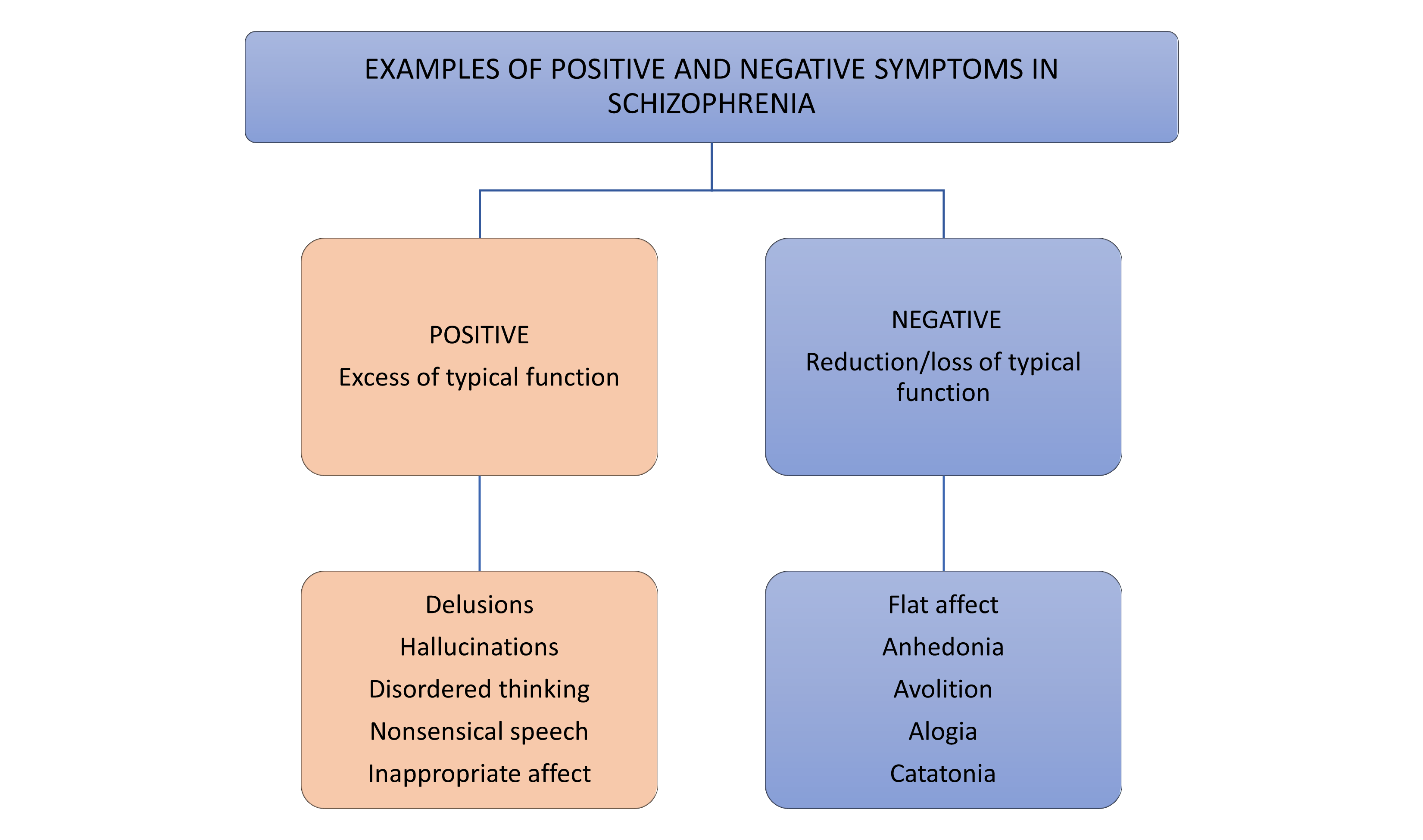
Los síntomas positivos más comunes son delirios y alucinaciones. Los delirios son “creencias fijas que no son susceptibles de cambiar a la luz de pruebas contradictorias” (APA, 2013, pp. 87). Un individuo que sufre de delirios sigue convencido en su creencia, incluso cuando se le presentan pruebas claras y contradictorias. Los investigadores creen que los delirios se relacionan principalmente con el trasfondo social, emocional, educativo y cultural del individuo (Arango & Carpenter, 2010). Por ejemplo, un individuo con esquizofrenia que proviene de una familia altamente religiosa tiene más probabilidades de experimentar delirios religiosos (delirios de grandeza) que otro tipo de delirio.
Las alucinaciones son experiencias perceptuales sin estímulo externo (como escuchar voces cuando no hay nadie más presente). Las alucinaciones pueden ocurrir en cualquier modalidad sensorial: auditiva, visual, olfativa (olfativa), gustativa (gusto) o somática (tacto), sin embargo el tipo más común son las alucinaciones auditivas (APA, 2013). El contenido de estas alucinaciones auditivas suele ser negativo, haciendo comentarios críticos (“no valen nada”) o diciéndole a la persona qué hacer.
Los síntomas negativos suelen implicar un deterioro en las funciones: cognitivas, físicas y/o emocionales. Por ejemplo, la anhedonia refleja una falta de aparente impulso para dedicarse a actividades sociales o recreativas. Es importante destacar que esto no parece reflejar una falta de disfrute en actividades o eventos placenteros (como suele verse en los Trastornos Depresivos) (Llerena, et al., 2012) sino más bien un impulso reducido o capacidad para dar los pasos necesarios para obtener los resultados potencialmente positivos (Barch & Dowd, 2010). Afecto plano y habla reducida (alogia) reflejan la falta de mostrar emociones a través de expresiones faciales, gestos y entonación del habla, así como una menor cantidad de discurso y una mayor frecuencia y duración de la pausa.
Genética y Epigenética en Esquizofrenia
Numerosos estudios familiares y gemelos han proporcionado evidencia de que la genética juega un papel importante en el riesgo de desarrollar esquizofrenia de un individuo (Henriksen, et al., 2017). Sin embargo, como es el caso de muchos trastornos psicológicos, la genética subyacente a la esquizofrenia ha demostrado ser altamente compleja, heterogénea y poligénica. Además, las amplias variaciones en los síntomas entre los casos (es decir, un individuo puede demostrar solo síntomas negativos, mientras que otro puede presentar solo síntomas positivos) hace que sea aún más difícil identificar genes específicos asociados con el riesgo de esquizofrenia.
Estudios de todo el genoma han identificado más de 70 genes sospechosos de desempeñar un papel en la producción de esquizofrenia (Flint & Munafò, 2014), y se cree que el desarrollo de la esquizofrenia implica los efectos acumulativos de múltiples genes, y la mayoría de estos solo tienen un pequeño efecto por sí mismos.
Si bien nuestra comprensión de la base genética subyacente a la esquizofrenia aún se está desarrollando, investigaciones recientes han señalado varios genes asociados con diversos aspectos del desarrollo cerebral, incluida la mielinización y la transmisión sináptica (Smigielski, et al. 2020), que también están asociados con un aumento susceptibilidad a la esquizofrenia (Gürel, et al. 2020). Ahora se cree que esta susceptibilidad genética puede ser desencadenada por factores ambientales tempranos, a través de mecanismos epigenéticos, y alterar el curso del desarrollo neural, conduciendo al desarrollo posterior de la esquizofrenia. (Gürel, et al. 2020.)
El papel de los neurotransmisores en la esquizofrenia
Desde la década de 1960, se ha creído que muchos de los síntomas de la esquizofrenia fueron el resultado de una hiperactividad de la dopamina. Como ocurre con muchos de los trastornos psicológicos, ahora se entiende que la bioquímica subyacente a la esquizofrenia es compleja e involucra múltiples sistemas biológicos.
La hipótesis de la dopamina
Si bien los primeros antipsicóticos aparecieron en la década de 1950, no se entendió bien cómo estos fármacos estaban aliviando algunos de los síntomas de la esquizofrenia, ni por qué también producían efectos secundarios, similares a los observados en pacientes con enfermedad de Parkinson (rigidez muscular, temblores, disminución en movimiento voluntario). No fue hasta finales de la década de 1960 cuando más investigaciones hicieron el notable descubrimiento de que los estriados de los individuos con la enfermedad de Parkinson estaban completamente agotados de la dopamina (Goetz, 2011). Este descubrimiento llevó a los investigadores a especular aún más que los fármacos antipsicóticos podrían estar produciendo sus efectos secundarios de rigidez y temblor al reducir la actividad de la dopamina, lo que luego implicó que muchos de los síntomas psicóticos aliviados por estos fármacos estaban siendo causados por la hiperactividad de la dopamina en el cerebro. Estas especulaciones se convirtieron en lo que finalmente se conoció como la teoría de la dopamina de la esquizofrenia (ver Brisch, et al., 2014).
A medida que los investigadores llegaron a comprender mejor las complejidades biológicas de la esquizofrenia, la versión original de la hipótesis de la dopamina ya no encaja con nuestra comprensión del trastorno. Esto ha llevado a la “hipótesis revisada de la dopamina” (Brisch, et al., 2014). Esta hipótesis revisada propone que el aumento de la transmisión de dopamina en las áreas mesocorticolímbicas (ver Figura 17.4.2.2) y la disminución de la transmisión de dopamina en la corteza prefrontal observada en individuos con esquizofrenia explican muchos de sus síntomas. (Pogarell, et al. 2012).
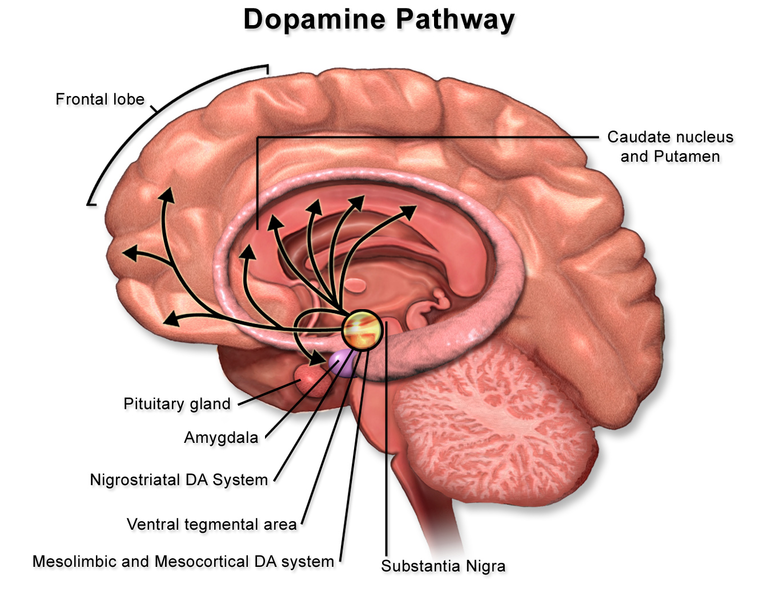
In addition to the mesolimbic brain areas, dopamine dysregulation has also observed in the amygdala and prefrontal cortex, which are important for emotional processing and differences in dopamine contents in the prefrontal cortex, cingulate cortex, and hippocampus between schizophrenia patients and healthy control subjects (Patel, et al., 2010) In particular, the dopamine system in the hippocampus is overactive in schizophrenia patients (Grace, 2012).
Neural Structures in Schizophrenia
There is long and reliable history of research into the neural basis of schizophrenia. Neuroimaging studies have found a significant reduction in overall and specific brain region volumes, as well as tissue density of individuals with schizophrenia compared to healthy controls (Brugger & Howes, 2017). Additionally, there has been evidence of ventricle enlargement as well as volume reductions in the medial temporal lobe (which contains such structures as the amygdala (involved in emotion regulation), the hippocampus (involved in memory), as well as the neocortical surface of the temporal lobes (processing of auditory information) (Kurtz, 2015). Additional studies also indicate a reduction in the orbitofrontal regions of the brain, a part of the frontal lobe that is responsible for response inhibition (Kurtz, 2015).
.png)
References
Barch DM, Dowd EC. (2010). Goal representations and motivational drive in schizophrenia: the role of prefrontal-striatal interactions. Schizophr Bull., 36(5), 919-34. doi: 10.1093/schbul/sbq068.
Brisch, R., Saniotis, A., Wolf, R., Bielau, H., Bernstein, H. G., Steiner, J., Bogerts, B., Braun, K., Jankowski, Z., Kumaratilake, J., Henneberg, M., & Gos, T. (2014). The role of dopamine in schizophrenia from a neurobiological and evolutionary perspective: old fashioned, but still in vogue. Frontiers in psychiatry, 5, 47. https://doi.org/10.3389/fpsyt.2014.00047.
Brugger SP, Howes OD. (2017). Heterogeneity and Homogeneity of Regional Brain Structure in Schizophrenia: A Meta-analysis. JAMA Psychiatry. 74(11):1104-1111. doi:10.1001/jamapsychiatry.2017.2663. PMID: 28973084; PMCID: PMC5669456.
Cuthbert B.N. & Morris S.E. (2021). Evolving Concepts of the Schizophrenia Spectrum: A Research Domain Criteria Perspective. Frontiers in Psychiatry. 12. DOI=10.3389/fpsyt.2021.641319
Flint J, Munafò MR. (2014) Genetics: finding genes for schizophrenia. Curr Biol., 24(16), R755-7. doi: 10.1016/j.cub.2014.07.018.
Grace A. A. (2012). Dopamine system dysregulation by the hippocampus: implications for the pathophysiology and treatment of schizophrenia. Neuropharmacology, 62(3), 1342–1348. https://doi.org/10.1016/j.neuropharm.2011.05.011.
Gürel C, Kuşçu GC, Yavaşoğlu, A, Avcı, CB. (2020). The clues in solving the mystery of major psychosis: The epigenetic basis of schizophrenia and bipolar disorder. Neuroscience & Biobehavioral Reviews. 113. 51-61. https://doi.org/10.1016/j.neubiorev.2020.03.005.
Henriksen MG, Nordgaard J, Jansson LB. (2017). Genetics of Schizophrenia: Overview of Methods, Findings and Limitations. Frontiers in Human Neuroscience. 11. DOI=10.3389/fnhum.2017.00322
Kurtz MM, Trask CL, Rosengard R, Hyman S, Kremen L, Mehta S, Olfson R, Rispaud S, Zaidman S, Choi J. (2017). Verbal Learning and Memory Enhancement Strategies in Schizophrenia: A Randomized, Controlled Investigation. J Int Neuropsychol Soc. 23(4). 352-357. doi: 10.1017/S1355617717000042.
Llerena, K., Strauss, G. P., & Cohen, A. S. (2012). Looking at the other side of the coin: A meta-analysis of self-reported emotional arousal in people with schizophrenia. Schizophrenia Research, 142(1-3), 65–70. https://doi.org/10.1016/j.schres.2012.09.005.
Patel NH, Vyas NS, Puri BK, Nijran KS, Al-Nahhas A. (2010) Positron emission tomography in schizophrenia: a new perspective. J Nucl Med., 51(4). 511-20. doi: 10.2967/jnumed.109.066076.
Pogarell O, Koch W, Karch S, Dehning S, Müller N, Tatsch K, Poepperl G, Möller HJ. (2012). Dopaminergic neurotransmission in patients with schizophrenia in relation to positive and negative symptoms. Pharmacopsychiatry. 45(Suppl 1). 36-41. doi: 10.1055/s-0032-1306313.
Smigielski L, Jagannath V, Rössler W, Walitza S, Grünblatt E. (2020). Epigenetic mechanisms in schizophrenia and other psychotic disorders: a systematic review of empirical human findings. Mol Psychiatry. 25(8). 1718-1748. doi: 10.1038/s41380-019-0601-3. Epub 2020 Jan 6. PMID: 31907379.
Tandon R. (2013). Schizophrenia and other psychotic disorders in DSM-5. Clin Schizophr Relat Psychoses. 7(1), 16-9. doi: 10.3371/CSRP.TA.032513. PMID: 23538289.
Attributions
Chapter 17, Biological Basis of Psychological Disorders, 17.4. Biological Bases of Schizophrenia Spectrum and other psychotic disorders. Original material written by Amy E. Coren, PhD, Pasadena City College, is licensed under CC BY-NC-SA 4.0
. Text of section 17.4.5 adapted from Alexis Bridley & Lee W. Daffin Jr., Essentials of Abnormal Psychology, 6.1 Schizophrenia Spectrum and Other Psychotic Disorders by Washington State University licensed under CC-BY-NC-SA 4.0 International License. Retrieved from: https://opentext.wsu.edu/abnormalpsy...g-information/
Figure 17.4.1 CC BY-SA 4.0, Amy E. Coren, Ph.D. via original creation
Figure 17.4.2. CC BY-SA 4.0, BruceBlaus via Wikimedia Commons
Figure 17.4.3. CC BY-SA 4.0; BruceBlaus via Wikimedia Commons


