9.12: Psicofarmacología
- Page ID
- 144027
Universidad de Kentucky
La psicofarmacología es el estudio de cómo las drogas afectan el comportamiento. Si un medicamento cambia tu percepción, o la forma en que sientes o piensas, la droga ejerce efectos sobre tu cerebro y sistema nervioso. Llamamos drogas que cambian la forma en que piensas o te sientes psicoactivas o psicotrópicas, y casi todos han consumido alguna droga psicoactiva en algún momento (sí, la cafeína cuenta). Comprender algunos de los conceptos básicos sobre la psicofarmacología puede ayudarnos a comprender mejor una amplia gama de cosas que interesan a los psicólogos y a otros. Por ejemplo, el tratamiento farmacológico de ciertas enfermedades neurodegenerativas como la enfermedad de Parkinson nos dice algo sobre la propia enfermedad. Los tratamientos farmacológicos utilizados para tratar afecciones psiquiátricas como la esquizofrenia o la depresión han experimentado un desarrollo asombroso desde la década de 1950, y los medicamentos utilizados para tratar estos trastornos nos dicen algo sobre lo que está sucediendo en el cerebro de individuos con estas afecciones. Por último, entender algo sobre las acciones de las drogas de abuso y sus vías de administración puede ayudarnos a entender por qué algunas drogas psicoactivas son tan adictivas. En este módulo, proporcionaremos una visión general de algunos de estos temas así como discutiremos algunas áreas polémicas actuales en el campo de la psicofarmacología.
objetivos de aprendizaje
- ¿Cómo funcionan la mayoría de las drogas psicoactivas en el cerebro?
- ¿Cómo afecta la vía de administración lo gratificante que puede ser un medicamento?
- ¿Por qué es peligroso consumir pomelo con muchos medicamentos psicotrópicos?
- ¿Por qué las dosis individualizadas de medicamentos basadas en el cribado genético podrían ser útiles para tratar afecciones como la depresión?
- ¿Por qué existe controversia respecto a la farmacoterapia para niños, adolescentes y adultos mayores?
Introducción
La psicofarmacología, el estudio de cómo las drogas afectan el cerebro y el comportamiento, es una ciencia relativamente nueva, aunque probablemente la gente haya estado tomando drogas para cambiar cómo se sienten desde principios de la historia de la humanidad (considere el de comer fruta fermentada, recetas antiguas de cerveza, masticar las hojas de la planta de cocaína para propiedades estimulantes como solo algunos ejemplos). La palabra psicofarmacología en sí nos dice que este es un campo que une nuestra comprensión del comportamiento (y cerebro) y la farmacología, y la gama de temas incluidos dentro de este campo es extremadamente amplia.
Prácticamente cualquier droga que cambie la forma en que te sientes hace esto alterando la forma en que las neuronas se comunican entre sí. Las neuronas (más de 100 mil millones en su sistema nervioso) se comunican entre sí liberando una sustancia química (neurotransmisor) a través de un pequeño espacio entre dos neuronas (la sinapsis). Cuando el neurotransmisor cruza la sinapsis, se une a un receptor postsináptico (proteína) en la neurona receptora y el mensaje puede entonces transmitirse hacia adelante. Obviamente, la neurotransmisión es mucho más complicada que esto —los enlaces al final de este módulo pueden proporcionar algunos antecedentes útiles si quieres más detalles— pero el primer paso es entender que prácticamente todas las drogas psicoactivas interfieren o alteran la forma en que las neuronas se comunican con el uno al otro.
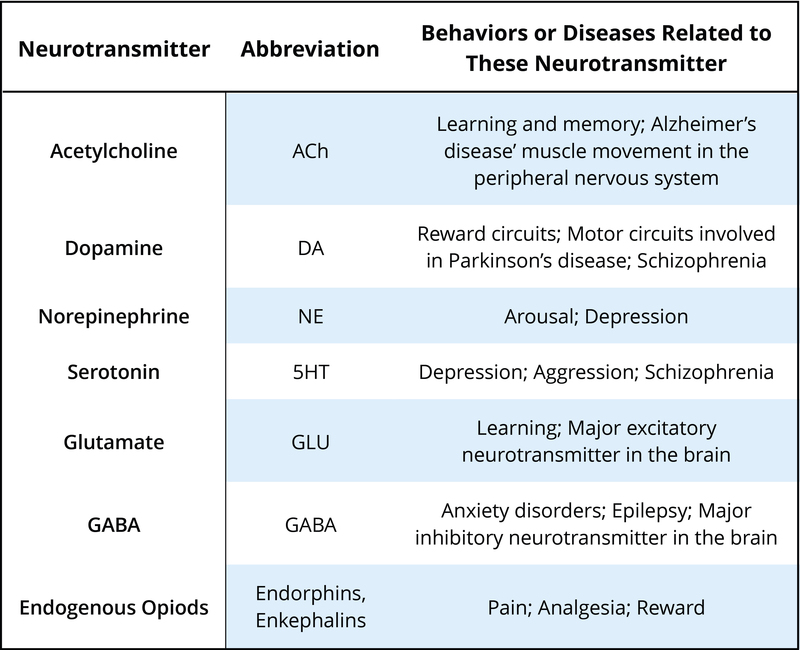
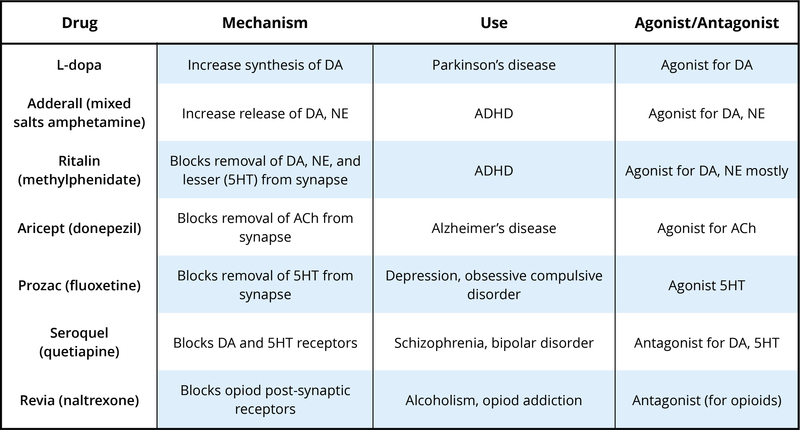
Hay muchos neurotransmisores. Algunos de los más importantes en términos de tratamiento psicofarmacológico y drogas de abuso se describen en el Cuadro 1. Las neuronas que liberan estos neurotransmisores, en su mayor parte, se localizan dentro de circuitos específicos del cerebro que median estos comportamientos. Los fármacos psicoactivos pueden aumentar la actividad en la sinapsis (estos se llaman agonistas) o reducir la actividad en la sinapsis (antagonistas). Diferentes fármacos hacen esto por diferentes mecanismos, y algunos ejemplos de agonistas y antagonistas se presentan en la Tabla 2. Para cada ejemplo, se proporciona el nombre comercial del medicamento, que es el nombre del medicamento proporcionado por la compañía farmacéutica, y el nombre genérico (entre paréntesis).
Un enlace muy útil al final de este módulo muestra los diversos pasos involucrados en la neurotransmisión y algunas formas en que los medicamentos pueden alterarla.
En el Cuadro 2 se dan ejemplos de fármacos y su mecanismo primario de acción, pero es muy importante darse cuenta de que los fármacos también tienen efectos sobre otros neurotransmisores. Esto contribuye a los tipos de efectos secundarios que se observan cuando alguien toma un medicamento en particular. La realidad es que ningún medicamento actualmente disponible funciona solo exactamente donde nos gustaría en el cerebro o sólo en un neurotransmisor específico. En muchos casos, a los individuos se les receta a veces un medicamento psicotrópico pero luego también puede tener que tomar medicamentos adicionales para reducir los efectos secundarios causados por el medicamento inicial. A veces los individuos dejan de tomar medicamentos porque los efectos secundarios pueden ser muy profundos.
Farmacocinética: ¿qué es? ¿Por qué es importante?
Si bien esta sección puede sonar más como farmacología, es importante darse cuenta de lo importante que puede ser la farmacocinética al considerar las drogas psicoactivas. Farmacocinética se refiere a cómo el cuerpo maneja un medicamento que tomamos. Como se mencionó anteriormente, las drogas psicoactivas ejercen sus efectos sobre el comportamiento alterando la comunicación neuronal en el cerebro, y la mayoría de las drogas llegan al cerebro viajando en la sangre. El acrónimo ADME se usa a menudo con A que significa absorción (cómo el medicamento ingresa a la sangre), Distribución (cómo el medicamento llega al órgano de interés —en este módulo, es decir, el cerebro), Metabolismo (cómo se descompone el medicamento para que ya no ejerza sus efectos psicoactivos) y Excreción (cómo se descompone el medicamento para que ya no ejerza sus efectos psicoactivos) y Excreción (cómo se deja el cuerpo). Hablaremos de un par de estos para mostrar su importancia para considerar las drogas psicoactivas.
Administración de Medicamentos
Hay muchas formas de tomar medicamentos, y estas vías de administración de medicamentos pueden tener un impacto significativo en la rapidez con la que ese medicamento llega al cerebro. La vía de administración más común es la administración oral, que es relativamente lenta y —quizás sorprendentemente— a menudo la vía de administración más variable y compleja. Los medicamentos ingresan al estómago y luego son absorbidos por el suministro de sangre y los capilares que revisten el intestino delgado. La tasa de absorción puede verse afectada por una variedad de factores incluyendo la cantidad y el tipo de alimento en el estómago (p. ej., grasas vs. proteínas). Es por esto que la etiqueta del medicamento para algunos medicamentos (como los antibióticos) puede indicar específicamente los alimentos que debe o NO debe consumir dentro de una hora de tomar el medicamento porque pueden afectar la tasa de absorción. Dos de las vías de administración más rápidas incluyen la inhalación (es decir, fumar o la anestesia gaseosa) e intravenosa (IV) en la que el fármaco se inyecta directamente en la vena y de ahí el suministro de sangre. Ambas vías de administración pueden llevar el medicamento al cerebro en menos de 10 segundos. La administración IV también tiene la distinción de ser la más peligrosa porque si hay una reacción adversa a medicamentos, hay muy poco tiempo para administrar algún antídoto, como en el caso de una sobredosis de heroína IV.
¿Por qué podría ser importante la rapidez con que una droga llega al cerebro? Si una droga activa los circuitos de recompensa en el cerebro Y llega al cerebro muy rápidamente, la droga tiene un alto riesgo de abuso y adicción. Los psicoestimulantes como la anfetamina o la cocaína son ejemplos de drogas que tienen alto riesgo de abuso porque son agonistas en las neuronas DA involucradas en la recompensa Y porque estas drogas existen en formas que pueden ser fumadas o inyectadas por vía intravenosa. Algunos argumentan que fumar cigarrillos es una de las adicciones más difíciles de dejar de fumar, y aunque parte de la razón de esto puede ser que fumar introduce la nicotina en el cerebro muy rápidamente (e indirectamente actúa sobre las neuronas DA), es una historia más complicada. Para las drogas que llegan al cerebro muy rápidamente, no solo la droga es muy adictiva, sino que también lo son las señales asociadas con la droga (ver Rohsenow, Niaura, Childress, Abrams, & Monti, 1990). Para un usuario de crack, esta podría ser la pipa que usa para fumar la droga. Para un fumador de cigarrillos, sin embargo, podría ser algo tan normal como terminar la cena o despertarse por la mañana (si es entonces cuando el fumador suele tener un cigarrillo). Tanto para el usuario de crack como para el fumador de cigarrillos, las señales asociadas con el medicamento pueden causar ansias que se aligeran (lo adivinaste): encender un cigarrillo o usar crack (es decir, recaída). Esta es una de las razones por las que las personas que se inscriben en programas de tratamiento de drogas, especialmente programas fuera de la ciudad, corren un riesgo significativo de recaída si luego se encuentran cerca de viejos lugares, amigos, etc. pero esto es mucho más difícil para un fumador de cigarrillos. ¿Cómo puede alguien evitar comer? O evita despertarte por la mañana, etc. Estos ejemplos te ayudan a comenzar a entender lo importante que puede ser la vía de administración para las drogas psicoactivas.
Metabolismo farmacológico
El metabolismo implica la descomposición de las drogas psicoactivas, y esto ocurre principalmente en el hígado. El hígado produce enzimas (proteínas que aceleran una reacción química), y estas enzimas ayudan a catalizar una reacción química que descompone las drogas psicoactivas. Las enzimas existen en “familias”, y muchas drogas psicoactivas son descompuestas por la misma familia de enzimas, la superfamilia del citocromo P450. No hay una enzima única para cada fármaco; más bien, ciertas enzimas pueden descomponer una amplia variedad de fármacos. La tolerancia a los efectos de muchos fármacos puede ocurrir con la exposición repetida; es decir, el medicamento produce menos efecto con el tiempo, por lo que se necesita más medicamento para obtener el mismo efecto. Esto es particularmente cierto para las drogas sedantes como el alcohol o los analgésicos a base de opiáceos. La tolerancia metabólica es un tipo de tolerancia y tiene lugar en el hígado. Algunas drogas (como el alcohol) causan inducción enzimática, un aumento en las enzimas producidas por el hígado. Por ejemplo, el consumo crónico hace que el alcohol se descomponga más rápidamente, por lo que el alcohólico necesita beber más para obtener el mismo efecto —claro, hasta que se consume tanto alcohol que daña el hígado (el alcohol puede causar hígado graso o cirrosis).
Temas recientes relacionados con las drogas psicotrópicas y el metabolismo
Zumo de pomelo y metabolismo

Ciertos tipos de alimentos en el estómago pueden alterar la tasa de absorción del fármaco, y otros alimentos también pueden alterar la tasa de metabolismo de los medicamentos. El más conocido es el jugo de pomelo. El jugo de pomelo suprime las enzimas del citocromo P450 en el hígado, y estas enzimas hepáticas normalmente descomponen una gran variedad de medicamentos (incluidos algunos de los psicotrópicos). Si se suprimen las enzimas, los niveles de fármaco pueden acumularse hasta niveles potencialmente tóxicos. En este caso, los efectos pueden persistir por periodos prolongados de tiempo después del consumo de jugo de pomelo. A partir de 2013, hay al menos 85 medicamentos que se ha demostrado que interactúan negativamente con el jugo de pomelo (Bailey, Dresser, & Arnold, 2013). Algunos fármacos psicotrópicos que probablemente interactúen con el jugo de toronja incluyen carbamazepina (Tegretol), recetada para el trastorno bipolar; diazepam (Valium), utilizado para tratar la ansiedad, abstinencia de alcohol y espasmos musculares; y fluvoxamina (Luvox), utilizada para tratar el trastorno obsesivo compulsivo y la depresión. Un enlace al final de este módulo da la última lista de medicamentos reportados que tienen esta inusual interacción.
Terapia individualizada, diferencias metabólicas y posibles enfoques de prescripción para el futuro
Las enfermedades mentales contribuyen a una mayor discapacidad en los países occidentales que todas las demás enfermedades, incluyendo el cáncer y las enfermedades cardíacas. Se prevé que la depresión por sí sola sea el segundo mayor contribuyente a la carga de enfermedades para 2020 (Organización Mundial de la Salud, 2004). El número de personas afectadas por problemas de salud mental es bastante sorprendente, con estimaciones de que el 25% de los adultos experimentan un problema de salud mental en un año determinado, y esto afecta no solo al individuo sino a sus amigos y familiares. Uno de cada 17 adultos experimenta una enfermedad mental grave (Kessler, Chiu, Demler, & Walters, 2005). Los antidepresivos más nuevos son probablemente los medicamentos recetados con más frecuencia para tratar problemas de salud mental, aunque no existe una “bala mágica” para tratar la depresión u otras afecciones. La farmacoterapia con terapia psicológica puede ser el enfoque de tratamiento más beneficioso para muchos padecimientos psiquiátricos, pero aún quedan muchas preguntas sin respuesta. Por ejemplo, ¿por qué un antidepresivo ayuda a un individuo pero no tiene ningún efecto para otro? Los antidepresivos pueden tardar de 4 a 6 semanas en comenzar a mejorar los síntomas depresivos, y realmente no entendemos por qué. Muchas personas no responden al primer antidepresivo recetado y es posible que tengan que probar diferentes medicamentos antes de encontrar algo que les funcione. Otras personas simplemente no mejoran con antidepresivos (Ioannidis, 2008). A medida que entendemos mejor por qué los individuos difieren, más fácil y rápidamente podremos ayudar a las personas en apuros.
Un área que ha recibido interés recientemente tiene que ver con un enfoque de tratamiento individualizado. Ahora sabemos que existen diferencias genéticas en algunas de las enzimas del citocromo P450 y su capacidad para descomponer drogas. La población general se encuentra en las siguientes 4 categorías: 1) los metabolizadores ultraextensos descomponen ciertos fármacos (como algunos de los antidepresivos actuales) muy, muy rápidamente, 2) los metabolizadores extensos también son capaces de descomponer los fármacos con bastante rapidez, 3) intermedios los metabolizadores descomponen los fármacos más lentamente que cualquiera de los dos grupos anteriores, y finalmente 4) los metabolizadores pobres descomponen los fármacos mucho más lentamente que todos los demás grupos. Ahora considere a alguien que reciba una receta para un antidepresivo — ¿cuáles serían las consecuencias si fueran un metabolizador ultraextenso o un metabolizador deficiente? Al metabolizador ultraextensivo se le administrarían antidepresivos y le dijeron que probablemente tardará de 4 a 6 semanas en comenzar a funcionar (esto es cierto), pero metabolizan el medicamento tan rápido que nunca será efectivo para ellos. En contraste, el pobre metabolizador que recibe la misma dosis diaria del mismo antidepresivo puede acumular niveles tan altos en su sangre (porque no están descomponiendo el medicamento), que tendrán una amplia gama de efectos secundarios y se sentirán muy mal, tampoco un resultado positivo. ¿Y si, en cambio, antes de recetarle un antidepresivo, el médico pudiera tomar una muestra de sangre y determinar qué tipo de metabolizador era realmente un paciente? Entonces podrían tomar una decisión mucho más informada sobre la mejor dosis para recetar. Ahora hay nuevas pruebas genéticas disponibles para individualizar mejor el tratamiento de esta manera. Una muestra de sangre puede determinar (al menos para algunos medicamentos) en qué categoría encaja un individuo, pero necesitamos datos para determinar si esto realmente es efectivo para tratar la depresión u otras enfermedades mentales (Zhou, 2009). Actualmente, esta prueba genética es costosa y no muchos planes de seguro médico cubren esta pantalla, pero esto puede ser un componente importante en el futuro de la psicofarmacología.
Otros temas polémicos
Juveniles y Psicofarmacología
Un informe reciente de los Centros para el Control de Enfermedades (CDC) ha sugerido que hasta 1 de cada 5 niños entre las edades de 5 y 17 años puede tener algún tipo de trastorno mental (por ejemplo, TDAH, autismo, ansiedad, depresión) (CDC, 2013). La incidencia del trastorno bipolar en niños y adolescentes también ha aumentado 40 veces en la última década (Moreno, Laje, Blanco, Jiang, Schmidt, & Olfson, 2007), y ahora se estima que 1 de cada 88 niños han sido diagnosticados con un trastorno del espectro autista (CDC, 2011). ¿Por qué ha habido tal incremento en estos números? No hay una respuesta única a esta importante pregunta. Algunos creen que una mayor conciencia pública ha contribuido a aumentar las referencias de maestros y padres de familia. Otros argumentan que el incremento se debe a cambios en el criterio utilizado actualmente para el diagnóstico. Otros sugieren que factores ambientales, ya sea prenatalmente o posnatalmente, han contribuido a este repunte.

No tenemos respuesta, pero la pregunta sí plantea una controversia adicional relacionada con cómo debemos tratar a esta población de niños y adolescentes. Muchos fármacos psicotrópicos utilizados para tratar trastornos psiquiátricos se han probado en adultos, pero pocos han sido probados para determinar su seguridad o eficacia con niños o adolescentes. Los psicotrópicos más establecidos prescritos para niños y adolescentes son los psicoestimulantes utilizados para tratar el trastorno por déficit de atención con hiperactividad (TDAH), y existen datos clínicos sobre la efectividad de estos fármacos. Sin embargo, sabemos mucho menos sobre la seguridad y eficacia en poblaciones jóvenes de los medicamentos típicamente recetados para tratar la ansiedad, depresión u otros trastornos psiquiátricos. El cerebro joven sigue madurando hasta probablemente bien después de los 20 años, por lo que a algunos científicos les preocupa que las drogas que alteran la actividad neuronal en el cerebro en desarrollo puedan tener consecuencias significativas. Existe una evidente necesidad de ensayos clínicos en niños y adolescentes para probar la seguridad y efectividad de muchos de estos medicamentos, lo que también plantea una variedad de preguntas éticas sobre quién decide qué niños y adolescentes participarán en estos ensayos clínicos, quién puede dar su consentimiento, quién recibe reembolsos, etc.
El anciano y la psicofarmacología
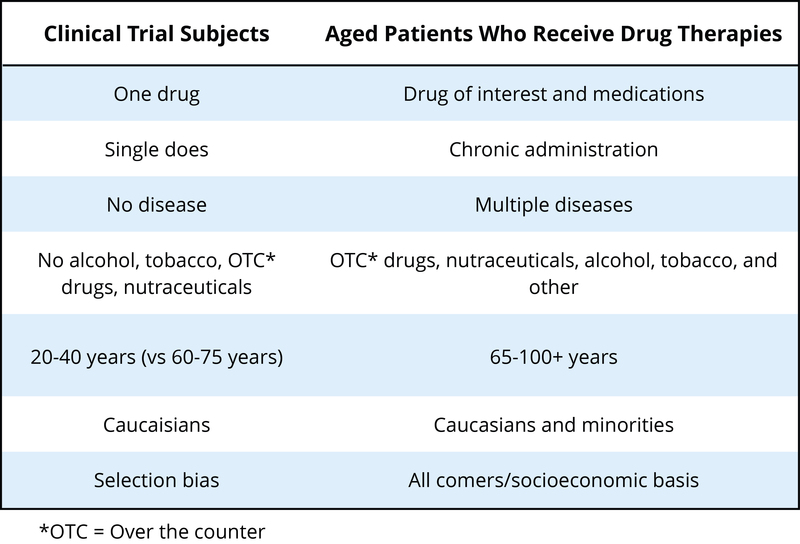
Otra población que normalmente no ha sido incluida en ensayos clínicos para determinar la seguridad o efectividad de los psicotrópicos son los adultos mayores. Actualmente, hay muy poca evidencia de alta calidad que guíe la prescripción para personas mayores; los ensayos clínicos suelen excluir a personas con múltiples comorbilidades (otras enfermedades, afecciones, etc.), que son típicas de las poblaciones de adultos mayores (ver Hilmer y Gnjidict, 2008; Pollock, Forsyth, & Bies, 2008). Este es un problema grave porque los adultos mayores consumen un número desproporcionado de los medicamentos recetados. El término polifarmacia se refiere al uso de múltiples fármacos, lo cual es muy común en poblaciones de adultos mayores en Estados Unidos. A medida que nuestra población envejece, algunos estiman que la proporción de personas de 65 años o más alcanzará el 20% de la población estadounidense para 2030, y este grupo consume el 40% de los medicamentos recetados. Como se muestra en la Tabla 3 (de Schwartz y Abernethy, 2008), es bastante claro por qué el ensayo clínico típico que analiza la seguridad y efectividad de los psicotrópicos puede ser problemático si tratamos de interpretar estos resultados para una población de adultos mayores.
El metabolismo de los medicamentos a menudo se ralentiza considerablemente para las poblaciones de ancianos, por lo que menos drogas pueden producir el mismo efecto (o con demasiada frecuencia, demasiado medicamento puede resultar en una variedad de efectos secundarios). Uno de los mayores factores de riesgo para las poblaciones de adultos mayores es la caída (y la fractura de huesos), lo que puede ocurrir si la persona mayor se marea por demasiada droga. También hay evidencia de que los medicamentos psicotrópicos pueden reducir la densidad ósea (empeorando así las consecuencias si alguien cae) (Brown & Mezuk, 2012). Aunque estamos tomando conciencia sobre algunos de los problemas que enfrenta la farmacoterapia en poblaciones mayores, esta es un área muy compleja con muchas preguntas médicas y éticas.
Este módulo brindó una introducción de algunas de las áreas importantes en el campo de la psicofarmacología. Debe ser evidente que este módulo acaba de tocar una serie de temas incluidos en este campo. También debe ser evidente que entender más sobre la psicofarmacología es importante para cualquier persona interesada en comprender el comportamiento y que nuestra comprensión de los temas en este campo tiene implicaciones importantes para la sociedad.
Recursos Externos
- Video: Neurotransmisión
- Web: Descripción de cómo funcionan algunas drogas y las áreas cerebrales involucradas - 1
- www.drugabuse.gov/noticias-eventos... rotransmisión
- Web: Descripción de cómo funcionan algunas drogas y las áreas cerebrales involucradas - 2
- http://learn.genetics.utah.edu/content/addiction/mouse/
- Web: Información sobre cómo se comunican las neuronas y las vías de recompensa
- http://learn.genetics.utah.edu/content/addiction/rewardbehavior/
- Web: Instituto Nacional del Abuso de Alcohol y Alcoholismo
- http://www.niaaa.nih.gov/
- Web: Instituto Nacional del Abuso de Drogas
- http://www.drugabuse.gov/
- Web: Instituto Nacional de Salud Mental
- http://www.nimh.nih.gov/index.shtml
- Web: Neurotransmisión
- cience.education.nih.gov/su... nsmission.html
- Web: Informe del Grupo de Trabajo sobre Medicamentos Psicotrópicos para Niños y Adolescentes: Intervenciones Psicofarmacológicas, Psicosociales y Combinadas para Trastornos de la Infancia: Base de Evidencia, Factores Contextuales y Direcciones Futuras (2008):
- http://www.apa.org/pi/families/resources/child-medications.pdf
- Web: Maneras en que los medicamentos pueden alterar la neurotransmisión
- http://thebrain.mcgill.ca/flash/d/d_03/d_03_m/d_03_m_par/d_03_m_par.html
Preguntas de Discusión
- ¿Cuáles son algunas de las cuestiones que rodean la prescripción de medicamentos para niños y adolescentes? ¿Cómo podría mejorarse esto?
- ¿Cuáles son algunos de los factores que pueden afectar la recaída a una droga adictiva?
- ¿Cómo podría mejorarse la prescripción de medicamentos para la depresión en el futuro para aumentar la probabilidad de que un medicamento funcione y minimizar los efectos secundarios?
El vocabulario
- Agonistas
- Medicamento que aumenta o potencia el efecto de un neurotransmisor.
- Antagonista
- Medicamento que bloquea el efecto de un neurotransmisor.
- Enzima
- Una proteína producida por un organismo vivo que permite o ayuda a que ocurra una reacción química.
- Inducción enzimática
- Proceso a través del cual un fármaco puede potenciar la producción de una enzima.
- Metabolismo
- Desglose de sustancias.
- Neurotransmisor
- Sustancia química producida por una neurona que se utiliza para la comunicación entre neuronas.
- Farmacocinética
- La acción de un fármaco a través del cuerpo, incluyendo la absorción, distribución, metabolismo y excreción.
- Polifarmacia
- El uso de muchos medicamentos.
- Drogas psicoactivas
- Una droga que cambia el estado de ánimo o la forma en que alguien se siente.
- Droga psicotrópica
- Medicamento que cambia de humor o emoción, generalmente se usa cuando se habla de medicamentos recetados para diversas afecciones mentales (depresión, ansiedad, esquizofrenia, etc.).
- Sinapsis
- El pequeño espacio que separa las neuronas.
Referencias
- Bailey D. G., Dresser G., & Arnold J. M. (2013). Interacciones pomelo-medicación: ¿fruta prohibida o consecuencias evitables? Revista de la Asociación Médica Canadiense, 185, 309—316.
- Brown, M. J., & Mezuk, B. (2012). Cerebros, huesos y envejecimiento: medicamentos psicotrópicos y salud ósea en adultos mayores. Informes Vigentes de Osteoporosis, 10, 303—311.
- Centros para el Control y la Prevención de Enfermedades (2011) Prevalencia de trastornos del espectro autista — red de monitoreo de autismo y discapacidades del desarrollo, 14 sitios, Estados Unidos, 2008. Informe Semanal de Morbilidad y Mortalidad 61 (SS03) 1—19.
- Centros para el Control y la Prevención de Enfermedades. (2013) Vigilancia de la salud mental en niños — Estados Unidos, 2005—2011. Morbilidad y Mortalidad Reporte Semanal 62 Supl, 1-35.
- Hilmer, N., & Gnjidict, D. (2008). Los efectos de la polifarmacia en adultos mayores. Farmacología Clínica y Terapéutica, 85, 86—88.
- Ioannidis, J. P. A. (2008). Eficacia de los antidepresivos: ¿un mito de evidencia construido a partir de mil ensayos aleatorios? Filosofía, Ética y Humanidades en Medicina, 3 ,14.
- Kessler, R. C., Chiu, W. T., Demler, O., & Walters, E. E. (2005). Prevalencia, severidad y comorbilidad de trastornos DSM-IV a doce meses en la Replicación de la Encuesta Nacional de Comorbilidad (NCS-R). Archivos de Psiquiatría General, 62, 617—627.
- Moreno, C., Laje, G., Blanco, C., Jiang, H., Schmidt, A. B., & Olfson, M., (2007). Tendencias nacionales en el diagnóstico ambulatorio y tratamiento del trastorno bipolar en la juventud. Archivos de Psiquiatría General, 64 (9), 1032—1039.
- Pollock, B. G., Forsyth, C. E., & Bies, R. R. (2008). El papel crítico de la farmacología clínica en la psicofarmacología geriátrica. Farmacología Clínica y Terapéutica, 85, 89—93.
- Rohsenow, D. J., Niaura, R. S., Childress, A. R., Abrams, D. B., &, Monti, P. M. (1990). Reactividad cue en conductas adictivas: implicaciones teóricas y terapéuticas. Revista Internacional de Adicciones, 25, 957—993.
- Schwartz, J. B., & Abernethy, D. R. (2008). Envejecimiento y medicamentos: Pasado, presente, futuro. Farmacología Clínica y Terapéutica, 85, 3—10.
- Organización Mundial de la Salud. (2004). Promover la salud mental: conceptos, evidencia emergente, práctica (Informe resumido). Ginebra, Suiza: Autor. Recuperado a partir de http://www.who.int/mental_health/evi...moting_mhh.pdf
- Zhou, S. F. (2009). Polimorfismo del citocromo humano P450 2D6 y su significación clínica: Parte II. Farmacocinética Clínica, 48, 761—804.