12.2: Conceptos básicos
- Page ID
- 122019
\( \newcommand{\vecs}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vecd}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash {#1}}} \)
\( \newcommand{\dsum}{\displaystyle\sum\limits} \)
\( \newcommand{\dint}{\displaystyle\int\limits} \)
\( \newcommand{\dlim}{\displaystyle\lim\limits} \)
\( \newcommand{\id}{\mathrm{id}}\) \( \newcommand{\Span}{\mathrm{span}}\)
( \newcommand{\kernel}{\mathrm{null}\,}\) \( \newcommand{\range}{\mathrm{range}\,}\)
\( \newcommand{\RealPart}{\mathrm{Re}}\) \( \newcommand{\ImaginaryPart}{\mathrm{Im}}\)
\( \newcommand{\Argument}{\mathrm{Arg}}\) \( \newcommand{\norm}[1]{\| #1 \|}\)
\( \newcommand{\inner}[2]{\langle #1, #2 \rangle}\)
\( \newcommand{\Span}{\mathrm{span}}\)
\( \newcommand{\id}{\mathrm{id}}\)
\( \newcommand{\Span}{\mathrm{span}}\)
\( \newcommand{\kernel}{\mathrm{null}\,}\)
\( \newcommand{\range}{\mathrm{range}\,}\)
\( \newcommand{\RealPart}{\mathrm{Re}}\)
\( \newcommand{\ImaginaryPart}{\mathrm{Im}}\)
\( \newcommand{\Argument}{\mathrm{Arg}}\)
\( \newcommand{\norm}[1]{\| #1 \|}\)
\( \newcommand{\inner}[2]{\langle #1, #2 \rangle}\)
\( \newcommand{\Span}{\mathrm{span}}\) \( \newcommand{\AA}{\unicode[.8,0]{x212B}}\)
\( \newcommand{\vectorA}[1]{\vec{#1}} % arrow\)
\( \newcommand{\vectorAt}[1]{\vec{\text{#1}}} % arrow\)
\( \newcommand{\vectorB}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vectorC}[1]{\textbf{#1}} \)
\( \newcommand{\vectorD}[1]{\overrightarrow{#1}} \)
\( \newcommand{\vectorDt}[1]{\overrightarrow{\text{#1}}} \)
\( \newcommand{\vectE}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash{\mathbf {#1}}}} \)
\( \newcommand{\vecs}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\(\newcommand{\longvect}{\overrightarrow}\)
\( \newcommand{\vecd}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash {#1}}} \)
\(\newcommand{\avec}{\mathbf a}\) \(\newcommand{\bvec}{\mathbf b}\) \(\newcommand{\cvec}{\mathbf c}\) \(\newcommand{\dvec}{\mathbf d}\) \(\newcommand{\dtil}{\widetilde{\mathbf d}}\) \(\newcommand{\evec}{\mathbf e}\) \(\newcommand{\fvec}{\mathbf f}\) \(\newcommand{\nvec}{\mathbf n}\) \(\newcommand{\pvec}{\mathbf p}\) \(\newcommand{\qvec}{\mathbf q}\) \(\newcommand{\svec}{\mathbf s}\) \(\newcommand{\tvec}{\mathbf t}\) \(\newcommand{\uvec}{\mathbf u}\) \(\newcommand{\vvec}{\mathbf v}\) \(\newcommand{\wvec}{\mathbf w}\) \(\newcommand{\xvec}{\mathbf x}\) \(\newcommand{\yvec}{\mathbf y}\) \(\newcommand{\zvec}{\mathbf z}\) \(\newcommand{\rvec}{\mathbf r}\) \(\newcommand{\mvec}{\mathbf m}\) \(\newcommand{\zerovec}{\mathbf 0}\) \(\newcommand{\onevec}{\mathbf 1}\) \(\newcommand{\real}{\mathbb R}\) \(\newcommand{\twovec}[2]{\left[\begin{array}{r}#1 \\ #2 \end{array}\right]}\) \(\newcommand{\ctwovec}[2]{\left[\begin{array}{c}#1 \\ #2 \end{array}\right]}\) \(\newcommand{\threevec}[3]{\left[\begin{array}{r}#1 \\ #2 \\ #3 \end{array}\right]}\) \(\newcommand{\cthreevec}[3]{\left[\begin{array}{c}#1 \\ #2 \\ #3 \end{array}\right]}\) \(\newcommand{\fourvec}[4]{\left[\begin{array}{r}#1 \\ #2 \\ #3 \\ #4 \end{array}\right]}\) \(\newcommand{\cfourvec}[4]{\left[\begin{array}{c}#1 \\ #2 \\ #3 \\ #4 \end{array}\right]}\) \(\newcommand{\fivevec}[5]{\left[\begin{array}{r}#1 \\ #2 \\ #3 \\ #4 \\ #5 \\ \end{array}\right]}\) \(\newcommand{\cfivevec}[5]{\left[\begin{array}{c}#1 \\ #2 \\ #3 \\ #4 \\ #5 \\ \end{array}\right]}\) \(\newcommand{\mattwo}[4]{\left[\begin{array}{rr}#1 \amp #2 \\ #3 \amp #4 \\ \end{array}\right]}\) \(\newcommand{\laspan}[1]{\text{Span}\{#1\}}\) \(\newcommand{\bcal}{\cal B}\) \(\newcommand{\ccal}{\cal C}\) \(\newcommand{\scal}{\cal S}\) \(\newcommand{\wcal}{\cal W}\) \(\newcommand{\ecal}{\cal E}\) \(\newcommand{\coords}[2]{\left\{#1\right\}_{#2}}\) \(\newcommand{\gray}[1]{\color{gray}{#1}}\) \(\newcommand{\lgray}[1]{\color{lightgray}{#1}}\) \(\newcommand{\rank}{\operatorname{rank}}\) \(\newcommand{\row}{\text{Row}}\) \(\newcommand{\col}{\text{Col}}\) \(\renewcommand{\row}{\text{Row}}\) \(\newcommand{\nul}{\text{Nul}}\) \(\newcommand{\var}{\text{Var}}\) \(\newcommand{\corr}{\text{corr}}\) \(\newcommand{\len}[1]{\left|#1\right|}\) \(\newcommand{\bbar}{\overline{\bvec}}\) \(\newcommand{\bhat}{\widehat{\bvec}}\) \(\newcommand{\bperp}{\bvec^\perp}\) \(\newcommand{\xhat}{\widehat{\xvec}}\) \(\newcommand{\vhat}{\widehat{\vvec}}\) \(\newcommand{\uhat}{\widehat{\uvec}}\) \(\newcommand{\what}{\widehat{\wvec}}\) \(\newcommand{\Sighat}{\widehat{\Sigma}}\) \(\newcommand{\lt}{<}\) \(\newcommand{\gt}{>}\) \(\newcommand{\amp}{&}\) \(\definecolor{fillinmathshade}{gray}{0.9}\)¿Qué Causa el Sueño?
Existen dos mecanismos biológicos internos que trabajan juntos para regular la vigilia y el sueño, denominados ritmos circadianos y homeostasis sueño-vigilia.
Los ritmos circadianos dirigen una amplia variedad de funciones corporales, incluida la vigilia, la temperatura central, el metabolismo y la liberación de hormonas. Controlan el momento del sueño, haciendo que una persona se sienta somnolienta por la noche y creando una tendencia a despertarse por la mañana sin alarma. Ver Figura 12.1 [1] para una ilustración de los ritmos circadianos. Los ritmos circadianos se basan aproximadamente en un reloj de 24 horas y utilizan señales ambientales, como la luz y la temperatura para determinar la hora del día. [2]
La homeostasis del sueño-vigilia realiza un seguimiento de la necesidad de dormir de una persona. Una presión para dormir se acumula con cada hora que una persona está despierta, alcanzando un pico en la noche cuando la mayoría de las personas se duermen. El impulso homeostático del sueño también regula la intensidad del sueño, haciendo que una persona duerma más y más profundamente después de un período de privación del sueño. [3] La adenosina está vinculada a este impulso de sueño. Mientras está despierto, el nivel de adenosina en el cerebro sigue aumentando, con niveles aumentados que indican un cambio hacia el sueño. Mientras duerme, el cuerpo descompone la adenosina. Cuando oscurece, el cuerpo también libera una hormona llamada melatonina. La melatonina le indica al cuerpo que es hora de prepararse para dormir y crea una sensación de somnolencia. La cantidad de melatonina en el torrente sanguíneo alcanza su punto máximo a medida que avanza la noche. Una tercera hormona, el cortisol, se libera en las primeras horas de la mañana y naturalmente prepara al cuerpo para despertarse. [4]
Los factores que influyen en el sueño y la vigilia de una persona incluyen afecciones médicas, medicamentos, estrés, ambiente de sueño y alimentos y líquidos consumidos, pero la mayor influencia es la exposición a la luz. Las células especializadas en la retina procesan la luz y proporcionan mensajes al cerebro para alinear el reloj corporal con períodos del día o de la noche. La exposición a la luz artificial brillante a altas horas de la noche puede interrumpir este proceso, lo que dificulta conciliar el sueño. Ejemplos de luz artificial brillante incluyen la luz de una pantalla de TV, computadora o teléfono inteligente. La exposición a la luz también puede dificultar el regreso al sueño después de despertarse. [5]

Los trabajadores del turno de noche a menudo tienen problemas para conciliar el sueño cuando se van a la cama y pueden tener problemas para mantenerse despiertos en el trabajo porque su ritmo circadiano natural y su ciclo de sueño-vigilia se ven El jet lag también altera los ritmos circadianos. Al volar a una zona horaria diferente, se crea un desajuste entre el reloj interno de una persona y la hora real del día. [6]
El ritmo y la sincronización del reloj corporal cambian con la edad. Por ejemplo, los adolescentes se duermen más tarde en la noche que los niños más pequeños y los adultos porque la melatonina se libera y alcanza su punto máximo más tarde en el ciclo de 24 horas Como resultado, es natural que muchos adolescentes prefieran la hora de acostarse más tarde por la noche y dormir más tarde en la mañana que los adultos. [7]
Los individuos también necesitan dormir más temprano en la vida, cuando están creciendo y desarrollándose. Por ejemplo, los recién nacidos pueden dormir más de 16 horas al día, y los niños en edad preescolar necesitan tomar siestas. Los niños pequeños tienden a dormir más temprano en la noche, mientras que los adultos mayores tienden a irse a la cama más temprano y despertarse antes. [8]
Fases y Etapas del Sueño
Al dormir, los individuos recorren dos fases del sueño: el movimiento ocular rápido (REM) y el sueño no REM. Un ciclo de sueño completo tarda entre 80 y 100 minutos en completarse, y la mayoría de las personas suelen recorrer de cuatro a seis ciclos por noche. Es común despertarse brevemente entre ciclos. [9]
La restauración se lleva a cabo principalmente durante el sueño no REM de onda lenta, durante el cual disminuyen la temperatura corporal, la frecuencia cardíaca y el consumo de oxígeno cerebral. La actividad cerebral disminuye, por lo que esta etapa también se conoce como sueño de onda lenta y se observa durante los estudios del sueño. El sueño no REM tiene estas tres etapas:
- Etapa 1: La transición entre vigilia y sueño.
- Etapa 2: El inicio de la fase de sueño.
- Etapa 3: La etapa de sueño profundo o sueño de onda lenta basada en un patrón que aparece durante las mediciones de la actividad cerebral. Los individuos pasan la mayor cantidad de tiempo de sueño en esta etapa durante la primera parte de la noche. (Tenga en cuenta que la 4ª etapa del sueño no REM anteriormente considerada ahora se incluye dentro de la Etapa 3). [10]
Durante el sueño REM, la frecuencia cardíaca y la frecuencia respiratoria de una persona aumentan. Los ojos se contraen a medida que se mueven rápidamente hacia adelante y hacia atrás y el cerebro está activo. La actividad cerebral medida durante el sueño REM es similar a la actividad durante las horas de vigilia. El sueño ocurre durante el sueño REM, y los músculos normalmente se vuelven flácidos para evitar representar los sueños de uno. Las personas suelen experimentar más sueño REM a medida que avanza la noche. Sin embargo, los ambientes fríos y calientes pueden afectar el sueño REM de una persona porque el cuerpo no regula bien la temperatura durante el sueño REM. [11] Ver Figura 12.2 [12] para una imagen que ilustra las etapas del sueño con aumento del sueño REM durante la noche indicado en líneas rojas continuas.
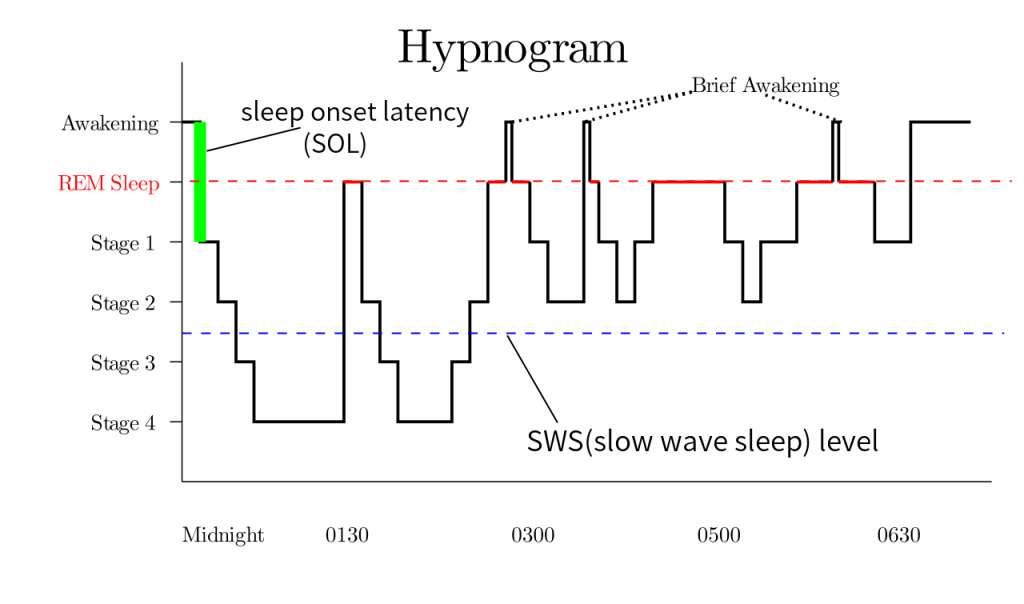
Los patrones y tipos de sueño cambian a medida que las personas maduran. Por ejemplo, los recién nacidos pasan más tiempo en sueño REM. La cantidad de sueño de onda lenta alcanza su punto máximo en la primera infancia y luego disminuye bruscamente en la adolescencia. El sueño de onda lenta continúa disminuyendo hasta la edad adulta, y es posible que las personas mayores no tengan ningún sueño de onda lenta en absoluto. [13]
¿Por qué es importante dormir?
El sueño juega un papel vital en la buena salud y bienestar. Dormir lo suficiente de calidad en los momentos adecuados protege la salud mental y la salud física. La falta de sueño afecta el rendimiento diurno, la calidad de vida y la seguridad. La forma en que una persona se siente despierta depende de lo que suceda mientras duerme. Durante el sueño, el cuerpo está trabajando para apoyar la función cerebral saludable y mantener la salud física. En niños y adolescentes, el sueño también ayuda a apoyar el crecimiento y el desarrollo. [14]
Función Cerebral Saludable y Bienestar Emocional
Dormir ayuda al cerebro a funcionar correctamente. Mientras duerme, el cerebro está formando nuevas vías para ayudar a una persona a aprender y recordar información. Los estudios demuestran que una buena noche de sueño mejora las habilidades de aprendizaje y resolución de problemas. Dormir también ayuda a una persona a prestar atención, tomar decisiones y ser creativa. Por el contrario, la deficiencia del sueño altera la actividad en algunas partes del cerebro, causando dificultad para tomar decisiones, resolver problemas, controlar las emociones y el comportamiento, y hacer frente al cambio. La deficiencia del sueño también se ha relacionado con la depresión, el suicidio y la conducta de asunción de riesgos. [15]
Salud Física
El sueño también juega un papel importante en la salud física. Por ejemplo, el sueño está involucrado en la curación y reparación del corazón y los vasos sanguíneos. La deficiencia continua del sueño está relacionada con un mayor riesgo de enfermedad cardíaca, enfermedad renal, presión arterial alta, diabetes y accidente cerebrovascular. El sueño ayuda a mantener un equilibrio saludable de las hormonas que causan hambre (grelina) o sensación de plenitud (leptina). Cuando una persona no duerme lo suficiente, el nivel de grelina aumenta y el nivel de leptina disminuye, haciendo que una persona sienta hambre cuando se le priva del sueño. También se ve afectada la forma en que el cuerpo responde a la insulina, provocando un aumento del azúcar en la sangre [16]
El sueño apoya el crecimiento y el desarrollo saludables. El sueño profundo hace que el cuerpo libere hormonas que promueven el crecimiento normal en niños y adolescentes. Ver Figura 12.3. [17] de un niño dormido. Estas hormonas también aumentan la masa muscular y ayudan a reparar células y tejidos. [18]

Desempeño Diurno
Dormir lo suficiente de calidad en los momentos adecuados también mejora el funcionamiento durante todo el día. Las personas con deficiencia de sueño son menos productivas en el trabajo y en la escuela. Tardan más tiempo en terminar las tareas, tienen un tiempo de reacción más lento y cometen más errores. Después de varias noches de perder el sueño, incluso una pérdida de apenas 1 o 2 horas por noche, la capacidad de funcionar disminuye. [19] Ver Figura 12.4 [20] para una imagen de un estudiante que demuestra deficiencia del sueño mientras estudia.

La falta de sueño puede llevar al microsueño. Microsleep se refiere a breves momentos de sueño que ocurren cuando uno está normalmente despierto. No puedes controlar el microsueño, y quizás no te des cuenta de ello. Por ejemplo, ¿alguna vez has conducido a alguna parte y luego no has recordado parte del viaje? Si es así, es posible que haya experimentado microsueño. Incluso si no estás conduciendo, el microsueño puede afectar tu funcionamiento. Si estás escuchando una conferencia, por ejemplo, podrías perderte parte de la información o sentir que no entiendes el punto. En realidad, es posible que hayas dormido durante parte de la conferencia y no hayas sido consciente de experimentar microsueño. [21]
Efectos de la Deficiencia del Sueño
El daño por deficiencia del sueño puede ocurrir en un instante. Por ejemplo, los conductores somnolientos pueden sentirse capaces de conducir. Sin embargo, los estudios muestran que la deficiencia del sueño daña la capacidad de conducir tanto como, o más que, estar borracho. Se estima que la somnolencia del conductor es un factor en alrededor de 100 mil accidentes automovilísticos cada año, resultando en alrededor de 1,500 muertes. [22]
Los conductores no son los únicos afectados por la deficiencia del sueño. Puede afectar a las personas en todas las líneas de trabajo, incluidos los trabajadores de la salud, los pilotos, los estudiantes, los mecánicos y los trabajadores de la línea de montaje. Como resultado, la deficiencia del sueño es dañina no solo a nivel personal, sino que también puede causar daños a gran escala. Por ejemplo, la deficiencia del sueño ha jugado un papel en los errores humanos vinculados a accidentes trágicos, como la fusión de reactores nucleares, la puesta a tierra de grandes barcos y los accidentes de aviación. [23]
La deficiencia del sueño también puede causar daños a largo plazo. Aumenta el riesgo de obesidad. Por ejemplo, un estudio de adolescentes mostró que con cada hora de sueño perdida, las probabilidades de volverse obesos aumentaron. La deficiencia del sueño también aumenta el riesgo de obesidad en otros grupos de edad. El sueño también afecta la forma en que su cuerpo reacciona a la insulina, la hormona que controla su nivel de glucosa (azúcar) en la sangre. La deficiencia del sueño resulta en un nivel de azúcar en la sangre más alto de lo normal, lo que puede aumentar su riesgo de diabetes. [24] La deficiencia continua del sueño también puede cambiar la forma en que responde tu sistema inmunológico. Por ejemplo, si tienes deficiencia de sueño, es posible que tengas problemas para combatir las infecciones comunes. [25] Además, los niños y adolescentes que tienen deficiencia de sueño pueden tener problemas para llevarse bien con los demás. Pueden sentirse enojados e impulsivos, tener cambios de humor, sentirse tristes o deprimidos, o carecer de motivación. También pueden tener problemas para prestar atención, y pueden obtener calificaciones más bajas y sentirse estresados. [26]
Si una persona pierde el sueño rutinariamente o elige dormir menos de lo necesario, la pérdida del sueño se suma. El sueño total perdido se llama deuda del sueño. Por ejemplo, si pierdes 2 horas de sueño cada noche, tendrás una deuda de sueño de 14 horas después de una semana. [27] Ver Figura 12.5 [28] de un individuo que siente los efectos de la deuda del sueño en el despertar.

Algunas personas duermen una siesta como una forma de lidiar con la somnolencia. Las siestas pueden proporcionar un impulso a corto plazo en el estado de alerta y el rendimiento. Sin embargo, la siesta no proporciona un sueño reparador. Algunas personas duermen más en sus días libres que en días laborales. También pueden irse a la cama más tarde y levantarse más tarde en los días libres. Aunque dormir más en los días libres puede ayudar a una persona a sentirse mejor, puede alterar el ritmo de sueño y despertar del cuerpo. [29] Ver Figura 12.6 [30] de un adulto durmiendo la siesta durante el día.

La deficiencia del sueño puede afectar a las personas incluso cuando duermen el número total de horas recomendadas para su grupo de edad. Por ejemplo, las personas cuyo sueño no está sincronizado con sus relojes corporales (como los trabajadores por turnos) o cuyo sueño se interrumpe de forma rutinaria (como los cuidadores o los socorristas de emergencia) a menudo necesitan prestar especial atención a sus necesidades de sueño. [31] Las personas también deben hablar con un proveedor de atención médica si duermen más de ocho horas por la noche, pero no se sienten bien descansadas. Esto puede indicar un trastorno del sueño u otro problema de salud. [32]
Trastornos del sueño
Existen varios trastornos del sueño que pueden causar deficiencia del sueño, como insomnio, apnea del sueño y narcolepsia.
Insomnio
El insomnio es un trastorno común del sueño que causa problemas para conciliar el sueño, permanecer dormido o conseguir un sueño de buena calidad. El insomnio interfiere con las actividades diarias y hace que la persona se sienta inquieta o somnolienta durante el día. [33] El insomnio a corto plazo puede ser causado por estrés o cambios en el horario o ambiente de uno. Puede durar unos días o semanas. El insomnio crónico ocurre tres o más noches a la semana, dura más de tres meses y no puede explicarse completamente por otro problema de salud o un medicamento. El insomnio crónico aumenta el riesgo de hipertensión arterial, enfermedad coronaria, diabetes y cáncer. [34]
Los síntomas del insomnio incluyen los siguientes:
- Estar despierto durante mucho tiempo antes de conciliar el sueño. Esto es más común en adultos más jóvenes.
- Dormir solo por períodos cortos debido a despertarse a menudo durante la noche o estar despierto la mayor parte de la noche. Este es el síntoma más común y suele afectar a los adultos mayores.
- Despertarse muy temprano en la mañana y no poder volver a dormir.
- Tener mala calidad de sueño que hace que uno se despierte sintiéndose inquieto. La persona a menudo se siente somnolienta durante el día y tiene dificultades para concentrarse en las tareas. El insomnio también puede causar irritabilidad, ansiedad y depresión. [35]
Ver Figura 12.7 [36] para una ilustración del insomnio.

Para diagnosticar el insomnio, el proveedor de atención médica le pregunta sobre los hábitos de sueño de una persona y puede solicitarle que lleve un diario del sueño durante 1-2 semanas. Un diario de sueño registra la hora en que una persona se va a dormir, se despierta y toma siestas todos los días. También se registra el momento de actividades como hacer ejercicio y beber cafeína o alcohol, así como sentimientos de somnolencia a lo largo del día. [37] Se puede ordenar un estudio del sueño para buscar otros problemas del sueño, como trastornos del ritmo circadiano, apnea del sueño y narcolepsia.
Tratamiento
Los cambios en el estilo de vida suelen ayudar a mejorar el insomnio El paciente debe ser educado sobre hábitos de sueño saludables, como los siguientes:
- Haz que tu habitación sea amigable para dormir. Duerme en un lugar fresco y tranquilo. Evite la luz artificial del televisor o los dispositivos electrónicos, ya que esto puede interrumpir su ciclo de sueño-vigilia.
- Ve a dormir y despierta aproximadamente a la misma hora todos los días, incluso los fines de semana. Si puede, evite los turnos nocturnos, horarios irregulares u otras cosas que puedan interrumpir su horario de sueño.
- Evite la cafeína, la nicotina y el alcohol antes de acostarse. Aunque el alcohol puede hacer que sea más fácil conciliar el sueño, desencadena un sueño que tiende a ser más ligero de lo normal. Esto hace que sea más probable que te despiertes durante la noche. El efecto de la cafeína puede durar hasta ocho horas.
- Realice actividad física regular durante el día (al menos de 5 a 6 horas antes de acostarse). Hacer ejercicio cerca de la hora de acostarse puede hacer que sea más difícil conciliar el sueño.
- Evite las siestas diurnas, especialmente por la tarde. Esto puede ayudarte a dormir más tiempo por la noche.
- Coma comidas en un horario regular y evitar las cenas nocturnas para mantener un ciclo regular de sueño-vigilia.
- Limite la cantidad de líquido que bebe cerca de la hora de acostarse. Esto puede ayudarte a dormir más tiempo sin tener que usar el baño.
- Aprende nuevas formas de manejar el estrés. Sigue una rutina que te ayude a relajarte y relajarte antes de acostarte. Por ejemplo, lee un libro, escucha música relajante o toma un baño caliente. Tu médico también te puede recomendar terapia de masaje, meditación o yoga para ayudarte a relajarte. La acupuntura también puede ayudar a mejorar el insomnio, especialmente en adultos mayores.
- Evite ciertos medicamentos de venta libre y recetados que pueden interrumpir el sueño (por ejemplo, algunos medicamentos para el resfriado y la alergia). [38]
Un tipo de consejería llamada terapia cognitivo-conductual para el insomnio suele ser el primer tratamiento recomendado para el insomnio crónico. También se pueden recetar varios medicamentos recetados para tratar el insomnio. Algunos están diseñados para uso a corto plazo, mientras que otros están destinados para uso a largo plazo. Algunos medicamentos para el insomnio pueden crear hábito, y todos pueden causar mareos, somnolencia o empeoramiento de la depresión o pensamientos suicidas. [39] Los medicamentos comunes que se recetan para tratar el insomnio son los siguientes:
- Benzodiazepinas, como lorazepam (Ativan). Las benzodiacepinas pueden crear hábito y deben tomarse solo por unas pocas semanas. Pueden interferir con el sueño REM.
- Agonistas de los receptores de benzodiazepinas, como zolpidem (Ambien). Los efectos secundarios pueden incluir ansiedad. Los efectos secundarios raros pueden incluir una reacción alérgica grave o realizar actividades involuntariamente mientras duerme, como caminar, comer o conducir.
- Agonistas de los receptores de melatonina, como el ramelteón (Rozerem). Los efectos secundarios poco frecuentes pueden incluir realizar actividades mientras duerme, como caminar, comer o conducir, o una reacción alérgica grave.
- Antagonistas de los receptores de orexina, como el suvorexante (Belsomra). Este medicamento no está recomendado para personas que tienen narcolepsia. Los efectos secundarios poco frecuentes pueden incluir realizar actividades mientras duerme, como caminar, comer o conducir, o no poder moverse o hablar durante varios minutos mientras va a dormir o despertarse. [40]
Algunos pacientes usan productos de venta libre (OTC) como ayudas para dormir. Muchos contienen antihistamínicos que causan somnolencia. Sin embargo, pueden ser inseguros para algunas personas y puede que no sean el mejor tratamiento para el insomnio. Los suplementos de melatonina son versiones elaboradas en laboratorio de la hormona del sueño melatonina. Muchas personas toman suplementos de melatonina para mejorar su sueño. Sin embargo, las investigaciones no han demostrado que la melatonina sea un tratamiento eficaz para el insomnio. Los efectos secundarios de la melatonina pueden incluir somnolencia diurna, dolores de cabeza, malestar estomacal y empeoramiento de la depresión. También puede afectar el control corporal de la presión arterial, causando presión arterial alta o baja. [41]
Apnea del Sueño
La apnea del sueño es una condición común del sueño que ocurre cuando la vía aérea superior se bloquea repetidamente durante el sueño, reduciendo o deteniendo completamente el flujo de aire. Si el cerebro no envía las señales necesarias para respirar, la afección puede llamarse apnea central del sueño. [42]
La apnea del sueño puede ser causada por la estructura física de una persona u otras afecciones médicas. Los factores de riesgo incluyen obesidad (que causa depósitos de grasa en el cuello), amígdalas grandes (que estrechan las vías respiratorias), trastornos tiroideos, trastornos neuromusculares, insuficiencia cardíaca o renal (que causa acumulación de líquido en el cuello que estrecha las vías respiratorias), síndromes genéticos (como labio leporino o síndrome de Down) y parto prematuro ( antes de las 37 semanas de gestación). [43]
Los signos y síntomas comunes de la apnea del sueño incluyen los siguientes:
- Respiración reducida o ausente, conocidos como eventos de apnea
- Ronquidos frecuentes
- Jadeando por aire durante el sueño
- Somnolencia y fatiga excesivas durante el día
- Disminución de la atención, vigilancia, concentración, habilidades motoras y memoria verbal y visuoespacial
- Boca seca o dolores de cabeza al despertar
- Disfunción sexual o disminución de la libido
- Despertarse a menudo durante la noche para orinar [44]
La apnea del sueño es diagnosticada por un proveedor de atención médica con base en los antecedentes médicos de la persona, un examen físico y los resultados de un estudio del sueño. Durante los estudios del sueño, se registra el número de episodios de eventos respiratorios ralentizados o interrumpidos, junto con la documentación de los niveles de oxígeno en la sangre durante estos eventos. [45]
Tratamiento
Un dispositivo de respiración, como una máquina CPAP, es el tratamiento más comúnmente recomendado para pacientes con apnea del sueño. CPAP significa terapia de presión positiva continua en las vías respiratorias. Utiliza una presión de aire suave para mantener abiertas las vías respiratorias. Véase la Figura 12.8 [46] para una ilustración de un CPAP.

Lee más sobre Dispositivos CPAP en el capítulo “Oxigenoterapia” en Habilidades Abiertas de Enfermería RN.
Se puede recetar una boquilla para pacientes con apnea leve del sueño o si la apnea ocurre solo cuando están acostados boca arriba. Las boquillas, o aparatos orales, son dispositivos de ajuste personalizado que se usan mientras se duerme. Consulte la Figura 12.9 [47] para ver ejemplos de boquillas utilizadas para tratar la apnea del sueño. Las boquillas son ajustadas a medida por un dentista o un ortodoncista a la boca y mandíbula del paciente. Existen dos tipos de boquillas que funcionan de manera diferente para abrir la vía aérea superior. Las boquillas de reposicionamiento mandibular son dispositivos que cubren los dientes superiores e inferiores y mantienen la mandíbula en una posición que evita que bloquee la vía aérea superior. Los dispositivos de retención de lengua son boquillas que sujetan la lengua en una posición hacia adelante para evitar que bloquee la vía aérea superior. [48]

Narcolepsia
La narcolepsia es un trastorno del sueño poco común que causa períodos de somnolencia diurna extrema y episodios repentinos y breves de sueño profundo durante el día. Los signos y síntomas de la narcolepsia incluyen somnolencia diurna extrema; quedarse dormido sin previo aviso, llamados ataques de sueño; dificultad para concentrarse o mantenerse despierto; y despertarse frecuentemente por la noche. Los individuos pueden experimentar alucinaciones mientras se duermen o se despiertan o parálisis del sueño, una sensación de estar despierto pero no poder moverse durante varios minutos. La narcolepsia se diagnostica con base en antecedentes médicos, antecedentes familiares, un examen físico y un estudio del sueño. El estudio del sueño analiza las siestas diurnas para identificar trastornos del sueño o un inicio rápido del sueño con movimiento ocular rápido (REM). El tratamiento para la narcolepsia combina medicamentos y cambios de comportamiento. Los medicamentos utilizados para tratar la narcolepsia incluyen estimulantes, modafinilo y oxibato de sodio para tratar la somnolencia diurna, y sedantes para mejorar el sueño nocturno. La somnolencia diurna a menudo se mejora al promover un sueño de buena calidad por la noche con siestas programadas durante el día. [49]
- “The_master_circadian_clock_in_the_human_brain.jpg” de Ian B. Hickie, Sharon L. Naismith, Rébecca Robillard, Elizabeth M. Scott, y Daniel F. Hermens está licenciado bajo CC BY 3.0.
- Instituto Nacional de Trastornos Neurológicos y Accidente Cerebrovascular. (2019, 13 de agosto). Comprender el sueño. Departamento de Salud y Servicios Humanos de los Estados Unidos. [1]https://www.ninds.nih.gov/Disorders/Patient-Caregiver-Education/Understanding-Sleep
- Instituto Nacional de Trastornos Neurológicos y Accidente Cerebrovascular. (2019, 13 de agosto). Comprender el sueño. Departamento de Salud y Servicios Humanos de los Estados Unidos. [2]https://www.ninds.nih.gov/Disorders/Patient-Caregiver-Education/Understanding-Sleep
- Instituto Nacional del Corazón, Pulmón y Sangre. (n.d). Privación y deficiencia del sueño. Departamento de Salud y Servicios Humanos de los Estados Unidos. [3]https://www.nhlbi.nih.gov/health-topics/sleep-deprivation-and-deficiency
- Instituto Nacional del Corazón, Pulmón y Sangre. (n.d). Privación y deficiencia del sueño. Departamento de Salud y Servicios Humanos de los Estados Unidos. [4]https://www.nhlbi.nih.gov/health-topics/sleep-deprivation-and-deficiency
- Instituto Nacional de Trastornos Neurológicos y Accidente Cerebrovascular. (2019, 13 de agosto). Comprender el sueño. Departamento de Salud y Servicios Humanos de los Estados Unidos. [5]https://www.ninds.nih.gov/Disorders/Patient-Caregiver-Education/Understanding-Sleep
- Instituto Nacional del Corazón, Pulmón y Sangre. (n.d). Privación y deficiencia del sueño. Departamento de Salud y Servicios Humanos de los Estados Unidos. [6]https://www.nhlbi.nih.gov/health-topics/sleep-deprivation-and-deficiency
- Instituto Nacional del Corazón, Pulmón y Sangre. (n.d). Privación y deficiencia del sueño. Departamento de Salud y Servicios Humanos de los Estados Unidos. [7]https://www.nhlbi.nih.gov/health-topics/sleep-deprivation-and-deficiency
- Instituto Nacional del Corazón, Pulmón y Sangre. (n.d). Cómo funciona el sueño. Departamento de Salud y Servicios Humanos de los Estados Unidos. [8]https://www.nhlbi.nih.gov/health-topics/how-sleep-works
- Instituto Nacional del Corazón, Pulmón y Sangre. (n.d). Cómo funciona el sueño. Departamento de Salud y Servicios Humanos de los Estados Unidos. [9]https://www.nhlbi.nih.gov/health-topics/how-sleep-works
- Instituto Nacional del Corazón, Pulmón y Sangre. (n.d). Cómo funciona el sueño. Departamento de Salud y Servicios Humanos de los Estados Unidos. [10]https://www.nhlbi.nih.gov/health-topics/how-sleep-works
- “The_master_circadian_clock_in_the_human_brain.jpg” de Ian B. Hickie, Sharon L. Naismith, Rébecca Robillard, Elizabeth M. Scott, y Daniel F. Hermens está licenciado bajo CC BY 3.0.
- Instituto Nacional del Corazón, Pulmón y Sangre. (n.d). Cómo funciona el sueño. Departamento de Salud y Servicios Humanos de los Estados Unidos. [11]https://www.nhlbi.nih.gov/health-topics/how-sleep-works
- Instituto Nacional del Corazón, Pulmón y Sangre. (n.d). Privación y deficiencia del sueño. Departamento de Salud y Servicios Humanos de los Estados Unidos. [12]https://www.nhlbi.nih.gov/health-topics/sleep-deprivation-and-deficiency
- Instituto Nacional del Corazón, Pulmón y Sangre. (n.d). Privación y deficiencia del sueño. Departamento de Salud y Servicios Humanos de los Estados Unidos. [13]https://www.nhlbi.nih.gov/health-topics/sleep-deprivation-and-deficiency
- Instituto Nacional del Corazón, Pulmón y Sangre. (n.d). Privación y deficiencia del sueño. Departamento de Salud y Servicios Humanos de los Estados Unidos. [14]https://www.nhlbi.nih.gov/health-topics/sleep-deprivation-and-deficiency
- “6041578611_f2c9e4d164_k.jpg” de rachel CALAMUSA está licenciado bajo CC BY-SA 2.0
- Instituto Nacional del Corazón, Pulmón y Sangre. (n.d). Privación y deficiencia del sueño. Departamento de Salud y Servicios Humanos de los Estados Unidos. [15]https://www.nhlbi.nih.gov/health-topics/sleep-deprivation-and-deficiency
- Instituto Nacional del Corazón, Pulmón y Sangre. (n.d). Privación y deficiencia del sueño. Departamento de Salud y Servicios Humanos de los Estados Unidos. [16]https://www.nhlbi.nih.gov/health-topics/sleep-deprivation-and-deficiency
- “Study_sleep.jpg” de Nic Ashman, Chippewa Valley Technical College está licenciado bajo CC BY 4.0
- Instituto Nacional del Corazón, Pulmón y Sangre. (n.d). Privación y deficiencia del sueño. Departamento de Salud y Servicios Humanos de los Estados Unidos. [17]https://www.nhlbi.nih.gov/health-topics/sleep-deprivation-and-deficiency
- Instituto Nacional del Corazón, Pulmón y Sangre. (n.d). Privación y deficiencia del sueño. Departamento de Salud y Servicios Humanos de los Estados Unidos. [18]https://www.nhlbi.nih.gov/health-topics/sleep-deprivation-and-deficiency
- Instituto Nacional del Corazón, Pulmón y Sangre. (n.d). Privación y deficiencia del sueño. Departamento de Salud y Servicios Humanos de los Estados Unidos. [19]https://www.nhlbi.nih.gov/health-topics/sleep-deprivation-and-deficiency
- Instituto Nacional del Corazón, Pulmón y Sangre. (n.d). Privación y deficiencia del sueño. Departamento de Salud y Servicios Humanos de los Estados Unidos. [20]https://www.nhlbi.nih.gov/health-topics/sleep-deprivation-and-deficiency
- Instituto Nacional del Corazón, Pulmón y Sangre. (n.d). Privación y deficiencia del sueño. Departamento de Salud y Servicios Humanos de los Estados Unidos. [21]https://www.nhlbi.nih.gov/health-topics/sleep-deprivation-and-deficiency
- Instituto Nacional del Corazón, Pulmón y Sangre. (n.d). Privación y deficiencia del sueño. Departamento de Salud y Servicios Humanos de los Estados Unidos. [22]https://www.nhlbi.nih.gov/health-topics/sleep-deprivation-and-deficiency
- Instituto Nacional del Corazón, Pulmón y Sangre. (n.d). Privación y deficiencia del sueño. Departamento de Salud y Servicios Humanos de los Estados Unidos. [23]https://www.nhlbi.nih.gov/health-topics/sleep-deprivation-and-deficiency
- “8609141689_ff923d2934_k.jpg” de Navy_nadap está licenciado bajo CC BY-NC-ND 2.0
- Instituto Nacional del Corazón, Pulmón y Sangre. (n.d). Privación y deficiencia del sueño. Departamento de Salud y Servicios Humanos de los Estados Unidos. [24]https://www.nhlbi.nih.gov/health-topics/sleep-deprivation-and-deficiency
- “Sleeping_man_J2.jpg” de Jamain está licenciado bajo CC BY-SA 3.0.
- Instituto Nacional del Corazón, Pulmón y Sangre. (n.d). Privación y deficiencia del sueño. Departamento de Salud y Servicios Humanos de los Estados Unidos. [25]https://www.nhlbi.nih.gov/health-topics/sleep-deprivation-and-deficiency
- Instituto Nacional del Corazón, Pulmón y Sangre. (n.d). Privación y deficiencia del sueño. Departamento de Salud y Servicios Humanos de los Estados Unidos. [26]https://www.nhlbi.nih.gov/health-topics/sleep-deprivation-and-deficiency
- Instituto Nacional del Corazón, Pulmón y Sangre. (n.d). Insomnio. Departamento de Salud y Servicios Humanos de los Estados Unidos. [27]https://www.nhlbi.nih.gov/health-topics/insomnia
- Instituto Nacional del Corazón, Pulmón y Sangre. (n.d). Insomnio. Departamento de Salud y Servicios Humanos de los Estados Unidos. [28]https://www.nhlbi.nih.gov/health-topics/insomnia
- Instituto Nacional del Corazón, Pulmón y Sangre. (n.d). Insomnio. Departamento de Salud y Servicios Humanos de los Estados Unidos. [29]https://www.nhlbi.nih.gov/health-topics/insomnia
- “Depiction_of_a_person_sufriendo_from_insomnia_ (sleeplessness) .png” por https://www.myupchar.com/en está bajo la licencia de CC BY-SA 4.0
- Instituto Nacional del Corazón, Pulmón y Sangre. (n.d). Insomnio. Departamento de Salud y Servicios Humanos de los Estados Unidos. [30]https://www.nhlbi.nih.gov/health-topics/insomnia
- Instituto Nacional del Corazón, Pulmón y Sangre. (n.d). Insomnio. Departamento de Salud y Servicios Humanos de los Estados Unidos. [31]https://www.nhlbi.nih.gov/health-topics/insomnia
- Instituto Nacional del Corazón, Pulmón y Sangre. (n.d). Insomnio. Departamento de Salud y Servicios Humanos de los Estados Unidos. [32]https://www.nhlbi.nih.gov/health-topics/insomnia
- Instituto Nacional del Corazón, Pulmón y Sangre. (n.d). Insomnio. Departamento de Salud y Servicios Humanos de los Estados Unidos. [33]https://www.nhlbi.nih.gov/health-topics/insomnia
- Instituto Nacional del Corazón, Pulmón y Sangre. (n.d). Insomnio. Departamento de Salud y Servicios Humanos de los Estados Unidos. [34]https://www.nhlbi.nih.gov/health-topics/insomnia
- Instituto Nacional del Corazón, Pulmón y Sangre. (n.d). Apnea del sueño. Departamento de Salud y Servicios Humanos de los Estados Unidos. [35]https://www.nhlbi.nih.gov/health-topics/sleep-apnea
- Instituto Nacional del Corazón, Pulmón y Sangre. (n.d). Apnea del sueño. Departamento de Salud y Servicios Humanos de los Estados Unidos. [36]https://www.nhlbi.nih.gov/health-topics/sleep-apnea
- Instituto Nacional del Corazón, Pulmón y Sangre. (n.d). Apnea del sueño. Departamento de Salud y Servicios Humanos de los Estados Unidos. [37]https://www.nhlbi.nih.gov/health-topics/sleep-apnea
- Instituto Nacional del Corazón, Pulmón y Sangre. (n.d). Apnea del sueño. Departamento de Salud y Servicios Humanos de los Estados Unidos. [38]https://www.nhlbi.nih.gov/health-topics/sleep-apnea
- “Depiction_of_a_Sleep_Apnea_patient_using_a_CPAP_machine.png” de https://www.myupchar.com/en está bajo la licencia de CC BY-SA 4. 0
- “Orthoapnea_, _oral_appliance.jp g” por Orthoapnea está licenciado bajo CC BY-SA 3.0 y “3D_printed_mouthpeace.jpg” por autor desconocido está licenciado bajo CC BY 3.0
- Instituto Nacional del Corazón, Pulmón y Sangre. (n.d). Apnea del sueño. Departamento de Salud y Servicios Humanos de los Estados Unidos. [39]https://www.nhlbi.nih.gov/health-topics/sleep-apnea
- Instituto Nacional del Corazón, Pulmón y Sangre. (n.d). Narcolepsia. Departamento de Salud y Servicios Humanos de los Estados Unidos. [40]https://www.nhlbi.nih.gov/health-topics/narcolepsy


