1.6: Farmacología Autonómica
- Page ID
- 120355
\( \newcommand{\vecs}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vecd}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash {#1}}} \)
\( \newcommand{\id}{\mathrm{id}}\) \( \newcommand{\Span}{\mathrm{span}}\)
( \newcommand{\kernel}{\mathrm{null}\,}\) \( \newcommand{\range}{\mathrm{range}\,}\)
\( \newcommand{\RealPart}{\mathrm{Re}}\) \( \newcommand{\ImaginaryPart}{\mathrm{Im}}\)
\( \newcommand{\Argument}{\mathrm{Arg}}\) \( \newcommand{\norm}[1]{\| #1 \|}\)
\( \newcommand{\inner}[2]{\langle #1, #2 \rangle}\)
\( \newcommand{\Span}{\mathrm{span}}\)
\( \newcommand{\id}{\mathrm{id}}\)
\( \newcommand{\Span}{\mathrm{span}}\)
\( \newcommand{\kernel}{\mathrm{null}\,}\)
\( \newcommand{\range}{\mathrm{range}\,}\)
\( \newcommand{\RealPart}{\mathrm{Re}}\)
\( \newcommand{\ImaginaryPart}{\mathrm{Im}}\)
\( \newcommand{\Argument}{\mathrm{Arg}}\)
\( \newcommand{\norm}[1]{\| #1 \|}\)
\( \newcommand{\inner}[2]{\langle #1, #2 \rangle}\)
\( \newcommand{\Span}{\mathrm{span}}\) \( \newcommand{\AA}{\unicode[.8,0]{x212B}}\)
\( \newcommand{\vectorA}[1]{\vec{#1}} % arrow\)
\( \newcommand{\vectorAt}[1]{\vec{\text{#1}}} % arrow\)
\( \newcommand{\vectorB}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vectorC}[1]{\textbf{#1}} \)
\( \newcommand{\vectorD}[1]{\overrightarrow{#1}} \)
\( \newcommand{\vectorDt}[1]{\overrightarrow{\text{#1}}} \)
\( \newcommand{\vectE}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash{\mathbf {#1}}}} \)
\( \newcommand{\vecs}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vecd}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash {#1}}} \)
Como verás a lo largo del curso, el sistema nervioso autónomo (SNA) es un tema muy importante por dos razones: Primero, la manipulación de la función del ANS es la base para tratar una gran cantidad de enfermedades cardiovasculares, pulmonares, gastrointestinales y renales; segundo, apenas hay un medicamento digno de mención sin algunos efectos secundarios autonómicos importantes (cf. antihistamínicos). Ya has escuchado algo sobre el ANS y su diagrama de cableado en la conferencia del Dr. Strichartz sobre los receptores colinérgicos, y ciertamente no es mi intención reproducir estas imágenes o los diversos diagramas en tu texto. Espero darles una presentación ligeramente diferente en la que se resalten los puntos importantes en esta tarea de libro de texto bastante larga.
Ya has escuchado sobre los receptores colinérgicos nicotínicos y el control del sistema nervioso somático (SNS) del músculo estriado voluntario. El ANS, en pocas palabras, controla todo lo demás: músculo liso, músculo cardíaco, glándulas, y otras funciones involuntarias. Normalmente pensamos en el ANS como un sistema motor —aunque sí tiene nervios sensoriales, no hay nada particularmente distintivo en ellos.
Anatomía
La división simpática de la ANS se llama TORACOLUMBAR, pero tiene entrada de centros cerebrales superiores como hipotálamo, corteza límbica, etc. Los nervios simpáticos preganglionares tienen cuerpos celulares en la columna intermediolateral de la médula espinal desde aproximadamente T1 a L3. Las fibras eferentes salen con las raíces ventrales de los nervios espinales y luego salen en una rama blanca que conduce a un ganglio (es decir, una colección de cuerpos celulares de neuronas postganglionares). Los nervios preganglionares pueden estimular varios nervios postgangliónicos que se reunen al nervio espinal a través de una rama gris. Los ganglios se encuentran en varios lugares:
- Paravertebral: 22 pares localizados a cada lado de la columna vertebral. Los ganglios superiores se fusionan para formar los ganglios cervicales superior y medio y el ganglio estrellado, que se localiza aproximadamente a C6. La neurona pregangliónica puede viajar arriba o abajo de varios niveles dermatomales antes de sinapsarse con una o más neuronas postganglionares.
- Prevertebral: Los ganglios celíacos, mesentéricos superiores y mesentéricos inferiores. A veces se llaman ganglios colaterales.
- Médula suprarrenal: Esta también se deriva del tejido de la cresta neural y funciona de la misma manera que un ganglio, aunque la salida está circulando por epinefrina y norepinefrina.
La división parasimpática o CRANEOSACRAL tiene su origen en los núcleos de los nervios craneales III, VII, IX y X así como en las raíces nerviosas S2-4. Las fibras preganglionares viajan casi hasta el órgano terminal antes de la sinapsificación en el ganglio:
- III va desde el núcleo Edinger Westphal hasta el ganglio ciliar, y los nervios postganglionares continúan hasta el ojo.
- VII inerva los ganglios pterigopalatinos y submandibulares que controlan las glándulas lagrimales y salivales, respectivamente.
- IX inerva el ganglio ótico que controla la parótida
- X inerva el corazón, pulmón, tracto gastrointestinal y otras vísceras esplácnicas. Los cuerpos celulares postganglionares están contenidos en tejido especializado dentro del corazón (por ejemplo, tejido nodal AV), tracto GI (por ejemplo, plexo de Auerbach).
- Los nervios preganglionares S2-4 se originan en el núcleo parasimpático sacro y salen del cordón a través de los nervios pélvicos esplácnicos y pudendos. Inervan el tracto gastrointestinal distal, la vejiga y los genitales.
No vamos a discutir específicamente el sistema nervioso entérico —a menudo tratado como una tercera división del SNA. Consiste en redes complejas de ganglios interconectados y fibras nerviosas, contenidas en gran parte con los plexos mentérico (Auerbach) y submucoso (Meissner). Este sistema ejerce control local sobre la secreción GI, la motilidad, el tono de los vasos sanguíneos y el transporte de fluidos. Está sujeto a control por medio de iinputs simpáticos, parasimpáticos y del SNC.
Si miramos esquemáticamente las divisiones simpático y parasimpático, es fácil ver cómo la división simpática se adapta a las respuestas de “vuelo o susto”. La estimulación de una neurona pregangliónica puede conducir a la activación generalizada de las neuronas postganglionares y a la liberación de hormonas del estrés como la epinefrina. La división parasimpática a menudo se llama sistema “vegetativo”, y es muy adecuada para controlar partes discretas del cuerpo.



Existen algunas diferencias entre los sistemas somático y autonómico que vale la pena recordar.
|
AUTONÓMICO |
SOMÁTICO |
|---|---|
|
|
Neurotransmisión colinérgica
Las figuras 6-3 y 6-4 en Katzung esquematizan los terminales nerviosos colinérgicos y adrenérgicos. Los receptores colinérgicos se categorizan generalmente de la siguiente manera:
Ganglios autonómicos de la placa final del motor nicotínico
Ganglios muscarínicos autonómicos parasimpáticos postgangliónicos
Todos los receptores nicotínicos son, por definición, estimulados por el alcaloide nicotina. Sabemos que los dos tipos de receptores nicotínicos difieren porque se ven afectados diferencialmente por diversos agonistas y antagonistas
|
Agonistas |
Antagonista |
|
|---|---|---|
|
Placa de extremo del motor |
feniltrimetilamonio (PTMA) |
bungarotoxina de decametonio |
| Ganglio | dimetilfenilpiperazinio (DMPP) | hexametonio |
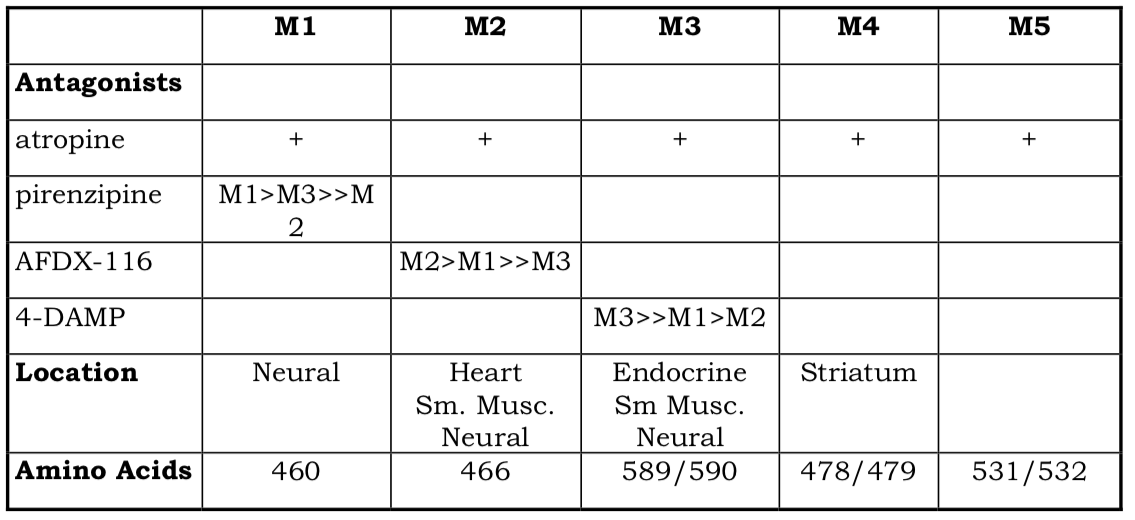
Los receptores muscarínicos son los estimulados por el alcaloide muscarina, el cual proviene del hongo Amanita muscaria. En este escrito hay 5 subtipos postulados de receptores muscarínicos (ver tabla) aunque no se sabe mucho sobre los dos últimos.
Subtipos de receptores muscarínicos
Transducción de señales colinérgicas
La respuesta nicotínica del músculo esquelético ha sido discutida en detalle. La ACh provoca despolarización por un aumento repentino de la conductancia de Na+. La repolarización depende del flujo hacia afuera de K+.
La transducción de las respuestas muscarínicas depende del tejido. Por ejemplo, la ACh causa hiperpolarización del tejido conductor cardíaco al aumentar la conductancia K+ (M2). En el músculo liso G.I. provoca despolarización parcial al aumentar la conductancia de Na+ y Ca2+ (M3).
Respuestas Muscarínicas

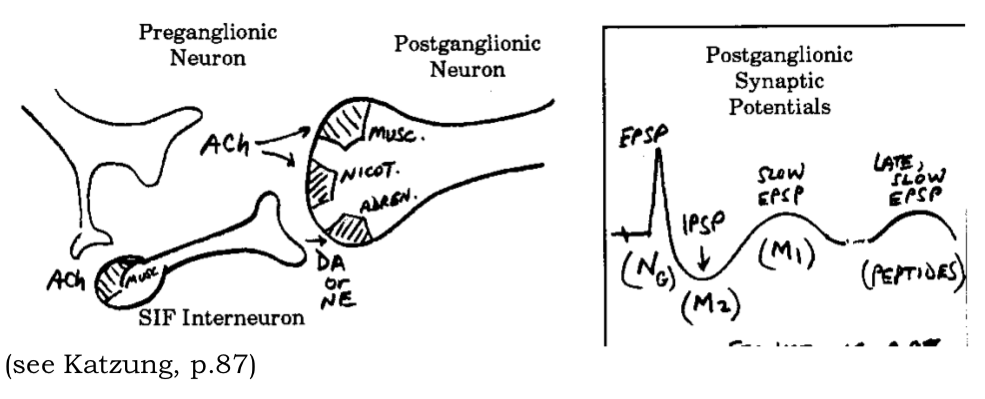
La transmisión gangliónica es un sistema muy complejo (véase la conferencia de Strichartz). Un efecto nicotínico inicial conduce a un aumento en la conductancia de Na+ y un potencial postsináptico excitatorio rápido (EPSP). Esto es modulado por un EPSP muscarínico (M1) lento y un potencial postsináptico inhibitorio (IPSP) que puede ser muscarínico (M2) o puede implicar transmisión adrenérgica de una interneurona SIF (pequeña, intensamente fluorescente).
Neurotransmisión Adrenérgica
La neurotransmisión de casi todos los nervios simpáticos postganglionares es adrenérgica, es decir, involucra noradrenalina (NE, norepinefrina, levarterenol). Los receptores adrenérgicos fueron divididos por primera vez en α y β por Ahlquist en 1948. El patrón de respuestas que definió se basó en las potencias relativas de los agonistas:
α— epinefrina > norepinefrina > fenilefrina >> isoproterenol
β — isoproterenol > epinefrina ≥ norepinefrina >> fenilefrina
Las diferencias de potencia más sutiles y antagonistas selectivos nos permitieron subtipar estos receptores.

Agonistas y antagonistas adrenérgicos selectivos
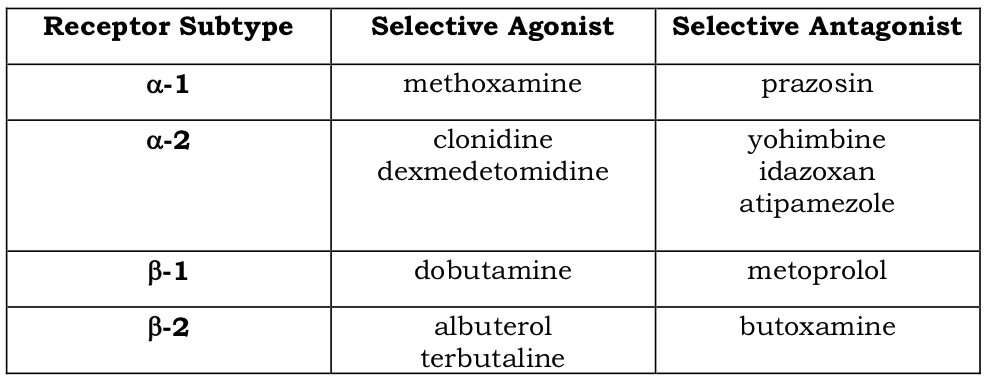
Los subtipos de receptores α (α1a, α1b, α1d; α2a, α2b, α2c) han sido clonados y localizados en diferentes tejidos, pero se desconocen sus funciones fisiológicas. Se ha descrito una respuesta β-3 que media la lipólisis en adipocitos. No hay agonistas/antagonistas verdaderamente selectivos para el receptor β-3, y la respuesta no es bloqueada por la mayoría de los antagonistas β. La selectividad de los fármacos en la tabla es sólo relativa.
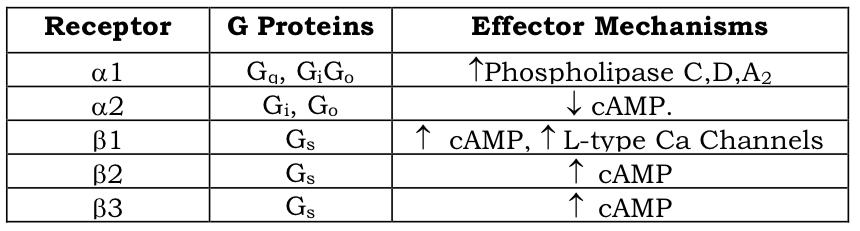
La transducción de señales de los receptores adrenérgicos ha sido ampliamente estudiada. Los receptores α-2 y β dependen de la inhibición mediada por la proteína G o la activación de la adenilil ciclasa, mientras que α-1 actúa activando fosfolipasas para hidrolizar fosfoinosítidos.
¿Cómo podemos usar medicamentos para promover o inhibir la neurotransmisión colinérgica o noradrenérgica? Recomiendo que cada uno de ustedes dibuje un esquema de los dos tipos de terminales nerviosos (cf Katzung 6-3 y 6-4) e intente incorporar la información de la Tabla 6-5. Pasaremos por esto brevemente en clase. En ambos casos, existen toxinas o fármacos aprobados/experimentales que pueden afectar
- La síntesis, transporte o almacenamiento del transmisor
- La liberación del transmisor
- El efecto del transmisor en los sitios receptores
- La inactivación o metabolismo del transmisor
[También es posible modificar la neurotransmisión simpática a nivel de la transducción de señales, ¿se te ocurre un ejemplo?]
Es importante darse cuenta de que las respuestas a la mayoría de los fármacos autonómicos no son estáticas a lo largo del tiempo. La magnitud de la respuesta depende enormemente del tono basal, y las respuestas pueden cambiar con la administración repetida del fármaco o alteraciones en la fisiología del paciente. Cuando un medicamento pierde su efecto decimos que el paciente se vuelve tolerante —es decir, la misma dosis produce menos efecto (o se necesita mucho más para producir el mismo efecto). Este fenómeno se describe mejor en el caso de los fármacos adrenérgicos:
- “Taquifilaxis” Ciertos fármacos como la efedrina actúan liberando reservas intraneuronales de norepinefrina preformada. Después de la dosificación repetida, el suministro de neurotransmisor puede agotarse temporalmente.
- Regulación por disminución del receptor Esto puede ser una disminución en el número de receptores disponibles o una disminución en la afinidad del ligando por el receptor. Un buen ejemplo es la disminución de receptores β1 en el miocardio de pacientes con falla congestiva.
- Desacoplamiento reversible de ocupación de receptores y respuesta celular por fosforilación e internalización del receptor. Esto se resuelve mejor para el receptor β adrenérgico.
Efectos en los Órganos Finales
El Cuadro 6-3 en Katzung (o el Cuadro 5-1 en G & G) enumera los efectos de estimular los receptores colinérgicos α y β o muscarínicos. En la mayoría de los casos notarás que la estimulación parasimpática produce efectos que promueven funciones “vegetativas” normales como micción, defecación, producción de saliva, acomodación del ojo para visión cercana, etc. La activación simpática hace aquellas cosas que se consideran necesarias para “luchar o huir” como aumentar el gasto cardíaco, aumentar la tasa metabólica, relajar el músculo ciliar para la visión a distancia, etc. A menudo los dos sistemas funcionan en oposición, pero no siempre es así. En el caso de los vasos sanguíneos, el tono predominante es α−adrenérgico, y hay relativamente poco tono β o muscarínico. [¿Por qué tiene sentido esto?]
En un individuo sano y joven en reposo el tono predominante en la mayoría de los tejidos es parasimpático: por ejemplo, hay tono vagal predominante en el corazón, peristalsis en el tracto GI y GU, y las pupilas son pequeñas. En un sujeto bajo estrés físico (o un paciente crítico) puede haber un tono simpático máximo. Esto es importante por dos razones:
- Un fármaco que actúa bloqueando cualquier actividad autonómica tendrá mucho más efecto si para empezar hay mucha actividad.
- De ello se deduce que una droga que bloquea la transmisión gangliónica (es decir, la función simpática y parasimpática) tendrá su mayor efecto sobre el sistema que predomina. [Entonces, ¿los efectos predominantes de los bloqueadores gangliónicos son simpatolíticos o parasimpatolíticos? ¿Para qué se utilizan?]
Aplicaciones Clínicas de las Diversas Clases de Medicamentos
Agonistas colinérgicos
El uso de estos agentes es bastante limitado, en parte porque tienen efectos tan generalizados. Los agonistas nicotínicos ocupan un lugar pequeño pero importante en terapéutica y toxicología. No podemos usar la acetilcolina en sí de manera efectiva [¿por qué?].
La nicotina y la succinilcolina son los dos “agonistas” nicotínicos más utilizados, pero paradójicamente ambos fármacos causan una despolarización de membrana tan persistente que inactivan los canales de Na y bloquean la transmisión neuromuscular (véase el Dr. Strichartz comenta sobre relajantes musculares “despolarizantes”) . La nicotina es utilizada como insecticida y autoadministrada (en dosis bajas) por quienes fuman y quienes están tratando de dejar de fumar. La succinilcolina se utiliza clínicamente para producir bloqueo neuromuscular.
Los “agonistas” más comunes son aquellos que actúan indirectamente inhibiendo la acetilcolinesterasa (ChE). Los inhibidores reversibles como la neostigmina y la piridostigmina son utilizados por los anestesiólogos para revertir los efectos de antagonistas nicotínicos como el curare. También se administran a pacientes que padecen miastenia gravis y tienen anticuerpos circulantes contra sus propios receptores nicotínicos. En ambos casos, los fármacos están funcionando aumentando la concentración de acetilcolina disponible en la placa terminal del motor. Los inhibidores de ChE de acción central también se están utilizando en la demencia de Alzheimer.
Los inhibidores irreversibles de ChE como los organofosfatos inactivan permanentemente la enzima. Estos fármacos se presentaron en Caso Discusión 1 —se utilizan como insecticidas y como “gases nerviosos”. Uno de ellos, el ecotiofato, se utiliza clínicamente para producir miosis de larga duración (constricción pupilar) para glaucoma refractario.
Los agonistas muscarínicos como metacolina, pilocarpina, betanecol y carbacol se utilizan para producir miosis (en casos de glaucoma o cirugía ocular) y para aumentar la actividad del músculo liso GI y GU. Estos últimos efectos a veces son útiles en casos de gastroparesia diabética o disfunción vesical.
Antagonistas colinergicos
Antagonistas nicotínicos como d-tubocurarina (curare) y pancuronio se utilizan para producir relajación muscular para cirugía y en ocasiones para facilitar la ventilación en pacientes críticos. Estos llamados relajantes “no despolarizantes” actúan como antagonistas competitivos en el receptor nicotínico. La selectividad de estos relajantes más viejos no es muy buena: el curare es un bloqueador gangliónico débil, y el pancuronio puede producir un bloqueo muscarínico sustancial. [¿Cuáles serán sus efectos secundarios cuando se utilicen para la relajación muscular?]
La toxina botulínica es una toxina bacteriana que bloquea la liberación de acetilcolina al unirse a proteínas de acoplamiento e inhibir la exocitosis. Ahora se utiliza en algunas distonias focales, trastornos del movimiento y estrabismo (ojos cruzados). El medicamento se administra por inyección directa en el músculo y produce denervación parcial durante 3-5 meses.
Los antagonistas muscarínicos siguen siendo ampliamente utilizados. Los prototipos son los alcaloides de belladona, atropina y escopolamina. También hay un número bastante grande de drogas sintéticas similares a la atropina. Todos ellos son antagonistas competitivos reversibles que producen midriasis (dilatación pupilar), sequedad de boca, taquicardia, sedación y disminución del tono del músculo liso bronquial, GI y GU. Lógicamente, se utilizan para tratar bradicardia, diarrea y espasmos vesicales. La atropina también se usa como sedantes, para dilatar las pupilas, para reducir las secreciones y para producir broncodilatación. Con frecuencia, la atropina se utiliza para contrarrestar los efectos muscarínicos de fármacos como los inhibidores de ChE.
Es muy importante recordar que muchos medicamentos útiles de categorías completamente diferentes tienen pronunciados efectos secundarios anticolinérgicos; ejemplos de estos incluyen antihistamínicos (Benadryl), antidepresivos tricíclicos (Elavil), fenotiazinas (Mellaril). Todos estos medicamentos pueden producir sedación, latidos cardíacos rápidos, estreñimiento y retención urinaria.
Agonistas Adrenérgicos
Esta clase incluye los agonistas endógenos norepinefrina (NE), epinefrina (E) y dopamina (DA). Estos fármacos no son terriblemente selectivos para los diversos receptores, y su actividad relativa α vs β (o δ, en el caso de DA) depende en gran medida de la dosis administrada. La mayoría de los agonistas actúan directamente en los receptores pre o postsinápticos, pero algunos (efedrina, anfetamina, tiramina) actúan liberando NE de terminales.
Por favor revise el Cuadro 9-4 y Figura 9-6 en Katzung que describen las diferentes respuestas cardiovasculares a fenilefrina, isoproterenol y epinefrina (un α, β y fármaco simpaticomimético mixto, respectivamente). La epinefrina (en dosis bajas) y el isoproterenol estimulan los receptores β1 y β2 para aumentar la frecuencia cardíaca y la contractilidad pero disminuir la resistencia vascular periférica. La norepinefrina tiene muy poco efecto sobre los receptores β2 vasculares, por lo que produce constricción periférica (G & G p. 205):
Los agonistas α-1 como la fenilefrina se utilizan principalmente por sus efectos sobre el tono vascular. Por vasoconstricción local pueden actuar como descongestionantes nasales y retardar la absorción de otras drogas como los anestésicos locales. Por supuesto, se utilizan para tratar la hipotensión o shock, especialmente cuando hay vasodilatación inapropiada (por ejemplo, sepsis gramnegativa). Estos fármacos también se utilizan frecuentemente como midriáticos
agonistas α-2. La clonidina, la metildopa, la guanfacina y la guanábenz reducen la presión arterial a través de una reducción central del tono simpático. Todos se utilizan para el tratamiento ambulatorio de la hipertensión arterial. La estimulación de los receptores α-2 postsinápticos puede causar inicialmente vasoconstricción y aumentar la resistencia periférica. Se cree que los efectos antihipertensivos de la clonidina y otras imidazolinas están mediados, en parte, por receptores de “imidazolina” no adrenérgicos (cf. Katzung, p. 159). La clonidina y la dexmedetomidina también se utilizan en el hombre por sus propiedades sedantes y analgésicas.
Los agonistas β-1 como la dobutamina o los agonistas β no selectivos como el isoproterenol se utilizan para aumentar la contractilidad miocárdica y, a veces, para aumentar la frecuencia cardíaca o la automaticidad. El hecho de que estos agentes puedan disminuir la poscarga es una ventaja en pacientes con falla congestiva; la propensión de los agonistas β a causar taquiarritmias no lo es.
Los agonistas β-2 como albuterol, metaproterenol o terbutalina son extremadamente útiles por sus propiedades broncodilatadoras. Los asmáticos suelen tomarlos por inhalación. Los agonistas β-2 también pueden estabilizar las membranas de los mastocitos y abortar reacciones de hipersensibilidad aguda como la anafilaxia. El fármaco de elección para esta indicación es la epinefrina. Los agonistas β-2 pueden relajar el músculo liso uterino, y a veces se usan medicamentos como la ritodrina para retrasar el parto prematuro.
Antagonistas adrenérgicos
Los antagonistas α-1 como la prazosina se utilizan para el tratamiento ambulatorio de la hipertensión arterial. Los mayores bloqueadores no selectivos como la fentolamina eran mucho más propensos a causar taquicardia [¿por qué?]. La fenoxibenzamina, un bloqueador α no competitivo, se ha utilizado para la terapia del feocromocitoma.
Los antagonistas α-2 como el atipamezol no se comercializan, pero se han probado en el hombre. Teóricamente, podrían ser útiles para revertir los efectos de fármacos como la clonidina y la dexmedetomidina.
Los antagonistas β como propranolol, nadolol y timolol son fármacos no selectivos que son ampliamente utilizados. Metoprolol, esmolol y atenolol son relativamente selectivos para los receptores β-1. [¿Cuál es la ventaja teórica de esto?] Labetalol tiene actividad antagonista α y β. Estos fármacos son de gran importancia para el tratamiento de la hipertensión, la cardiopatía isquémica, la miocardiopatía obstructiva y las taquiarritmias. Pueden aumentar la supervivencia después de un infarto de miocardio. El propranol también se ha utilizado para tratar la tormenta tiroidea. A diferencia de algunos bloqueadores β, el propranolol tiene una actividad sustancial en el SNC y ha demostrado ser útil para la migraña y el temblor esencial benigno. [¿Cómo podrían plantear un problema los efectos metabólicos de los bloqueadores beta?]
Fármacos simpatopléjicos diversos. Estos medicamentos son tratamientos más antiguos para la hipertensión y en gran parte han sido reemplazados por fármacos como inhibidores de la enzima convertidora de angiotensina, bloqueadores de los canales de calcio, así como bloqueadores α y β. La reserpina, que agota las terminales nerviosas del NE, se describe (Katzung, p.163) como un tratamiento aceptable para la hipertensión arterial. En mi opinión, la droga es de interés principalmente histórico. Guanetidina, previene la liberación de NE —otro tipo de simpatectomía química. Sus efectos secundarios, especialmente la hipotensión postural y la diarrea, pueden ser graves, por lo que tradicionalmente se ha reservado para casos de hipertensión refractaria a otros tratamientos. La metirosina (α-metil p-tirosina) inhibe la tirosina hidroxilasa, el paso limitante de la velocidad en la biosíntesis de catecolaminas. Ha tenido algún uso en el tratamiento adyuvante del feocromocitoma.
- ¿Cuáles son las diferencias importantes entre el sistema nervioso somático y el sistema nervioso autónomo?
- ¿Cómo se adapta la anatomía del sistema simpático/parasimpático a su papel fisiológico?
- ¿Cómo podemos distinguir los receptores nicotínicos en la placa terminal motora de los que se encuentran en los ganglios autónomos?
- ¿Cuál es la base para subtipificar los receptores adrenérgicos α y β? ¿Cuáles son las supuestas ventajas de los agentes terapéuticos que son específicos para un subtipo de receptor?
- ¿Por qué mecanismos los fármacos pueden modificar la transmisión adrenérgica y colinérgica?
Conjunto de problemas — Sistema Nervioso Autónomo
El pindolol es un agonista parcial en los receptores β. ¿Cómo puede actuar como antagonista? ¿Cuál es la ventaja putativa de este medicamento?
¿Cuáles son las posibles razones para el desarrollo de tolerancia a un fármaco βagonista (en términos generales, por favor)? Si sospechamos que ha habido regulación a la baja del receptor, ¿cómo podríamos investigarla? ¿Cómo podríamos determinar si hay menos receptores o si el receptor ha disminuido la afinidad por el agonista? Pista: Ver Scatchard Plot en notas del Dr. Strichartz.
Hemos aceptado que NE y ACh son neurotransmisores para neuronas simpáticas y parasimpáticas postganglionares, respectivamente. ¿Qué tipo de pruebas fueron necesarias para llegar a esta conclusión?
Un paciente que recibe el inhibidor de MAO, pargilina, puede tener una crisis hipertensiva después de comer queso o beber Chianti, sin embargo este medicamento se comercializó originalmente para bajar la presión arterial. ¿Cómo podemos explicar estos efectos aparentemente opuestos?


