1.8: Fármacos antiinflamatorios
- Page ID
- 120372
\( \newcommand{\vecs}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vecd}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash {#1}}} \)
\( \newcommand{\id}{\mathrm{id}}\) \( \newcommand{\Span}{\mathrm{span}}\)
( \newcommand{\kernel}{\mathrm{null}\,}\) \( \newcommand{\range}{\mathrm{range}\,}\)
\( \newcommand{\RealPart}{\mathrm{Re}}\) \( \newcommand{\ImaginaryPart}{\mathrm{Im}}\)
\( \newcommand{\Argument}{\mathrm{Arg}}\) \( \newcommand{\norm}[1]{\| #1 \|}\)
\( \newcommand{\inner}[2]{\langle #1, #2 \rangle}\)
\( \newcommand{\Span}{\mathrm{span}}\)
\( \newcommand{\id}{\mathrm{id}}\)
\( \newcommand{\Span}{\mathrm{span}}\)
\( \newcommand{\kernel}{\mathrm{null}\,}\)
\( \newcommand{\range}{\mathrm{range}\,}\)
\( \newcommand{\RealPart}{\mathrm{Re}}\)
\( \newcommand{\ImaginaryPart}{\mathrm{Im}}\)
\( \newcommand{\Argument}{\mathrm{Arg}}\)
\( \newcommand{\norm}[1]{\| #1 \|}\)
\( \newcommand{\inner}[2]{\langle #1, #2 \rangle}\)
\( \newcommand{\Span}{\mathrm{span}}\) \( \newcommand{\AA}{\unicode[.8,0]{x212B}}\)
\( \newcommand{\vectorA}[1]{\vec{#1}} % arrow\)
\( \newcommand{\vectorAt}[1]{\vec{\text{#1}}} % arrow\)
\( \newcommand{\vectorB}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vectorC}[1]{\textbf{#1}} \)
\( \newcommand{\vectorD}[1]{\overrightarrow{#1}} \)
\( \newcommand{\vectorDt}[1]{\overrightarrow{\text{#1}}} \)
\( \newcommand{\vectE}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash{\mathbf {#1}}}} \)
\( \newcommand{\vecs}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vecd}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash {#1}}} \)
La inflamación está mediada en parte por prostaglandinas producidas por la vía de la ciclooxigenasa. Los AINE inhiben esta vía y sirven como antiinflamatorios combinados, antipiréticos y analgésicos. Debido a que los AINE son generalmente inespecíficos y ejercen numerosos efectos secundarios, existe un gran interés en terapias más específicas como los inhibidores selectivos de la COX-2 y los agentes anticitoquinas.
Prostaglandinas: Funciones Fisiológicas y Patológicas
Todas las células del cuerpo tienen la capacidad de sintetizar prostaglandinas. En respuesta a estímulos inflamatorios, el ácido araquidónico (AA) se separa de los fosfolípidos plasmáticos por la fosfolipasa A2. La ciclooxigenasa metaboliza AA en el cicloendoperóxido prostaglandina H2 (PGH2), que luego se convierte en PGG2, PGE2, PGF2α, PGI2 (prostaciclina) o TXA2 (tromboxano) por enzimas apropiadas (es decir, tromboxano sintasa en plaquetas, prostaciclina sintasa en células endoteliales).
Las prostaglandinas ejercen numerosas funciones fisiológicas y fisiopatológicas:
- Fisiológico: homeostasis de temperatura, tono bronquial, citoprotección (mucosa gástrica y renal), movilidad intestinal, tono miometrial, viabilidad del semen (algunas prostaglandinas como PGE1 tienen efectos antiinflamatorios), secreción de renina
- ¡Patológico: fiebre (termorregulación hipotalámica aberrante), asma (sensibilidad de las vías respiratorias e hiperreactividad inmune), úlceras (pérdida de citoprotección), diarrea (movilidad intestinal), dismenorrea (tono miometrial), inflamación, erosión ósea, dolor (que se cree que es causado por PGT2)
Las funciones específicas de las prostaglandinas en el contexto de la inflamación incluyen:
- ¡PGI2: inhibe la agregación plaquetaria, la vasodilatación, la permeabilidad vascular (edema)
- ¡PGE2: dolor, hiperalgesia, calor, vasodilatación, broncoconstricción, actúan sinérgicamente con otros mediadores proinflamatorios (histamina, complemento, LTB4)
- ¡TXA2: promueve la agregación plaquetaria, la vasoconstricción, la broncoconstricción
Ciclooxigenasa
Existen dos formas de enzimas ciclooxigenasa (COX): COX-1 y COX-2. Aunque COX-1 y COX-2 catalizan la misma reacción, su expresión, funciones y propiedades son marcadamente diferentes.
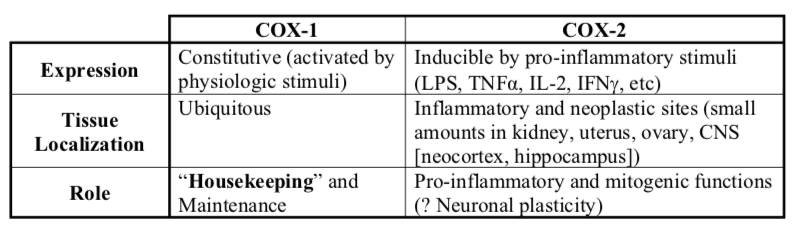
COX-1 produce PGE2, PGI2 y TXA2 en plaquetas, mucosa GI, endotelio vascular y riñón. Las funciones de mantenimiento de estas prostaglandinas incluyen el mantenimiento del flujo sanguíneo renal y gastrointestinal (citoprotección), la regulación de la homeostasis vascular, la función renal, la proliferación de la mucosa intestinal y la función plaquetaria.
Las funciones proinflamatorias de las prostaglandinas producidas por COX-2 incluyen dolor, fiebre, proliferación de leucocitos e inflamación. COX-2 produce prostaglandinas en sitios de inflamación (en macrófagos, en tejido sinovial de artritis reumatoide articular). Las funciones mitogénicas de la prostaglandina producida por COX-2 incluyen génesis renal y reproducción.
El objetivo de la terapia antiinflamatoria farmacológica ha sido inhibir las prostaglandinas producidas por COX-2. La inhibición no específica de COX-1 produce efectos secundarios gastrointestinales y plaquetarios. Datos recientes sobre la toxicidad de los AINE selectivos para COX-2 ilustran que esta es una visión excesivamente simplista. La magnitud del problema de la COX-2 aún no está clara en este escrito, pero será considerado en diversos puntos de esta discusión.
Existe una vía adicional completa de metabolismo del ácido araquidónico por enzimas llamadas lipoxigenasas. La 5-lipoxigenasa no está presente en todos los tejidos pero se limita a neutrófilos, eosinófilos, monocitos y ciertas poblaciones de mastocitos. Las lipoxigenasas producen leucotrienos (por ejemplo LTB4, LTD4), que son potentes broncoconstrictores y agentes quimiotácticos. Los leucotrienos tienen un papel importante en el asma, la glomerulonefritis y la enfermedad inflamatoria intestinal. (Consulte el caso Asma.
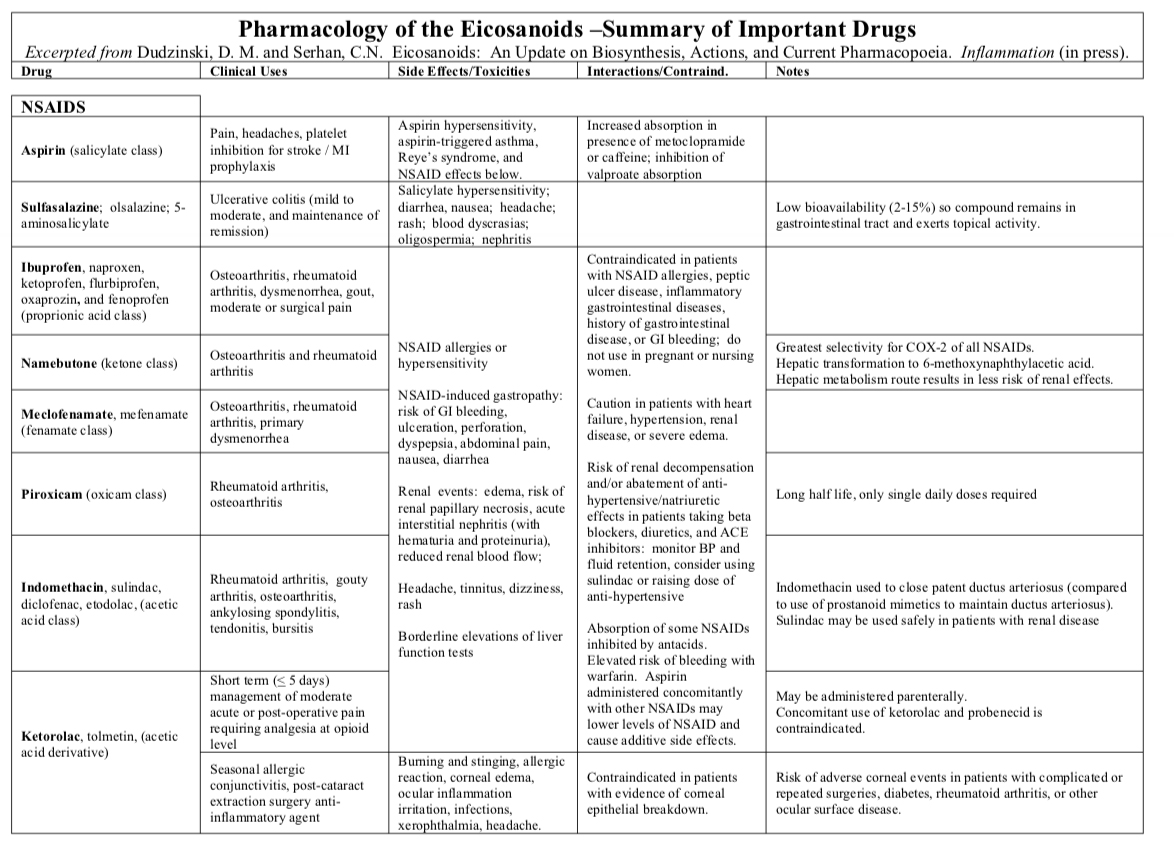
AINE (antiinflamatorios no esteroideos)
La mayoría de los AINE son derivados de ácidos carboxílicos policíclicos con valores de pKa relativamente bajos. Los AINE a menudo se clasifican en función de su estructura química (ver Figura 1).
- ¡Salicilatos: aspirina; diflunisal, 5-aminosalicilato, salicilato de sodio, salicilato de magnesio, sulfasalazina, olasalzina
- ¡Ácidos acéticos: indometacina, diclofenaco, sulindaco, etodolaco, ketorolaco, tolmetina
- ¡Ácidos propiónicos: ibuprofeno, naproxeno, fenoprofeno, ketoprofeno, flurbiprofeno, oxaprozina
- ¡Ácidos fenámicos: meclofenamato, mefenamato
- ¡Ácidos enólicos (clase oxicam): piroxicam
- ¡Cetonas: nabumetona (convertida en ácido 6-naftilacético en el hígado)
Farmacodinámica general de AINE
Todos los AINE (excepto la aspirina) actúan como inhibidores reversibles y competitivos de la ciclooxigenasa. Bloquean el canal hidrofóbico por el cual el sustrato ácido araquidónico accede al sitio activo de la enzima. La aspirina modifica y destruye covalentemente la enzima ciclooxigenasa.
La función final del AINE es inhibir la COX-2, evitando la generación de eicosanoides proinflamatorios y limitando así la extensión de la inflamación y los signos y síntomas adversos.
- ¡Todos los AINE tienen una relación de inhibición de COX-2/inhibición de COX-1. Cuanto mayor sea la relación, más específico será el efecto terapéutico y menos efectos gastrointestinales o plaquetarios.
− Los AINE con relación alta (100:1 a 1000:1) son selectivos de COX-2 (Coxib) ¡
- A pesar de los beneficios de los AINE, solo proporcionan alivio sintomático, ya que la fisiopatología subyacente o lesión generalmente no se ve afectada.
Los AINE tienen tres efectos terapéuticos primarios:
- ¡Analgesia
- ¡Anti-pirexia (disminución de la PGE2 hipotalámica)
- Antiinflamatorio
Los AINE también se utilizan como antitrombóticos. Al perjudicar la agregación plaquetaria, prolongan el tiempo de sangrado y funcionan como anticoagulantes. Los inhibidores específicos de la COX-2 no ejercen efectos antitrombóticos. Otras funciones de los AINE incluyen la inhibición de:
- Generación de superóxido
- ¡Liberación de enzima lisosómica
- ¡Agregación/adhesión de neutrófilos
- Función linfocitaria
- ¡Liberación de citocinas (IL-6)
Indicaciones para AINE específicos
Consulte el Cuadro 1 para encontrar indicaciones comunes a cada clase estructural de AINE. Consulte a continuación los medicamentos selectivos de COX-2.
Los AINE no selectivos se utilizan como analgésicos para el dolor moderado de origen musculoesquelético e inflamatorio (dolores de cabeza, dismenorrea, osteoartritis, artritis reumatoide, gota, dolor quirúrgico, tendinitis y bursitis). Los AINE también funcionan como agentes antiinflamatorios en muchas de estas afecciones y colitis ulcerosa. Los efectos antiplaquetarios de aspirina se utilizan para IM y profilaxis de ictus El acetaminofén (técnicamente no es un AINE) no tiene actividad antiinflamatoria pero es ampliamente utilizado como analgésico y antipirético.
Farmacocinética de AINE
Como se indicó anteriormente, los AINE son ácidos orgánicos débiles. Por lo general, tienen
- Absorción GI eficiente (casi completa)
- ƒMetabolismo hepático de primer paso bajo
- Pequeños volúmenes de distribución pero extensa unión a proteínas (> 95%) lo que ralentiza la velocidad a la que estos fármacos cruzan la pared capilar y penetran en el tejido.
- ¡Acumulación en células en sitios de inflamación (los AINE ácidos se secuestran preferentemente en tejidos sinoviales inflamados)
- ¡Ecreción enterohepática y renal eficiente
- ¡Semividas variables (cuanto menor es el pKa generalmente más corta es la vida media)
Semividas de eliminación de plasma: otro método para clasificar los AINE (además de la estructura)
- Media Vida Corta (< 6 horas): efecto y aclaramiento más rápido Aspirina (0.25-0.33 hrs), Diclofenaco (1.1 ± 0.2 hrs), Ketoprofeno (1.8 ± 0.4 hrs), Ibuprofeno (2.1 ± 0.3 hrs), Indometacina (4.6 ± 0.7 hrs)
- ¡Vida media larga (> 10 horas): inicio del efecto más lento y aclaramiento más lento Naproxeno (14 ± 2 hrs), Sulindac (14 ± 8hrs), Namebutona (26 ± 5 hrs), Piroxicam (57 ± 22 hrs) (también Inhibidores Selectivos de COX-2)
Interacciones importantes con medicamentos:
- Desplazar otros fármacos de los sitios de unión a proteínas plasmáticas:
- Anticoagulantes (warfarina): El riesgo de sangrado aumentó mucho
- Fenitoína: (aumento de la toxicidad del SNC, dificultad de dosificación)
- Hipoglucemios orales: (aumento del riesgo hipoglucémico)
- Metotrexato: (aumento de la toxicidad)
- Antihipertensivos (diuréticos, betabloqueantes, inhibidores de la ECA): Los AINE pueden reducir los efectos antihipertensivos y causar descompensación renal o insuficiencia renal en pacientes que reciben estos medicamentos
- Metotrexato, digoxina, aminoglucósidos, litio: los AINE inhiben el aclaramiento
- Probenecid: aclaramiento renal de AINE reducido por probenecid
- ¡Antiácidos: absorción de algunos AINE inhibida por antiácidos
- ¡Aspirina: puede disminuir los niveles de otros AINE, pero los efectos secundarios son aditivos
Toxicidad AINE
Los AINE afectan los sistemas gastrointestinal, SNC, hepático, renal, hematológico y cutáneo. Los AINE también causan fenómenos alérgicos.
Toxicidad Gastrointestinal de AINE
Las prostaglandinas suprimen la secreción de ácido gástrico y ayudan a mantener la barrera mucosa gástrica, proporcionando así protección gastrointestinal. Debido a su supresión de la síntesis de prostaglandinas, los AINE tienden a causar irritación gástrica, exacerbar la enfermedad de úlcera péptica, causar lesiones de la mucosa (úlceras superficiales a penetrantes) y pueden inducir sangrado.
La gastropatía inducida por AINE incluye típicamente gastritis, hemorragia gástrica, daño mucoso y subepitelial, y erosiones, que pueden progresar a ulceraciones y perforaciones.
- ¡Se puede producir pérdida de sangre oculta y también se puede desarrollar sangrado GI masivo.
- ¡Son frecuentes los síntomas que incluyen dolor, dispepsia, náuseas, vómitos
- ¡En general, existe una mala correlación de estos síntomas con los hallazgos endoscópicos!
- La toxicidad gástrica inducida por AINE causa una gran morbilidad, requiriendo gastos anuales de atención de $4 mil millones, y causa 7500 muertes por año.
- La FDA estima que las úlceras, hemorragias o perforaciones ocurren en el 1 al 2% de los pacientes que usan AINE durante tres meses y del 2 al 5% de los que los usan durante un año.
- ƒLos factores de riesgo específicos para la toxicidad gastrointestinal inducida por AINE incluyen: dosis más altas de AINE, mayor edad, uso simultáneo de esteroides, antecedentes de enfermedad de úlcera péptica
Tratamiento de la toxicidad gastrointestinal inducida por AINE
- ¡Discontinuación/Evitación de AINE/Uso de AINE “Gastroprotectores”
- Tomar medicamentos con comida
- ƒFarmacológico
- Antagonistas de los receptores H2 (dosis altas de ranitidina)
- Inhibidores de la bomba de protones (omeprazol)
- Misoprostol (análogo de PGE1 que restaura los efectos citoprotectores)
- Sucralfato
- AINE específicos para COX-2 — uso ahora puesto en duda (ver discusión a continuación)
- Reducir riesgos de ulceración, sangrado, perforación vs. AINE no selectivos
Toxicidad del SNC:
La toxicidad del SNC incluye dolor de cabeza, confusión, tinnitus (aspirina), mareos, alteración del estado de ánimo y depresión, y meningitis aséptica (particularmente en pacientes con LES). La aspirina está ligada aSíndrome de Reye (abajo).
Toxicidad hepática:
Los AINE pueden causar elevaciones asintomáticas de la enzima hepática, o transaminitis (más común con diclofenaco. También se ha reportado hepatitis idiosincrásica aguda. El Síndrome de Reye es una combinación a menudo fatal de esteatosis microvesicular y encefalopatía hepática que se cree que es causada por la administración de aspirina a niños post infección viral febril (VZV, influenza B). Por esta razón, la aspirina generalmente no se administra a los niños.
Nefrotoxicidad:
En individuos sanos con riñones normales, la PGE2 y PGI2 no juegan ningún papel en el control de la función renal. Bajo ciertas condiciones de estrés circulatorio localizado a menudo asociado
con niveles elevados de angiotensina II y catecolaminas, las prostaglandinas vasodilatadoras producidas localmente se vuelven esenciales para el mantenimiento de una función renal adecuada.
La inhibición de estas prostaglandinas vasodilatadoras disminuye el flujo sanguíneo renal renal y la TFG y puede causar lesiones en los tejidos. Los pacientes con mayor riesgo incluyen aquellos con insuficiencia cardíaca congestiva, agotamiento de volumen, enfermedad renal crónica, enfermedad hepática y aquellos pacientes que reciben diuréticos. Los efectos nefrotóxicos de los AINE incluyen edema, presión arterial alta, aumento de creatinina e hipercalemia. Se han observado hipertensión y edema tanto con AINE selectivos como no selectivos. En última instancia, los AINE pueden causar isquemia o insuficiencia renal, síndrome nefrótico, nefritis intersticial (más comúnmente con fenoprofeno), necrosis papilar renal y cálculos.
Efectos Hematológicos:
El efecto sobre la agregación plaquetaria persiste mientras los AINE estén presentes. Deben suspenderse por un periodo suficientemente largo antes de la cirugía para permitir la excreción completa (es decir, de 4 a 5 veces la vida media). La aspirina debe suspenderse 7-10 días antes con el fin de dar tiempo suficiente para hacer nuevas plaquetas. Los AINE pueden interferir con el efecto antiplaquetario terapéutico de la aspirina si los medicamentos se toman juntos.
Las discrasias sanguíneas como agranulocitosis, trombocitopenia y anemia aplásica rara vez se asocian con AINE.
Efectos cutáneos e hipersensibilidad:
Los AINE pueden causar urticaria, broncoespasmo, anafilaxia y eritema multiforme. Una amplia variedad de reacciones cutáneas reportadas con mayor frecuencia con piroxicam y benoxaprofeno (retirados del mercado) incluyen reacciones de fotosensibilidad, dermatitis exfoliativa, síndrome de Stevens-Johnson y necrólisis epidérmica tóxica.
Hiperreactividad inducida por AINE: En pacientes con alergia a la aspirina, la exposición a AINE es más probable que cause congestión ocular y nasal, broncoespasmo severo y posible reacción anafiláctica. La posible etiología es la derivación del ácido aracadónico a la vía de la lipoxigenasa que conduce a una mayor síntesis de leucotrienos broncoconstrictores.
- ¡Tríada de Samter: alergia a la aspirina/hipersensibilidad mayor en pacientes con pólipos nasales, asma bronquial y rinitis (sinusitis).
- ¡Ocurre en 10% de los asmáticos.
Otras toxicidades exclusivas de la aspirina:
La sobredosis de aspirina puede provocar acidosis metabólica pero también estimula el centro respiratorio medular, provocando alcalosis respiratoria.
El salicilismo se refiere a un síndrome de dosis crónica excesiva de aspirina caracterizado por náuseas, vómitos, diarrea y deshidratación, hiperventilación, dolor de cabeza, tinnitus, alteraciones visuales y auditivas, confusión, estupor y delirio.
Inhibidores Selectivos de COX-2: Los Coxibs
Los coxibs representan un subconjunto de AINE que bloquean preferentemente el canal del sustrato hidrófobo en la COX-2. Los coxibes aprobados actualmente incluyen celecoxib y valdecoxib. Estos medicamentos están aprobados para artritis reumatoide, osteoartritis, dolor, dismenorrea primaria y poliposis adenomatosa familiar (disminuyen el número y tamaño de adenomas en pacientes con antecedentes de PAF).
- Se está estudiando el papel terapéutico potencial de los coxibs en la enfermedad de Alzheimer (la COX-2 es la isoforma predominante en el neocórtex y el hipocampo).
- ¡La COX-2 es inducida por LH antes de la ovulación y en el parto. Los inhibidores selectivos de la COX-2 pueden tener un papel en la prevención del parto prematuro y el parto.
Efectos y Toxicidades de los Medicamentos Selectivos de COX-2:
El rofecoxib se retiró recientemente del mercado cuando se observó un aumento de la tasa de infarto de miocardio y accidente cerebrovascular en un ensayo controlado con placebo para FAP. Ahora existe la preocupación de que todos los inhibidores de la COX-2 puedan aumentar el riesgo de eventos trombóticos durante la terapia crónica. La evidencia de esto ha aparecido ahora en un ensayo de valdecoxib y un estudio de celecoxib. Una posible explicación puede ser que los coxibs pueden inhibir la síntesis de prostaglandinas endoteliales pero carecen de un efecto compensatorio sobre la síntesis de tromboxanos plaquetarios. La situación es actualmente inestable, pero parece prudente restringir el uso de estos medicamentos a pacientes para quienes los beneficios potenciales valen claramente la pena el riesgo. El riesgo vs beneficio puede ser difícil de caracterizar: los inhibidores de la COX-2 se diseñaron en parte para limitar la gastrotoxicidad asociada a los AINE. Aunque la tasa es menor, aún ocurren eventos y los síntomas son similares. Sin embargo, los eventos son menos graves (es decir, menos perforación) frente a los AINE convencionales.
Las plaquetas solo expresan COX-1, por lo que la COX-2 no tiene ningún efecto sobre la función plaquetaria o la producción de TXA2. Las implicaciones de esto son:
- ƒLos pacientes en profilaxis con IM todavía necesitan aspirina incluso si están en un inhibidor selectivo de la COX-2
- ƒCOXIBs a diferencia de los AINE pueden administrarse de forma segura con warfarina.
La COX-2 está presente en el riñón y los ratones noqueados muestran inflamación renal y cambios papilares. Esto sugiere que el tratamiento crónico con coxibs puede afectar el desarrollo y la función renal normal. Algunas evidencias sugieren que la inhibición de la COX-2 puede generar problemas con la cicatrización de heridas y la angiogénesis.
Glucocorticoides
Los glucocorticoides son moléculas de esteroides de 21 carbonos con una variedad de efectos fisiológicos y metabólicos. El cortisol (hidrocortisona) es el principal glucocorticoide circulante en humanos. La actividad glucocorticoide depende de la presencia de un grupo hidroxilo en el número de carbono 11 en la molécula de esteroide. Cortisona y prednisona carecen de actividad glucocorticoide hasta convertirse en cortisol y prednisolona en el hígado (al reducir el C=O en el carbono 11 a un hidroxilo). Todas las preparaciones glucocorticoides comercializadas para uso tópico son 11 compuestos beta hidroxilo, eliminando así la necesidad de transformación hepática.
Los glucocorticoides de uso común se caracterizan de acción corta, media y larga sobre la base de la supresión de ACTH después de una sola dosis (de actividad antiinflamatoria equivalente a 50 mg de prednisona). La potencia relativa de los glucocorticoides se correlaciona con su afinidad por el receptor de glucocorticoides. La potencia observada de un glucocorticoide es una medida no solo de la potencia biológica intrínseca sino también de la duración de la acción. Sin embargo, las relaciones entre la vida media circulante y la duración de la acción, y entre la vida media circulante y la potencia glucocorticoide son imprecisas.
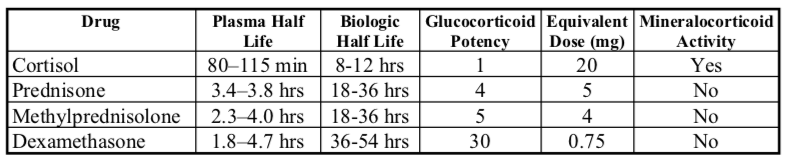
Se ha sugerido que la duración de acción de un glucocorticoide no está determinada por su presencia en la circulación. Los esteroides pasan a través de la membrana celular y entran en el citoplasma donde se unen a una proteína receptora citoplásmica específica. Estos receptores de glucocorticoides pertenecen a una superfamilia de proteínas de unión al ADN que afectan la regulación génica. Los glucocorticoides alteran la regulación transcripcional de genes específicos de citocinas. Por lo tanto, los efectos de los glucocorticoides continúan actuando dentro de la célula después de que los glucocorticoides han desaparecido de la circulación (tenga en cuenta las disparidades en las vidas medias plasmáticas y biológicas).
Efectos Terapéuticos de los Glucocorticoides
Los glucocorticoides son agentes antiinflamatorios e inmunosupresores. Los glucocorticoides administrados a dosis farmacológicas inhiben la acción de la COX-2 al disminuir la expresión de la COX-2 y las citocinas que la activan. Limitan la reserva disponible de sustrato de ácido araquidónico inhibiendo la fosfolipasa A2 (vía la vía de la lipocortina). Estas acciones combinadas crean un poderoso efecto antiinflamatorio porque prácticamente todas las vías eicosanoides están inhibidas. Debido a esta supresión profunda y global, los glucocorticoides están indicados para una serie de afecciones autoinmunes e inflamatorias.
Efectos de los glucocorticoides sobre los factores humorales
- ƒDisminución leve en los niveles de inmunoglobulina
- ƒDisminución del espacio RE
- ƒDisminución de la síntesis de prostaglandinas y leucotrienos

Toxicidades glucocorticoides
Los glucocorticoides presentan una amplia gama de toxicidades (ver Tabla). Recordemos que una condición de exceso de glucocorticoides es un síndrome cushingoide.

Retiro de esteroides y reemplazo de glucocorticoides
Debido a la supresión del eje pituitario-suprarrenal por terapia crónica con glucocorticoides, los pacientes que se someten a procedimientos quirúrgicos o enfermedad médica aguda deben recibir dosis de estrés de esteroides generalmente equivalentes a 300 mg de hidrocortisona administrados como una dosis dividida en un periodo de 24 horas. Los pacientes pueden requerir reducciones muy lentas y bajas de esteroides hasta el inicio para minimizar los síntomas de abstinencia de esteroides, que incluyen dolor articular y muscular, náuseas, letargo, pérdida de peso y fiebre.
Agentes Anticitoquinas
La artritis reumatoide (AR) es una enfermedad crónica, sistémica autoinmune e inflamatoria que ataca principalmente las articulaciones. La focalización autoinmune de proteínas articulares normales produce inflamación con liberación local de citocinas, especialmente TNFα, factores de crecimiento e interleucinas, todas las cuales inducen la expresión de COX-2. Los niveles de TNFα, COX-2 y PGE2 están notablemente elevados en el líquido sinovial de las articulaciones afectadas. La PGE2 se une a los receptores de células sinoviales y estimula la liberación de metaloproteinasas de matriz (MMP) que dañan directamente el tejido articular. El TNFα también estimula la producción de IL-1 e IL-6; estos mediadores proinflamatorios junto con las prostaglandinas derivadas de COX-2 activan el tejido endotelial circundante para reclutar células inflamatorias.
Los nuevos agentes terapéuticos inhiben los efectos proinflamatorios de las citocinas TNFα e IL-1. Al limitar la actividad de TNF, disminuye la generación de citocinas proinflamatorias IL-1 e IL-6. Han surgido tres estrategias: 1) crear anticuerpos monoclonales contra las proteínas TNFα e IL-1, 2) solubilizar formas de los receptores endógenos de TNFα y 3) hacer versiones recombinantes de antagonistas de receptores endógenos.
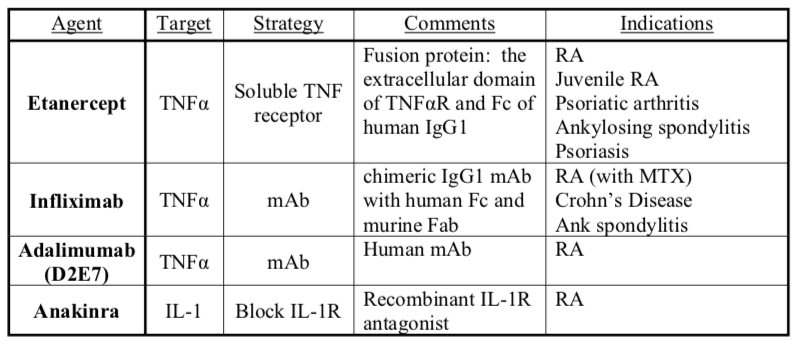
Comparación de infliximab, etanercept y adalimumab en artritis reumatoide:
- ƒinfliximab administrado IV (por médico); etanercept y adalimumab administrados por vía subcutánea (por paciente)
- ƒinfliximab dosis de carga de 3 mg/kg con dosis similares a las 2 semanas, 6 semanas, y luego cada 8 semanas a partir de entonces. Etanercept 25 mg dos veces por semana o 50 mg semanales. Adalimumab 40 mg cada dos semanas.
- ƒInfliximab debe administrarse en combinación con metotrexato. Etanercept y adalimumab pueden ser monoterapia o pueden combinarse con metotrexato.
- ƒTodos reducen signos, síntomas y daños estructurales (erosión articular en radiografía).
Toxicidades de los agentes anticitoquinas:
Los agentes anticitoquinas embotan en la respuesta inmune y, por lo tanto, causan muchos efectos secundarios que resultan de la inmunosupresión (infecciones y pérdida de vigilancia tumoral). La respuesta del cuerpo a la proteína extraña también plantea riesgo de desarrollo de anticuerpos.
- Reacciones del sitio de inyección
- ƒReacciones de hipersensibilidad (es decir, a proteína murina)
- Infecciones oportunistas
- Tuberculosis
- Hongos (Aspergillus)
- Pneumocystiis carinii
- Listeria
- Sepsis Bacteriana
- Trastornos Linfoproliferativos
- Síndrome Lupus
- Autoanticuerpos y Anticuerpos a drogas
- Anemia aplásica poco frecuente, síndrome desmielinizante
Aplicaciones futuras de las terapias anticitoquinas
Debido al amplio papel del TNFα en la enfermedad, existe interés en aplicar estos fármacos a afecciones tan variadas como vasculitis, miositis, EGB, uveítis, ICC, sarcoidosis, psoriasis, SDRA, enfermedad de Still, síndrome de Wegener, etc.