1.11: Medicamentos Hipolipemiantes - Hiperlipidemia y Aterosclerosis
- Page ID
- 120358
\( \newcommand{\vecs}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vecd}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash {#1}}} \)
\( \newcommand{\id}{\mathrm{id}}\) \( \newcommand{\Span}{\mathrm{span}}\)
( \newcommand{\kernel}{\mathrm{null}\,}\) \( \newcommand{\range}{\mathrm{range}\,}\)
\( \newcommand{\RealPart}{\mathrm{Re}}\) \( \newcommand{\ImaginaryPart}{\mathrm{Im}}\)
\( \newcommand{\Argument}{\mathrm{Arg}}\) \( \newcommand{\norm}[1]{\| #1 \|}\)
\( \newcommand{\inner}[2]{\langle #1, #2 \rangle}\)
\( \newcommand{\Span}{\mathrm{span}}\)
\( \newcommand{\id}{\mathrm{id}}\)
\( \newcommand{\Span}{\mathrm{span}}\)
\( \newcommand{\kernel}{\mathrm{null}\,}\)
\( \newcommand{\range}{\mathrm{range}\,}\)
\( \newcommand{\RealPart}{\mathrm{Re}}\)
\( \newcommand{\ImaginaryPart}{\mathrm{Im}}\)
\( \newcommand{\Argument}{\mathrm{Arg}}\)
\( \newcommand{\norm}[1]{\| #1 \|}\)
\( \newcommand{\inner}[2]{\langle #1, #2 \rangle}\)
\( \newcommand{\Span}{\mathrm{span}}\) \( \newcommand{\AA}{\unicode[.8,0]{x212B}}\)
\( \newcommand{\vectorA}[1]{\vec{#1}} % arrow\)
\( \newcommand{\vectorAt}[1]{\vec{\text{#1}}} % arrow\)
\( \newcommand{\vectorB}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vectorC}[1]{\textbf{#1}} \)
\( \newcommand{\vectorD}[1]{\overrightarrow{#1}} \)
\( \newcommand{\vectorDt}[1]{\overrightarrow{\text{#1}}} \)
\( \newcommand{\vectE}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash{\mathbf {#1}}}} \)
\( \newcommand{\vecs}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vecd}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash {#1}}} \)
Aterosclerosis: Enfermedad inflamatoria crónica caracterizada por destrucción enzimática del esqueleto arterial normal (principalmente elastina, colágeno y músculo liso), y reemplazo por colágeno desorganizado y elastina, colesterol y células espumosas.
- Aflicta a todos los mamíferos de larga vida.
- Principales factores de riesgo:
- Longevidad
- Hipertensión
- Diabetes — glicosilación de proteínas plasmáticas y proteínas de la pared arterial
- Dislipoproteinemia
- Fumar Cigarrillos
- Homocisteinemia
- Niveles plasmáticos de homocisteína controlados por 3 genes relacionados con el metabolismo de la metionina
- La homocisteína alta es tóxica para el endotelio y eventualmente aterogénica
- Lipoproteína Lp (a)
- Niveles variables y genéticamente determinados
- Inhibe el activador tisular del plasminógeno y permite la formación de trombos, que pueden ser aterogénicos
- Aumenta la probabilidad de trombosis y catástrofe clínica cuando hay aterosclerosis
- Infección bacteriana crónica
- Receptores transmembrana en células de mamífero: tres clases amplias
- Receptores que median la señalización transmembrana (por ejemplo, receptor β)
- Sirve para amplificar el efecto de una pequeña concentración de ligando
- Receptores que regulan la concentración de sustrato intracelular (por ejemplo, receptor LDL)
- Enlazar una pequeña fracción de sustrato
- El recambio rápido de colesterol implica la translocación a la célula
- Los receptores suministran colesterol, cuando es necesario, a las células de rápido crecimiento
- Normalmente fuertemente regulado a la baja excepto en el hígado
- Receptores eliminadores (por ejemplo, receptor de asialoglicoproteína)
- Receptores del catabolismo normal
- Eliminar ciertas proteínas “desgastadas” del plasma o del líquido extracelular.
- El más antiguo de estos, el receptor asialoglicoproteico, fue descrito hace más de 30 años. Elimina del plasma las proteínas hepáticas que se han desialado con el tiempo.
- Recientemente, se han descrito más receptores depuradores que depuran albúmina oxidada, LDL oxidada y muchos otros
- SR-B1 es el receptor eliminador de HDL
- Receptores que median la señalización transmembrana (por ejemplo, receptor β)
- Apolipoproteínas
- Proteínas involucradas en la solubilización de la grasa para su transporte dentro y fuera de las células, de un lugar del cuerpo a otro.
- Muchos tipos, pero los más importantes son A1, B y E
- Los tres participan en el transporte de colesterol
- A1 y B en triglicéridos también
- ApoE tiene 3 variantes comunes. Desempeña un papel crítico en la absorción del colesterol, el transporte inverso del colesterol y en la inhibición de la acumulación en las células de ciertas proteínas hidrófobas.
- esteroles
- La característica distintiva entre plantas y animales no es la presencia o ausencia de clorofila, sino los esteroles que sintetizan.
- El esterol vegetal principal es el sitosterol
- El esterol animal principal es el colesterol
- Los animales difieren ampliamente en la forma en que absorben y excretan esteroles.
- La sitosterolemia de la enfermedad destaca la importancia para la salud humana de la absorción y excreción de esteroles.
- Múltiples bombas de esterol regulan las concentraciones celulares y corporales de esterol. Estas son bombas dependientes de ATP que requieren energía.
- Familia de transportadores ABC (ATP Binding Cassette) (recientemente descubierta)
- ABCA1 es un transportador inverso de colesterol en todas las células. El defecto causa la enfermedad de Tánger (deficiencia hereditaria de HDL)
- ABC5 y 8 son proteínas que median la absorción de esteroles por el intestino y la secreción de esterol por las células hepáticas.
- La característica distintiva entre plantas y animales no es la presencia o ausencia de clorofila, sino los esteroles que sintetizan.
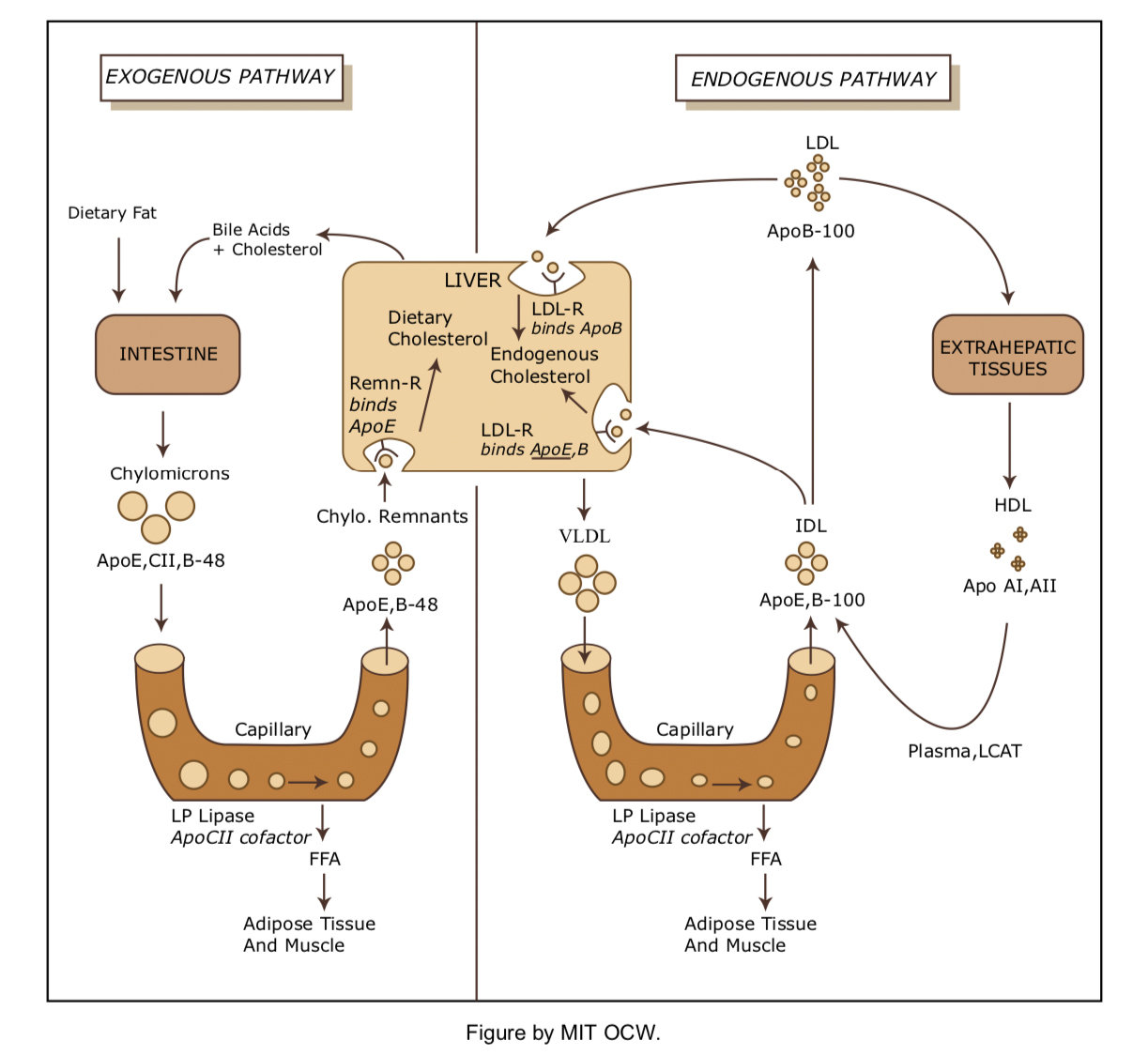
- Transporte de Lípidos Exógenos
- El colesterol es absorbido variablemente en el intestino delgado e incorporado en quilomicrones por las células de la mucosa intestinal.
- Núcleo hidrofóbico = triglicérido (95%) + colesterol esterificado.
- Superficie anfipática = Fosfolípidos, colesterol no esterificado y apolipoproteínas (B48, C, E, A-I, A-II).
- Los quilomicrones viajan a través de los lacteos y el conducto torácico hasta la circulación venosa.
- En las células musculares y adiposas el núcleo de triglicéridos es hidrolizado progresivamente por la lipasa sensible a hormonas (HSL) para formar ácidos grasos libres. Esto deja un llamado remanente quilomicrón. (Para este paso se requiere Apo C obtenido de HDL circulante).
- Las Apo A y C se retiran y reciclan a HDL, y los restos de quilomicrones son absorbidos por los hepatocitos. Este proceso implica endocitosis mediada por receptores de LDL y requiere Apo E.
- El hígado ahora puede excretar el colesterol en la bilis (ya sea inalterado o como ácidos biliares), incorporarlo a las membranas, o resecretarlo al plasma como colesterol lipoproteico.
- El colesterol es absorbido variablemente en el intestino delgado e incorporado en quilomicrones por las células de la mucosa intestinal.
- Transporte Endógeno de Lípidos: El Ciclo VLDL-LDL (Sistema Apo B100)
- Este ciclo permite al hepatocito exportar triglicéridos y colesterol a tejidos periféricos como VLDL. La síntesis de VLDL requiere proteína microsomal de transferencia de triglicéridos (MTP).
- Núcleo hidrofóbico = triglicéridos (55-80%) + colesterol esterificado (5-15%)
- Superficie = fosfolípidos (10-20%), Apo B100, C, E
- Los triglicéridos en los hepatocitos provienen de dos fuentes:
- FFA sintetizado de novo en hígado
- FFA y glicerol tomados del plasma y reesterificados. Estos se producen en tejido adiposo y músculo por la acción de HSL. La actividad HSL está regulada por los nervios adrenérgicos y las catecolaminas circulantes.
- El colesterol en los hepatocitos también proviene de dos fuentes
- Absorción de restos de quilomicrones
- Sintetizada de novo por HMG CoA-reductasa
- Una vez que los VLDL están circulando, los triglicéridos pueden ser hidrolizados por HSL en plasma, y los ácidos grasos pueden usarse para proporcionar combustible para las células musculares, o re- esterificarse y almacenarse en adipocitos. Cuando la partícula VLDL se ha empobrecido de triglicéridos se convierte en una partícula más pequeña y densa llamada remanente de VLDL OidL.
- Al igual que los restos de quilomicrones, los restos de VLDL pobres en triglicéridos pueden reingresar al hígado. A diferencia de los quilomicrones, los restos de VLDL pueden metabolizarse aún más para convertirse en LDL.
- El principal determinante de la concentración de LDL en plasma es el número/actividad de los receptores de LDL.
- Presente en casi todas las células y representa 70-80% del catabolismo de LDL.
- La mayoría de las LDL absorbidas por el hígado y el resto por los tejidos periféricos, glándulas suprarrenales y gónadas (estas últimas necesitan colesterol para la síntesis de esteroides).
- Apo E es un ligando crítico para la unión de partículas lipídicas al receptor de LDL
- Este ciclo permite al hepatocito exportar triglicéridos y colesterol a tejidos periféricos como VLDL. La síntesis de VLDL requiere proteína microsomal de transferencia de triglicéridos (MTP).
- Transporte Endógeno de Lípidos: El Ciclo de HDL (Sistema Apo A-I)
- Este ciclo “antiaterogénico” permite eliminar el colesterol de quilomicrones, VLDL y tejidos periféricos por partículas de HDL.
- Núcleo = triglicéridos (5-10%) + colesterol esterificado (15-25%)
- Superficie = fosfolípidos, + Apo A-I, A-II, C, E
- El transporte de colesterol de las tiendas de tejido a HDL está mediado por ABCA1Transporter. Luego se esterifica por lecitina-colesterol aciltransferasa (LCAT) para hacer partículas de HDL más grandes. El colesterol esterificado se elimina entonces por tres mecanismos primarios:
- Transferencia a restos de VLDL, LDL, IDL y quilomicrones mediante proteína de transferencia de éster colesterílico (CETP) y endocitosis posterior por hepatocitos.
- Captación directa en hígado, glándulas suprarrenales y gónadas por el receptor de HDL secuestrador llamado SR-BI.
- Hidrólisis por lipasa hepática
- Este ciclo “antiaterogénico” permite eliminar el colesterol de quilomicrones, VLDL y tejidos periféricos por partículas de HDL.
- Transporte de Lípidos Exógenos
- Medicamentos para bajar los lípidos
- Inhibidores de HMG-CoA Reductasa: Estatinas
- Mecanismo de Acción: Análogos estructurales del ácido 3-hidroxi-3-metilglutárico (HMG) que inhiben competitivamente la HMG-CoA reductasa, el paso limitante de la velocidad en la síntesis de colesterol.
- Regulación endógena: Los hepatocitos mantienen reservas críticas de esteroles intracelulares. Los genes para HMG-CoA reductasa y el receptor de LDL están bajo el control transcripcional de un SRE (elemento sensible al esterol). Cuando hay suficiente esterol presente en la célula, un represor se une al SRE inhibiendo la transcripción de enzima y receptor y así la producción y reciclaje de más colesterol.
- Respuesta Fisiológica a los Inhibidores de la HMG-CoA Reductasa: Al inhibir la producción de colesterol, las estatinas agotan las reservas de esterol, “activando” la producción de HMG-CoA reductasa y el receptor de LDL. El aumento en los niveles de receptores de LDL resulta en la captación de más IDL y LDL del plasma. El efecto neto es que se establece un nuevo estado estacionario con menores niveles de LDL plasmática. Las estatinas más efectivas, como la atorvastatina y la rosuvastatina, pueden disminuir el LDL en un 60-70%.
- Se cree que la síntesis de ApoB-100 (requisito para VLDL) también puede inhibirse dando como resultado una disminución de la producción de VLDL. Este puede ser un factor que explique la caída de triglicéridos de 10% a 30%.
- Uso: Las estatinas son agentes útiles en todas las hiperlipidemias (excepto la deficiencia homocigótica de LDL-R)
- Efectos adversos:
- La coadministración con antifúngicos de triazol y ciertos otros medicamentos puede detener virtualmente la síntesis de colesterol, pero produce toxicidad severa.
- Como grupo, las estatinas son bastante tolerables con raros efectos adversos graves. Algunos de esos efectos pueden incluir rabdomiólisis y anomalías hepáticas.
- Resinas de unión a ácidos biliares: Colestiramina, Colestipol,
- Mecanismo de Acción: Se trata de resinas de intercambio aniónico que no son absorbidas por el intestino. Intercambian aniones cloruro por ácidos biliares cargados negativamente. Esto da como resultado una mayor excreción de ácidos biliares.
- Respuesta Fisiológica a Resinas Ligantes de Ácido Biliar: Dado que se reciclan menos ácidos biliares, los hepatocitos aumentan la conversión del colesterol a la producción de ácido biliar. Nuevamente esto agota el conjunto intracelular de esteroles que conduce a la regulación positiva de las enzimas de síntesis de colesterol y el receptor de LDL Por lo tanto, los reservorios de hepatocitos se repone como resultado del aumento de la producción de colesterol, así como una mayor captación de LDL del plasma. Se alcanza un nuevo estado estacionario con 10-25% menos de LDL plasmática.
- Uso: Las resinas son útiles generalmente en la hiperlipidemia (nuevamente a excepción de la deficiencia homocigótica de LDL-R).
- Efectos adversos: Dado que estos agentes no son absorbidos, son muy seguros. Los efectos secundarios gastrointestinales incluyen hinchazón, estreñimiento y molestias abdominales. También interfieren con la absorción de muchos otros fármacos, aunque este problema puede minimizarse mediante el adecuado momento de administración del fármaco.
- Inhibidores de la absorción de colesterol: Sitostanol-ester margarina, Colesevelam, Ezetimibe
- Mecanismo de Acción: La margarina de sitostanol-éster se crea saturando el anillo B del sitosterol para producir sitostanol y luego esterificarlo. Colesevelam es una fibra soluble sintética no absorbida. Estos agentes inhiben la absorción de colesterol por mecanismos desconocidos. Se cree que la ezetimiba inhibe las bombas de esterol ABC en el intestino y el hígado, reduciendo la absorción de colesterol y aumentando su secreción en la bilis. Se absorbe y glucuronida y se somete a recirculación enterohepática.
- Respuesta fisiológica: Todos estos fármacos reducen el LDL en un 10-15%. Ninguno tiene mucho efecto sobre HDL o triglicéridos.
- Usage: La margarina está disponible sobre el mostrador. Los otros medicamentos se recetan con mayor frecuencia como terapia adyuvante. Ezetimibe se comercializa en combinación con simvastatina. La combinación tiene efectos aditivos, por lo que se produce una gran disminución de LDL con una menor dosis de estatina.
- Efectos adversos: Casi ninguno.
- Niacina (ácido nicotínico, vitamina B3)
- Mecanismo de Acción y Respuesta Fisiológica: La niacina inhibe la HSL en el tejido adiposo. Esto disminuye los niveles de ácidos grasos libres en el plasma y la cantidad entregada a los hepatocitos. Como resultado, se sintetizan menos VLDL y triglicéridos. La reducción de VLDL plasmática conduce a una disminución de 10-15% en LDL. La niacina también produce aumentos sustanciales en HDL, probablemente al disminuir el aclaramiento de su apolipoproteína principal, ApoAI. La niacina es el único agente hipolipemiante conocido que se ha reportado que disminuye los niveles de Lp (a).
- Uso: Este medicamento puede producir una mejora a largo plazo tanto en la tasa de mortalidad cardiovascular como total. La niacina es muy económica y extremadamente útil para muchos pacientes. Una multitud de efectos secundarios molestos y ocasionalmente peligrosos evitan que sea un agente de primera línea para muchos.
- Efectos adversos: Rubor cutáneo, cefaleas, prurito, dermatitis. Algunos efectos pueden ser disminuidos por el pretratamiento con AINE o el uso de preparaciones de liberación sostenida. La niacina puede causar hiperglucemia (y en ocasiones diabetes manifiesta), hiperuricemia o gota, gastritis y sangrado GI. Las anomalías hepáticas graves pueden ocurrir cuando el medicamento se toma en grandes dosis.
- Derivados del ácido fíbrico: Gemfibrozilo y fenofibrato
- Mecanismos de Acción y Respuesta Fisiológica: Estos agentes estimulan el receptor nuclear del receptor activado por el proliferador de peroxisomas α, aumentando la expresión de muchas proteínas involucradas en el metabolismo lipídico. Estimulan HSL en músculo y así, catabolismo de lipoproteínas ricas en triglicéridos como las VLDL. Esto puede disminuir el nivel de triglicéridos en el plasma hasta en un 35%. También se ha reportado que los fibratos disminuyen la producción de VLDL en hepatocitos al inhibir la síntesis de ácidos grasos. La disminución de VLDL generalmente conduce a alguna disminución de LDL.
- Los fibratos pueden aumentar los niveles de HDL en un 15-25%. Esto se debe tanto a un incremento en la producción de HDL como a un incremento en el transporte inverso de colesterol.
- Uso: Estos medicamentos se utilizan para la hipertrigliceridemia, especialmente cuando el HDL es bajo. También se utilizan en la disbetalipoproteinemia familiar.
- Efectos adversos: malestar gastrointestinal, colelitiasis, miositis e interacción con warfarina y otros fármacos ligados a albúmina.
- Inhibidores de HMG-CoA Reductasa: Estatinas
- Tratamiento no farmacológico: aféresis por LDL
- Dos sistemas para la eliminación selectiva de LDL de plasma por vena a vena aféresis en el mercado estadounidense
- Altamente eficaz en la disminución de LDL, incluso con deficiencia homocigótica del receptor de LDL.
- Produce detención y regresión tanto de xantomas como de aterosclerosis
- Limitado por costo e inconvenientes
- Tratamientos Investigacionales
- Inhibidores de ACAT (acil colesterol acil transferasa)
- Mecanismo de Acción: Inhibe la enzima que esterifica el colesterol para su almacenamiento en los tejidos e impide la absorción del colesterol y su almacenamiento en las células de espuma arterial.
- Efectos adversos: Desafortunadamente, también evita el almacenamiento en las glándulas suprarrenales y gónadas
- Investigación para identificar inhibidores selectivos de ACAT: un inhibidor selectivo arterial puede aparecer pronto
- Inhibidores de MTP (proteína microsomal de transferencia de triglicéridos)
- Mecanismo de Acción: Inhibe la producción de VLDL por el hígado y disminuye el colesterol al prevenir su salida del hígado en VLDL y LDL.
- Efectos adversos: Produce hígado graso y amenaza de cirrosis.
- Inhibidores de CETP (proteína de transferencia de éster de colesterol
- Mecanismo de Acción: Disminuye el transporte inverso de colesterol de HDL a VLDL o IDL, aumentando así el HDL mientras disminuye la producción de LDL.
- Terapia Génica — aún lejos
- Inhibidores de ACAT (acil colesterol acil transferasa)


