22.12: Conclusión del estudio de caso: Tratando de concebir y resumen de capítulos
- Page ID
- 55773
\( \newcommand{\vecs}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vecd}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash {#1}}} \)
\( \newcommand{\id}{\mathrm{id}}\) \( \newcommand{\Span}{\mathrm{span}}\)
( \newcommand{\kernel}{\mathrm{null}\,}\) \( \newcommand{\range}{\mathrm{range}\,}\)
\( \newcommand{\RealPart}{\mathrm{Re}}\) \( \newcommand{\ImaginaryPart}{\mathrm{Im}}\)
\( \newcommand{\Argument}{\mathrm{Arg}}\) \( \newcommand{\norm}[1]{\| #1 \|}\)
\( \newcommand{\inner}[2]{\langle #1, #2 \rangle}\)
\( \newcommand{\Span}{\mathrm{span}}\)
\( \newcommand{\id}{\mathrm{id}}\)
\( \newcommand{\Span}{\mathrm{span}}\)
\( \newcommand{\kernel}{\mathrm{null}\,}\)
\( \newcommand{\range}{\mathrm{range}\,}\)
\( \newcommand{\RealPart}{\mathrm{Re}}\)
\( \newcommand{\ImaginaryPart}{\mathrm{Im}}\)
\( \newcommand{\Argument}{\mathrm{Arg}}\)
\( \newcommand{\norm}[1]{\| #1 \|}\)
\( \newcommand{\inner}[2]{\langle #1, #2 \rangle}\)
\( \newcommand{\Span}{\mathrm{span}}\) \( \newcommand{\AA}{\unicode[.8,0]{x212B}}\)
\( \newcommand{\vectorA}[1]{\vec{#1}} % arrow\)
\( \newcommand{\vectorAt}[1]{\vec{\text{#1}}} % arrow\)
\( \newcommand{\vectorB}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vectorC}[1]{\textbf{#1}} \)
\( \newcommand{\vectorD}[1]{\overrightarrow{#1}} \)
\( \newcommand{\vectorDt}[1]{\overrightarrow{\text{#1}}} \)
\( \newcommand{\vectE}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash{\mathbf {#1}}}} \)
\( \newcommand{\vecs}[1]{\overset { \scriptstyle \rightharpoonup} {\mathbf{#1}} } \)
\( \newcommand{\vecd}[1]{\overset{-\!-\!\rightharpoonup}{\vphantom{a}\smash {#1}}} \)
Conclusión del estudio de caso: Tratando de concebir
La persona en Figura\(\PageIndex{1}\) se encuentra realizando una prueba de embarazo domiciliaria. Las dos líneas rosadas en el medio son el tipo de resultado que Isabella y Omar esperan desesperadamente verse algún día, una prueba de embarazo positiva. Al inicio del capítulo, aprendiste que Isabella y Omar llevan un año tratando activamente de quedar embarazadas, que, como ya sabes, es el plazo necesario para que se diagnostique la infertilidad.

Isabella y Omar intentaron tener relaciones sexuales el día 14 de su ciclo menstrual para optimizar sus posibilidades de que su esperma se encontrara con su óvulo. ¿Por qué esto podría no tener éxito, aunque no tengan problemas de fertilidad? Como has aprendido, aunque el ciclo menstrual promedio es de 28 días, con la ovulación ocurriendo alrededor del día 14, muchas mujeres varían ampliamente de estos promedios (ya sea consistente o variablemente) de mes a mes. Recordemos, por ejemplo, que los ciclos menstruales pueden variar de 21 a 45 días de duración, y el ciclo de una mujer se considera regular si varía dentro de los ocho días del ciclo más corto al más largo. Esta variabilidad significa que la ovulación a menudo no ocurre en o alrededor del día 14, particularmente si la mujer tiene ciclos significativamente más cortos, más largos o irregulares, como lo hace Isabella. Por lo tanto, al apuntar al día 14 sin saber cuándo Isabella está ovulando en realidad, es posible que no tengan éxito en ayudar a que los espermatozoides de Omar se encuentren con el óvulo de Isabella.
La falta de ovulación por completo también puede causar variabilidad en la duración del ciclo menstrual. Como has aprendido, la regulación del ciclo menstrual depende de una interacción de hormonas de la hipófisis y el ovario, incluyendo FSH y LH de la hipófisis y estrógeno y progesterona del ovario, específicamente del folículo que rodea el óvulo en maduración y se convierte en el cuerpo lúteo después ovulación. Los cambios en estas hormonas y procesos pueden afectar la ovulación y la duración del ciclo menstrual. Es por ello que Isabella estaba preocupada por sus largos e irregulares ciclos menstruales. Si hay una señal de que no está ovulando, esa podría ser la razón por la que está teniendo problemas para quedar embarazada.
Para tener una mejor idea de si Isabella está ovulando, la doctora Bashir le recomendó que tomara su temperatura corporal basal (BBT) todas las mañanas antes de levantarse de la cama, y seguirla a lo largo de su ciclo menstrual. Como ya has aprendido, la BBT suele elevarse ligeramente y se mantiene alta después de la ovulación. Si bien rastrear la BBT no es una forma de anticoncepción particularmente efectiva, ya que el aumento de temperatura ocurre solo después de la ovulación, puede ser una buena manera de ver si una persona está ovulando en absoluto. Aunque no todos los individuos verán un cambio claro en la BBT después de la ovulación, es una manera relativamente fácil de comenzar a evaluar la fertilidad y es utilizada como parte de una evaluación de fertilidad más integral por parte de algunos médicos.
El Dr. Bashir también recomendó que Isabella use un kit de predictor de ovulación en el hogar. Esta es otra forma relativamente barata y fácil de evaluar la ovulación. La mayoría de los kits predictores de ovulación funcionan detectando la hormona LH en orina usando tiras reactivas, como las que se muestran en la Figura\(\PageIndex{2}\). ¿Por qué esto puede predecir la ovulación? Piensa en lo que has aprendido sobre cómo se desencadena la ovulación. El aumento de los niveles de estrógeno del folículo en maduración en el ovario provoca un aumento en el nivel de LH secretada por la glándula pituitaria, lo que desencadena la ovulación. Este aumento en la LH puede ser detectado por el kit casero, que compara el nivel de LH en la orina con el de un control en la tira. Después de que se detecte la oleada de LH, la ovulación suele ocurrir dentro de uno a dos días.

Al rastrear su BBT y usar el kit predictor de ovulación, Isabella ha aprendido que lo más probable es que esté ovulando, pero no en todos los ciclos, y a veces ovula mucho más tarde que el día 14. Debido a que los ciclos anovulatorios frecuentes pueden ser un signo de un trastorno hormonal subyacente, como el síndrome de ovario poliquístico (SOP) o problemas con la hipófisis u otras glándulas que regulan el sistema reproductivo, el Dr. Bashir ordena análisis de sangre para Isabella y establece una cita para un examen físico.
Pero debido a que Isabella a veces está ovulando, el problema puede no recaer únicamente en ella. Recordemos que la infertilidad ocurre en proporciones iguales en todos los sexos, y puede deberse a problemas en ambas parejas. Es por ello que generalmente se recomienda que ambas parejas sean evaluadas por problemas de fertilidad cuando están teniendo problemas para quedar embarazadas después de un año de intentarlo.
Por lo tanto, Omar procede con el análisis de semen que recomendó el Dr. Bashir. En este proceso, el hombre proporciona una muestra de semen eyaculando en una taza o condón especial, y luego se examina el semen bajo un microscopio. Como ya has aprendido, el semen se revisa luego para determinar el número, la forma y la motilidad de los espermatozoides. Los espermatozoides con una forma anormal o problemas para moverse probablemente tendrán problemas para alcanzar y fertilizar un óvulo. Una baja cantidad de esperma también reducirá las posibilidades de concepción. De esta manera, un análisis de semen puede proporcionar información sobre las posibles causas subyacentes de la infertilidad. Por ejemplo, un recuento bajo de espermatozoides podría indicar problemas en la producción de esperma o un bloqueo que está impidiendo que los espermatozoides se emitan desde el pene. Habría que hacer más pruebas para disociar entre estas dos posibles causas.
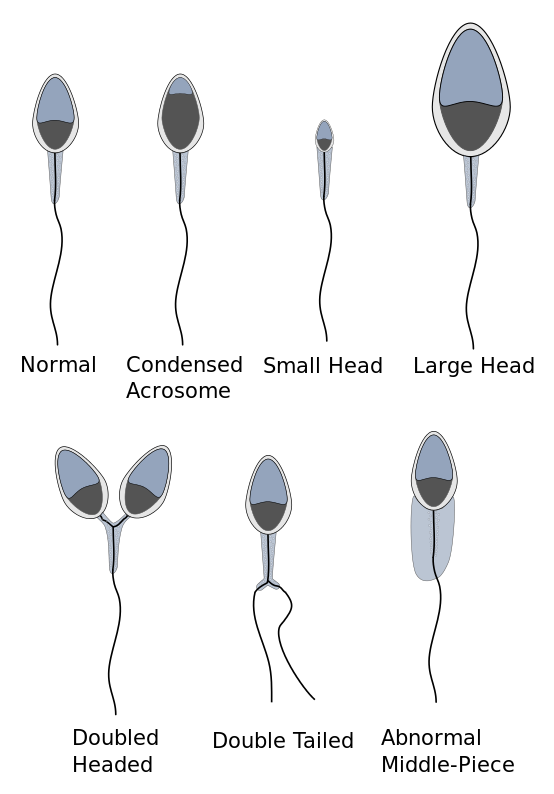
A Omar le había preocupado que las lesiones pasadas en sus testículos pudieran haber afectado su fertilidad. Como has aprendido, los testículos son donde se producen los espermatozoides, y por ser externos al cuerpo, son vulnerables a lesiones. Además del daño físico a los testículos y otras partes del tracto reproductivo masculino, una lesión testicular podría provocar potencialmente la creación de anticuerpos contra el esperma propio de una persona. Como has aprendido, las células de Sertoli que recubren los túbulos seminíferos están fuertemente empaquetadas para que los espermatozoides en desarrollo normalmente estén bien separados del sistema inmunológico del cuerpo. Sin embargo, en el caso de una lesión, esta barrera puede ser violada, lo que puede provocar la creación de anticuerpos antiespermáticos. Estos anticuerpos pueden obstaculizar la fertilidad al matar los espermatozoides o interferir de otra manera con su capacidad para mover o fertilizar un óvulo. Cuando la infertilidad se debe a tales anticuerpos, se llama “infertilidad inmune”.
No obstante, el análisis de semen de Omar muestra que tiene números normales de espermatozoides sanos. La doctora Bashir recomienda que mientras investigan si Isabella tiene un problema médico subyacente, continúe rastreando su BBT y usando kits predictores de ovulación para tratar de identificar cuándo está ovulando. Ella recomienda que una vez que Isabella vea una oleada de LH, la pareja intente tener relaciones sexuales dentro de los tres días para maximizar sus posibilidades de concepción. Si se descubre que Isabella tiene un problema médico que está inhibiendo la ovulación, dependiendo de lo que sea, pueden abordar el problema directamente, o puede tomar medicamentos que estimulen la ovulación, como el citrato de clomifeno (a menudo se vende bajo la marca Clomid). Este medicamento funciona aumentando la cantidad de FSH secretada por la hipófisis.
Afortunadamente, rastrear la ovulación en casa y cronometrar el coito apropiadamente era todo lo que Isabella y Omar necesitaban hacer para finalmente quedar embarazadas. Después de su experiencia, ellos, como tú, ahora tienen una comprensión mucho más profunda de las complejidades del sistema reproductivo y de la compleja biología que implica la creación de un nuevo organismo humano.
Resumen del Capítulo
En este capítulo, aprendiste sobre los sistemas reproductivos masculino y femenino. Específicamente, aprendiste que:
- El sistema reproductivo es el sistema de órganos humanos responsable de la producción y fertilización de gametos y de la portación de un feto.
- Tanto los sistemas reproductivos masculinos como femeninos tienen órganos llamados gónadas (testículos en machos, ovarios en hembras) que producen gametos (espermatozoides u óvulos) y hormonas sexuales (como testosterona y estrógeno). Las hormonas sexuales son hormonas endocrinas que controlan el desarrollo prenatal de los órganos sexuales, la maduración sexual en la pubertad y la reproducción después de la pubertad.
- El sistema reproductivo es el único sistema orgánico que es significativamente diferente entre los sexos masculinos y femeninos. Un gen del cromosoma Y llamado SRY es responsable de que los tejidos embrionarios indiferenciados se conviertan en un sistema reproductivo masculino. Sin un cromosoma Y, los tejidos embrionarios indiferenciados se convierten en un sistema reproductivo femenino.
- Los sistemas reproductivos masculinos y femeninos son diferentes al nacer pero inmaduros y no funcionan. La maduración del sistema reproductivo ocurre durante la pubertad cuando las hormonas del hipotálamo y de la glándula pituitaria estimulan a las gónadas para que vuelvan a producir hormonas sexuales. Las hormonas sexuales, a su vez, provocan los cambios de la pubertad.
- Los órganos del sistema reproductivo masculino incluyen los testículos, el epidídimo, el pene, los conductos deferentes, la glándula prostática y las vesículas seminales.
- Los dos testículos son gónadas masculinas productoras de esperma y testosterona. Están contenidas dentro del escroto, una bolsa que cuelga detrás del pene. Los testículos están llenos de cientos de túbulos seminíferos diminutos y fuertemente enrollados, donde se producen los espermatozoides. Los túbulos contienen espermatozoides en diferentes etapas de desarrollo, así como células de Sertoli, que secretan sustancias necesarias para la producción de esperma. Entre los túbulos se encuentran las células de Leydig, que secretan testosterona.
- Los dos epidídimos están contenidos dentro del escroto. Cada epidídimo es un túbulo fuertemente enrollado donde los espermatozoides maduran y se almacenan hasta que abandonan el cuerpo durante una eyaculación.
- Los dos conductos deferentes son tubos largos y delgados que van desde el escroto hasta la pelvis. Durante la eyaculación, cada conducto deferente transporta espermatozoides de uno de los epidídimos a uno del par de conductos eyaculatorios.
- Las dos vesículas seminales son glándulas dentro de la pelvis que secretan líquido a través de conductos hacia la unión de cada conducto deferente y conducto eyaculatorio. Este líquido alcalino constituye alrededor del 70 por ciento del semen, el líquido que contiene esperma que sale del pene durante la eyaculación. El semen contiene sustancias y nutrientes que los espermatozoides necesitan para sobrevivir y “nadar” en el tracto reproductivo femenino.
- La glándula prostática se encuentra justo debajo de las vesículas seminales y rodea la uretra y su unión con los conductos eyaculatorios. La próstata segrega un líquido alcalino que constituye cerca del 30 por ciento del semen. El líquido prostático contiene una alta concentración de zinc, que los espermatozoides necesitan para estar sanos y móviles.
- Los conductos eyaculatorios se forman donde los conductos deferentes se unen con los conductos de las vesículas seminales en la glándula prostática. Conectan los conductos deferentes con la uretra. Los conductos eyaculatorios transportan espermatozoides desde los conductos deferentes mientras que las secreciones de las vesículas seminales y la glándula prostática forman semen.
- Las glándulas bulbouretrales pareadas se encuentran justo debajo de la glándula prostática. Secretan una pequeña cantidad de líquido en el semen. Las secreciones ayudan a lubricar la uretra y neutralizar cualquier orina ácida que pueda contener.
- El pene es el órgano masculino externo que tiene la función reproductiva de la intromisión, que es la entrega de esperma al tracto reproductivo femenino. El pene también sirve como órgano que excreta la orina. La uretra pasa a través del pene y transporta orina o semen fuera del cuerpo. Internamente, el pene consiste en gran parte en columnas de tejido esponjoso que pueden llenarse de sangre y hacer que el pene sea rígido y erecto. Esto es necesario para las relaciones sexuales para que pueda ocurrir la intromisión.
- Las partes de un espermatozoide maduro incluyen la cabeza, el acrosoma, la pieza media y el flagelo. El proceso de producción de esperma se llama espermatogénesis. Esto normalmente comienza durante la pubertad y continúa ininterrumpidamente hasta la muerte.
- La espermatogénesis ocurre en los túbulos seminíferos de los testículos y requiere altas concentraciones de testosterona. Las células de Sertoli en los testículos desempeñan muchos papeles en la espermatogénesis, incluida la concentración de testosterona bajo la influencia de la hormona folículo estimulante (FSH) de la glándula pituitaria.
- La espermatogénesis comienza con una célula madre diploide llamada espermatogonio, que se somete a mitosis para producir un espermatocito primario. El espermatocito primario se somete a meiosis I para producir espermatocitos secundarios haploides, y estas células, a su vez, se someten a meiosis II para producir espermátidas. Después de que las espermátidas crecen una cola y sufren otros cambios, se convierten en espermatozoides.
- Antes de que los espermatozoides puedan “nadar”, deben madurar en el epidídimo. Los espermatozoides maduros se almacenan en el epidídimo hasta que se produce la eyaculación.
- La eyaculación es el proceso en el que el semen es impulsado por la peristalsis en los conductos deferentes y los conductos eyaculatorios de la uretra en el pene.
- Las células de Leydig en los testículos secretan testosterona bajo el control de la hormona luteinizante (LH) de la glándula pituitaria. La testosterona es necesaria para el desarrollo sexual masculino y para mantener la espermatogénesis normal después de la pubertad. También juega un papel en la función prostatática y la capacidad del pene para llegar a ser erecto.
- Los trastornos del sistema reproductivo masculino incluyen disfunción eréctil (DE), epididimitis, cáncer de próstata y cáncer testicular.
- La disfunción eréctil es un trastorno caracterizado por la incapacidad regular y repetida de un varón sexualmente maduro para obtener y mantener una erección. La disfunción eréctil es un trastorno común que ocurre cuando se altera el flujo sanguíneo normal al pene o hay problemas con el control nervioso de la ingestión o excitación del pene.
- Las posibles causas fisiológicas de la disfunción eréctil incluyen envejecimiento, enfermedad, consumo de drogas, tabaquismo y obesidad, entre otras. Las posibles causas psicológicas de la disfunción eréctil incluyen estrés, ansiedad por el desempeño y trastornos mentales.
- Los tratamientos para la disfunción eréctil pueden incluir cambios en el estilo de vida, como dejar de fumar y adoptar una dieta más saludable y ejercicio regular Sin embargo, el tratamiento de primera línea son los medicamentos recetados como Viagra® o Cialis® que aumentan el flujo sanguíneo al pene. Se pueden usar bombas de vacío o implantes de pene para tratar la disfunción eréctil si otros tipos de tratamiento fallan.
- La epididimitis es una inflamación del epidídimo. Es un trastorno común, especialmente en hombres jóvenes. Puede ser aguda o crónica y a menudo es causada por una infección bacteriana. Los tratamientos pueden incluir antibióticos, medicamentos antiinflamatorios y analgésicos. El tratamiento es importante para prevenir la posible propagación de la infección, daños permanentes en el epidídimo o testículos, e incluso la infertilidad.
- El cáncer de próstata es el tipo de cáncer más común en los hombres y la segunda causa principal de muerte por cáncer en los hombres. Si hay síntomas, suelen implicar micción, como micción frecuente o dolorosa. Los factores de riesgo para el cáncer de próstata incluyen la edad avanzada, los antecedentes familiares, la dieta alta en carne y el sedentarismo, entre otros.
- El cáncer de próstata puede detectarse mediante un examen físico o un alto nivel de antígeno prostático específico (PSA) en la sangre, pero se requiere una biopsia para un diagnóstico definitivo. El cáncer de próstata generalmente se diagnostica relativamente tarde en la vida y suele ser de crecimiento lento, por lo que puede que no sea necesario ningún tratamiento. En pacientes más jóvenes o aquellos con tumores de crecimiento más rápido, es probable que el tratamiento incluya cirugía para extirpar la próstata, seguida de quimioterapia y/o radioterapia.
- El cáncer testicular, o cáncer de testículos, es el cáncer más común en hombres entre las edades de 20 y 39 años. Es más común en machos de ascendencia europea que africana. Un bulto o hinchazón en un testículo, líquido en el escroto y dolor o sensibilidad testicular son posibles signos y síntomas de cáncer testicular.
- El cáncer testicular se puede diagnosticar mediante un examen físico y pruebas de diagnóstico, como ultrasonido o análisis de sangre. El cáncer testicular tiene una de las tasas de curación más altas de todos los cánceres. Por lo general, se trata con cirugía para extirpar el testículo afectado, y esto puede ser seguido por radioterapia y/o quimioterapia. Las funciones reproductivas masculinas normales aún son posibles después de extirpar un testículo si el testículo restante está sano.
- La disfunción eréctil es un trastorno caracterizado por la incapacidad regular y repetida de un varón sexualmente maduro para obtener y mantener una erección. La disfunción eréctil es un trastorno común que ocurre cuando se altera el flujo sanguíneo normal al pene o hay problemas con el control nervioso de la ingestión o excitación del pene.
- El sistema reproductivo femenino está formado por órganos internos y externos que funcionan para producir gametos femeninos haploides llamados óvulos, secretan hormonas sexuales femeninas (como el estrógeno), y portan y dan a luz a un feto.
- Los órganos del sistema reproductivo femenino incluyen los ovarios, las trompas de Falopio, el útero, la vagina, el clítoris y los labios vaginales.
- La vagina es un canal elástico y muscular que puede acomodar el pene. Es donde suelen eyacularse los espermatozoides durante las relaciones sexuales. La vagina también es el canal del parto, y canaliza el flujo de sangre menstrual desde el útero. Una vagina sana tiene un equilibrio de bacterias simbióticas y un pH ácido.
- El útero es un órgano muscular por encima de la vagina donde se desarrolla un feto. Sus paredes musculares se contraen para expulsar al feto durante el parto. El cuello uterino es el cuello del útero que se extiende hacia abajo en la vagina. Contiene un canal que conecta la vagina y el útero para que pasen los espermatozoides o un lactante. La capa más interna del útero, el endometrio, se espesa cada mes en preparación para un embrión pero se desprende en el siguiente periodo menstrual si no se produce la fertilización.
- Las trompas de Falopio se extienden desde el útero hasta los ovarios. Las fimbrias onduladas en los extremos de los ovarios de las trompas de Falopio guían los óvulos ovulados hacia las trompas donde puede ocurrir la fertilización a medida que los óvulos viajan al útero. Los cilios y la peristalsis ayudan a que los huevos se muevan por los tubos El fluido tubular ayuda a nutrir los espermatozoides a medida que nadan por los tubos hacia los óvul
- Los ovarios son gónadas que producen óvulos y secretan hormonas sexuales incluyendo estrógeno. Los nidos de células llamadas folículos en la corteza ovárica son las unidades funcionales de los ovarios. Cada folículo rodea un óvulo inmaduro. Al nacer, los ovarios de una niña contienen al menos un millón de óvulos, y no producirán más durante su vida. Un óvulo madura y generalmente se ovula cada mes durante los años reproductivos de una mujer.
- La vulva es un término general para los órganos reproductores externos femeninos. La vulva incluye el clítoris, dos pares de labios y aberturas para la uretra y la vagina. Las secreciones de las glándulas de Bartolino cerca de la abertura vaginal lubrican la vulva.
- Los senos técnicamente no son órganos reproductivos, pero sus glándulas mamarias producen leche para alimentar a un lactante después del nacimiento. La leche drena a través de conductos y sacos y sale a través del pezón cuando un bebé chupa.
- La ogenia es el proceso de producción de óvulos en los ovarios de un feto femenino. La oogénesis comienza cuando un oogonio diploide se divide por mitosis para producir un ovocito primario diploide. El ovocito primario comienza la meiosis I y luego permanece en esta etapa en un folículo ovárico inmaduro hasta después del nacimiento.
- Después de la pubertad, madura un folículo al mes y su ovocito primario completa la meiosis I para producir un ovocito secundario, el cual inicia la meiosis II. Durante la ovulación, el folículo maduro se abre y el ovocito secundario sale del ovario y entra en una trompa de Falopio.
- Mientras un folículo está madurando en un ovario cada mes, el endometrio en el útero se está acumulando para prepararse para un embrión. Alrededor de la época de la ovulación, el moco cervical se vuelve más delgado y alcalino para ayudar a que los espermatozoides lleguen al ovocito secundario.
- Si el ovocito secundario es fertilizado por un espermatozoide, rápidamente completa la meiosis II y forma un cigoto diploide, que continuará a través de la trompa de Falopio. El cigoto pasará por múltiples divisiones celulares antes de alcanzar e implantarse en el útero. Si el ovocito secundario no es fecundado, no completará la meiosis II, y pronto se desintegrará.
- El embarazo es el porte de una o más crías desde la fecundación hasta el nacimiento. El organismo materno debe aportar todos los nutrientes y otras sustancias que necesite la descendencia en desarrollo, y también eliminar sus desechos. También debe evitar exposiciones que podrían dañar potencialmente a la descendencia, especialmente al inicio del embarazo cuando se están desarrollando sistemas de órganos.
- La duración promedio del embarazo es de 40 semanas (desde el primer día del último periodo menstrual) y se divide en tres trimestres de aproximadamente tres meses cada uno. Cada trimestre se asocia con ciertos eventos y condiciones que una mujer embarazada puede esperar, como náuseas matutinas durante el primer trimestre, sentir movimientos fetales por primera vez durante el segundo trimestre y rápido aumento de peso tanto en el feto como en la madre durante el tercer trimestre.
- El parto, que es el término general para el proceso de nacimiento, generalmente comienza alrededor del momento en que se rompe el saco amniótico y su líquido se escapa. El parto ocurre en tres etapas: dilatación del cuello uterino, nacimiento del bebé y parto de la placenta (posparto).
- La función fisiológica de los senos femeninos es la lactancia o la producción de leche materna para alimentar a un lactante. La succión del pecho por parte del lactante estimula la liberación de la hormona hipotalámica oxitocina de la hipófisis posterior, lo que provoca el flujo de leche. La liberación de leche estimula al bebé a seguir chupando, lo que a su vez mantiene la leche fluyendo. Este es uno de los pocos ejemplos de retroalimentación positiva en el organismo humano.
- Los ovarios producen hormonas sexuales femeninas, incluyendo estrógeno y progesterona. El estrógeno es responsable de la maduración sexual y las características sexuales secundarias en la pubertad. También es necesario para ayudar a regular el ciclo menstrual y la ovulación después de la pubertad hasta la menopausia. La progesterona prepara el útero para el embarazo cada mes durante el ciclo menstrual y ayuda a mantener el embarazo si se produce la fecundación.
- El ciclo menstrual se refiere a los cambios naturales que ocurren en el sistema reproductivo femenino cada mes durante los años reproductivos, excepto cuando una mujer está embarazada. El ciclo es necesario para la producción de óvulos y la preparación del útero para el embarazo. Implica cambios tanto en los ovarios como en el útero y es controlado por hormonas pituitarias (FSH y LH) y hormonas ováricas (estrógeno y progesterona).
- El periodo reproductivo femenino está delineado por la menarquia, o el primer periodo menstrual, que suele ocurrir alrededor de los 12 o 13 años de edad; y por la menopausia, o el cese de los periodos menstruales, que suele ocurrir alrededor de los 52 años. Un ciclo menstrual típico tiene un promedio de 28 días de duración pero puede variar normalmente de 21 a 45 días. El periodo menstrual promedio es de cinco días pero puede variar normalmente de dos a siete días. Estas variaciones en el ciclo menstrual pueden ocurrir tanto entre mujeres como dentro de mujeres individuales de mes a mes.
- Los eventos del ciclo menstrual que tienen lugar en los ovarios conforman el ciclo ovárico. Incluye la fase folicular, cuando un folículo y su óvulo maduran debido al aumento de los niveles de FSH; la ovulación, cuando el óvulo se libera del ovario debido a un aumento de estrógenos y un aumento en la LH; y la fase lútea, cuando el folículo se transforma en una estructura llamada cuerpo lúteo que secreta progesterona. En un ciclo menstrual de 28 días, las fases folicular y lútea suelen tener un promedio de aproximadamente dos semanas de duración, con la ovulación generalmente ocurriendo alrededor del día 14 del ciclo.
- Los eventos del ciclo menstrual que tienen lugar en el útero conforman el ciclo uterino. Incluye la menstruación, que generalmente ocurre en los días 1 a 5 del ciclo e implica el desprendimiento de tejido endometrial que se acumula durante el ciclo anterior; la fase proliferativa, durante la cual el endometrio se acumula nuevamente hasta que ocurre la ovulación; y la fase secretora, que sigue a la ovulación y durante el cual el endometrio secreta sustancias y sufre otros cambios que lo preparan para recibir un embrión.
- Los trastornos del sistema reproductivo femenino incluyen cáncer de cuello uterino, vaginitis y endometriosis.
- El cáncer de cuello uterino ocurre cuando las células del cuello uterino crecen anormalmente y desarrollan la capacidad de invadir los tejidos cercanos, o diseminarse a otras partes del cuerpo. A nivel mundial, el cáncer de cuello uterino es el segundo tipo de cáncer más común en mujeres y la cuarta causa más común de muerte por cáncer en mujeres. Al principio, el cáncer de cuello uterino a menudo no presenta síntomas; más tarde, son probables síntomas como sangrado vaginal anormal y dolor.
- La mayoría de los casos de cáncer de cuello uterino ocurren por infección por el virus del papiloma humano (VPH), por lo que se espera que la vacuna contra el VPH reduzca en gran medida la incidencia de la enfermedad. Otros factores de riesgo incluyen fumar y un sistema inmunológico debilitado. Una prueba de Papanicolaou puede diagnosticar el cáncer de cuello uterino en una etapa temprana. Donde las pruebas de Papanicolaou se realizan rutinariamente, las tasas de mortalidad por cáncer de cuello uterino han disminuido drásticamente. El tratamiento del cáncer de cuello uterino generalmente incluye cirugía, que puede ser seguida de radioterapia o quimioterapia.
- La vaginitis es una inflamación de la vagina. Es probable que haya secreción, y puede haber comezón y dolor. Alrededor del 90 por ciento de los casos de vaginitis es causada por infección con microorganismos, típicamente por la levadura Candida albicans. Una minoría de casos son causados por irritantes o alérgenos en productos como jabones, espermicidas o ducha vaginal.
- El diagnóstico de vaginitis puede basarse en características del alta, las cuales pueden ser examinadas microscópicamente o cultivadas. El tratamiento de la vaginitis depende de la causa y suele ser un medicamento antifúngico o antibiótico oral o tópico.
- La endometriosis es una enfermedad en la que el tejido endometrial crece fuera del útero. Este tejido puede sangrar durante el periodo menstrual y causar inflamación, dolor y cicatrización. El síntoma principal de la endometriosis es el dolor pélvico, que puede ser severo. La endometriosis también puede llevar a la infertilidad.
- Se cree que la endometriosis tiene múltiples causas, incluyendo mutaciones genéticas. La menstruación retrógrada puede ser la causa inmediata de que el tejido endometrial escape del útero y entre en la cavidad pélvica. La endometriosis generalmente se trata con cirugía para extirpar el tejido anormal y medicamentos para el dolor. Si la cirugía es más conservadora que la histerectomía, la endometriosis puede reaparecer.
- El cáncer de cuello uterino ocurre cuando las células del cuello uterino crecen anormalmente y desarrollan la capacidad de invadir los tejidos cercanos, o diseminarse a otras partes del cuerpo. A nivel mundial, el cáncer de cuello uterino es el segundo tipo de cáncer más común en mujeres y la cuarta causa más común de muerte por cáncer en mujeres. Al principio, el cáncer de cuello uterino a menudo no presenta síntomas; más tarde, son probables síntomas como sangrado vaginal anormal y dolor.
- La infertilidad es la incapacidad de un adulto sexualmente maduro para reproducirse por medios naturales. Se define científica y médicamente como el fracaso para lograr un embarazo exitoso después de al menos un año de relaciones sexuales regulares y sin protección.
- Alrededor del 30 por ciento de la infertilidad en las parejas se debe a la infertilidad femenina, y otro 30 por ciento se debe a la infertilidad masculina. En los casos restantes, la infertilidad de una pareja se debe a problemas en ambas parejas o a causas desconocidas.
- La infertilidad masculina ocurre cuando no hay o muy pocos espermatozoides sanos y móviles. Esto puede ser causado por problemas con la espermatogénesis o por el bloqueo del tracto reproductivo masculino que impide que los espermatozoides sean eyaculados. Los factores de riesgo para la infertilidad masculina incluyen el consumo excesivo de alcohol, el tabaquismo, ciertos medicamentos y el avance de la edad, por nombrar solo algunos.
- La infertilidad femenina ocurre por no producir óvulos viables por los ovarios o problemas estructurales en las trompas de Falopio o el útero. El síndrome de ovario poliquístico es la causa más común de no producir óvulos viables. La endometriosis y los fibromas uterinos son posibles causas de problemas estructurales en las trompas de Falopio y el útero. Los factores de riesgo para la infertilidad femenina incluyen el tabaquismo, el estrés, la mala alimentación y la vejez, entre otros.
- El diagnóstico de la (s) causa (s) de infertilidad de una pareja generalmente requiere realizar pruebas tanto al hombre como a la mujer para detectar posibles problemas. En el caso de los hombres, es probable que el semen sea examinado en busca de un número adecuado de espermatozoides móviles sanos. Para las mujeres, se monitorean los signos de ovulación, por ejemplo, con un kit de prueba de ovulación o ultrasonido de los ovarios. Para ambas parejas, el tracto reproductivo puede ser médicamente fotografiado para buscar bloqueos u otras anomalías.
- Los tratamientos para la infertilidad dependen de la causa. Por ejemplo, si un problema médico está interfiriendo con la producción de esperma, la medicación puede resolver el problema subyacente para que se restaure la producción de esperma. Los bloqueos en el tracto reproductivo masculino o femenino a menudo se pueden tratar quirúrgicamente. Si hay problemas con la ovulación, los tratamientos hormonales pueden estimular la ovulación.
- Algunos casos de infertilidad se tratan con tecnología de reproducción asistida (ART). Se trata de una colección de procedimientos médicos en los que se toman óvulos y espermatozoides de la pareja y se manipulan en un laboratorio para aumentar las posibilidades de que se produzca la fecundación y se forme un embrión. Otros enfoques para ciertas causas de infertilidad incluyen el uso de una madre sustituta, portadora gestacional o donación de esperma.
- La infertilidad puede impactar negativamente a una pareja social y psicológicamente, y puede ser una causa importante de fricción conyugal o incluso divorcio. Los tratamientos de infertilidad pueden plantear cuestiones éticas relacionadas con los costos de los procedimientos y el estado de los embriones que se crean in vitro pero no se utilizan para el embarazo. La infertilidad es un problema poco apreciado en los países en desarrollo donde las tasas de natalidad son altas y los niños tienen un alto valor económico y social. En estos países, es probable que la mala atención médica provoque más problemas de infertilidad y menos opciones de tratamiento.
- Más de la mitad de todas las parejas fértiles en todo el mundo utilizan métodos anticonceptivos (anticonceptivos), que es cualquier método o dispositivo utilizado para prevenir el embarazo. Diferentes métodos anticonceptivos varían en su efectividad, típicamente expresada como la tasa de fracaso, o el porcentaje de mujeres que quedan embarazadas usando un método dado durante el primer año de uso. Para la mayoría de los métodos, la tasa de fallas con uso típico es mucho mayor que la tasa de fallas con un uso perfecto.
- Los tipos de métodos anticonceptivos incluyen métodos de barrera, métodos hormonales, dispositivos intrauterinos, métodos conductuales y esterilización. A excepción de la esterilización, todos los métodos son reversibles.
- Los métodos de barrera son dispositivos que impiden que los espermatozoides ingresen al útero. Incluyen condones y diafragmas. De todos los métodos anticonceptivos, solo los condones también pueden prevenir la propagación de infecciones de transmisión sexual.
- Los métodos hormonales implican la administración de hormonas para prevenir la ovulación. Las hormonas se pueden administrar de varias maneras, como en una inyección, a través de un parche cutáneo o, más comúnmente, en píldoras anticonceptivas. Existen dos tipos de píldoras anticonceptivas: las que contienen estrógeno y progesterona, y las que contienen solo progesterona. Ambos tipos son igualmente efectivos, pero tienen diferentes efectos secundarios potenciales.
- Un dispositivo intrauterino (DIU) es una pequeña estructura plástica en forma de T que contiene cobre o una hormona que es insertada en el útero por un médico y dejada en su lugar durante meses o incluso años. Es altamente efectivo incluso con el uso típico, pero sí tiene algunos riesgos, como aumento del sangrado menstrual y, raramente, perforación del útero.
- Los métodos conductuales implican regular el tiempo o método de coito para evitar la introducción de espermatozoides en el tracto reproductivo femenino, ya sea por completo o cuando un óvulo puede estar presente. En los métodos de conciencia de fertilidad, se evitan las relaciones sexuales sin protección durante los días más fértiles del ciclo según lo estimado por la temperatura corporal basal o las características del moco cervical. En la abstinencia, el pene se retira de la vagina antes de que ocurra la eyaculación. Los métodos conductuales son los métodos anticonceptivos menos efectivos.
- La esterilización es el método anticonceptivo más efectivo, pero requiere de un procedimiento quirúrgico y puede ser irreversible. La esterilidad masculina generalmente se logra con una vasectomía, en la que los conductos deferentes se sujetan o cortan para evitar que los espermatozoides sean eyaculados en el semen. La esterilidad femenina generalmente se logra con una ligadura de trompas, en la que las trompas de Falopio se sujetan o cortan para evitar que los espermatozoides lleguen y fertilizen los óvulos.
- La anticoncepción de emergencia es cualquier forma de anticoncepción que se usa después de tener relaciones sexuales vaginales sin protección. Un método es la píldora “mañana después”, que es una píldora anticonceptiva de dosis alta que se puede tomar hasta cinco días después de tener relaciones sexuales sin protección. Otro método es un DIU, que puede insertarse hasta cinco días después de tener relaciones sexuales sin protección.
En este capítulo aprendiste cómo los sistemas reproductivos masculino y femenino trabajan juntos para producir un cigoto. En el siguiente capítulo, aprenderás sobre cómo el organismo humano crece y se desarrolla a lo largo de la vida, desde un cigoto hasta la vejez.
Revisión de resumen del capítulo
- ¿Qué glándulas producen semen? ¿Cuál es el porcentaje aproximado de cada líquido en el semen?
- ¿Cuál es una razón por la que la alcalinidad del semen ayuda en la reproducción?
- Verdadero o Falso: Las hormonas FSH y LH están involucradas en la regulación del sistema reproductivo femenino, pero no el sistema reproductivo masculino.
- Verdadero o Falso: La mayoría de los varones estadounidenses tienen algunas células cancerosas en su glándula prostática a los 80 años de edad.
- Verdadero o Falso: La fase secretora del ciclo menstrual es cuando ocurre la menstruación.
- La menarquia es:
- la parte del ciclo menstrual conocida como periodo
- el primer periodo menstrual
- la conclusión de los periodos menstruales cuando una mujer tiene alrededor de 50
- un ciclo menstrual anovulatorio
- ¿Dónde se localizan los espermatozoides cuando desarrollan colas?
- los testículos
- el epidídimo
- los conductos deferentes
- las vesículas seminales
- Para cada una de las descripciones a continuación, elija si se aplica a los sistemas reproductivos masculino o femenino.
- Los gametos están presentes al nacer.
- La gametogénesis comienza en la pubertad.
- Los gametos completan la meiosis II tras la fecundación.
- Los gametos maduros tienen una cantidad reducida de citoplasma.
- ¿Cuáles son las tres cosas que pasan por el canal cervical de las hembras, yendo en cualquier dirección?
- Si un hombre y una mujer tienen relaciones sexuales vaginales desprotegidas, ¿cuáles son las estructuras del tracto reproductivo femenino, en orden, que el esperma se movería a través? (Supongamos que estos espermatozoides no mueren prematuramente antes de llegar a su destino final).
- Aparte de donde se origina el cáncer, ¿cuál es una diferencia entre el cáncer de próstata y testicular?
- La progesterona es relativamente alta...
- en la fase folicular del ciclo menstrual
- en la fase lútea del ciclo menstrual
- durante el embarazo
- B y C
- Si una mujer está revisando su temperatura corporal basal cada mañana como forma de anticoncepción, y hoy es el día 12 de su ciclo menstrual y su temperatura corporal basal sigue siendo baja, ¿es seguro para ella tener relaciones sexuales sin protección hoy en día? ¿Por qué o por qué no?
- Verdadero o Falso: Si una mujer joven no queda embarazada después de nueve meses de relaciones sexuales regulares y sin protección, la pareja será diagnosticada con infertilidad.
- Verdadero o Falso: En el feto masculino en desarrollo, las gónadas comienzan como ovarios, pero luego se diferencian en testículos debido al cromosoma Y.
- Verdadero o Falso: Una causa de endometriosis puede ser la menstruación retrógrada, donde parte del tejido endometrial fluye hacia atrás desde el útero hacia afuera a través de las trompas de Falopio.
- ¿Dónde se producen los espermatozoides?
- las vesículas seminales
- el espermatogonio
- el epidídimo
- los túbulos seminíferos
- ¿Cuál de los siguientes métodos anticonceptivos es el más efectivo, a la vez que es reversible? A. retirada B. ligadura de trompas C. dispositivo intrauterino D. condones
- ¿Dónde se coloca un diafragma? ¿Cómo funciona para prevenir el embarazo?
- ¿Por qué los testículos se encuentran fuera del cuerpo?
- ¿Por qué es importante diagnosticar adecuadamente el agente causal cuando una mujer tiene vaginitis?
- Verdadero o Falso: Cuando un bebé amamanta, la estimulación retroalimenta negativamente para disminuir el flujo de leche hacia el pezón.
- Verdadero o Falso: Parte del pene se encuentra dentro del cuerpo masculino.
- ¿Cuál es la mejor descripción de lo que ocurre en la menopausia?
- Los huevos dejan de madurar en los ovarios mensualmente.
- La ogenia deja de ocurrir.
- Los óvulos ovulados no pueden ser fertilizados, por lo que se reabsorben automáticamente.
- El endometrio ya no puede soportar al feto, por lo que los óvulos fertilizados no pueden implantarse.
- La transición de espermátida a esperma implica
- mitosis
- meiosis I
- meiosis II
- sin división celular
- Describir dos formas en que los espermatozoides pueden moverse a través de los tractos reproductivos masculinos y/o femeninos.
Atribuciones
- Dos Rayitas de Esparta Palma, con licencia CC BY 2.0 vía Flickr
- Prueba de ovulación a base de orina por Sapp, dominio público vía Wikimedia Commons
- Esperma anormal por Xenzo, CC BY-SA 3.0, Wikimedia Commons
- Texto adaptado de Biología Humana por CK-12 licenciado CC BY-NC 3.0


