14.3: Estrés y enfermedad
- Última actualización
- Guardar como PDF
- Page ID
- 149208

- Rose M. Spielman, William J. Jenkins, Marilyn D. Lovett, et al.
- OpenStax
Objetivos de aprendizaje
- Explicar la naturaleza de los trastornos psicofisiológicos
- Describir el sistema inmunológico y cómo el estrés afecta su funcionamiento
- Describir cómo el estrés y los factores emocionales pueden conducir al desarrollo y exacerbación de trastornos cardiovasculares, asma y cefaleas tensionales
En esta sección, discutiremos el estrés y la enfermedad. Como describe el investigador de estrés Robert Sapolsky (1998),
“La enfermedad relacionada con el estrés surge, predominantemente, del hecho de que tan a menudo activamos un sistema fisiológico que ha evolucionado para responder a emergencias físicas agudas, pero lo encendemos durante meses y meses, preocupándonos por hipotecas, relaciones y promociones”. (pág. 6)
La respuesta al estrés, como se señaló anteriormente, consiste en un sistema coordinado pero complejo de reacciones fisiológicas que se invocan según sea necesario. Estas reacciones son beneficiosas a veces porque nos preparan para enfrentar situaciones potencialmente peligrosas o amenazantes (por ejemplo, recordemos a nuestro viejo amigo, el temible oso en el camino). Sin embargo, la salud se ve afectada cuando se mantienen las reacciones fisiológicas, como puede suceder en respuesta al estrés continuo.
Trastornos Psicofisiológicos
Si las reacciones que componen la respuesta al estrés son crónicas o si frecuentemente superan los rangos normales, pueden provocar un desgaste acumulado en el cuerpo, de la misma manera que hacer funcionar su aire acondicionado a toda velocidad durante todo el verano eventualmente causará desgaste en él. Por ejemplo, la presión arterial alta que experimenta una persona bajo una considerable tensión laboral podría eventualmente afectar su corazón y preparar el escenario para un ataque cardíaco o insuficiencia cardíaca. Además, alguien expuesto a altos niveles de la hormona del estrés cortisol podría volverse vulnerable a infecciones o enfermedades debido al debilitamiento del funcionamiento del sistema inmunitario (McEwen, 1998).
Enlace al aprendizaje
Los neurocientíficos Robert Sapolsky y Carol Shively han realizado una extensa investigación sobre el estrés en primates no humanos durante más de 30 años. Ambos han demostrado que la posición en la jerarquía social predice estrés, estado de salud mental y enfermedad. Su investigación arroja luz sobre cómo el estrés puede conducir a resultados negativos para la salud de las personas estigmatizadas o marginadas. Aquí hay dos videos con el Dr. Sapolsky: uno es sobre el estrés asesino y el otro es un excelente documental en profundidad de National Geographic.
Los trastornos físicos o enfermedades cuyos síntomas son provocados o empeorados por el estrés y los factores emocionales se denominan trastornos psicofisiológicos. Los síntomas físicos de los trastornos psicofisiológicos son reales y pueden ser producidos o exacerbados por factores psicológicos (de ahí lo psico y fisiológico en psicofisiológico). En la Tabla 14.3 a continuación se presenta una lista de trastornos psicofisiológicos frecuentemente encontrados:
| Tipo de Trastorno Psicofisiológico | Ejemplos |
|---|---|
| Cardiovascular | hipertensión, enfermedad coronaria |
| Gastrointestinal | síndrome del intestino irritable |
| Respiratorio | asma, alergia |
| Musculoesqueléticos | lumbalgia, dolores de cabeza tensionales |
| Piel | acné, eczema, psoriasis |
Friedman y Booth-Kewley (1987) revisaron estadísticamente 101 estudios para examinar el vínculo entre personalidad y enfermedad. Propusieron la existencia de características de personalidad propensas a enfermedades, incluyendo depresión, enoja/hostilidad y ansiedad. De hecho, un estudio de más de 61,000 noruegos identificó la depresión como un factor de riesgo para todas las principales causas de muerte relacionadas con la enfermedad (Mykletun et al., 2007). Además, el neuroticismo, un rasgo de personalidad que refleja lo ansioso, malhumorado y triste, ha sido identificado como un factor de riesgo de problemas crónicos de salud y mortalidad (Ploubidis & Grundy, 2009).
A continuación, discutimos dos tipos de trastornos psicofisiológicos sobre los que se conoce mucho: los trastornos cardiovasculares y el asma. Primero, sin embargo, es necesario dirigir nuestra atención a una discusión sobre el sistema inmunológico, una de las principales vías a través de las cuales el estrés y los factores emocionales pueden conducir a enfermedades y enfermedades.
Conexión cotidiana: Estados sociales, estrés y atención de la salud
Los psicólogos han sido conscientes desde hace mucho tiempo de que el estatus social (por ejemplo, riqueza, privilegio) está íntimamente ligado al estrés, la salud y el bienestar. Algunos factores que contribuyen al alto estrés y la mala salud entre las personas con menor estatus social incluyen la falta de control y previsibilidad (por ejemplo, mayor desempleo) y la desigualdad de recursos (por ejemplo, menor acceso a la atención médica y otros recursos comunitarios) (Marmot & Sapolsky, 2014).
En Estados Unidos, las desigualdades de recursos vinculadas al estatus social a menudo crean diferencias de raza y género en la atención de la salud. Por ejemplo, las mujeres afroamericanas tienen las tasas más altas de visitas a la sala de emergencias y necesidades de atención médica insatisfechas en comparación con cualquier otro grupo, y esta disparidad aumentó significativamente de 2006 a 2014 (Manuel, 2018). Los jóvenes lesbianas, gays, bisexuales y transgénero a menudo experimentan una mala calidad de atención como resultado del estigma, la falta de comprensión y la insensibilidad entre los profesionales de la salud (Hafeez, Zeshan, Tahir, Jahan, & Naveed, 2017). Uno de los objetivos de la iniciativa Gente Saludable 2020 del gobierno de Estados Unidos es eliminar las disparidades de género y raza en la atención de la salud. Su conjunto de datos interactivo proporciona una instantánea actualizada de las disparidades de salud: https://www.healthypeople.gov/2020/d...sparities-data.
El estrés y el sistema inmunológico
En cierto sentido, el sistema inmunológico es el sistema de vigilancia del cuerpo. Consiste en una variedad de estructuras, células y mecanismos que sirven para proteger al cuerpo de toxinas invasoras y microorganismos que pueden dañar o dañar los tejidos y órganos del cuerpo. Cuando el sistema inmunológico está funcionando como debería, nos mantiene sanos y libres de enfermedades al eliminar bacterias, virus y otras sustancias extrañas que han ingresado al cuerpo (Everly & Lating, 2002).
Errores del Sistema Inmune
En ocasiones, el sistema inmune funcionará erróneamente. Por ejemplo, a veces puede salir mal confundiendo las propias células sanas de tu cuerpo con los invasores y atacándolos repetidamente. Cuando esto sucede, se dice que la persona tiene una enfermedad autoinmune, que puede afectar a casi cualquier parte del cuerpo. La forma en que una enfermedad autoinmune afecta a una persona depende de qué parte del cuerpo se dirija. Por ejemplo, la artritis reumatoide, una enfermedad autoinmune que afecta las articulaciones, produce dolor articular, rigidez y pérdida de función. El lupus eritematoso sistémico, una enfermedad autoinmune que afecta la piel, puede provocar erupciones e hinchazón de la piel. La enfermedad de Grave, una enfermedad autoinmune que afecta a la glándula tiroides, puede provocar fatiga, aumento de peso y dolores musculares (Instituto Nacional de Artritis y Enfermedades Musculoesqueléticas y de la Piel [NIAMS], 2012).
Además, el sistema inmunológico a veces puede descomponerse y ser incapaz de hacer su trabajo. Esta situación se conoce como inmunosupresión, la disminución de la efectividad del sistema inmune. Cuando las personas experimentan inmunosupresión, se vuelven susceptibles a cualquier número de infecciones, enfermedades y enfermedades. Por ejemplo, el síndrome de inmunodeficiencia adquirida (SIDA) es una enfermedad grave y letal causada por el virus de la inmunodeficiencia humana (VIH), que debilita enormemente el sistema inmunológico al infectar y destruir células productoras de anticuerpos, volviendo así a una persona vulnerable a cualquiera de una serie de oportunistas infecciones (Powell, 1996).
Estresores y función inmune
La cuestión de si el estrés y los estados emocionales negativos pueden influir en la función inmune ha cautivado a los investigadores durante más de tres décadas, y los descubrimientos realizados a lo largo de ese tiempo han cambiado drásticamente el rostro de la psicología de la salud (Kiecolt-Glaser, 2009). La psiconeuroinmunología es el campo que estudia cómo factores psicológicos como el estrés influyen en el sistema inmunológico y el funcionamiento inmune. El término psiconeuroinmunología se acuñó por primera vez en 1981, cuando apareció como el título de un libro que revisó la evidencia disponible de asociaciones entre el cerebro, el sistema endocrino y el sistema inmune (Zacharie, 2009). En gran medida, este campo evolucionó a partir del descubrimiento de que existe una conexión entre el sistema nervioso central y el sistema inmune.
Algunas de las pruebas más convincentes de una conexión entre el cerebro y el sistema inmune provienen de estudios en los que los investigadores demostraron que las respuestas inmunes en animales podrían estar condicionadas clásicamente (Everly & Lating, 2002). Por ejemplo, Ader y Cohen (1975) emparejaron el agua aromatizada (el estímulo condicionado) con la presentación de un fármaco inmunosupresor (el estímulo incondicionado), causando enfermedad (una respuesta incondicionada). No es sorprendente que las ratas expuestas a este emparejamiento desarrollaran una aversión condicionada al agua aromatizada. Sin embargo, el sabor del agua propiamente dicha posteriormente produjo inmunosupresión (una respuesta condicionada), lo que indica que el propio sistema inmune había sido acondicionado. Muchos estudios posteriores a lo largo de los años han demostrado además que las respuestas inmunitarias pueden condicionarse clásicamente tanto en animales como en humanos (Ader y Cohen, 2001). Así, si el condicionamiento clásico puede alterar la inmunidad, otros factores psicológicos deberían ser capaces de alterarla también.
Cientos de estudios que involucran a decenas de miles de participantes han probado muchos tipos de factores estresantes breves y crónicos y su efecto en el sistema inmunológico (por ejemplo, hablar en público, exámenes de la escuela de medicina, desempleo, discordia conyugal, divorcio, muerte del cónyuge, agotamiento y tensión laboral, cuidado de un familiar con enfermedad de Alzheimer y exposición al duro clima de la Antártida). Se ha demostrado repetidamente que muchos tipos de estresores están asociados con un funcionamiento inmune deficiente o debilitado (Glaser & Kiecolt-Glaser, 2005; Kiecolt-Glaser, McGuire, Robles, & Glaser, 2002; Segerstrom & Miller, 2004).
Al evaluar estos hallazgos, es importante recordar que existe una conexión fisiológica tangible entre el cerebro y el sistema inmune. Por ejemplo, el sistema nervioso simpático inerva órganos inmunes como el timo, la médula ósea, el bazo e incluso los ganglios linfáticos (Maier, Watkins, & Fleshner, 1994). Además, señalamos anteriormente que las hormonas del estrés liberadas durante la activación del eje hipotálamo-pituitario-suprarrenal (HPA) pueden afectar negativamente la función inmune. Una forma de hacerlo es inhibiendo la producción de linfocitos, glóbulos blancos que circulan en los fluidos del cuerpo que son importantes en la respuesta inmune (Everly & Lating, 2002).
Algunos de los ejemplos más dramáticos que demuestran el vínculo entre el estrés y la función inmune deteriorada involucran estudios en los que los voluntarios estuvieron expuestos a virus. La razón detrás de esta investigación es que debido a que el estrés debilita el sistema inmunológico, las personas con altos niveles de estrés deberían tener más probabilidades de desarrollar una enfermedad en comparación con las que están bajo poco estrés. En un experimento memorable que utilizó este método, los investigadores entrevistaron a voluntarios\(276\) sanos sobre experiencias estresantes recientes (Cohen et al., 1998). Después de la entrevista, a estos participantes se les dieron gotas nasales que contenían el virus del resfriado (en caso de que se esté preguntando por qué alguien querría alguna vez participar en un estudio en el que son sometidos a dicho tratamiento, a los participantes se les pagaron 800 dólares por su molestia). Al ser examinados más tarde, los participantes que reportaron haber experimentado estresores crónicos durante más de un mes, especialmente las dificultades duraderas relacionadas con el trabajo o las relaciones, tenían muchas más probabilidades de haber desarrollado resfriados que los participantes que no reportaron estresores crónicos (Ver figura a continuación).
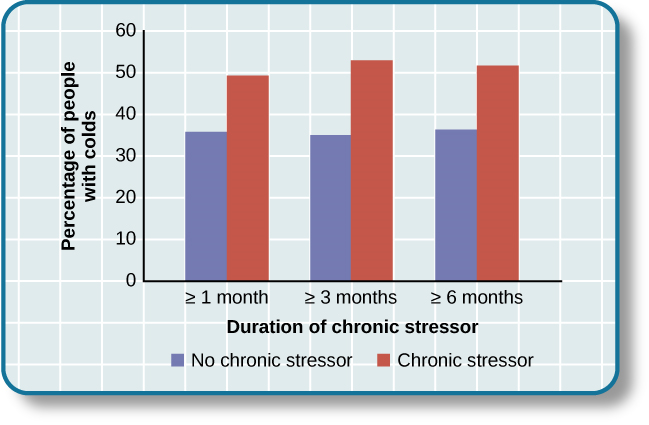
En otro estudio, voluntarios mayores recibieron una vacuna contra el virus de la influenza. En comparación con los controles, quienes cuidaban a un cónyuge con enfermedad de Alzheimer (y por lo tanto estaban bajo estrés crónico) mostraron una peor respuesta de anticuerpos después de la vacunación (Kiecolt-Glaser, Glaser, Gravenstein, Malarkey, & Sheridan, 1996).
Otros estudios han demostrado que el estrés ralentiza la cicatrización de heridas al afectar las respuestas inmunes importantes para la reparación de heridas (Glaser & Kiecolt-Glaser, 2005). En un estudio, por ejemplo, se indujeron ampollas cutáneas en el antebrazo. Los sujetos que reportaron mayores niveles de estrés produjeron menores niveles de proteínas inmunes necesarias para la cicatrización de heridas (Glaser et al., 1999). El estrés, entonces, no es tanto la espada que mata al caballero, por así decirlo; más bien, es la espada la que rompe el escudo del caballero, y tu sistema inmunológico es ese escudo.
Profundice: Estrés y Envejecimiento: Una Historia de Telómeros
¿Alguna vez te has preguntado por qué las personas que están estresadas a menudo parecen tener una mirada demacrada sobre ellas? Un estudio pionero de 2004 sugiere que la razón es porque el estrés en realidad puede acelerar la biología celular del envejecimiento.
El estrés, al parecer, puede acortar los telómeros, que son segmentos de ADN que protegen los extremos de los cromosomas. Los telómeros acortados pueden inhibir o bloquear la división celular, lo que incluye el crecimiento y proliferación de nuevas células, lo que lleva a un envejecimiento más rápido (Sapolsky, 2004). En el estudio, los investigadores compararon las longitudes de los telómeros en los glóbulos blancos en madres de niños con enfermedades crónicas con las de madres de niños sanos (Epel et al., 2004). Se esperaría que las madres de niños con enfermedades crónicas experimentaran más estrés que las madres de niños sanos. Cuanto más tiempo había pasado una madre cuidando a su hijo enfermo, más cortos eran sus telómeros (la correlación entre los años de cuidado y la longitud de los telómeros era\(r = -0.40\)). Además, los niveles más altos de estrés percibido se correlacionaron negativamente con el tamaño del telómero (\(r = -0.31\)). Estos investigadores también encontraron que la longitud promedio de los telómeros de las madres más estresadas, en comparación con las menos estresadas, era similar a la que encontrarías en personas que eran\(9-17\) años mayores que en promedio.
Desde entonces, muchos otros estudios han seguido encontrando asociaciones entre el estrés y los telómeros erosionados (Blackburn & Epel, 2012). Algunos estudios incluso han demostrado que el estrés puede comenzar a erosionar los telómeros en la infancia y quizás incluso antes de que nazcan los niños. Por ejemplo, en un estudio se encontró que la exposición infantil a la violencia (por ejemplo, violencia doméstica materna, victimización por acoso y maltrato físico) acelera la erosión de los telómeros de edades\(5\) a\(10\) (Shalev et al., 2013). Otro estudio reportó que los adultos jóvenes cuyas madres habían experimentado estrés severo durante su embarazo tenían telómeros más cortos que aquellos cuyas madres tenían embarazos sin estrés y sin incidentes (Entringer et al., 2011). Además, los efectos corrosivos del estrés infantil en los telómeros pueden extenderse hasta la edad adulta joven. En una investigación de mujeres mayores de\(4,000\) Reino Unido\(41-80\), las experiencias adversas durante la infancia (por ejemplo, abuso físico, ser enviado fuera de casa y divorcio de los padres) se asociaron con una longitud acortada de los telómeros (Surtees et al., 2010), y el tamaño de los telómeros disminuyó a medida que la cantidad de adversidad experimentada aumentó (véase la figura 14.16 infra).
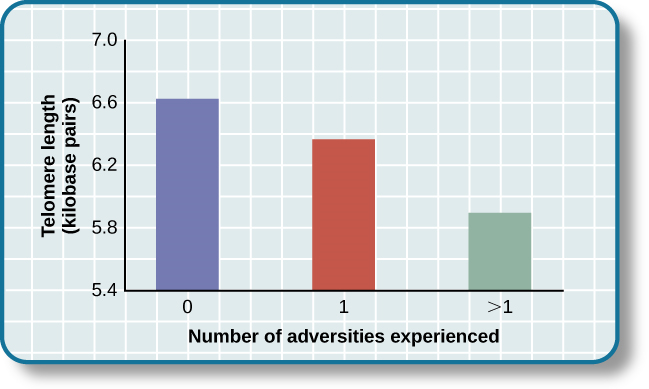
Actualmente se están realizando esfuerzos para diseccionar los mecanismos celulares y fisiológicos precisos que vinculan los telómeros cortos con el estrés y la enfermedad. Por el momento, los telómeros nos brindan otro recordatorio más de que el estrés, especialmente durante los primeros años de vida, puede ser tan dañino para nuestra salud como fumar o la comida rápida (Blackburn & Epel, 2012).
Trastornos Cardiovasculares
El sistema cardiovascular está compuesto por el corazón y el sistema de circulación sanguínea. Durante muchos años, los trastornos que involucran al sistema cardiovascular, conocidos como trastornos cardiovasculares, han sido un punto focal importante en el estudio de los trastornos psicofisiológicos debido a la centralidad del sistema cardiovascular en la respuesta al estrés (Everly & Lating, 2002). La enfermedad cardíaca es una de esas afecciones. Cada año, las enfermedades cardíacas causan aproximadamente una de cada tres muertes en Estados Unidos, y es la principal causa de muerte en el mundo desarrollado (Centers for Disease Control and Prevention [CDC], 2011; Shapiro, 2005).
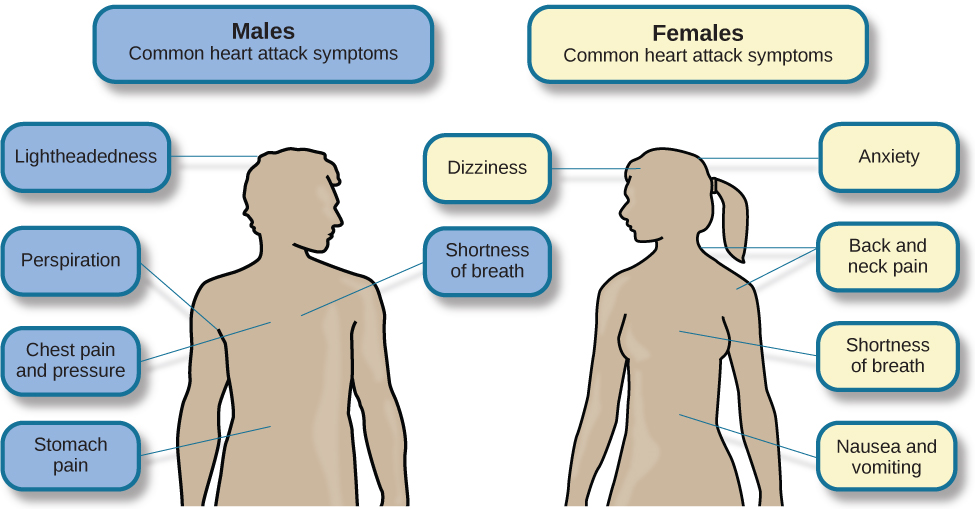
Los síntomas de la enfermedad cardíaca varían un poco dependiendo del tipo específico de enfermedad cardíaca que uno tenga, pero generalmente involucran angina, dolores o molestias en el pecho que ocurren cuando el corazón no recibe suficiente sangre (Office on Women's Health, 2009). El dolor a menudo se siente como si el pecho estuviera siendo presionado o exprimido; también se reportan comúnmente sensaciones de ardor en el pecho y dificultad para respirar. Dicho dolor e incomodidad pueden extenderse a los brazos, el cuello, las mandíbulas, el estómago (como náuseas) y la espalda (American Heart Association [AHA], 2012a) (Ver figura 14.17 a continuación).
Un factor de riesgo importante para la enfermedad cardíaca es la hipertensión, que es la presión arterial alta. La hipertensión obliga al corazón de una persona a bombear más fuerte, poniendo así más tensión física en el corazón. Si no se controla, la hipertensión puede provocar un ataque cardíaco, accidente cerebrovascular o insuficiencia cardíaca; también puede provocar insuficiencia renal y ceguera. La hipertensión es un trastorno cardiovascular grave, y a veces se le llama el asesino silencioso porque no tiene síntomas; uno que tiene presión arterial alta puede que ni siquiera se dé cuenta de ello (AHA, 2012b).
Se han identificado muchos factores de riesgo que contribuyen a trastornos cardiovasculares. Estos factores de riesgo incluyen determinantes sociales como el envejecimiento, los ingresos, la educación y la situación laboral, así como factores de riesgo conductuales que incluyen dieta poco saludable, consumo de tabaco, inactividad física y consumo excesivo de alcohol; la obesidad y la diabetes son factores de riesgo adicionales (Organización Mundial de la Salud [ QUIÉN], 2013).
En las últimas décadas, ha habido mucho mayor reconocimiento y conciencia de la importancia del estrés y otros factores psicológicos en la salud cardiovascular (Nusair, al-Dadah, & Kumar, 2012). De hecho, la exposición a factores estresantes de muchos tipos también se ha relacionado con problemas cardiovasculares; en el caso de la hipertensión, algunos de estos factores estresantes incluyen tensión laboral (Trudel, Brisson, & Milot, 2010), desastres naturales (Saito, Kim, Maekawa, Ikeda, & Yokoyama, 1997), conflicto marital (Nealey-Moore, Smith, Uchino, Hawkins, & Olson-Cerny, 2007), y la exposición a altos niveles de ruido de tráfico en casa (de Kluizenaar, Gansevoort, Miedema, & de Jong, 2007). La discriminación percibida parece estar asociada con la hipertensión entre los afroamericanos (Sims et al., 2012). Además, se ha demostrado que las tareas de estrés basadas en laboratorio, como realizar aritmética mental bajo presión de tiempo, sumergir la mano en agua helada (conocida como prueba de presión fría), rastreo de espejos y hablar en público, elevan la presión arterial (Phillips, 2011).
¿Eres Tipo A o Tipo B?
A veces las ideas y teorías de investigación emergen de observaciones aparentemente triviales. En la década de 1950, el cardiólogo Meyer Friedman estaba revisando los muebles de su sala de espera, que consistían en sillas tapizadas con reposabrazos. Friedman decidió volver a tapizar estas sillas. Cuando el hombre que hacía el retapizado llegó a la oficina a hacer el trabajo, comentó cómo se usaban las sillas de una manera única: los bordes frontales de los cojines estaban desgastados, al igual que las puntas delanteras de los reposabrazos. Parecía que los pacientes de cardiología estaban golpeando o apretando la parte delantera de los reposabrazos, además de sentarse literalmente en el borde de sus asientos (Friedman & Rosenman, 1974). ¿Los pacientes de cardiología eran de alguna manera diferentes a otros tipos de pacientes? Si es así, ¿cómo?
Después de investigar este asunto, Friedman y su colega, Ray Rosenman, llegaron a entender que las personas que son propensas a las enfermedades cardíacas tienden a pensar, sentir y actuar de manera diferente a las que no lo son. Estos individuos tienden a ser adictos al trabajo intensamente impulsados que se preocupan por los plazos y siempre parecen tener prisa. Según Friedman y Rosenman, estos individuos presentan un patrón de comportamiento Tipo A; los que están más relajados y relajados se caracterizaron como Tipo B (Ver figura 14.18). En una muestra de Tipo A y Tipo B, Friedman y Rosenman se sorprendieron al descubrir que la cardiopatía era más de siete veces más frecuente entre el Tipo A que el Tipo B (Friedman & Rosenman, 1959).

Los principales componentes del patrón Tipo A incluyen una lucha agresiva y crónica para lograr cada vez más en cada vez menos tiempo (Friedman & Rosenman, 1974). Las características específicas del patrón Tipo A incluyen un impulso competitivo excesivo, sentido crónico de urgencia temporal, impaciencia y hostilidad hacia los demás (particularmente aquellos que se interponen en el camino de la persona).
Un ejemplo de una persona que exhibe un patrón de comportamiento Tipo A es Jeffrey. Incluso de niño, Jeffrey fue intenso y motivado. Se destacó en la escuela, fue capitán del equipo de natación, y se graduó con honores de una universidad de la Ivy League. Jeffrey nunca parece capaz de relajarse; siempre está trabajando en algo, incluso los fines de semana. No obstante, Jeffrey siempre parece sentir que no hay suficientes horas en el día para lograr todo lo que siente que debería. Se ofrece como voluntario para asumir tareas extras en el trabajo y muchas veces lleva su trabajo a casa con él; muchas veces se acuesta enojado a altas horas de la noche porque siente que no ha hecho lo suficiente. Jeffrey es de mal genio con sus compañeros de trabajo; a menudo se pone notablemente agitado cuando trata con esos compañeros de trabajo siente trabajar demasiado despacio o cuyo trabajo no cumple con sus estándares. Normalmente reacciona con hostilidad cuando se le interrumpe en el trabajo. Ha experimentado problemas en su matrimonio por la falta de tiempo que pasó con la familia. Al ser atrapado en el tráfico durante su viaje hacia y desde el trabajo, Jeffrey golpea incesantemente su cuerno y jura en voz alta a otros conductores. Cuando Jeffrey tenía 52 años, sufrió su primer ataque al corazón.
Para la década de 1970, la mayoría de los cardiólogos en ejercicio creían que el patrón de conducta Tipo A era un factor de riesgo significativo para enfermedades cardíacas (Friedman, 1977). De hecho, una serie de investigaciones longitudinales tempranas demostraron un vínculo entre el patrón de comportamiento Tipo A y el desarrollo posterior de enfermedades cardíacas (Rosenman et al., 1975; Haynes, Feinleib, & Kannel, 1980).
Sin embargo, investigaciones posteriores que examinaron la asociación entre el Tipo A y la enfermedad cardíaca no lograron replicar estos hallazgos anteriores (Glassman, 2007; Myrtek, 2001). Debido a que la teoría del Tipo A no funcionó tan bien como esperaban, los investigadores cambiaron su atención hacia determinar si alguno de los elementos específicos del Tipo A predice enfermedades cardíacas.
Una amplia investigación sugiere claramente que la dimensión de ira y hostilidad del patrón de comportamiento Tipo A puede ser uno de los factores más importantes en el desarrollo de enfermedades cardíacas. Esta relación se describió inicialmente en el estudio de Haynes et al. (1980) mencionado anteriormente: Se encontró que la hostilidad suprimida elevaba sustancialmente el riesgo de enfermedad cardíaca tanto para hombres como para mujeres. También, una investigación siguió sobre estudiantes de medicina\(1,000\) varones de\(32\) a\(48\) años. Al inicio del estudio, estos hombres completaron un cuestionario evaluando cómo reaccionan ante la presión; algunos indicaron que responden con altos niveles de ira, mientras que otros indicaron que responden con menos ira. Décadas después, los investigadores encontraron que quienes antes habían indicado los niveles más altos de ira tenían más de 6 veces más probabilidades que aquellos que indicaron menos ira de haber tenido un ataque al corazón por edad\(55\), y eran\(3.5\) veces más propensos a haber experimentado enfermedades cardíacas a la misma edad (Chang, Ford, Meoni, Wang, & Klag, 2002). Desde el punto de vista de la salud, claramente no vale la pena ser un joven enojado.
Después de revisar y resumir estadísticamente\(35\) estudios de 1983 a 2006, Chida y Steptoe (2009) concluyeron que la mayor parte de la evidencia sugiere que la ira y la hostilidad constituyen factores de riesgo graves a largo plazo de resultados cardiovasculares adversos tanto en individuos sanos como en aquellos que ya padeciendo enfermedades cardíacas. Una razón por la que los estados de ánimo enojados y hostiles pueden contribuir a las enfermedades cardiovasculares es que tales estados de ánimo pueden crear tensión social, principalmente en forma de encuentros sociales antagónicos con otros. Esta cepa podría entonces sentar las bases para respuestas cardiovasculares promotoras de enfermedades entre individuos hostiles (Vella, Kamarck, Flory, & Manuck, 2012). En este modelo transaccional, la hostilidad y la tensión social forman un ciclo (Ver figura a continuación).
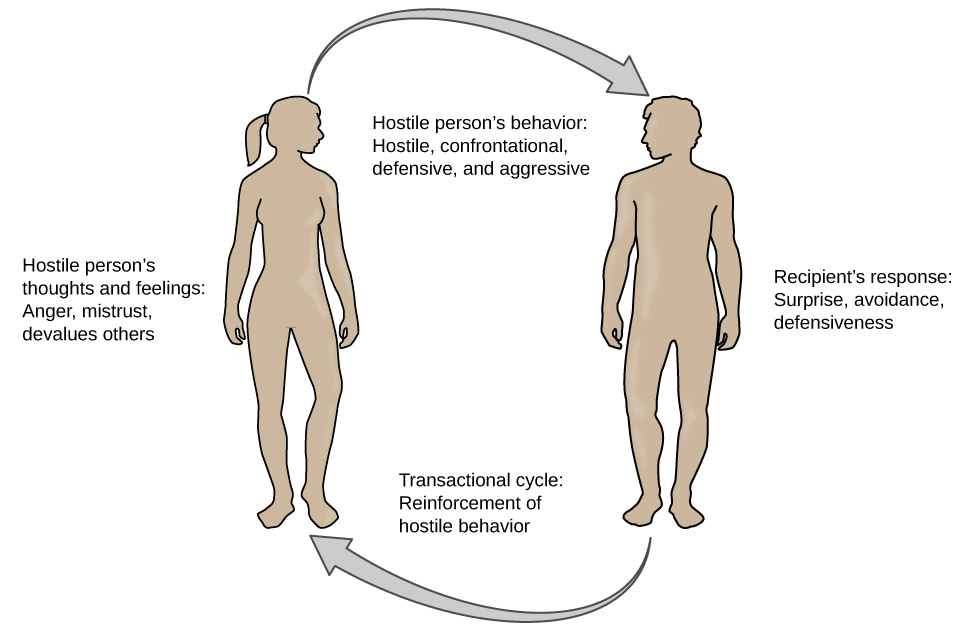
Por ejemplo, supongamos que Kaitlin tiene una disposición hostil; tiene una actitud cínica, desconfiada hacia los demás y muchas veces piensa que otras personas están fuera de conseguirla. Ella está muy a la defensiva con las personas, incluso las que conoce desde hace años, y siempre está buscando señales de que otros le falten el respeto o la menosprecian. En la ducha cada mañana antes del trabajo, suele ensayar mentalmente lo que le diría a alguien que decía o hacía algo que la enojaba, como hacer una declaración política que era contrario a su propia ideología. A medida que Kaitlin pasa por estos ensayos mentales, a menudo sonríe y piensa en las represalias contra cualquiera que la moleste ese día.
Socialmente, es confrontacional y tiende a usar un tono duro con las personas, lo que a menudo conduce a interacciones sociales muy desagradables y a veces argumentativas. Como puedes imaginar, Kaitlin no es especialmente popular entre los demás, incluidos compañeros de trabajo, vecinos e incluso miembros de su propia familia. O la evitan a toda costa o le contraen, lo que hace que Kaitlin se vuelva aún más cínica y desconfiada de los demás, haciendo que su disposición sea aún más hostil. La hostilidad de Kaitlin, a través de su propia acción, ha creado un ambiente antagónico que cíclicamente hace que se vuelva aún más hostil y enojada, con lo que potencialmente prepara el escenario para problemas cardiovasculares.
Además de la ira y la hostilidad, se han relacionado otros estados emocionales negativos con enfermedades cardíacas, incluyendo afectividad negativa y depresión (Sols & Bunde, 2005). La afectividad negativa es una tendencia a experimentar estados emocionales angustiados que involucran ira, desprecio, asco, culpa, miedo y nerviosismo (Watson, Clark, & Tellegen, 1988). Se ha relacionado con el desarrollo tanto de hipertensión como de enfermedades cardíacas. Por ejemplo, los participantes\(3,000\) inicialmente sanos en un estudio fueron rastreados longitudinalmente, hasta\(22\) años. Aquellos con mayores niveles de afectividad negativa en el momento en que comenzó el estudio fueron sustancialmente más propensos a desarrollarse y ser tratados por hipertensión durante los años siguientes que aquellos con niveles más bajos de afectividad negativa (Jonas & Lando, 2000). Además, un estudio de funcionarios públicos con sede en Londres de más de\(10,000\) mediana edad que fueron seguidos un promedio de\(12.5\) años reveló que aquellos que antes habían puntuado en el tercio superior en una prueba de afectividad negativa tenían\(32\%\) más probabilidades de haber experimentado enfermedades cardíacas, ataques cardíacos o angina en un periodo de años que los que anotaron en el tercio más bajo (Nabi, Kivimaki, De Vogli, Marmot, & Singh-Manoux, 2008). Por lo tanto, la afectividad negativa parece ser un factor de riesgo potencialmente vital para el desarrollo de trastornos cardiovasculares.
La depresión y el corazón
Durante siglos, los poetas y el folclore han afirmado que existe una conexión entre los estados de ánimo y el corazón (Glassman & Shapiro, 1998). Sin duda estás familiarizado con la noción de un corazón roto después de un evento decepcionante o deprimente y has encontrado esa noción en canciones, películas y literatura.
Quizás el primero en reconocer el vínculo entre depresión y cardiopatía fue Benjamin Malzberg (1937), quien encontró que la tasa de mortalidad entre los pacientes institucionalizados con melancolía (término arcaico para la depresión) era seis veces mayor que la del población. Un estudio clásico a finales de la década de 1970 analizó sobre personas\(8,000\) maníaco-depresivas en Dinamarca, encontrando un\(50\%\) aumento casi en las muertes por enfermedades cardíacas entre estos pacientes en comparación con la población general danesa (Weeke, 1979). A principios de la década de 1990, comenzó a acumularse evidencia que mostraba que los individuos deprimidos que fueron seguidos por largos períodos de tiempo tenían un mayor riesgo de enfermedad cardíaca y muerte cardíaca (Glassman, 2007). En una investigación de más de residentes de\(700\) Dinamarca, aquellos con los puntajes de depresión\(71\%\) más altos tenían más probabilidades de haber experimentado un ataque cardíaco que aquellos con puntuaciones de depresión más bajas (Barefoot & Schroll, 1996). La Figura 14.20 ilustra la gradación en riesgo de ataques cardíacos tanto para hombres como para mujeres.
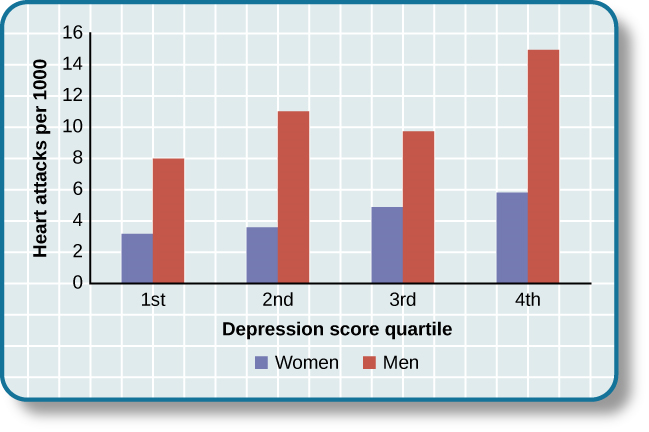
Después de más de dos décadas de investigación, ahora está claro que existe una relación: Los pacientes con enfermedades cardíacas tienen más depresión que la población general, y las personas con depresión tienen más probabilidades de desarrollar eventualmente enfermedades cardíacas y experimentar una mayor mortalidad que aquellos que no tienen depresión ( Hare, Toukhsati, Johansson, & Jaarsma, 2013); cuanto más severa es la depresión, mayor es el riesgo (Glassman, 2007). Considera lo siguiente:
- En un estudio, las tasas de mortalidad por problemas cardiovasculares fueron sustancialmente más altas en las personas deprimidas; los hombres deprimidos tenían\(50\%\) más probabilidades de haber muerto por problemas cardiovasculares y las mujeres deprimidas eran\(70\%\) más probables (Ösby, Brandt, Correia, Ekbom, & Sparén, 2001).
- Una revisión estadística de estudios\(10\) longitudinales con individuos inicialmente sanos reveló que aquellos con síntomas depresivos elevados tienen, en promedio, un\(64\%\) mayor riesgo de desarrollar enfermedades cardíacas que aquellos con menos síntomas (Wulsin & Singal, 2003).
- Un estudio de enfermeras sobre\(63,000\) registradas encontró que aquellos con más síntomas deprimidos cuando comenzó el estudio tenían\(49\%\) más probabilidades de experimentar cardiopatías fatales durante un período de un\(12\) año (Whang et al., 2009).
La American Heart Association, plenamente consciente de la importancia establecida de la depresión en las enfermedades cardiovasculares, hace varios años recomendó el cribado rutinario de depresión para todos los pacientes con enfermedades cardíacas (Lichtman et al., 2008). Recientemente, han recomendado incluir la depresión como factor de riesgo para pacientes con enfermedades cardíacas (AHA, 2014).
Si bien no se han aclarado completamente los mecanismos exactos a través de los cuales la depresión podría producir problemas cardíacos, una investigación reciente que examina esta conexión en la vida temprana ha arrojado algo de luz. En un estudio en curso de depresión infantil, los adolescentes que habían sido diagnosticados con depresión cuando eran niños tenían más probabilidades de ser obesos, fuman y estar físicamente inactivos que aquellos que no habían recibido este diagnóstico (Rottenberg et al., 2014). Una implicación de este estudio es que la depresión, especialmente si ocurre temprano en la vida, puede aumentar la probabilidad de vivir un estilo de vida poco saludable, predisponiendo así a las personas a un perfil de riesgo de enfermedad cardiovascular desfavorable.
Es importante señalar que la depresión puede ser solo una pieza del rompecabezas emocional para elevar el riesgo de enfermedades cardíacas, y que experimentar crónicamente varios estados emocionales negativos puede ser especialmente importante. Una investigación longitudinal de veteranos de la Guerra de Vietnam encontró que la depresión, la ansiedad, la hostilidad y el rasgo de ira predijeron cada uno independientemente la aparición de enfermedades cardíacas (Boyle, Michalek, & Suarez, 2006). Sin embargo, cuando cada uno de estos atributos psicológicos negativos se combinó en una sola variable, esta nueva variable (que los investigadores llamaron factor de riesgo psicológico) predijo la enfermedad cardíaca con mayor fuerza que cualquiera de las variables individuales. Así, en lugar de examinar el poder predictivo de los factores de riesgo psicológicos aislados, parece crucial para los futuros investigadores examinar los efectos de los rasgos emocionales y psicológicos negativos combinados y más generales en el desarrollo de enfermedades cardiovasculares.
Asma
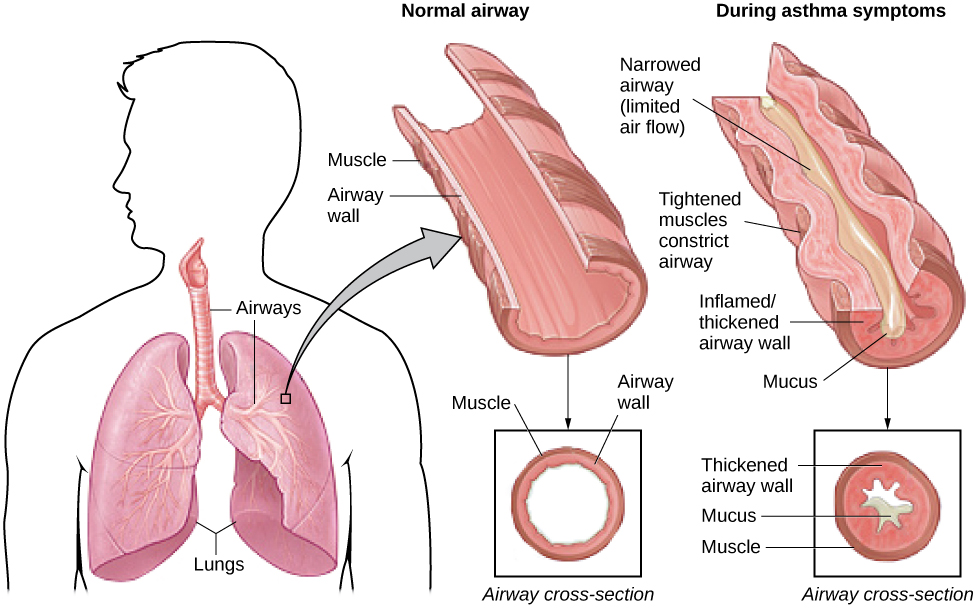
El asma es una enfermedad crónica y grave en la que las vías respiratorias del sistema respiratorio se obstruyen, lo que lleva a una gran dificultad para expulsar el aire de los pulmones. La obstrucción de las vías respiratorias es causada por la inflamación de las vías respiratorias (que conduce al engrosamiento de las paredes de las vías respiratorias) y un endurecimiento de los músculos que las rodean, lo que resulta en un estrechamiento de las vías respiratorias (Ver figura 14.21) (American Lung Association, 2010). Debido a que las vías respiratorias se obstruyen, una persona con asma a veces tendrá gran dificultad para respirar y experimentará episodios repetidos de sibilancias, opresión en el pecho, dificultad para respirar y tos, esta última ocurre principalmente durante la mañana y la noche (CDC, 2006).
Según los Centros para el Control y la Prevención de Enfermedades (CDC), alrededor de\(4,000\) personas mueren cada año por causas relacionadas con el asma, y el asma es un factor que contribuye a otras\(7,000\) muertes cada año (CDC, 2013a). Los CDC han revelado que el asma afecta a\(18.7\) millones de adultos estadounidenses y es más común entre las personas con menores niveles de educación e ingresos (CDC, 2013b). Especialmente preocupante es que el asma va en aumento, con tasas de asma aumentando\(157\%\) entre 2000 y 2010 (CDC, 2013b).
Los ataques de asma son episodios agudos en los que una persona que padece asma experimenta toda la gama de síntomas. La exacerbación del asma a menudo se desencadena por factores ambientales, como la contaminación del aire, alérgenos (por ejemplo, polen, moho y pelos de mascotas), humo de cigarrillos, infecciones de las vías respiratorias, aire frío o un cambio repentino de temperatura y ejercicio (CDC, 2013b).
Los factores psicológicos parecen jugar un papel importante en el asma (Wright, Rodriguez, & Cohen, 1998), aunque algunos creen que los factores psicológicos sirven como desencadenantes potenciales en solo un subconjunto de pacientes asmáticos (Ritz, Steptoe, Bobb, Harris, & Edwards, 2006). Muchos estudios a lo largo de los años han demostrado que algunas personas con asma experimentarán síntomas similares al asma si esperan experimentar tales síntomas, como al respirar una sustancia inerte que ellos (falsamente) creen que conducirá a la obstrucción de las vías respiratorias (Sodergren & Hyland, 1999). Como el estrés y las emociones afectan directamente las funciones inmunitarias y respiratorias, los factores psicológicos probablemente sirvan como uno de los desencadenantes más comunes de la exacerbación del asma (Trueba & Ritz, 2013).
Las personas con asma tienden a reportar y mostrar un alto nivel de emociones negativas como la ansiedad, y los ataques de asma se han relacionado con periodos de alta emocionalidad (Lehrer, Isenberg, & Hochron, 1993). Además, se ha encontrado que los altos niveles de angustia emocional tanto durante las tareas de laboratorio como en la vida diaria afectan negativamente la función de las vías respiratorias y pueden producir síntomas similares al asma en personas con asma (von Leupoldt, Ehnes, & Dahme, 2006). En una investigación,\(20\) los adultos con asma llevaban relojes de pulsera preprogramados que les indicaban que respiraran en un dispositivo portátil que mide la función de las vías respiratorias. Los resultados mostraron que mayores niveles de emociones negativas y estrés se asociaron con un aumento de la obstrucción de las vías respiratorias y síntomas de asma autoreportados (Smyth, Soefer, Hurewitz, Kliment, & Stone, 1999). Además, D'Amato, Liccardi, Cecchi, Pellegrino, & D'Amato (2010) describieron un estudio de caso de un hombre de 18 años con asma cuya novia había roto con él, dejándolo en estado deprimido. También le había dejado de ser amiga en Facebook, mientras hacía amistad con otros jóvenes varones. Eventualmente, el joven pudo “hacerse amigo” de ella una vez más y pudo monitorear su actividad a través de Facebook. Posteriormente, experimentaría síntomas de asma cada vez que iniciara sesión y accediera a su perfil. Cuando posteriormente renunció a no usar más Facebook, los ataques de asma se detuvieron. Este caso sugiere que el uso de Facebook y otras formas de redes sociales puede representar una nueva fuente de estrés, puede ser un factor desencadenante de ataques de asma, especialmente en individuos asmáticos deprimidos.
La exposición a experiencias estresantes, particularmente aquellas que involucran conflictos parentales o interpersonales, se ha relacionado con el desarrollo del asma a lo largo de la vida. Un estudio longitudinal de\(145\) niños encontró que las dificultades parentales durante el primer año de vida incrementaron las posibilidades de que el niño desarrollara asma\(107\%\) (Klinnert et al., 2001). Además, un estudio transversal de más de estudiantes universitarios\(10,000\) finlandeses encontró que las altas tasas de conflictos entre padres o personales (por ejemplo, divorcio de los padres, separación del cónyuge, o conflictos severos en otras relaciones a largo plazo) aumentaron el riesgo de aparición de asma (Kilpeläinen, Koskenvuo, Helenius, & Terho, 2002). Además, un estudio de hombres de más de\(4,000\) mediana edad que fueron entrevistados a principios de la década de 1990 y nuevamente una década después encontró que romper una pareja importante de vida (por ejemplo, divorcio o ruptura de relación con los padres) aumentó el riesgo de desarrollar asma a\(124\%\) lo largo del tiempo del estudio ( Loerbroks, Apfelbacher, Thayer, Debling, & Stürmer, 2009).
Dolores de cabeza tensionales
Un dolor de cabeza es un dolor continuo en cualquier parte de la región de cabeza y cuello. Las migrañas son un tipo de dolor de cabeza que se cree que es causado por la hinchazón de los vasos sanguíneos y el aumento del flujo sanguíneo (McIntosh, 2013). Las migrañas se caracterizan por dolor intenso en uno o ambos lados de la cabeza, malestar estomacal y visión alterada. Las experimentan con mayor frecuencia las mujeres que por los hombres (American Academy of Neurology, 2014). Las cefaleas tensionales son desencadenadas por el tenso/tensado de los músculos faciales y del cuello; son el tipo de cefalea más comúnmente experimentado, representando aproximadamente\(42\%\) de todos los dolores de cabeza en todo el mundo (Stovner et al., 2007). En Estados Unidos, más de un tercio de la población experimenta dolores de cabeza tensionales cada año, y\(2-3\%\) de la población sufre dolores de cabeza crónicos por tensión (Schwartz, Stewart, Simon, & Lipton, 1998).
Varios factores pueden contribuir a los dolores de cabeza tensionales, como la privación del sueño, saltarse las comidas, la fatiga visual, el sobreesfuerzo, la tensión muscular causada por una mala postura y el estrés (MedicineNet, 2013). Aunque existe incertidumbre respecto a los mecanismos exactos a través de los cuales el estrés puede producir cefaleas tensionales, se ha demostrado que el estrés aumenta la sensibilidad al dolor (Caceres & Burns, 1997; Logan et al., 2001). En general, los pacientes con cefalea tensional, en comparación con los no enfermos, tienen un umbral más bajo y mayor sensibilidad al dolor (Ukestad & Wittrock, 1996), y reportan mayores niveles de estrés subjetivo cuando se enfrentan a un estresante (Myers, Wittrock, & Foreman, 1998). Por lo tanto, el estrés puede contribuir a los dolores de cabeza tensionales al aumentar la sensibilidad al dolor en vías de dolor ya sensibles en pacientes con cefalea tensional (Cathcart, Petkov, & Pritchard, 2008).

